- Сопли при гайморите
- О гайморите
- Признаки гайморита
- Цвет выделений
- Отсутствие выделений
- Как правильно сморкаться
- Терапия
- Профилактика
- Хронический гайморит — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины хронического гайморита
- Симптомы хронического гайморита
- Патогенез хронического гайморита
- Классификация и стадии развития хронического гайморита
- Осложнения хронического гайморита
- Диагностика хронического гайморита
- Осмотр
- Инструментальная диагностика
- Дополнительные методы диагностики
- Лечение хронического гайморита
- Медикаментозное лечение
- Хирургическое лечение
- Реабилитация
- Прогноз. Профилактика
Сопли при гайморите
Лечение насморка и заложенности носа — утомительное занятие. К несчастью, иногда болезнь затягивается и обнаруживается, что затяжной насморк — не просто вирус или сезонное обострение, например, аллергии, а настоящий гайморит. Что это такое и как его лечить?
О гайморите
Это заболевание носовой полости, при котором воспалительный процесс происходит в гайморовой пазухе. Эти пазухи служат для выравнивания давления между атмосферным и внутричерепным. Гайморит – следствие плохого лечения различных болезней носа в том числе. Различные насморки и простуды, на которые пациент махнул рукой, превращаются в серьезное заболевание со множеством осложнений. Например, даже недостаточное или несвоевременное лечение кариеса также может стать причиной одной из форм гайморита.
Лечить гайморит нужно как можно раньше, в первые дни заболевания. Спустя буквально несколько дней гайморит переходит в гнойную фазу, осложняя пациенту жизнь, а врачу придется потрудиться, чтобы восстановить здоровье больного. Поэтому так важно не откладывать посещение врача при первых признаках болезни.
Причинами гайморита могут стать:
- инфекции
- кариес
- плохая работа иммунитета
- травмы слизистой
- бактерии
- ОРВИ и пр.
- полипы и аденоиды
- аллергии
- туберкулез
Гайморит разделяют на несколько типов:
- Катаральный – воспаляется слизистая носа, наблюдается серьезный отек и покраснение. Чаще всего возникает у детей («виноваты» различные вирусы, аллергии, травмы).
- Двусторонний – наблюдаются обильные выделения, из двух ноздрей, жар, слезы.
- Полипозный – образования мешают дышать.
- Аллергический – сезонные обострения (осень и весна) у аллергиков.
- Одонтогенный – болезнь развивается на фоне кариеса и других болезней зубов, а также при попадании бактерий.
- Острый – сопровождается жаром.
- Хронический – затяжная болезнь с повторяющимися обострениями.
- Инфекционный – возбудители его бактерии, вирусы и грибки.
- Вазомоторный – сосудодвигательные нарушения.
- Экссудативный – гнойные выделения.
- Продуктивный – образование разрастаний различного вида.
- Некротический – некроз в пазухе.
- Атрофический – поражение слизистой.
Признаки гайморита
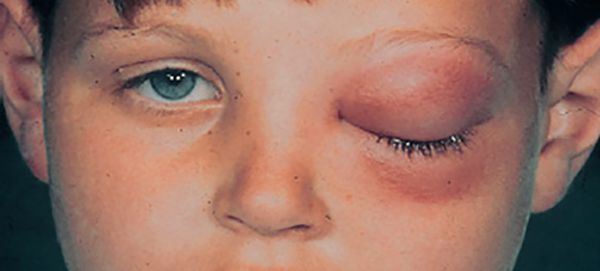
Первые признаки данной болезни – повышение температуры тела, слабость, ломота в теле, начинается насморк. Могут начать отекать веки, «давить» на глаза.
Боль — вообще одна из выраженных особенностей гайморита. Обычно она локализируется в районе носа и глаз. Может болеть голова.
Из-за отека носа и насморка меняется голос, становится тяжело дышать. Нос может быть заложен только с одной стороны или стороны могут меняться.
Цвет выделений
Первое время насморк при гайморите это прозрачная слизь. Потом цвет меняется на желто-зеленый. Вообще гайморит чаще всего проходит с «соплями». Цвет меняется в зависимости от сложности и периода заболевания.
В самом начале выделения обычно белого цвета. Также белый цвет «соплей» может говорить о начальном этапе выздоровления пациента.
Желтовато-зеленый оттенок слизи говорит об острой форме гайморита. Желтые – что в носу появился гной. Зеленые «сопли» указывают на серьезный воспалительный процесс. Кровавые сгустки в выделениях из носа – совсем плохой признак, говорящий о крайней тяжелой форме болезни.
Отсутствие выделений
Случаи, когда гайморит проходит без слизистых выделений, редки.
Как правильно сморкаться
Чтобы избавиться от скопившейся слизи, пациенту нужно вовремя освобождать нос от «соплей», которые мешают дышать. Для того чтобы улучшить выход слизи, врачи рекомендуют использовать специальные средства, в том числе растительного происхождения. Они вызывают рефлекторную гиперсекрецию, снимают отек, в результате выделения лучше отходят и нос очищается. Хорошо помогает прочистить нос от скопившейся слизи морская вода. Она размягчает корочки и разжижает слизь, помогая ей беспрепятственно выйти из пазух носа.
Терапия
Гайморит лечат несколькими способами: безоперационным и операционным.
Операционный метод подразумевает прокол пазухи и механическую чистку носовых пазух от гноя.
Прокол помогает избавить пазуху от гноя и облегчить дыхание пациента. После чего нос промывают, убирая остатки слизи. Антибиотики и противовоспалительные средства завершают лечение.
Прокол могут делать несколько раз, если гноя слишком много и он возвращается через какое-то время. На этот случай ставят катетер. Чтобы пациента не мучить лишний раз болезненными проколами. Делают их под местным обезболивающим средством. Боль сохраняется и после процедуры.
Метод имеет противопоказания и осложнения, поэтому врачи стараются придерживаться другого вида лечения, пока позволяет форма гайморита – беспункционное лечение.
Это промывание носа, которое называется «кукушка». Это особый вид промывания носа, который безвреден, не слишком болезненный и не требует обезболивания. Сочетают с лазерной терапией: лазер снимает воспалительный процесс.
Синус-катетер ЯМИК – еще один вариант беспункционного лечения. Гной убирают с помощью смены давления. Запрещена при искривлении носовой перегородки.
Физиотерапия – в совокупности с медикаментозным лечением (антибиотики, противовоспалительные препараты, капли в нос и пр.) дает хороший результат. УВЧ, УФО снимают воспаление и боль. Имеются противопоказания.
Антигистаминные средства идут в дополнение к основной терапии. Средства от аллергии отлично снимают отек в случае аллергической природы насморка и последовавшего за ним отека.
Профилактика
- Своевременное обращение к специалисту при первых симптомах ОРВИ и простуды
- Соблюдение рекомендаций врача
- Лечение кариеса
- Исправление искривлений носовой перегородки
- Удаление полипов
- Крепкий иммунитет – здоровое питание, спорт, прогулки на свежем воздухе, крепкий и здоровый сон, получение достаточного количества необходимых для полноценной жизни витаминов и минералов, закаливание организма, отказаться от курения и употребления чрезмерного количества алкогольных напитков
Источник
Хронический гайморит — симптомы и лечение
Что такое хронический гайморит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тишанская А. В., ЛОРа со стажем в 22 года.
Определение болезни. Причины заболевания
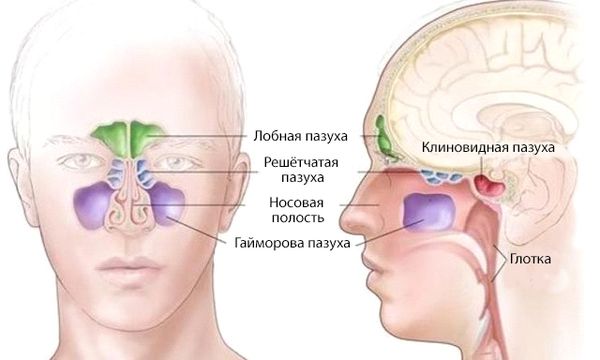
Хронический гайморит (Chronic sinusitis) — это воспалительный процесс в верхнечелюстной (гайморовой) пазухе, который длится не менее 12 недель. Проявляется заложенностью носа, насморком, болью в верхней челюсти, снижением или потерей обоняния [20] .
Гайморовы пазухи выполняют различные задачи:
- согревают и увлажняют воздух;
- участвуют в резонации звуков;
- в них образуются полезные вещества, например оксид азота, необходимый для борьбы с инфекцией.
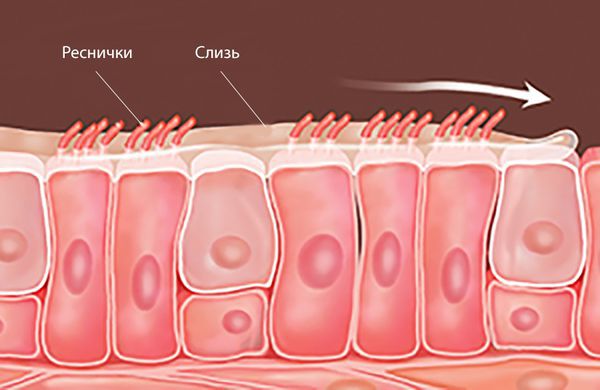
Полости пазух и носа выстланы мерцательным эпителием. На его поверхности расположены реснички, которые слажено двигаются (мерцают) и выталкивают слизь со дна пазухи в сторону носоглотки. Этот процесс называют мукоцилиарным транспортом, он защищает дыхательные пути от внешних воздействий, включая инфекцию.
Причины хронического гайморита
Полость носа, верхнечелюстные и другие околоносовые пазухи образуют единую систему, поэтому изолированное хроническое воспаление гайморовой пазухи встречается редко. К нему могут привести, например, заболевания зубов верхней челюсти — такой гайморит называют одонтогенным.
К другим причинам изолированного гайморита относятся грибковое поражение верхнечелюстной пазухи (грибковое тело, или мицетома), доброкачественные и злокачественные опухоли. Опухоль препятствует оттоку слизи, а её клетки вырабатывают вещества, вызывающие воспаление в окружающих тканях.
Если не указано, какая именно пазуха воспалена, заболевание называют синуситом или риносинуситом.
К развитию хронического гайморита могут приводить и другие причины, а также их сочетание:
- Инфекция — при дефиците местного антимикробного иммунитета слизистую оболочку полости носа и пазух могут заселить патогенные микроорганизмы. Чаще всего при гайморите выявляют золотистый стафилококк (Staphylococcus aureus). При одностороннем синусите бактерии присутствуют как в поражённой, так и в здоровой пазухе [21] .
- Аллергия — острому и хроническому риносинуситу особенно подвержены пациенты с аллергическим ринитом.
- Иммунодефицитные заболевания — СПИД, X-сцепленная агаммаглобулинемия, общая вариабельность иммунной недостаточности (ОВИН), дефицит иммуноглобулинов A и G (IgA и IgG), синдром гипер-IgM [20] .
- Генетика — большинство хронических болезней, таких как астма и хронический риносинусит, развиваются из-за повреждения несколько генов, каждый из которых вносит небольшой вклад. Но существуют заболевания с более явными генетическими нарушениями, например муковисцидоз, первичная цилиарная дискинезия (синдром Картагенера) и синдром Янга. При этих болезнях нарушен мукоцилиарный транспорт, что может привести к хроническому гаймориту [20][21] .
- Аномалии строения полости носа и околоносовых пазух — искривление носовой перегородки, булла (воздушная полость) средней носовой раковины, парадоксальный изгиб средней носовой раковины, аномалии строения крючковидного отростка, дополнительное соустье верхнечелюстной пазухи и др. Согласно одной из гипотез, при этих нарушениях сужены соустья, застаивается секрет, нарушается воздухообмен в пазухах и развивается хронический синусит. Однако последние исследования эту теорию не подтвердили [20] .
- Сопутствующие патологии, например астма, ХОБЛ, бронхоэктазы, пищевая аллергия, крапивница и аллергия на нестероидные противовоспалительные препараты[21] .
Симптомы хронического гайморита
Пациентов с хроническим гайморитом могут беспокоить:
- стойкая или периодическая заложенность носа (чаще в положении лёжа), из-за чего многие больные злоупотребляют каплями от насморка;
- различные выделения из носа — водянистая или жёлтая жидкость, слизь, гной, белая творожистая масса;
- головная боль, которая чаще возникает в области лба, но может отдавать в затылок, висок и зубы (воспринимается как боль в области моляров и премоляров верхней челюсти);
- лицевая боль в проекции пазухи;
- неприятный запах в носу и снижение обоняния;
- заложенность и шум в ухе со стороны воспаления;
- ночной и утренний кашель — чаще встречается у детей, возникает из-за стекания слизи по задней стенке глотки и раздражения кашлевых рецепторов;
- двоение в глазах, ухудшение зрения, нарушение оттока и застой слезы, боль в глазнице;
- интоксикация — проявляется температурой 37,1—38,0 °C и недомоганием.
При хроническом гайморите симптомы сглажены. Они усиливаются только в период обострения, например при острых респираторных заболеваниях [3] .
Патогенез хронического гайморита
В основе патогенеза хронического синусита лежат воспалительные процессы в слизистой оболочке. Её клетки (эпителиоциты) — это важный компонент иммунной системы. Они защищают организм от вредных факторов окружающей среды и выделяют много специфических белковых молекул: провоспалительных и противовоспалительных цитокинов, регуляторов иммунитета, факторов активации и др. Тем самым эпителиоциты вызывают приток воспалительных клеток: эозинофилов, базофилов, тучных клеток, Т- и В-лимфоцитов и т. д.
Эти клетки в свою очередь запускают каскады реакций, которые приводят к нормальному или неадекватному (повышенному или пониженному) иммунному ответу. В зависимости от преобладающих факторов различают воспалительные реакции 1-го и 2-го типов.
В воспалении 1-го типа, как правило, участвуют нейтрофилы и макрофаги, цель которых — захватить и уничтожить бактерии и другие чужеродные для организма частицы. При этом в слизистой оболочке полости носа повышается уровень цитокинов и других провоспалительных медиаторов: IL-1, IL-3, IL-6, IL-8, фактора некроза опухолей, металлопротеиназ и эозинофильного катионного белка. Такой тип иммунного ответа характерен для хронического риносинусита без полипов [20] .
Воспаление 2-го типа реализуется эозинофилами, тучными клетками, базофилами и макрофагами, которые выделяют провоспалительные медиаторы, ферменты и другие вещества, направленные против чужеродного агента. Ключевую роль играют интерлейкины: IL-4, IL-5 и IL-13. Однако под действием этих же молекул возникает отёк, избыточно выделяется слизь, нарушается эпителиальный барьер, баланс микробиоты, образуются полипы и кисты [23] . Иммунный ответ 2-го типа лежит в основе полипозного риносинусита, бронхиальной астмы, аллергического ринита, атопического дерматита, эозинофильного эзофагита и др.
Механизмы воспаления активно изучаются, благодаря чему появилось новое направление — биологическая таргетная терапия, к которой относятся препараты на основе моноклональных антител.
Классификация и стадии развития хронического гайморита
Хронический риносинусит классифицируют по фенотипам и эндотипам. Фенотипирование позволяет определить форму болезни по клиническим признакам. Выделяют два фенотипа: с полипами и без них.
Эндотипирование отражает особенности воспалительного процесса. Чтобы определить эндотип, исследуют специфические провоспалительные цитокины, иммуноглобулины класса Е (IgE), тканевые эозинофилы и др.
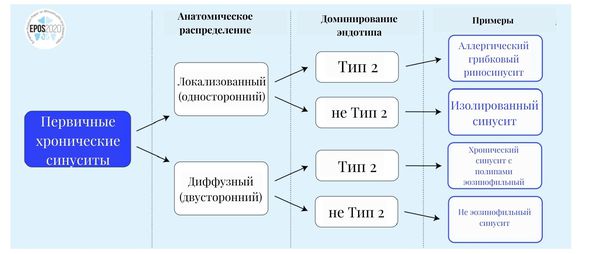
Хронический синусит подразделяют на два вида:
- первичный — воспаление возникло непосредственно в слизистой оболочке пазухи;
- вторичный — воспаление в пазухе развилось из-за патологии смежных органов или системных заболеваний.
Каждый из них может быть локализованным или диффузным, т. е. возникать только в одной или в нескольких пазухах.
По типу иммунного ответа первичные синуситы делятся на две группы:
- тип 2 (воспаление 2-го типа);
- не тип 2 (воспаление 1-го типа).
Примером первичного локализованного гайморита является хронический аллергический грибковый синусит, а диффузного гайморита — хронический эозинофильный синусит с полипами. Оба заболевания протекают с воспалением 2-го типа.
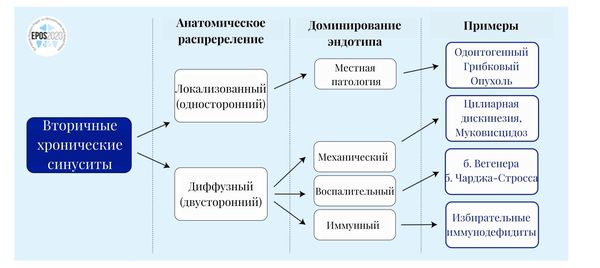
Вторичные гаймориты подразделяются на четыре группы в зависимости от причины болезни:
- местная патология (одонтогенный гайморит, опухоль);
- механический фактор (первичная цилиарная дискинезия — нарушение работы ресничек эпителия; муковисцидоз);
- воспаление (гранулематозы: болезни Вегенера и Черджа — Стросса);
- иммунодефицитные состояния.
Эндо- и фенотипирование позволяет перейти к персонализированному лечению, прогнозировать развитие заболевания, вероятность рецидива и развития сопутствующих болезней [22] .
Стадии хронического гайморита не выделяют. Различают периоды обострения и ремиссии: во время обострения симптомы усиливаются, при ремиссии — остаётся только их часть, они менее выражены и не снижают качество жизни пациента.
Стадии выделяют только при хроническом полипозном риносинусите — они отражают размеры полипов, которые могут сильно меняться за время болезни. Например, они уменьшаются при лечении и увеличиваются при обострении заболевания. Эти стадии могут много раз возникать повторно.
Клинически (эндоскопически) различают три стадии полипозного процесса:
- Полипы ограничены средним носовым ходом.
- Полипы распространились за пределы среднего носового хода.
- Полипы полностью закрывают половину носа [24] .
Осложнения хронического гайморита
Выделяют два вида осложнений хронического гайморита:
- состояния, вызванные обострением болезни;
- отсроченные заболевания, связанные с хроническим воспалением.
Острые состояния угрожают жизни пациента и требуют срочной госпитализации.
К таким осложнениям относятся:
- Абсцесс мозга — очаговое скопление гноя в веществе головного мозга [7] . У пациента сильно болит голова, и он может потерять сознание. Также повышается температура, появляются неврологические симптомы, например нарушается речь и походка.
- Менингит — воспаление оболочек головного и спинного мозга [8] . При заболевании болит голова, появляется лихорадка, человек может потерять сознание, развиваются менингиальные симптомы, например не получается разогнуть ногу в колене.
- Тромбоз синусов головного мозга — редкая форма нарушения кровообращения, которая возникает из-за закупорки синусов кровяными сгустками. При болезни ухудшается отток крови от головного мозга, болит голова, снижается зрение, ослабляются мышцы на одной стороне лица или тела, возникают судороги [9] .
- Флегмона орбиты — воспаление тканей глаза позади орбитальной перегородки. Сопровождается выпячиванием глазного яблока, головной болью, лихорадкой, болью в глазнице и нарушением зрения.
- Сепсис — системная воспалительная реакция, которая возникает в ответ на распространение бактерий и их токсинов в крови [11] . Проявляется лихорадкой, ознобом, сыпью, выраженным недомоганием и потерей сознания, вплоть до комы.
Осложнения чаще развиваются при сочетании тяжёлого течения болезни с индивидуальными особенностями пациента.
К отсроченным последствиям хронического воспаления относятся:
- стойкая гипертония — человек может годами лечиться у терапевта, но давление не снижается;
- ишемическая болезнь сердца, инсульт и инфаркт;
- бронхиальная астма;
- остеомиелит верхней челюсти;
- злокачественная опухоль — может развиться при длительном воспалении [17] ;
- нарушение сна, раздражительность и быстрая утомляемость.
Диагностика хронического гайморита
При симптомах хронического гайморита нужно обратиться к ЛОР-врачу (оториноларингологу). Диагностика заболевания включает осмотр, инструментальные методы и, в некоторых случаях, дополнительные обследования.
Осмотр
На первом приёме врач выяснит, на что жалуется пациент и болел ли он ранее гайморитом. Затем проводится риноскопия — осмотр полости носа с помощью носового зеркала.
Инструментальная диагностика
Чтобы уточнить диагноз, определить форму и распространённость воспаления, применяется компьютерная томография (КТ) придаточных пазух и эндоскопическое обследование полости носа [12] . Практически во всех частных клиниках есть оборудование для такой диагностики. Иногда в лечебных учреждениях, где нет КТ, используют устаревшие методы, например обычную плоскую рентгенографию пазух носа.
Дополнительные методы диагностики
- Гистологический анализ — исследование тканей, удалённых во время операции, либо при биопсии слизистой или объёмного образования. Проводится, чтобы исключить новообразования носа и околоносовых пазух.
- Цитологическое исследование носового секрета — позволяет выявить аллергическое воспаление в слизистой оболочке носа (в таких случаях повышено содержание эозинофилов) [24] .
- Микробиологическая диагностика — проводится при комплексном обследовании, чтобы прояснить причины болезни. Материал для анализа берут из пазухи во время операции или пункции. Это важное исследование, но не основное при выборе метода лечения [20] .
- Исследование времени мукоцилиарного транспорта (сахариновый тест) — в норме составляет около шести минут, но увеличивается при хроническом гайморите. Проводится при подозрении на первичную цилиарную дискинезию [24] .
- Аллергодиагностика — проводится при подозрении на аллергическую природу болезни. Включает тест на иммуноглобулины E и кожные пробы с аллергенами [21] .
- Тест на иммуноглобулины (A, M, G) в сыворотке крови, общий анализ крови, кожные тесты замедленной гиперчувствительности и другие показатели клеточного и гуморального иммунитета — исследуются при подозрении на иммунодефицитные состояния [21] .
- Магнитно-резонансная томография (МРТ) — дополняет КТ при подозрении на грибковое поражение или опухоль. МРТ считается наиболее информативным методом для дифференциальной диагностики между мозговой грыжей (менингоэнцефалоцеле), опухолью или воспалением в области решётчатого лабиринта [20] .
- Риноманометрия и акустическая ринометрия — позволяют оценить и зафиксировать результаты лечения [20] .
Лечение хронического гайморита
При хроническом гайморите применяют медикаментозные и хирургические методы.
Медикаментозное лечение
Заболевание не всегда можно вылечить с помощью лекарств, но они помогают уменьшить симптомы и замедлить развитие болезни.
Основные препараты при хроническом гайморите — это назальные топические глюкокортикостероиды (ГКС): Назонекс, Авамис, Дезринит, Тафен назаль и др. [13]
ГКС назначают детям с 2,5 лет, принимают длительно, иногда пожизненно (особенно при полипозном синусите). Они могут вызывать местные побочные реакции, например сухость слизистых и кровоточивость, но эти состояния легко устранимы.
Также доказана эффективность ирригационной терапии: орошения и промывания носа изотоническими солевыми растворами (физиологическим раствором, раствором Рингера, готовыми аптечными растворами морской соли) [20] . У метода нет побочных эффектов, но проводить процедуры нужно регулярно и довольно долго.
При обострении гайморита может применяться системная антибактериальная терапия. Если возбудитель известен, то подбирается препарат, к которому он чувствителен.
При тяжёлом и трудно контролируемом течении к топическим ГКС добавляются короткие курсы системных ГКС. Эти препараты могут вызывать серьёзные побочные эффекты, поэтому их следует принимать только под контролем врача.
Также при хроническом гайморите применяются местные противовоспалительные и антиаллергические препараты и секретолитики, улучшающие выход слизи из пазухи.
В последние годы развивается перспективный метод лечения хронических заболеваний — терапия моноклональными антителами. Они эффективны при различных болезнях, в том числе при злокачественных опухолях [18] [19] . Эти лекарства воздействуют на то звено иммунитета, сбой в котором привёл к болезни. Хорошие результаты при лечении полипозного риносинусита показал Дупилумаб [20] . В России он одобрен в 2019 году и может применяться для дополнительной поддерживающей терапии:
- с 12 лет при среднетяжёлой и тяжёлой бронхиальной астме;
- с 6 лет при среднетяжёлом и тяжёлом атопическом дерматите;
- у взрослых пациентов с тяжёлым полипозным хроническим риносинуситом.
Эти препараты появились сравнительно недавно, поэтому пока малодоступны.
Терапия моноклональными антителами может вызывать побочные эффекты, например конъюнктивит у пациентов с атопическим дерматитом [21] . Поэтому принимать их можно только по назначению врача.
Хирургическое лечение
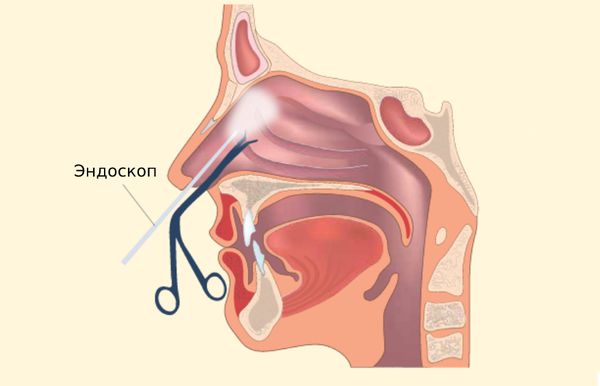
Если гайморит развился из-за анатомических нарушений, то потребуется операция. Самым прогрессивным методом лечения является FESS — эндоскопическая функциональная хирургия пазух носа [14] .
Современные эндоскопы могут менять угол обзора, быть жёсткими или гибкими. Также разработано много дополнительных инструментов и технологий, вплоть до роботизированной дистанционной хирургии, например аппарат Да Винчи [15] .
При эндоскопической операции делаются небольшие разрезы, через которые можно удалить патологическое содержимое из пазухи, восстановить нормальную анатомию полости носа и устранить блок в соустье пазухи. При этом полость носа и соседние области почти не травмируются.
Операция длится от 30 минут до нескольких часов, может проводиться под местной или общей анестезией.
Как правило, ещё сутки после неё нужно находиться в больнице. Вернуться к обычной жизни пациент сможет спустя одну-две недели, а к физическим нагрузкам — через месяц.
Реабилитация
После операции нужно регулярно посещать доктора и следовать его рекомендациям по уходу за пазухой и полостью носа. Конкретные правила реабилитации не разработаны, в каждой клинике свой подход. Одна из возможных схем: в первую неделю посещать доктора через день, потом 2–3 раза в неделю в течение 1,5–2 месяцев. На приёме врач делает перевязки и промывает полость носа.
Прогноз. Профилактика
При своевременной диагностике, адекватном лечении и соблюдении рекомендаций доктора прогноз благоприятный. Хороших результатов удаётся достичь, когда между ним и пациентом установились доверительные отношения.
Тяжелее лечатся и чаще развиваются повторно полипозные синуситы.
Профилактика хронического гайморита:
- отказаться от курения — табачный дым уменьшает мукоцилиарный транспорт, может усиливать или способствовать развитию воспаления [21] ;
- лечить сопутствующие заболевания — астму, аллергический ринит, ХОБЛ;
- не откладывать операцию, если искривлена носовая перегородка или увеличены носовые раковины.
Источник