- Значение слова «внутриполостной»
- вну̀триполостно́й
- Делаем Карту слов лучше вместе
- УЗИ малого таза внутренним датчиком: вагинальное и трансвагинальное – МЕДСИ
- Оглавление
- Что такое вагинальное УЗИ?
- Как проходит процедура?
- Когда необходимо УЗИ малого таза датчиком?
- Что показывает вагинальное УЗИ?
- Диагностируемые заболевания
- Этапы подготовки к исследованию
- Противопоказания
- Что такое лучевая терапия? Словарь радиотерапевта
- Когда появилась лучевая терапия?
- Что такое лучевая терапия?
- Цели лучевой терапии
- Предоперационная лучевая терапия
- Интраоперационная лучевая терапия
- Послеоперационная лучевая терапия
- Самостоятельная или дефинитивная лучевая терапия
- Технология лучевой терапии
- Компьютерная топометрия
- Контуринг мишени и смежных органов
- Дозиметрическое планирование
- Средства иммобилизации пациента
- Виды лучевой терапии
- Дистанционная лучевая терапия
- Контактная лучевая терапия
- Аппликационная лучевая терапия
- Внутриполостная лучевая терапия
- Внутритканевая лучевая терапия
- Радионуклидная лучевая терапия
- Перспективы лучевой терапии
Значение слова «внутриполостной»
вну̀триполостно́й
1. спец. находящийся, производящийся в полости организма ◆ ― Шесть сиклей ― внутриполостная операция, четыре сикля ― обычная. Елена Хаецкая, «Синие стрекозы Вавилона/ Обретение Энкиду», 1997 г. (цитата из НКРЯ) ◆ Внутриполостные образования желудочков сердца являются более многочисленными и разнообразными, чем принято считать. А. П. Степанчук, Ю. П. Костиленко, «Внутриполостная оснастка желудочков сердца человека» // «Мир медицины и биологии», 2011 г.
2. спец. измеряемый в полости чего-либо, а также предназначенный для такого измерения ◆ Все это ведет к растяжению кишечных петель и повышению внутриполостного давления и способствует повреждению как всей пищеварительной системы, так и других функциональных систем гомеостаза. И. А. Соловьев, А. В. Колунов, «Послеоперационный парез кишечника: проблема абдоминальной хирургии» // «Хирургия. Журнал им. Н. И. Пирогова», № 11, 2013 г.
Делаем Карту слов лучше вместе

Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: кокос — это что-то нейтральное, положительное или отрицательное?
Источник
УЗИ малого таза внутренним датчиком: вагинальное и трансвагинальное – МЕДСИ
Оглавление
Что такое вагинальное УЗИ?
Вагинальное (трансвагинальное) ультразвуковое исследование малого таза проводится при помощи введения во влагалище специального устройства, снабженного датчиком.
Прибор представляет собой стержень с рукояткой, который сделан из пластика, длиной порядка 10-12 сантиметров и диаметром до трех сантиметров. В него может быть встроена специальная бороздка, чтобы вставить иглу для взятия биопсического материала.
Обследование позволяет определить наличие патологий, новообразований или заболеваний в таких женских половых органах:
- Матка
- Фаллопиевы трубы
- Яичники
- Шейка матки
Оно считается наиболее эффективным для исследования данных частей половой системы, так как позволяет выявить различные проблемы со здоровьем пациентки на ранних стадиях. УЗИ малого таза датчиком способно показать наличие отклонений уже в тот момент, когда другие исследования не покажут никаких проблемных зон.
Как проходит процедура?
Исследование организовано следующим образом:
- Пациентка должна снять одежду с нижней части тела (от пояса и ниже)
- Она устраивается на специальной кушетке также, как при обычном гинекологическом осмотре
- Врач подготавливает датчик: надевает на него индивидуальный презерватив, смазывает его специальным гелем для проведения процедуры
- Затем медик неглубоко вводит прибор во влагалище пациентки
- Для получения полной картины состояния органов он может передвигать датчик из стороны в сторону
- Все данные фиксируются и обрабатываются врачом
Гель необходим, чтобы облегчить проникновение датчика (и тем самым снизить вероятность появления негативных ощущений) и усилить ультразвуковой эффект за счет повышения проводимости.
Обследование этого типа длится не более 10 минут. Оно безболезненно и дает наиболее полную картину даже в том случае, когда абдоминальное УЗИ не показывает ничего или не может быть проведено.
Когда необходимо УЗИ малого таза датчиком?
Существуют симптомы, при которых врач в обязательном порядке направляет пациентку на трансвагинальное исследование:
- Боли в нижней части живота (не относящиеся к менструальному циклу)
- Подозрение на наличие новообразований
- Слишком короткий или слишком длинный период менструального кровотечения или его отсутствия
- Невозможность беременности
- Кровяные выделения, не являющиеся месячными
- Наличие нарушений проходимости маточных труб
- Тошнота, рвота и слабость при кровяных выделениях из влагалища
Врачи рекомендуют использовать данный вид обследования в профилактических целях, так как не каждое недомогание может иметь симптомы на ранней стадии, равно как и беременность в первом триместре может не проявлять себя классическими симптомами (тошнота и т.д.).
В таком случае вагинальное УЗИ используется для:
- Диагностики бесплодия
- Необходимости выяснения наличия изменения размера яичников и матки
- Диагностики беременности
- Контроля за беременностью (только в первом триместре)
- Общем надзоре за состоянием матки, фаллопиевых труб и яичников
Одновременно может быть проведено УЗИ малого таза двумя датчиками. В таком случае сперва проводится абдоминальное ультразвуковое обследование, а затем – трансвагинальное. Использование сразу двух видов анализа необходимо для выявления нарушений в высоко расположенных органах малого таза.
Что показывает вагинальное УЗИ?
Данное обследование позволяет оценить следующие параметры органов половой системы:
- Размеры матки. В нормальном состоянии она должна быть порядка семь сантиметров в длину, шесть в ширину и 4,2 в диаметре. Если она значительно меньше или больше, то это свидетельствует о наличии патологии
- Эхогенность. Структура органов должна быть однородной, равномерной, иметь четко очерченные, хорошо просматриваемые края
- Общая картина внутренних органов. Матка должна быть слегка наклонена вперед. А фаллопиевы трубы могут немного просматриваться, но не должны быть четко видны без использования контрастного вещества
Диагностируемые заболевания
Трансвагинальное ультразвуковое исследование позволяет выявить ряд заболеваний и проблем в работе половой системы на ранней стадии. Оно позволяет обнаружить:
- Жидкость и гной в матке и маточных трубах. Причиной их появления могут быть инфекции, вирусы, механическое повреждение
- Эндоментриоз – чрезмерное разрастание клеток внутреннего слоя тканей матки в другие слои и органы. Он может возникнуть из-за воспалительных процессов, повреждения (операции, аборт), появления новообразований, нарушений в работе эндокринной системы, слишком частого приема некоторых лекарств и веществ
- Миому – новообразование доброкачественного характера в тканях матки или ее шейки. Может возникнуть из-за хронических заболеваний, частых абортов, нарушений в гормональном фоне, постоянных стрессов, патологий, избыточного веса, при наследственной предрасположенности
- Кисты и поликистоз яичников – опухоли, наполненные жидкостью. Возникают при эндокринных нарушениях, хронических болезнях мочеполовой системы
- Разнообразные полипы на стенках матки – доброкачественные образования в эндометрии органа. Они могут достигать нескольких сантиметров в диаметре. Их появление может быть связано с поликистозом, хроническими заболеваниями, мастопатией, фибромой
- Воспаление и увеличение объема органов может появиться как вследствие инфекции, так и из-за травмы
- Пузырный занос – появляется вместо полноценного эмбриона в процессе зачатия, наполнен жидкостью. Возникает из-за дублирования хромосом мужчины при потере женских хромосом, иногда из-за оплодотворения яйцеклетки, не содержащей ядра. Данное заболевание встречается редко
- Нарушения развития плода при беременности
- Пороки и патологии в развитии фаллопиевых труб: непроходимость, спиралевидные или слишком длинные трубы, слепые ходы, удвоение органов
- Внематочная беременность – возникает, когда яйцеклетка после оплодотворения прикрепляется вне тканей матки. Возникает из-за закупорки фаллопиевых труб, врожденных аномалий в них, а также после воспалительного процесса, проведения аборта
- Рак – злокачественная опухоль в разных органах:
- Матки
- Яичников
- Шейки матки
- Хорионэпителиому – новообразование злокачественного характера, возникающее в процессе или после беременности из клеток хориона (оболочка зародыша, прикрепляющаяся к стенке матки)
Этапы подготовки к исследованию
Для проведения УЗИ малого таза датчиком особой подготовки не требуется, но существует несколько обязательных требований:
- В отличие от абдоминального исследования при трансвагинальном анализе пациентка не должна пить жидкость за один-два часа до исследования
- Если она опорожняла мочевой пузырь ранее, чем за час перед анализом, то ей необходимо совершить это ее раз непосредственно перед процедурой
- При повышенном метеоризме больная должна препарат, который поможет нормализовать процессы газообразования в желудочно-кишечном тракте. Она может проконсультироваться по поводу выбора лекарства с врачом
Также врачи рекомендуют использовать подобное исследование в определенные дни цикла в зависимости от того, какой орган и с какой целью нужно продиагностировать:
- В случае профилактического осмотра стоит делать его в первые дни после окончания менструации
- Если есть подозрение на увеличение слоя эндометрия в матке, то во вторую половину цикла
- Когда необходимо проследить за развитием заболевания или продвижением лечения, исследование может проводиться несколько раз за один цикл, в разных его стадиях
- УЗИ проводят срочно, если появилось кровотечение, не являющееся менструальным, независимо от дня цикла
Немаловажно помнить про соблюдение личной гигиены перед исследованием, использовать влажные и иные салфетки.
Если планируется проведение УЗИ малого таза двумя датчиками, то стоит обратить внимание на подготовку к абдоминальному исследованию.
- Соблюдение диеты не менее чем за три дня до обследования, чтобы снизить вероятность проявления симптомов метеоризма и вздутия живота
- Последний прием пищи должен закончиться к шести часам вечера накануне анализа
- Рекомендуется сделать клизму после приема пищи
- Если остается риск появления метеоризма, нужно использовать специальные препараты, уменьшающие газообразование
- За час до исследования выпить не менее 400 мл воды
Диета предполагает исключение из рациона ряда продуктов:
- Сладости
- Мучное (хлеб, печенье и другое)
- Бобовые
- Капусту
- Молоко и кисломолочные продукты
- Овощи и фрукты, не прошедшие тепловую обработку
- Кофе и крепкий чай
- Газированные напитки
- Блюда быстрого приготовления
- Жирную пищу (мясо, рыбу, масла)
Можно есть каши, приготовленные на воде, нежирную отварную говядину, птицу и рыбу, твердые сыры. Пить рекомендуется некрепко заваренный слегка подслащенный чай.
Необходимо помнить, что так как перед абдоминальным исследованием требуется выпить жидкость, то до трансвагинального анализа необходимо опорожнить мочевой пузырь.
Противопоказания
Вагинальное ультразвуковое исследование имеет небольшой ряд противопоказаний:
- Его никогда не проводят, если пациентка девственница, чтобы не нарушить целостность девственной плевы. При этом такой пациентке возможно провести трансректальное исследование, при котором датчик вводится в прямую кишку
- Исследование запрещено проводить во второй или третий триместр беременности, потому что оно может спровоцировать преждевременные схватки или сокращения матки раньше предполагаемого срока родов
- Данный анализ не используют, если у пациентки обнаружена аллергия на латекс
- Если у пациентки эпилепсия, так как при исследовании необходимо, чтобы она лежала неподвижно
Источник
Что такое лучевая терапия? Словарь радиотерапевта
Елена Ивановна Тюряева, онколог и радиотерапевт НМИЦ онкологии им. Н.Н. Петрова, рассказала о возможностях современной лучевой терапии и ее значении в борьбе с онкологическими заболеваниями.
Когда появилась лучевая терапия?
В 1896 году в Вене доктор Фройнд впервые в мире применил рентгеновское излучение не для диагностики заболевания, а для лечения поверхностно расположенного доброкачественного образования. Несколькими годами позднее супруги Пьер и Мария Кюри открыли радиоактивный радий, который стал использоваться для контактной радионуклидной терапии.
За 125 лет лучевая терапия, проделав огромный путь совершенствования, получила широкое применение и вышла на качественно новый уровень. По мнению экспертного сообщества, в настоящее время не менее 60-70 % всех онкологических пациентов нуждается в лучевой терапии.
Что такое лучевая терапия?
Лучевая терапия – это процесс использования ионизирующего излучения для лечения различных заболеваний, прежде всего, онкологических. Это один из самых высокотехнологичных методов терапии, объединяющий инженерно-технические разработки, физико-математические модели и достижения информационных технологий. Лучевая терапия требует специалистов-радиотерапевтов знаний в области биологии, анатомии, радиобиологии, лучевой диагностики и общей онкологии.
Цели лучевой терапии
Задача лучевой терапии – достижение максимально возможного воздействия на опухоль и зоны ее клинического и субклинического распространения с высокой степенью точности и минимальными последствиями для окружающих тканей и органов. Цель лучевой терапии – разрушение опухолевой массы, в идеале приводящее к ее ликвидации или уменьшению размеров и метастатического потенциала, замедлению роста, что способствует продлению жизни и улучшению ее качества.
Лучевая терапия может использоваться на разных этапах лечения:
- Предоперационная (т.н. индукционная, или неоадъювантная)
- Интраоперационная – в ходе оперативного вмешательства
- Послеоперационная (адъювантная)
- Самостоятельная (дефинитивная)
Предоперационная лучевая терапия
Задача предоперационной лучевой терапии — максимальное уменьшение объема опухоли, предотвращение попадания опухолевых клеток в лимфатическую или кровеносную систему, снижение риска развития отдаленных метастазов. При большинстве типов опухолей наиболее часто используется тандем лучевой и химиотерапии. Такое комбинированное воздействие позволяет в дальнейшем выполнить радикальное вмешательство с полным удалением новообразование. В ряде случаев предоперационная лучевая/химиолучевая терапия может приводить к полному регрессу опухоли, таким образом оказываясь самостоятельным методом лечения. Достижение полного клинического регресса, доказанное рентгенологическими методами (КТ, МРТ, ПЭТ-КТ) и подкрепленное данными биопсии, увеличивает возможность отсрочки или отказа от операции. Так, для опухолей прямой кишки, с полным клиническим ответом на химиолучевую терапию, получила признание концепция «waitandsee», т.е. «жди и наблюдай», закрепленная в международных и национальных стандартах лечения.
Интраоперационная лучевая терапия
Интраоперационная лучевая терапия – это облучение ложа опухоли сразу же после удаления ее хирургическим путем, непосредственно в операционном поле. Это действенный метод снижения риска развития местного рецидива. Интраоперационная лучевая терапия используется при опухолях молочной железы, при саркомах мягких тканей и даже при новообразованиях ЖКТ. Этот метод очень эффективен, но не лишен недостатков. Во-первых, для ее проведения необходимы специальные мобильные и компактные лучевые установки, которые могут располагаться в операционной. Во-вторых, однократная доза облучения может оказаться недостаточной, а объем интраоперационно облучаемых тканей достаточно ограничен. Интраоперационная лучевая терапия не позволяет воздействовать на пути лимфоотока. Трудно обеспечить точность дозиметрического планирования. Лучевая процедура увеличивает время пребывания пациента под наркозом и общую продолжительность вмешательства. Поэтому чаще интраоперационная лучевая терапия является составной частью сочетанного облучения, этапом комплексного лечения.
Послеоперационная лучевая терапия
Послеоперационная лучевая терапия – это воздействие на зону удаленной опухоли и пути лимфооттока для того, чтобы предотвратить возможность распространения отдельных опухолевых клеток в ходе хирургического вмешательства, т.е. снижения рисков развития местных и отдаленных метастазов. Послеоперационная лучевая терапия бывает необходима и после обширных операций, и после малоинвазивных вмешательств. В настоящее время наиболее часто применяется в лечении рака молочной железы, сарком мягких тканей, опухолей головы и шеи.
Самостоятельная или дефинитивная лучевая терапия
Самостоятельная лучевая/химиолучевая терапия показана в тех случаях, когда ее эффективность сравнима с радикальным оперативным лечением, т.е. при раннем раке, или, напротив, когда радикальное вмешательство невозможно – при наличии общих противопоказаний или из-за распространенности опухоли. В настоящее время рассматривается в качестве альтернативного метода лечения ранних опухолей голосового отдела гортани, ряда новообразований кожи. Наибольшее применение нашла в лечении рака предстательной железы. В сочетании с химиотерапией успешно используется при ранних опухолях пищевода, анального канала. Химиолучевое лечение является ведущим методом лечения рака шейки матки.
Наконец, лучевая терапия применяется для устранения симптомов опухолевого заболевания, таких, как боль, нарушение глотания и др. (симптоматическая лучевая терапия) или сдерживания опухолевого процесса (паллиативная лучевая терапия).
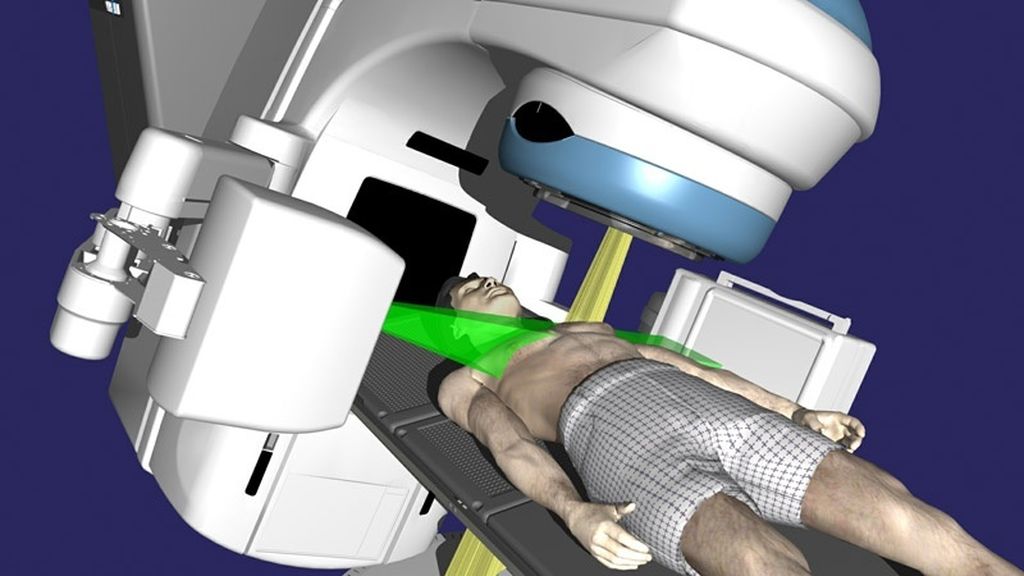
Технология лучевой терапии
Последовательность лечебных мероприятий для каждого больного принимается на онкологическом консилиуме в составе хирурга-онколога, химиотерапевта и радиотерапевта. Определив показания к лучевому лечению, врач-радиотерапевт формулирует общий план лечения: продолжительность курса, режим фракционирования дозы (доза за один сеанс облучения), суммарную дозу облучения, необходимость одновременного химиолучевого лечения, применения радиомодификаторов. Проведению сеансов облучения предшествуетэтап предлучевой подготовки.
Предлучевая подготовка включает:
- Компьютерную (рентген) топометрию
- Контуринг мишени и смежных органов
- Дозиметрическое планирование
Компьютерная топометрия
Создание индивидуальной дозиметрической карты облучения начинается с компьютерной топометрии, которую проводит врач-рентгенолог совместно с радиотерапевтом. На компьютерном томографе-симуляторе, с теми же фиксирующими приспособления и в том же положении, в котором будет проводиться лечение, сканируется область анатомического расположения опухоли (грудная клетка, брюшная полость, головной мозг и т.д.). Оцениваются структурные и анатомические особенности — локализация опухоли, протяженность объема, взаимоотношение со смежными органами, плотность внутренних тканей. Во время этой процедуры на кожу больного выносятся графические ориентиры –метки для центрации пучков излучения, которые в дальнейшем позволят ускорить навигацию в процессе проведения сеансов лечения. Последовательность компьютерных сканов передается на планирующую станцию для создания индивидуального плана облучения.
Контуринг мишени и смежных органов
Дальше наступает этап обработки полученных изображений. Сканы импортируются в планирующую систему, где врач-радиотерапевт с помощью врача-рентгенолога производит выделение очертаний (оконтуривание) опухолевой мишени, всех смежных органов в каждом полученном скане. На основании совокупности объемных изображений в дальнейшем производится расчет дозных нагрузок в ходе лечения на опухоль и соседние органы с учетом их толерантности к облучению.
Дозиметрическое планирование
После завершения оконтуривания, оценки расположения опухоли и смежных органов, наступает этап дозиметрического планированиякурса лучевого лечения, который выполняется медицинскими физиками.Дозиметрическое планирование – это подбор количества и условий формирования пучков излучения, их пространственного размещения для того, чтобы подвести к опухоли максимально возможную терапевтическую дозу с минимальными последствиями для соседних органов. Современные медицинские ускорители, обладающие многолепестковыми коллиматорами, позволяют формировать поля сложной конфигурации, максимально точно соответствующие объему и форме облучаемой мишени, производя т.н. конформное облучение. Исходя из поставленных задач, оптимальный охват мишени может быть спланирован с использованием 3D многопольного облучения с объемно-модулируемой интенсивностью (IMRT) или дуговой модулируемой интенсивностью пучка излучения (VMAT).
На изображении представлен пример 3D многопольного излучения. Видно, что для облучения опухоли используется 3 пучка.
Средства иммобилизации пациента
Для того, чтобы осуществлять точную подачу ионизирующего излучения к облучаемой мишени, необходимо четко воспроизводить то положение, в котором шел процессе подготовки к лучевому лечению, т.е. компьютерная топометрия и дозиметрическое планирование. Это обеспечивается разнообразными средствами для укладки, иммобилизации пациента. Они могут быть в виде разных штатных дек с подголовниками, креплениями, валикамии подставками для рук, ног, таза. Есть и индивидуальные средства. Например, вакуумные матрасы и термопластические маски, фиксирующие индивидуальные формы тела пациента в положении облучения. Эти приспособления позволяют избегать смещения облучаемой зоны из-за непроизвольных движений пациента.
Виды лучевой терапии
Дистанционная лучевая терапия
При дистанционном облучении источник ионизирующего излучения находится на расстоянии — вне тела пациента и вне опухолевой мишени. В зависимости от типа излучающего аппарата дистанционная лучевая терапия включает в себя рентгенотерапию, телегамматерапию, электронную и протонную терапию. Наиболее распространенным вариантом дистанционной лучевой терапии в настоящее время является облучение высокоэнергетическими фотонами и пучками электронов на медицинских ускорителях электронов. Современные модели ускорителей с помощью компьютерного управления параметрами и геометрией пучка излучения обеспечивают максимальное соответствие формы очага-мишени и распределения в нем дозы облучения. Возможность формирования пучков тормозного (фотонного) и корпускулярного (электронного) излучения с различной мощностью — от 6 МэВ до 18-20 МэВ — позволяет облучать как поверхностные, так и расположенные глубоко в тканях тела объекты.
Особое внимание в настоящее время приковано к протонной терапии. Первый в России клинический центр протонной терапии был построен в Санкт-Петербурге. Преимущество метода состоит в особенности тяжелых заряженных частиц (протонов). Протоны максимально высвобождают энергию торможения в конце пути своего пробега, причем спад дозы от 90% до 20% происходит на дистанции 2-5 мм. Такая возможность концентрации дозы в конце пробега частицы позволяет не только наилучшим образом сконцентрировать дозу, но и минимизировать лучевую нагрузку на ткани по ходу пучка и за патологическим очагом. Протонная терапия актуальна в онкоофтальмологии, радионейрохирургии, и особенно для пациентов детского возраста. В настоящее время сфера применения протонной терапии расширяется, однако пока использование метода существенно ограничивается его высокой стоимостью.
Современной технологией дистанционного облучения является стереотаксическая лучевая терапия – метод высокопрецизионного крупнофракционного облучения опухолей размером не более 5 см. В отличие от радиохирургии, разработанной для лечения опухолей головного мозга, использующей однократное облучение, общее число фракций при стереотаксическом облучении варьирует от 1 до 5-6. Разовая очаговая доза составляет от 8 Гр до 20 Гр, суммарная эквивалентная поглощенная доза от 50 Гр до 150 Гр, что существенно выше, чем при классическом варианте фракционирования лучевой терапии. Гамма-нож — один из видов лучевых установок для стереотаксического облучения новообразований головного мозга. Ускорители с микролепестковыми коллиматорами позволяют производить стереотаксическое облучение любых очагов (головной мозг, предстательная железа, легкое, кости, печень, поджелудочная железа, лимфоузлы, мягкие ткани). При стереотаксическом облучении обязательно учитываются смещения очага, возникающие при дыхании. Для этого запись КТ-изображений при КТ-симуляции производится с синхронизацией дыхательного цикла (4D лучевая терапия).
Контактная лучевая терапия
При контактной лучевой терапии или брахитерапии, источник излучения вводится внутрь пораженного органа. Преимущества такого вида терапии – это короткий курс, высокая точность и низкая нагрузка на смежные органы, что очень важно для дальнейшего качества жизни пациентов. Для брахитерапии используются различные радиоактивные источники – изотопы кобальта (Co⁶⁰), иридия (Ir¹⁹²), цезия (Cs¹³⁶).
Контактная лучевая терапия имеет разновидности: аппликационная, внутриполостная, внутритканевая и радионуклиднаялучевая терапия.
Аппликационная лучевая терапия
При аппликационной лучевой терапии источник располагается на поверхности облучаемого наружного объекта (кожа).
Внутриполостная лучевая терапия
При внутриполостной лучевой терапии источник подводят напрямую к опухоли в полости органа. Наиболее часто применяется при раке прямой кишки, анального канала, пищевода, при внутрибронхиальных образованиях. Внутриполостная или внутрипросветная брахитерапия чаще используется как этап сочетанной лучевой терапии, до или после дистанционного облучения. Однако нередко брахитерапия как самостоятельный метод достаточна после малоинвазивных операций при ранних стадиях рака. При паллиативном лечении рака пищевода брахитерапия — эффективный способ устранения дисфагии (расстройства акта глотания).
Внутритканевая лучевая терапия
При внутритканевой лучевой терапии источник вводят в ткани самой опухоли. Внутритканевая брахитерапия наиболее распространена при опухолях предстательной железы, широко используется при облучении молочной железы, при опухолях головы и шеи и при новообразованиях в печени.
Радионуклидная лучевая терапия
В радионуклидной или радиоизотопной терапии источником излучения является радиофармпрепарат, который после введения в организм пациента избирательно накапливается в опухолевых тканях. Наибольшее распространениенашли РФП, содержащие радионуклиды йода I¹³¹ (рак щитовидной железы), I¹²⁵(в виде гранул для лечения рака предстательной железы), стронция Sr⁸⁹ (костные метастазы). Недостатками, ограничивающими использование радионуклидной терапии, являются узкий терапевтический диапазон , ограниченная возможность точного дозиметрического планирования, неприменимость многофракционного облучения. С учетом количества абсолютных ограничений стоимость метода достаточно высока.
Перспективы лучевой терапии
Основными векторами дальнейшего развития лучевой терапии являются усовершенствование методик визуально ориентированного подведения дозы, влияние на радиочувствительность опухолевых клеток с помощью радиомодификаторов, применений комбинаций лучевого лечения с новыми химио- и иммунотерапевтическими агентами.
Беседовала
Анастасия Башкова
практикант отдела по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Санкт-Петербургский государственный университет
Высшая школа журналистики и массовых коммуникаций
Источник