Внутриартериальный способ переливания крови
Внутриартериальное переливание крови
Накоплен уже значительный клинический опыт как в военных, так и в мирных условиях работы, свидетельствующий об огромной эффективности метода внутриартериального переливания крови в комплексе лечебных мероприятий, направленных на восстановление жизненных функций организма, находящегося в состоянии тяжелого шока, агонии или клинической смерти.
Кровь, введенная в указанных условиях внутриартериально по направлению к сердцу, обеспечивает восстановление сердечного и церебрального кровообращения, минуя малый круг, что создает благоприятные физиологические предпосылки для последующего эффективного применения внутривенного переливания крови. Чрезвычайно важно при внутриартериальном переливании крови в случае резких расстройств или полной остановки дыхания одновременно проводить мероприятия по восстановлению дыхания. В соответствии с действующей инструкцией основными показаниями для внутриартериального переливания крови являются:
а) атональное состояние или клиническая смерть, наступившие в результате массивной кровопотери (в хирургической, акушерско-гинекологической практике и т. д.);
б) тяжелые стадии (III-IV степени) травматического, операционного и послеоперационного шока;
в) атональное состояние или клиническая смерть, вызванные травмой или интоксикацией организма;
г) асфиксии (механическая, наркозная или инфекционно-токсического происхождения);
д) тяжелые расстройства дыхания и кровообращения в результате электротравмы.
В случае повреждения крупных сосудов и вообще при кровотечениях необходимо немедленно принять меры к остановке кровотечения и одновременно проводить мероприятия по восстановлению кровообращения и дыхания. При наличии механической асфиксии необходимо предварительно устранить имеющиеся в дыхательных путях препятствия.
Противопоказаниями к применению внутриартериального переливания крови являются:
а) травмы черепа;
б) наличие повреждения или патологических изменений, явно несовместимых с жизнью;
в) при наступлении биологической смерти применение методов оживления бесцельно.
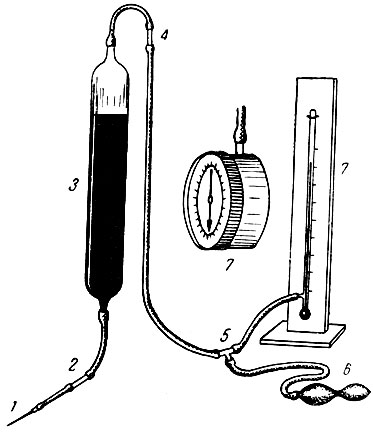
Рис. 8. Схема аппарата для внутриартериального переливания крови. 1 — игла; 2 — контрольная стеклянная трубка; 3 — ампула с кровью; 4 — стеклянная трубка с ватным фильтром; 5 — Т-образная стеклянная
Артериальное переливание крови следует производить под давлением. По мере восстановления деятельности сердечно-сосудистой системы давление в аппарате необходимо равномерно повышать. Таким образом, внутриартериальное переливание крови удобно производить под контролем давления в ампуле с помощью тонометра или манометра аппарата Рива-Роччи. С этой целью верхний тубус ампулы с кровью (рис. 8) с помощью Т-образной трубки и резиновых частей соединяется с манометром (или тонометром).
В смонтированном состоянии аппарат для внутриартериального переливания крови в качестве основной роставной части включает в себя целиком аппарат для внутривенного переливания крови, т. е. ампулу с кровью с отводящей системой, соединенной с нижним тубусом ампулы. От верхнего тубуса к левому отверстию горизонтальной ветви Т-образной трубки идет резиновая трубка. В эту трубку включается стеклянная трубка с ватным фильтром. От правого отверстия горизонтальной трубки идет резиновая трубка к манометру. Вертикальная ветвь Т-образной трубки соединяется с нагнетающим баллоном.
Нагнетание крови в артерию следует проводить путем ритмичного сжимания резиновой груши, начиная нагнетание под давлением 60-80 мм ртутного столба и доводя давление в течение 8-10 секунд до 180-220 мм ртутного столба. Более высокое давление опасно, так как может вызвать кровоизлияние в различные органы. При «оживлении» больных, находящихся в состоянии клинической смерти, давление ниже 120 мм ртутного столба может оказаться недостаточным для создания кровотока в венечных сосудах и в силу этого неэффективным. По методике внутриартериального нагнетания крови, разработанной В. А. Неговским, в ампулу с консервированной кровью предварительно вводится 50 мл 40%: раствора глюкозы и 0,5 мл 3% раствора перекиси водорода. Через 10-15 секунд после начала внутриартериального нагнетания крови проколом резиновой трубки системы несколько выше иглы шприцем вводится 0,5-1 мл раствора адреналина 1 : 1000. Общее количество адреналина не должно превышать 2 мл.
С момента появления первых сердечных сокращений в случаях кровопотери следует немедленно начинать обычным способом внутривенное переливание крови с добавлением в нее 0,1-0,4 мл 5% раствора эфедрина, продолжая некоторое время и нагнетание крови в артерию. С улучшением сердечной деятельности, о чем свидетельствует появление удовлетворительного пульса на лучевой артерии и повышение максимального кровяного давления до 100-120 мм ртутного столба, артериальное нагнетание прекращают. К этому времени количество внутриартериально перелитой крови обычно достигает 150-300 мл.
В случае состояния агонии и при длительных операциях, когда наступает резкое падение кровяного давления, а также при угасании деятельности «ожившего» сердца следует проводить дробное нагнетание крови в артерию. В таких случаях нагнетание крови проводят отдельными порциями по 50-70 мл с интервалом в 3-5 минут под давлением 120-160 мм ртутного столба.
Для внутриартериального нагнетания крови предпочтительнее пользоваться лучевой артерией. При оперативном вмешательстве, в частности при ампутации, иногда целесообразно воспользоваться легко доступными крупными артериями. Для внутриартериального нагнетания крови следует пользоваться иглами среднего калибра (от 20-граммового шприца «Рекорд»). Такая игла не травмирует артерии, а после ее извлечения из артерии кровотечение легко останавливается под тампоном.
Внедрение метода внутриартериального переливания крови в лечебную практику значительно улучшило прогноз тяжелейших форм шока и интоксикаций различного происхождения.
Наблюдение 9 (Ю. Д. Семенов). Больная К., 48 лет, поступила в хирургическое отделение больницы в состоянии резкого истощения по поводу нагноившегося эхинококка печени. На 2-й день пребывания в больнице у больной произошел самопроизвольный прорыв нагноившейся кисты в брюшную полость. Больная экстренно оперирована по поводу развившегося разлитого гнойного перитонита. Лапаротомия, опорожнение нагноившейся кисты многокамерного эхинококка печени, тампонада брюшной полости. Послеоперационное течение на протяжении свыше 3 недель крайне тяжелое. Температура в пределах 37,5-38,6°. Резкая интоксикация, состояние ареактивности. Не спит, от пищи отказывается. Беспокоит жажда. Отрыжка, тошнота. Язык сухой, упорный парез кишечника. Пульс 130-160 ударов в минуту, слабого наполнения, кровяное давление 80/60 мм ртутного столба. Дыхание поверхностное, учащенное. Диурез понижен, в моче явления реактивного нефрита. Операционная рана сухая. Заметно снизились показатели красной крови. Систематически производились внутривенные вливания глюкозы, крови, сухой плазмы, применялись антибиотики, но заметного эффекта отмечено не было. Общее состояние больной продолжало ухудшаться. На 28-й день пребывания в больнице сознание у больной затемнено, на вопросы не отвечает, кожные покровы и видимые слизистые цианотичны. Периферический пульс отсутствует. Кровяное давление не определяется. Зрачки расширены. Дыхание поверхностное, редкое, до 6 в минуту. Кожа покрыта холодным, липким потом. В целях дезинтоксикации и общей стимуляции решено произвести вьутриартериальное переливание крови. Обнажена плечевая артерия. Пульсация сосуда не определяется. Пункцией артерии в центральном направлении произведено под умеренным давлением переливание крови в количестве 450 мл. Состояние больной сразу улучшилось. Сузились зрачки, появился периферический пульс, дианетическая окраска покровов исчезла. Кровяное давление 85/70 мм. Больная стала реагировать на окружающее. Произведенное внутриартериальное переливание крови определило стойкий перелом в общем состоянии больной и в течении операционной раны. Стали затихать явления со стороны брюшины, живот опал, появился самостоятельный стул, заметно освежилась рана. Температура снизилась до малых субфебрильных цифр. В этот период с более выраженным эффектом применялись антибиотики, внутривенно вводились эрнтроцитная масса, плазма, белковые кровезаменители, подкожно — различные солевые растворы. Выписана в удовлетворительном состоянии, с поверхностной операционной раной.
Данное наблюдение представляет огромный практический интерес. Оно свидетельствует о том, что внутриартериальное переливание крови как особая форма воздействия на центральную нервную систему через артериальный интерорецептивный аппарат может в отдельных случаях обеспечить благоприятный перелом в течении тягчайшей инфекции (разлитой.гнойный перитониту крайне истощенной больной) даже в фазе терминальных явлений. Подобный эффект, как правило, не наблюдается при внутривенной гемотерапии, применение которой в терминальном состоянии, в условиях далеко зашедшего коллапса на почве прогрессирующей токсикоинфекции, может даже оказать отягощающее действие на сердечнососудистую систему и тем самым приблизить катастрофу.
Источник
Внутриартериальное переливание крови
Показания: состояние клинической смерти (остановка дыхания и сердца), вызванное невосполненной массивной кровопотерей; тяжёлый травматический шок с длительным снижением САД до 60 мм рт.ст., неэффективность внутривенных переливаний крови. Лечебный эффект внутриартериального переливания определяется рефлекторной стимуляцией сердечно-сосудистой деятельности и восстановлением кровотока по венечным сосудам. Для достижения эффекта кровь вводят со скоростью 200-250 мл за 1,5-2 мин под давлением 200 мм рт.ст., при восстановлении сердечной деятельности давление снижают до 120 мм рт.ст., а при чётко определяемом пульсе переходят к внутривенному вливанию крови; при стабилизации САД на уровне 90- 100 мм рт.ст. иглу из артерии извлекают.
Система для внутриартериального переливания крови аналогична таковой для внутривенного введения с тем исключением, что к длинной игле, введённой во флакон, подсоединяют баллон Ричардсона для нагнетания воздуха, соединённый через тройник с манометром (рис. 40). Артерию пунктируют через кожу иглой Дюфо или производят артериосекцию.
Рис. 40. Система для внутриартериального переливания крови.
Для пункции используют бедренную, плечевую артерии. Чаще прибегают к артериосекции, используя для вливания лучевую и заднюю большеберцовую артерии. Операции выполняют под местной инфильтрационной анестезией.
При нагнетании крови под давлением велика опасность воздушной эмболии, поэтому необходимо внимательно следить за уровнем крови в системе, чтобы вовремя перекрыть её зажимом.
Внутриаортальное переливание крови
Внутриаортальное переливание крови проводят при внезапно наступившей клинической смерти, массивном кровотечении, возникшем во время торакальных операций. Для этой цели используют катетеры, проведённые в аорту из периферических артерий (чаще — бедренной, реже — плечевой) путём их чрескожной пункции или секции. Переливание выполняют под давлением, как и при внутриартериальном переливании крови, с использованием такой же системы.
Внутрикостное введение трансфузионных сред
Этот способ применяют крайне редко, когда невозможно воспользоваться другим путём (например, при обширных ожогах). Кровь вливают в грудину, гребень подвздошной кости, пяточную кость.
Пункцию грудины производят в положении больного на спине. Грудину пунктируют под местной инфильтрационной анестезией в области рукоятки или её тела. Для этого используют специальную иглу с рукояткой (иглу Кассирского). Обрабатывают операционное поле. Прокол проводят строго по средней линии, проходят иглой кожу, подкожную клетчатку, дальнейшее сопротивление создаёт передняя костная пластинка грудины, которую преодолевают с некоторым усилием. Ощущение провала иглы указывает на её прохождение в костный мозг. Мандрен удаляют, шприцем аспирируют костный мозг. Появление последнего в шприце свидетельствует о правильном нахождении иглы. Затем через иглу вводят в костный мозг 3-5 мл 1-2% раствора прокаина и подсоединяют систему для переливания крови.
Гребень подвздошной кости пунктируют в середине задней трети, так как в этом месте губчатая кость рыхлого строения, и вливание выполняется легко.
Самотёком кровь поступает в кость медленно — 5-30 капель в минуту, и на переливание 250 мл крови требуется 2-3 ч. Для увеличения скорости вливания флакон поднимают на стойке или создают повышенное давление во флаконе, нагнетая воздух под давлением до 220 мм рт.ст.
Источник
Внутриартериальный способ переливания крови
Больной Е., у которого по поводу хронической абсцедирующей пневмонии правого легкого была произведена пневмэктомия.
С самого начала операции кровяное давление, которое было и без того очень низким, резко колебалось, а к концу операции не определялось в течение 40 минут. Все противошоковые мероприятия оказались безуспешными. Тогда было начато введение в артерию артериальной крови. В течение 10 минут было введено 350 мл крови. Через 5—7 минут стало определяться кровяное давление, которое вначале равнялось 70/40 мм ртутного столба, а затем стало постепенно нарастать. В течение 2 часов больной был выведен из состояния шока. Явлений позднего шока не наблюдалось.
Наблюдения последних лет показывают, что в IV стадии шока, а также в предагональном и атональном состоянии, когда все наши обычные мероприятия оказываются безрезультатными, одним из наиболее эффективных мер борьбы является внутриартериальное введение крови.
В клинике госпитальной хирургии 1 ЛМИ им. акад. И. П. Павлова Л. И. Краснощековой были проведены наблюдения над 9 больными, находившимися в указанном выше состоянии, которым применили внутриартериальное переливание крови. Из них в состоянии операционного шока при внутригрудных операциях было 8 человек, 1 больной с тяжелым травматическим шоком умер вследствие повреждения внутренних органов, вызванных травмой.
Нами отмечено, что такая форма шока, переходящая на операционном столе в агональное состояние, встречается чаще всего у больных, которых нам не удалось вывести из тяжелого состояния в предоперационном периоде. Из 8 больных с внутригрудными операциями, впавшими в такое состояние, у 5 был рак легкого (из них у 3 был неоперабильным) и у 3 гнойная интоксикация. Этих 3 больных мы взяли на операцию в явно неподготовленном состоянии.
Большое количество плотных рубцовых спаек, развившихся в результате длительного и тяжелого нагноительного процесса, делало операцию очень травматичной, а предоперационная подготовка не обеспечила достаточного количества резервных сил сердечно-сосудистой системы, которой во время таких операций предъявляются особенно большие требования.
На то, что в профилактике терминальных состояний предоперационная подготовка играет очень видную роль, указывают наши многочисленные наблюдения, когда больные переносили очень травматичные операции продолжительностью до 5 часов без более или менее значительного снижения кровяного давления. В ряде случаев больные без признаков шока переносили операции удаления легкого вместе со всей париетальной плеврой, так как мощные плевральные сращения не позволяли отделить от нее легкое.
Помимо предоперационной подготовки, для профилактики терминальных состояний большое значение имеет тщательная местная анестезия и щадящая техника операции, о чем уже говорилось неоднократно.
Важнейшим условием для получения успеха от внутриартериального введения крови является своевременное переливание крови в артерию. Как только убеждаешься, что обычные меры борьбы с шоком, в том числе струйное введение крови в вену, не дают результата, следует немедленно переходить к внутриартериальному введению. Если пульс и кровяное давление перестают определяться, дыхание останавливается, а сердцебиение не прослушивается, трудно ожидать результата и от внутриартериалыюго введения крови. У 2 оперированных нами больных внутриартериальное введение крови было начато явно с большим опозданием, мы не получили даже кратковременного эффекта.
У 2 больных, лечение которых началось при отсутствии пульса и дыхания, но при сохранившемся сердцебиении, мы получили кратковременный эффект, хотя сам характер заболевания, распространение процесса, травматичность операции и тяжелая кровопотеря делали борьбу с шоком чрезвычайно трудной.
— Вернуться в оглавление раздела «Хирургия»
Источник