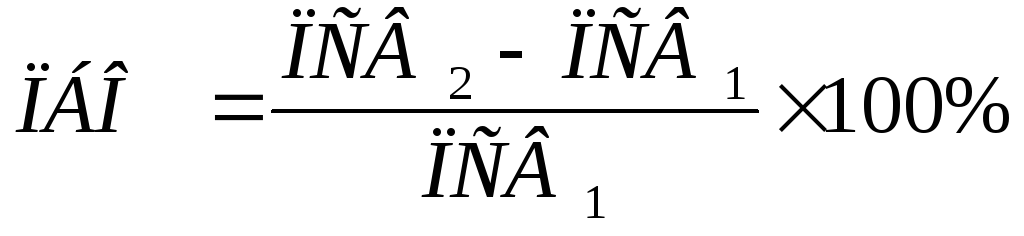Укажите способ установления обратимости обструкции
Выберите один или несколько правильных ответов.
1) крайняя степень выраженности одышки
2) чувство нехватки воздуха
3) чувство нехватки воздуха, сопровождающееся сухими свистящими хрипами над всей поверхностью легких
4) невозможность адекватного выдоха
2. К МЕХАНИЗМАМ РАЗВИТИЯ УДУШЬЯ ОТНОСЯТСЯ ВСЕ ПЕРЕЧИСЛЕННЫЕ, КРОМЕ
1) бронхиальная обструкция
3) склероз стенки бронхов
4) быстрое уменьшение респираторной части легкого
3. ВЫЗВАТЬ ПРИСТУП УДУШЬЯ МОЖЕТ
1) физическая нагрузка
2) эмоциональная перенапряжение
3) загрязнение атмосферы
4. КАКОЙ ВАРИАНТ БРОНХИАЛЬНОЙ АСТМЫ В СОВРЕМЕННОЙ КЛАССИФИКАЦИИ ОТСУТСТВУЕТ
5. КАКОЙ ИЗ ИНГАЛЯТОРОВ ВЫ ПОРЕКОМЕНДУЕТЕ БОЛЬНОМУ ДЛЯ КУПИРОВАНИЯ ПРИСТУПА УДУШЬЯ ПРИ БРОНХИАЛЬНОЙ АСТМЕ
6. СУТОЧНЫЙ РАЗБРОС ПСВ СОСТАВИЛ 28%. КАКОЙ ДИАГНОЗ НАИБОЛЕЕ ВЕРОЯТЕН
2) Бронхиальная астма
7. КАКИЕ ПОКАЗАТЕЛИ ДОЛЖНЫ УЧИТЫВАТЬСЯ ПРИ ПОСТАНОВКЕ ДИАГНОЗА
1) частота дневных приступов
2) частота ночных приступов
3) результаты пикфлоуметрии
4) продолжительность приступов
8. ЕСЛИ ПРИСТУП УДУШЬЯ ВОЗНИКАЕТ ПАРАЛЛЕЛЬНО С БОЛЯМИ В ГРУДНОЙ КЛЕТКЕ, НАИБОЛЕЕ ВЕРОЯТНЫЕ ПРИЧИНЫ
1) инфаркт миокарда
3) спонтанный пневмоторакс
4) экссудативный плеврит
9. У БОЛЬНОГО С БРОНХИАЛЬНОЙ ОБСТРУКЦИЕЙ ПРИРОСТ ОФВ1 ПОСЛЕ ИНГАЛЯЦИИ САЛЬБУТАМОЛА СОСТАВИЛ 8%; КАКОЙ ДИАГНОЗ НАИБОЛЕЕ ВЕРОЯТЕН
2) Бронхиальная астма
10. ОБОСТЕРНИЕ БРОНХИАЛЬНОЙ АСТМЫ РАСЦЕНИВАЕТСЯ КАК ТЯЖЕЛОЕ ПРИ ЦИФРАХ SaO2:
Источник
Обратимость обструкции: маркер контроля БА
Основные цели терапии бронхиальной астмы (БА) включают в себя достижение и поддержание хорошего контроля симптомов БА в течение длительного времени; минимизацию рисков будущих обострений БА, фиксированной обструкции дыхательных путей и нежелательных побочных эффектов терапии (согласно GINA 2014). С этой целью современные руководства предлагают оценивать контроль БА при помощи клинических признаков. В дополнение к этому при оценке контроля БА могут использоваться вопросники (с-АСТ тест у детей с 4 до 11 лет, АСТ-тест у детей от 12 лет и взрослых, вопросник по контролю над астмой, ACQ-5).
Пульмонологи из солнечной Испании предложили добавить к критериям оценки БА такой объективный показатель, как обратимость бронхиальной обструкции, которая оценивалась бы после пробы с бронходилататором. ОФВ1, оцениваемый по результатам спирометрии, позволяет судить не только о степени бронхиальной обструкции, но и о риске обострений и прогрессирующего ухудшения функции легких у таких больных. Если по результатам проведенного исследования определяется значительный прирост ОФВ1, то можно предположить выраженную исходную обструкцию. В этом случае он может служить маркером недостаточного контроля БА, однако пограничное значение данного показателя до настоящего времени не было определено.
• Оптимальным пороговым значением степени обратимости ОФВ1 для выявления недостаточного уровня контроля БА оказалось ≥ 10 %;
• У пациентов с приростом ОФВ1 ≥ 10 % после пробы с бронхолитиком выявлялась более высокая FeNO (фракция оксида азота в выдыхаемом воздухе), а в период наблюдения им требовались более высокие дозы ИГКС;
• Частота обострений БА не различалась в зависимости от степени обратимости бронхиальной обструкции — возможно вследствие коррекции объема базисной терапии при недостаточном контроле заболевания.
Исследование проводилось в рамках проекта Pulmonary Function/Nitric Oxide Symptoms study (FUSION). В исследовании приняли участие 407 человек, страдающих БА разной степени тяжести (период наблюдения — 12 месяцев). В течение этого года участников обследовали 4 раза (в начале исследования, затем каждые 4 месяца). При этом критериями исключения из исследования служили следующие параметры:
• прием пероральных глюкокортикостероидов в течение последнего месяца;
• частые курсы пероральных ГКС;
• курение более 10 пачек/лет;
• другие заболевания органов дыхания, сопутствующие БА.
Степень контроля БА оценивали при помощи теста АСТ, степень БОС оценивали путем проведения спирометрии с бронходилатационной пробой, для которой использовали 200 мкг сальбутамола или 160 мкг ипратропия бромида. Для оценки выраженности воспаления в дыхательных путях измеряли FeNO, а во время первого и последнего визита определяли количество эозинофилов периферической крови. В течение периода наблюдения авторы оценивали частоту обострений БА, использование β2-агонистов короткого действия, дозу ингаляционных глюкокортикостероидов (ИГКС) в пересчете на беклометазон и приверженность лечению (количество реально принятых доз препарата в процентах от количества назначенных врачом).
Исходный ОФВ1 в среднем составлял 95,36 ± 20,89 % от должного (3,16 ± 5,19 л), причем его значение ниже 80 % отмечалось только у 20 % больных. Степень обратимости ОФВ1 после бронходилатационной пробы в среднем составляла 7,79 ± 11,88 %. На основании результатов ACT контролируемая, частично контролируемая и неконтролируемая БА была выявлена у 27,3, 33,3 и 39,3 % участников исследования соответственно.
По итогам проведенного исследования, оптимальным пороговым значением степени обратимости ОФВ1 для выявления недостаточного контроля БА оказалось ≥10 %. У пациентов с ОФВ1
Источник
Определение обратимости бронхиальной обструкции
Тест проводится с помощью пикфлоуметра и β2-агониста короткого действия (вентолин, беротек), вводимого ингаляционно.
Методика выполнения теста:
Измерить исходное значение ПСВ (ПСВ1)
Провести ингаляцию β2-агониста короткого действия.
Через 15 минут повторить измерение ПСВ с помощью пикфлоуметра (ПСВ2)
Рассчитать параметр бронхиальной обструкции (ПБО), который будет отображать выраженность обратимости бронхиальной обструкции в процентном соотношении:
Прирост пиковой скорости выдоха, равный или превышающий 15% от исходной величины, свидетельствует о наличии обратимой бронхиальной обструкции.
Критерии диагноза бронхиальной астмы по данным пикфлоуметрии
Диагноз бронхиальной астмы вероятен, если:
пиковая скорость выдоха ниже 80% от должных величин
разброс показателей пиковой скорости выдоха в течение суток более 20% (при измерении утром и вечером через 12 часов)
пиковая скорость выдоха уменьшается на 15% и более после бега или другой физической нагрузки
пиковая скорость выдоха увеличивается более, чем на 15% после ингаляций 2-агонистов короткого действия
Дыхательная недостаточность
Определение.Дыхательная недостаточность — состояние организма, при котором не обеспечивается поддержание нормального газового состава крови, либо оно достигается за счет более интенсивной работы аппарата внешнего дыхания и кровообращения, что приводит к снижению функциональных возможностей организма.
Классификация дыхательной недостаточности
I. По этиологии (по Б.Е. Вотчалу):
1. Центрогенная (нарушение центральной регуляции дыхания):
а) поражение ствола головного мозга
б) угнетение центральной регуляции дыхания в результате отравления депрессантами дыхания:
в) барбитураты, наркотики
г) отравление высокими концентрациями СО2
а) расстройство деятельности дыхательных мышц при повреждении спинного мозга (травма, полиомиелит и др.)
б) расстройство двигательных нервов (полиневрит)
в) поражение нервно-мышечных синапсов (ботулизм, миастения, гипокалиемия, отравление курареподобными препаратами, препаратами, обладающими миорелаксирующим действием, транквилизаторами, ганглиоблокаторами)
3. Торако-диафрагмальная или париетальная (может быть вызвана расстройством биомеханики дыхания):
а) при патологии грудной клетки (перелом ребер, кифосколиоз, болезнь Бехтерева)
б) высокое стояние диафрагмы (парез желудка и кишечника, асцит, ожирение и др.)
в) распространенные плевральные сращения
г) сдавление легкого при скоплении жидкости или газа в плевральной полости (гидро- или пневмоторакс)
4. Бронхо-легочная (при наличии патологических процессов в легких и дыхательных путях).
II. По механизму недостаточности функции внешнего дыхания:
1. Нарушение альвеолярной вентиляции.
Типы дыхательной недостаточности (см. табл. 3.13, 3.15):
Типы дыхательной недостаточности
Процессы, ограничивающие расправление легких:
1. Изменения грудной клетки в виде деформации или тугоподвижности
2. Изменения в плевре (плевральные сращения) или в плевральной полости (экссудативный плеврит или пневмоторакс и др.)
3. Изменения в легких, приводящие к ригидности легочной ткани (пневмосклероз, пневмофиброз)
4. Изменения, ограничивающие воздухонаполнение легких (застой крови в малом круге кровообращения, ателектаз, туберкулез, кисты, абсцесс)
Одышка при физической нагрузке
1. Учащенное неглубокое дыхание. Феномен “захлопывающейся двери”
2. Ограничение экскурсии грудной клетки
1. Перкуторный звук: притупленный или притупленно-тимпанический
2. Нижние границы легких выше обычного
3. Подвижность нижнего края легких ограничена
1. Дыхание ослабленное везикулярное или бронхиальное
2. Влажные хрипы
Продолжение табл. 3.15
Процессы, ведущие к сужению просвета бронхиального дерева:
1. Бронхиальная астма
2. Воспалительные изменения бронхиального дерева с отеком и гипертрофией слизистой, гиперсекрецией и скоплением мокроты (хронический бронхит)
3. Органические изменения бронхиального дерева (опухоли, сдавление бронха)
1. Ранняя жалоба на одышку при ранее допустимых нагрузках или во время простуды
2. Кашель чаще со скудным отделением мокроты, вызывает после себя на некоторое время ощущение тяжелого дыхания
Более поздние признаки:
1. Удлинение фазы выдоха
2. Участие в дыхании вспомогательной мускулатуры
3. Эмфизематозная грудная клетка
4. Ригидность грудной клетки
Вначале перкуторный звук не изменен
Более поздний признак:
1. Коробочный звук
2. Ограничение подвижности нижнего края легких
Сухие свистящие хрипы, которые следует активно выявлять при форсированном выдохе
Сочетание причин, приводящих к рестриктивному и обструктивному типу:
— хронический бронхит с явлением пневмосклелоза
Сочетание признаков при рестриктивном и обструктивном типах
2. Нарушение соотношения вентиляция-перфузия (кровоток):
а) появление вентилируемых, но не перфузируемых альвеол, что приводит к возрастанию физиологического мертвого пространства (тромбоэмболия легочной артерии)
б) перфузия невентилируемых альвеол, вплоть до выключения части легкого из вентиляции (пневмония, ателектаз), когда они сохраняют свое кровоснабжение. Благодаря этому часть венозной крови, неоксигенируясь, попадает в легочные вены и увеличивает примесь венозной крови к артериальной (в норме такая примесь не превышает 3% сердечного выброса)
в) наличие т.н. сосудистого шунта (справа налево), при котором часть венозной крови из системы легочной артерии, непосредственно в обход капиллярного русла, попадает в легочные вены и смешивается с оксигенированной артериальной кровью. В последнем случае развивается гипоксемия, но гиперкапния может не наблюдаться, вследствие компенсаторного увеличения вентиляции в здоровых участках легких — частичная дыхательная недостаточность.
3. Нарушение диффузии газов через альвеоло-капиллярную мембрану (вследствие ее утолщения):
а) фиброз легких
в) синдром Хаммена-Рича и группа фиброзирующих альвеолитов
г) «шоковое легкое» у больных перенесших тяжелое нарушение гемодинамики (шок, кровопотеря, ожоги, временная остановка сердца и др.), вследствие развития отека альвеоло-капиллярной мембраны с последующей пролиферацией клеточных элементов в альвеолы и образованием гиалиновых мембран. Обычно не сопровождается гиперкапнией, т.к. скорость диффузии СО2 в 20 раз выше, чем О2.
III. Формы дыхательной недостаточности:
1. Вентиляционная (гиперкапния и гипоксемия): развивается при первичном уменьшении эффективной легочной вентиляции, что нарушает выведение СО2 и оксигенацию крови. При этом уровень гиперкапнии пропорционален степени нарушения вентиляции.
а) Нарушение регуляции дыхания
б) Слабость дыхательных мышц
в) Деформация грудной клетки
г) Нарушение проходимости дыхательных путей
2. Паренхиматозная (гипоксемическая): возникает в результате вентиляционно-перфузионных несоответствий или нарушения диффузии газов.
а) Нарушение внутрилегочного распределения газа (тромбоэмболия легочной артерии, пневмония)
б) Нарушение кровотока по легочным капиллярам (застой в малом круге, гиповолемия)
в) Нарушение диффузии (фиброз легких, отек легких, и др.)
IV. Классификация дыхательной недостаточности по течению:
V. Степень дыхательной недостаточности:
Iстепень — одышка возникает при обычной нагрузке
IIстепень — одышка при незначительной нагрузке
IIIстепень — одышка в покое.
Определение степени дыхательной недостаточности по клиническим признакам показателям представлено в табл. 3.16.
Определение степени дыхательной недостаточности по клиническим показателям
Кратковременно появляющаяся во время и после привычной нагрузки
Возникает после незначительной физической нагрузки, продолжительная
Выраженная, постоянная в покое
Иногда, незначительный, возникает после движений
Отчетливо выражен, имеет диффузный характер
Резко выражен, имеет признаки легочного происхождения
Участие вспомогательной мускулатуры
Незначительное, после физической нагрузки
Значительно, выражено, даже в покое
Возникает быстро, кратковременно
Степень дыхательной недостаточности по данным спирографии (см.табл.3.14).
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Источник