- Удаление желчного пузыря лапароскопическим способом
- Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
- Видео анатомии лапароскопической холецистэктомии
- Удалить желчный пузырь без разрезов и последствий – лапароскопический метод
- Удалять ли «спокойные» камни? Удалять!
- Чем лапароскопия лучше обычного удаления?
- Как врач узнает, что нужно удалить?
- Долго ли придется пролежать в стационаре?
- Не придется ли потом всю жизнь сидеть на диете?
- Могут ли после лапароскопии образоваться новые камни?
Удаление желчного пузыря лапароскопическим способом
а) Показания для лапароскопической холецистэктомии:
— Плановые: симптоматическая желчнокаменная болезнь.
— Противопоказания: значительные внутрибрюшные спайки, подозрение на злокачественный процесс.
— Альтернативные операции: обычная открытая операция.
б) Предоперационная подготовка:
— Предоперационные исследования: ультразвуковое исследование, гастроскопия, возможна внутривенная холангиография, контрастное исследование желудка (исключение язв и грыжи пищеводного отверстия диафрагмы).
— Подготовка пациента: назогастральный зонд при остром холецистите или холедохолитиазе, периоперационная антибиотикотерапия при холецистите, холедохолитиазе, а также у пациентов старше 70 лет.
в) Специфические риски, информированное согласие пациента:
— Желчеистечение, желчный свищ (0,5% случаев)
— Перитонит (0,1% случаев)
— Пропущенный камень (1% случаев)
— Повреждение желчного протока (0,3% случаев)
— Повреждение печени, двенадцатиперстной кишки или ободочной кишки (0,1% случаев)
— Повреждение сосудов (воротная вена, печеночная артерия; 0,1% случаев)
— Абсцесс (0,2% случаев).
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине (может потребоваться рентгенопрозрачный стол).
е) Доступ для лапароскопической холецистэктомии. В общей сложности четыре троакара, расположенные выше пупка и в правом верхнем квадранте брюшной стенки.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
ж) Этапы лапароскопической холецистэктомии:
— Положение троакаров
— Захват желчного пузыря
— Открытие треугольника Капо
— Диссекция треугольника Кало
— Проведение зажима или ножниц под пузырным протоком
— Проведение зажима ниже пузырной артерии
— Клипирование и пересечение пузырного протока
— Клипирование и пересечение пузырной артерии
— Ретроградная диссекция желчного пузыря
— Гемостаз ложа желчного пузыря
— Извлечение желчного пузыря
— Закрытие швом надпупочного разреза
— Дренаж
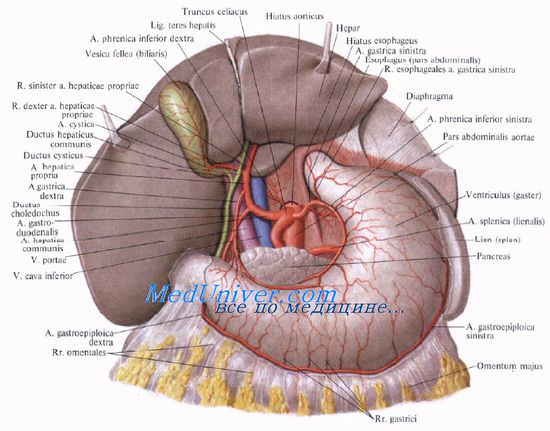
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Ход желчного протока очень вариабелен.
— Предупреждение: опасайтесь спутать общий или правый печеночный проток с пузырным протоком, а правую печеночную артерию с пузырной артерией.
— Мелкие желчные протоки могут впадать непосредственно в желчный пузырь и должны перевязываться с прошиванием.
и) Меры при специфических осложнениях:
— Послеоперационное выделение желчи по дренажу: обычно из-за мелкого дополнительного желчного протока в ложе желчного пузыря. Оставьте дренаж и придерживайтесь выжидательной тактики; может потребоваться назобилиарное дренирование желчных протоков или эндоскопическая установка временного стента.
— При неясных послеоперационных ситуациях выполняйте ЭРХПГ.
к) Послеоперационный уход после лапароскопической холецистэктомии:
— Медицинский уход: удалите назогастральный зонд в день операции, удалите дренажи на 2-3 день.
— Возобновление питания: небольшие глотки жидкости с 1-го дня, затем быстрое расширение диеты.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 3-7 дней.
л) Оперативная техника лапароскопической холецистэктомии.
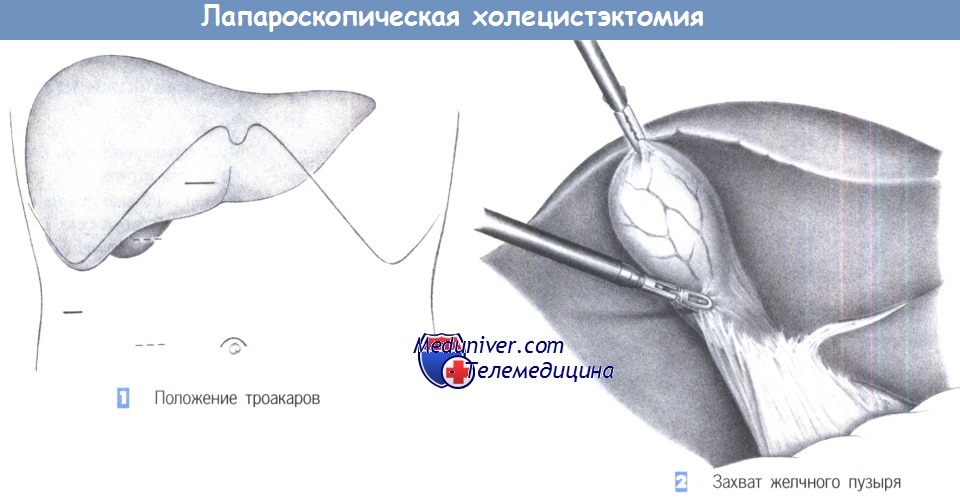
1. Положение троакаров. Для лапароскопической холецистэктомии требуется в общей сложности четыре троакара, из которых первый вводится над пупком, а три последующие — по линии правого подреберного разреза (верхний парамедианный, правый подпеченочный латеральный и справа над желчным пузырем, или альтернативно, справа на уровне пупка в парамедианном положении).
После полукружного разреза справа и выше пупка, края кожного разреза поднимаются двумя зажимами для операционного белья для введения иглы Вереша. Правильное положение иглы Вереша проверяется аспирацией, инстилляцией изотонического солевого раствора и «тестом с каплей». Как только подтверждается, что игла находится в правильном положении, накладывается пневмоперитонеум. После создания пневмоперитонеума через троакар может быть введена оптическая система. Операция начинается с осмотра брюшной полости для выявления каких-либо спаек и признаков патологических изменений.
Три других троакара вводятся под прямым лапароскопическим контролем в таком порядке: правый верхнесрединный (размер 10 мм), параректальный ниже правого подреберного края (размер 10 мм; альтернативно — на уровне пупка) и правый подреберный латеральный (размер 5 мм). Ассистент вводит зажим через подпеченочный 5-мм троакар, чтобы захватить желчный пузырь и отвести его краниально.
2. Захват желчного пузыря. После захвата желчного пузыря за дно зажимом пузырь и печень оттягиваются краниально. Теперь хирург может вставить зажим через левый троакар и ножницы через правый верхний троакар. Следующий шаг — четкая идентификация треугольника Кало, где и будет выполнена последующая диссекция.
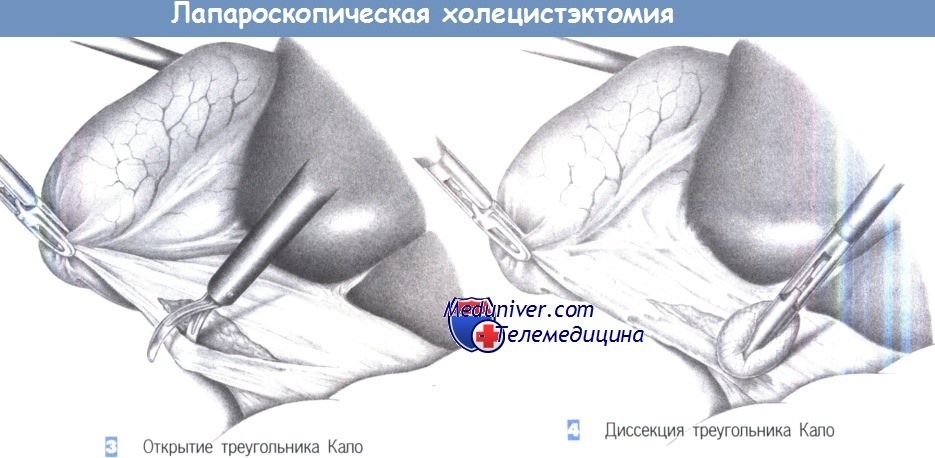
3. Открытие треугольника Кало. Тракция желчного пузыря позволяет отвести его краниально. Хирург захватывает шейку желчного пузыря зажимом, находящимся в левой руке и отводит ее в краниальном направлении. Это натягивает брюшину в области треугольника Кало, что облегчает ее рассечение.
4. Диссекция треугольника Кало. Треугольник Кало расправляется краниально под натяжением и теперь может быть тупо обработан марлевым тупфером или ножницами. Волокнистые структуры должны быть разделены под контролем зрения. Хорошую визуализацию гарантирует тщательный гемостаз, достигаемый с помощью коагуляции.
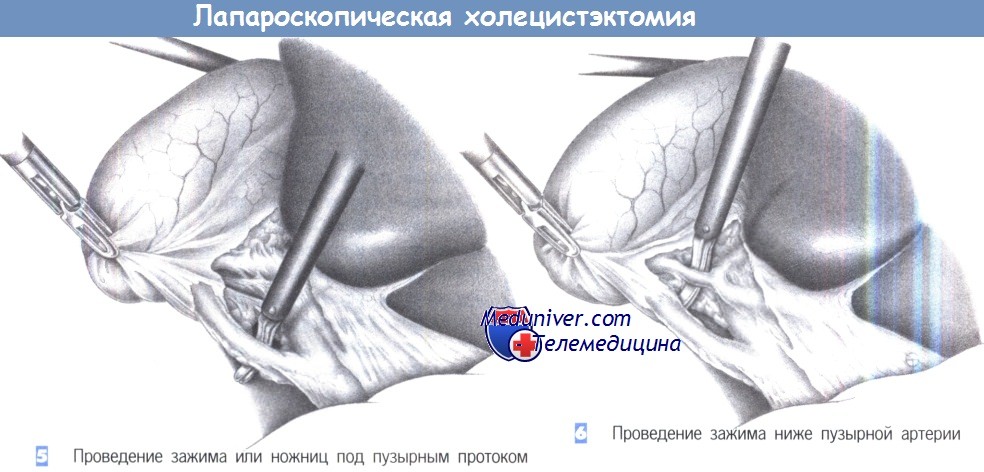
5. Проведение зажима или ножниц под пузырным протоком. Как только пузырный проток будет идентифицирован, под него подводится диссектор или ножницы для отделения от общего желчного протока. Последний должен быть выделен на протяжении не менее 1 см на половину своей окружности. Слияние пузырного протока с печеночным протоком должно быть также четко идентифицировано. Если идентификация сомнительна, обязательно выполнение операционной холангиографии. Это также касается всех случаев неясной анатомической ситуации или подозрения холедохолитиаза.
6. Проведение зажима ниже пузырной артерии. Как только обнажается пузырный проток, идентифицируется пузырная артерия. Необходимо исключить любую возможность клипирования правой печеночной артерии.
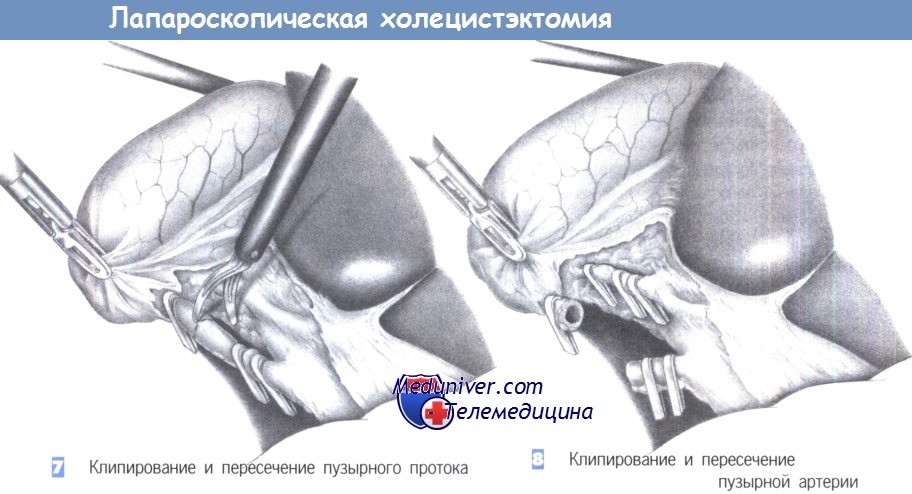
7. Клипирование и пересечение пузырного протока. После четкой идентификации пузырного протока он закрывается двумя клипсами проксимально и одной клипсой — дистально. Клипсы должны находиться на расстоянии 0,5 см друг от друга. Пузырный проток пересекается ножницами между клипсами под визуальным контролем.
8. Клипирование и пересечение пузырной артерии. Пересечение пузырной артерии происходит таким же образом. Она закрывается проксимально двумя и дистально — одной клипсой. Расстояние между ними должно составлять не менее 0,5 см. Сосуд может быть без риска пересечен между клипсами ножницами. Особое внимание должно быть обращено на то, чтобы четко идентифицировать правую печеночную артерию и избежать ее сужения или случайного повреждения.
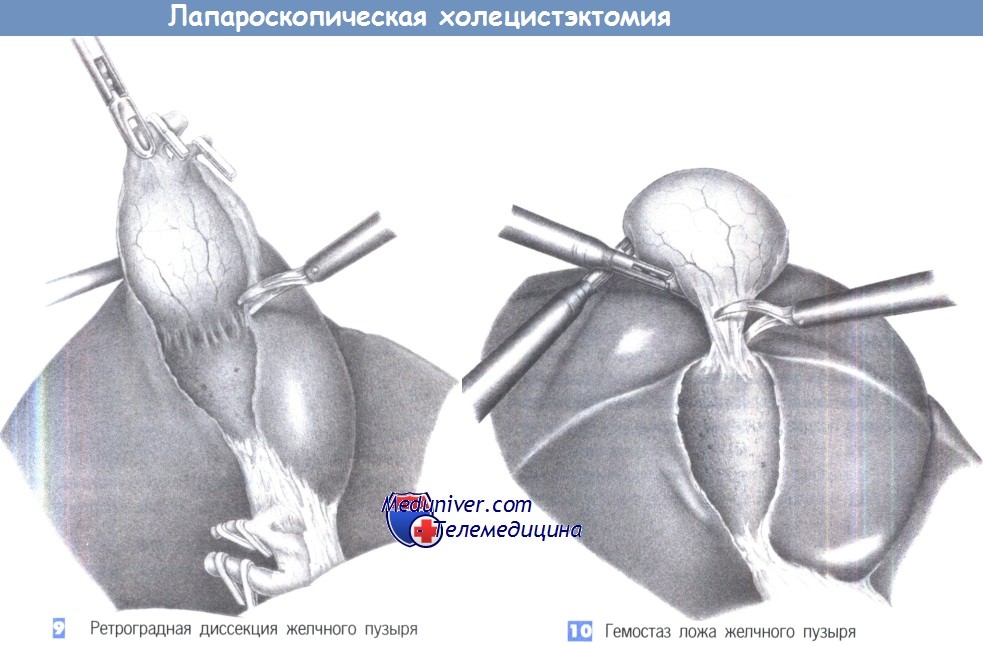
9. Ретроградная диссекция желчного пузыря. Когда пузырный проток и пузырная артерия пересечены и перекрыты клипсами, желчный пузырь постепенно отделяется от своего ложа при небольшой краниальной тракции. Нужно быть внимательным, чтобы выявить любые добавочные желчные протоки и крупные сосуды, которые следует перекрыть клипсами. На небольшие источники кровотечения можно воздействовать диатермией.
10. Гемостаз ложа желчного пузыря. Диссекция желчного пузыря продолжается до тех, пока он не будет связан с краем печени только узким тяжом, который используется, чтобы удерживать ложе желчного пузыря под краниальным натяжением, что позволяет выполнить тщательный гемостаз на нижней поверхности печени. Проверяется каждый отдельный источник кровотечения. Нижняя поверхность печени осматривается для выявления любых добавочных желчных протоков. Если есть какое-нибудь сомнение, накладываются дополнительные клипсы. По завершении гемостаза последний тяж, соединяющий желчный пузырь с печенью, разделяется ножницами с коагуляцией.
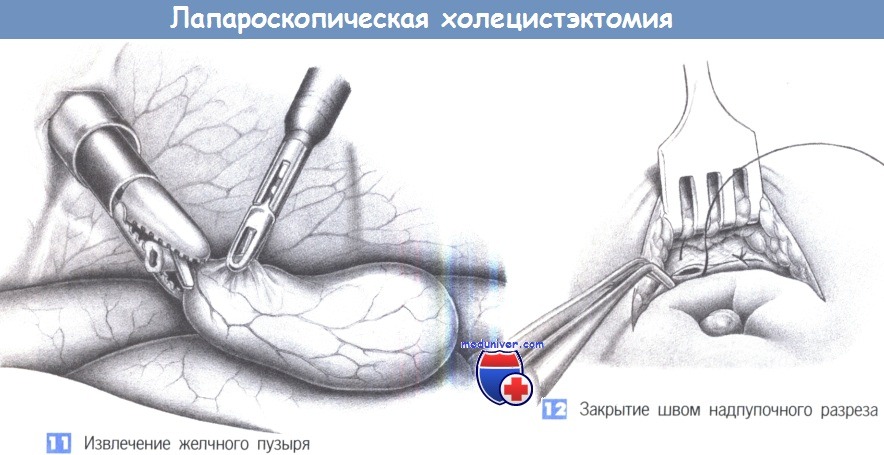
11. Извлечение желчного пузыря. Когда желчный пузырь полностью отделен, производится подготовка к извлечению его через надпупочный троакар при помощи прочного захватывающего зажима (щипцы типа «крокодил»). Затем щипцы вводятся по троакару, чтобы расширить место входа троакара для облегчения извлечения желчного пузыря. Чтобы удалить крупные конкременты или фрагментировать их путем прямой литотрипсии, иногда требуется вскрытие желчного пузыря в стерильно обложенной троакарной ране при его извлечении. Необходимо соблюдать особую осторожность, чтобы не оставить небольшие фрагменты желчного пузыря или маленькие конкременты в брюшной полости.
Если желчный пузырь был вскрыт во время диссекции и желчные камни попали в брюшную полость, то каждый камень должен быть обнаружен и удален. Избегать оставления каких-либо конкрементов необходимо потому, что это может привести к последующему развитию абсцессов. В отдельных случаях, когда никаким образом невозможно удалить камни полностью, требуется переход на лапаротомию.
12. Закрытие швом надпупочного разреза. Чтобы избежать формирования грыжи, надпупочный разрез, который был расширен при извлечении, закрывается под контролем зрения глубокими апоневротическими швами.
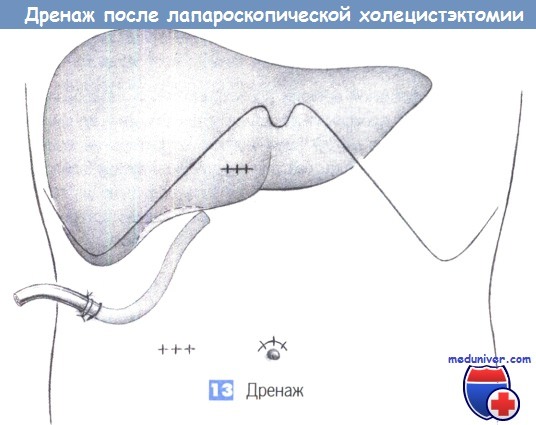
13. Дренаж. Операционное поле может дренироваться через правый подпеченочный троакарный канал дренажом Easy-flow, который удаляется самое позднее, через 48 часов.
Видео анатомии лапароскопической холецистэктомии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Удалить желчный пузырь без разрезов и последствий – лапароскопический метод
Калькулезный холецистит (холелитиаз) — тяжелое воспалительное заболевание желчного пузыря. Болезнь диагностируется в 75% случаев заболеваний желчного пузыря и есть у каждого десятого взрослого человека.
Написал и проверил — автор статьи Черепенин Михаил Юрьевич
Еще 15–20 лет назад удаление желчного пузыря (холецистэктомия) считалась сложной, опасной и «кровавой» операцией, поэтому врачи откладывали вмешательство до последнего, нередко дожидаясь осложнений. В последние годы подходы к лечению болезни изменились, что вызывает множество вопросов у пациентов.
Удалять ли «спокойные» камни? Удалять!
Скопившиеся камни в желчном пузыре не бывают безопасными, поэтому даже «спокойные» конкременты, до поры до времени не причиняющие боли, лучше удалить. Если болезнь не лечить, можно дождаться следующих последствий:
Прогрессирование болезни постепенно приведет к нарушению оттока желчи и возникновению механической желтухи.
Со временем камни сдвигаются, вызывая приступ желчной колики. Это очень больно!
Может возникнуть гнойный холецистит и разрыв пузыря, вызванные пролежнями от камней и прочими проблемами.
Желчный пузырь с камнями удаляют лапароскопическим методом. Для этого на животе делается два небольших отверстия, в которые вводят прибор — лапароскоп с закрепленной камерой. Через трубки лапароскопа в организм подается операционный инструмент.
После операции, выполненной через доступ, полученный лапароскопическим методом, на теле не остается рубцов, а восстановление проходит быстро. Больше нет причин, заставляющих больных жить с нефункционирующим органом!
Чем лапароскопия лучше обычного удаления?
Новая методика имеет множество плюсов:
низкая травматизация тканей;
сокращение времени вмешательства;
больной может ходить и обслуживать себя сразу после выхода из посленаркозного состояния;
не остается рубцов, не возникает послеоперационных грыж;
сроки реабилитации сокращаются в несколько раз.
Как врач узнает, что нужно удалить?
Некоторые пациенты боятся лапароскопии, поверив мифу про ошибки, допущенные докторами действий «вслепую». Это напрасные страхи: при помощи камеры, введенной внутрь, доктор хорошо видит расположение и проблемные места органов. Изображение, передаваемое на монитор, можно увеличивать или уменьшать.
Долго ли придется пролежать в стационаре?
Устоявшееся мнение о том, что после холецистэктомии придется долго лежать в больнице, сохранилось с тех пор, когда удаление проводилось травматичным открытым методом.
Внедрение лапароскопических методик позволило выписывать больных уже на 3–4 сутки. Вернуться в обычной жизни можно, когда организм оправится от вмешательства. В период выздоровления следует соблюдать рекомендации по питанию, ограничить физические нагрузки и занятия спортом.
Не придется ли потом всю жизнь сидеть на диете?
У здоровых людей желчь поступает в желчный пузырь. Если человек съел жирную или тяжело усваиваемую пищу, желчь перетекает в кишку и участвует в пищеварении. Когда желчный пузырь забит камнями, желчи собираться негде. Отсутствие «запаса» пространства приводит к тому, что у больных калькулезным холециститом возникают расстройства пищеварения и боль в животе.
После операции желчь сразу поступает в кишку, поэтому организму придется перестраиваться. В реабилитационном периоде исключается жирная, жареная, трудно усвояемая пища и алкоголь. Есть нужно часто, но понемногу. По мере восстановления организма можно вернуться к привычному рациону, но от жирного мяса, сала и тугоплавких жиров придётся воздерживаться. Холецистэктомия вынуждает пересмотреть образ жизни и питание, но значительных ограничений в рацион человека не вносит.
Могут ли после лапароскопии образоваться новые камни?
Если после операции есть все подряд, переедать, питаться нездоровой пищей, камни отложатся в желчных протоках. Чтобы этого не произошло, больному назначают специальные препараты, разжижающие желчь. Одновременно проводят лечение дискинезии, вызывающей застойные явления.
При правильном поведении пациента в послеоперационном периоде и выполнении врачебных рекомендаций камней не будет, и осложнений не возникнет.
Источник