Трепанация лобной пазухи по способу киллиана
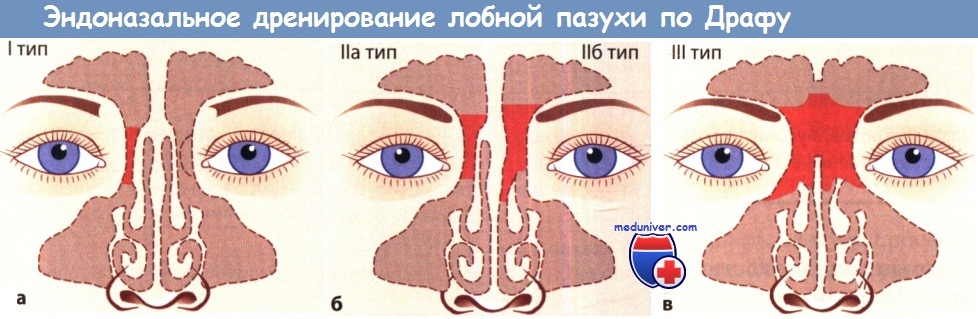
а) Эндоназальные вмешательства на лобной пазухе. По Драфу выделяют следующие типы эндоназального дренирования лобной пазухи:
• I тип. Простое дренирование: раскрытие лобного углубления путем удаления передних ячеек решетчатой кости и диссекции основания передней черепной ямки.
• IIа тип. Расширенное дренирование: расширяют доступ, не затрагивая среднюю носовую раковину.
• IIб тип. Расширенное дренирование: удаляют медиальную часть дна лобной пазухи от глазничной пластинки до перегородки носа включая переднюю вертикальную пластинку средней носовой раковины.
• III тип. Эндоназальное срединное дренирование: удаляют дно лобной пазухи (как при II типе), перегородку носа и часть перегородки лобной пазухи, примыкающую ко дну лобной пазухи.
Ниже приводятся показания к I-III типам эндоназального дренирования лобной пазухи по Драфу.
Показания к эндоназальному дренированию лобной пазухи (I-III типы дренирования по Драфу):
а) Показания к I типу дренирования:
— Острый синусит: неэффективность ограниченных вмешательств, осложнения со стороны глазницы и ЦНС
— Хронический синусит: первичная операция, отсутствие факторов риска (например, бронхиальной астмы, непереносимости аспирина), ревизия после частичной этмоидэктомии
б) Показания к IIa типу дренирования:
— Серьезные осложнения острого синусита, медиальное мукопиоцеле, доброкачественные опухоли, здоровая слизистая оболочка
в) Показания к IIб типу дренирования:
— Все показания, перечисленные в предыдущем пункте, если отток недостаточный и возникает необходимость сверления отверстия
г) Показания к III типу дренирования:
— Первичная операция у больных с факторами риска (бронхиальная астма, муковисцидоз), синдром Картагенера, синдром неподвижных ресничек, доброкачественные и злокачественные опухоли.
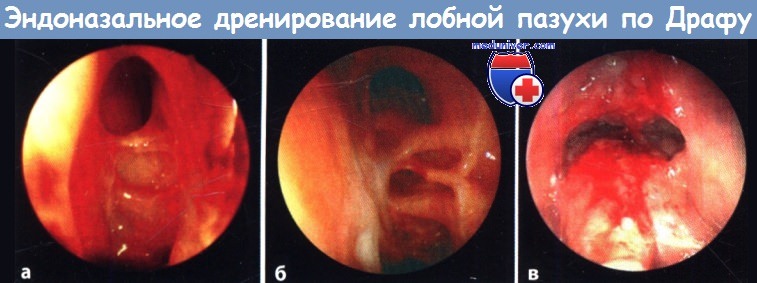
а I тип по Драфу.
б II тип по Драфу.
в III тип по Драфу.
б) Наружные методы операции на лобно пазухе носа:
• Бикоронарный разрез с остеопластической синусотомией. При бикоронарном разрезе рассекают кожу и сухожильный шлем позади линии роста волос на лбу. Плоскость диссекции проходит над надкостницей и надфасциально и заходит за надглазничный край. Выпиливают костный лоскут и отламывают его у основания, не нарушая связи с надкостницей. Эта методика обеспечивает хороший доступ ко всем ячейкам лобной пазухи при ее выраженной пневматизации. Хирург имеет возможность, продолжая диссекцию, проникнуть через лобное углубление к краниальной части решетчатой кости.
Показания. Большие остеомы; мукоцеле при большой пазухе, центральные риногенные осложнения (абсцесс мозга); дефекты и переломы задней стенки лобной пазухи и ликворея; остеомиелит («одутловатая» опухоль Потта). Кость следует просверлить до уровня, выходящего за границы лобной пазухи. Реконструкцию дефекта выполняют с помощью биокерамических стеклянных имплантатов, моделируемых с помощью компьютера, или аутологичного костного трансплантата.


а При крупной остеоме.
б При внутрикостной гемангиоме.
• Наружная ревизионная хирургия, основанная на концепции контралатерального, ипсилатерального или срединного дренирования (CIM-дренирование). У больных с хроническими заболеваниями лобной пазухи, с многократными хирургическими вмешательствами и переломами основания черепа в анамнезе часто нарушен мукоцилиарный дренаж и имеются морфологические изменения в латеральных карманах. К сожалению, при слабопневматизированных лобных пазухах больные особенно предрасположены к развитию фронтита, что делает остеопластическую операцию малоэффективной.
У больных, ранее перенесших операцию на лобных пазухах, обычно выявляли поражение латерального кармана, крыши лобной пазухи, крыши глазницы и лобной воронки.
CIM-дренирование осуществляют открытым доступом. В зависимости от особенности локального поражения прибегают к реконструкции ипсилатерального, контралатерального или срединного путей оттока в полость носа. Во многих случаях бывает необходимо реконструировать все пути оттока сразу. Очень важно устранить костный дефект дна лобной пазухи с помощью хряща ушной раковины. Для получения хорошего косметического результата и формирования незаметного рубца рану ушивают особым внутрикожным выворачивающим швом.
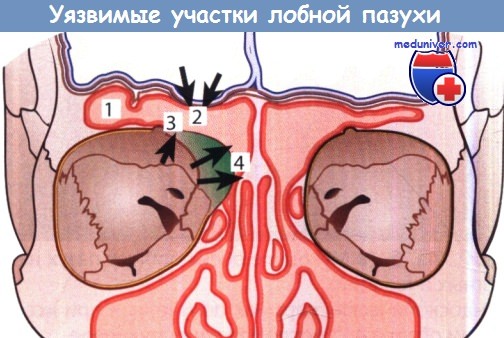
1 — латеральный карман; 2 — крыша лобной пазухи;
3 — дно лобной пазухи; 4 — лобная воронка и лобный карман. 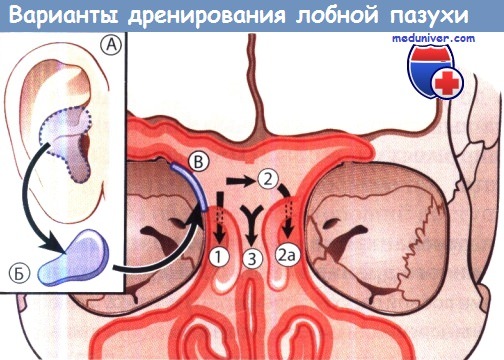
А. Выкраивание хряща из ушной раковины;
Б. Приготовление подходящего по форме и размерам трансплантата;
В. Реконструкция дна пазухи или глазничной пластинки.
1 — ипсилатеральный транс-этмоидальный путь оттока;
2 — контралатеральный путь оттока через перегородку между обеими лобными пазухами;
2а — дополнительное выскабливание и расширение лобного кармана;
3 — срединный путь оттока. 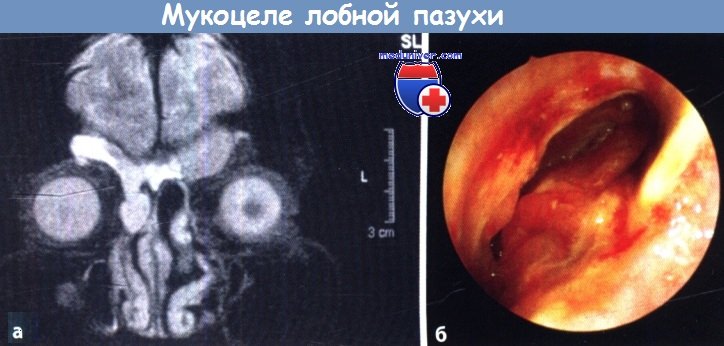
б Эндоскопическая картина, полученная при исследовании лобной пазухи (эндоскоп с углом обзора 45°) после удаления мукоцеле.
• Трепанация по Беку. Принцип трепанации по Беку показан на рисунке ниже. Трепанационное отверстие выполняют на передней стенке лобной пазухи в надглазничной области. В пазуху вводят короткую канюлю с тупым концом, аспирируют содержимое, промывают пазуху и заполняют антибиотиком. Канюлю не следует оставлять более чем на 8 дней во избежание реакции слизистой оболочки на нее как на инородное тело.
В настоящее время, в эру эндоскопической микрохирургии околоносовых пазух, трепанацию по Кюммелю-Беку почти не выполняют. Дренирование эмпиемы лобной пазухи выполняют эндоскопически.
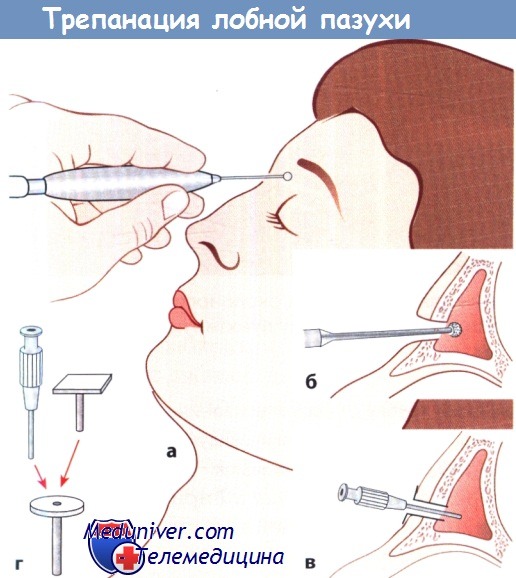
а Доступ и положение сверла.
б Отверстие, просверленное в передней стенке лобной пазухи.
в В пазуху введены трубка-проводник и канюля для промывания.
г Трубка-проводник с канюлей для промывания и заглушка.
в) Принципы традиционных операций на лобной пазухе.
Описываемые ниже операции являются наиболее часто выполняемыми хирургическими вмешательствами в оториноларингологии в последние несколько десятилетий. Даже сегодня к оториноларингологам обращаются больные, которым в прошлом были выполнены подобные операции или у которых возникли поздние осложнения после этих операций. Указанные операции в качестве первичных вмешательств уже не выполняют.
1. Операция Янсена-Риттера. Вблизи внутреннего угла глаза выполняют изогнутый разрез, продолжая его на бровь. Через это «окно» полностью удаляют из лобной пазухи слизистую оболочку. Затем создают широкий путь оттока в полость носа. Постоянное сообщение между полостью носа и лобной пазухой сохраняется за счет использования лоскута слизистой оболочки по Уффенорде или оставления широкого синтетического стента не менее чем на 8 дней. Преимуществом этой операции является косметичность разреза, а недостатком — возможность применения ее только при относительно небольших размерах лобной пазухи.
При травме основания передней черепной ямки эта операция невыполнима.
2. Операция Киллиана. Доступ осуществляют, как при операции Янсена-Риттера, но формируют также «окно» в передней стенке лобной пазухи, сохраняя надбровную дугу, чтобы не нарушить профиль лица. Дальнейший ход операции такой же, как при операции Янсена-Риттера. Операция Киллиана показана при очень широкой лобной пазухе, так как обеспечивает доступ ко всем ее карманам, что дает возможность полностью удалить слизистую оболочку. Контуры лба при этом сохраняются.
3. Операция Риделя. Доступ такой же, как при операции Янсена-Риттера. Удаляют дно и переднюю стенку лобной пазухи, дальнейшие манипуляции такие же, как при операции Янсена-Риттера. Преимущество операции состоит в том, что она обеспечивает возможность полного удаления слизистой оболочки пазухи и облитерации ее после операции. Однако после операции остается косметический дефект лица из-за западения лба, требующий в последующем коррекции с помощью синтетического имплантата.
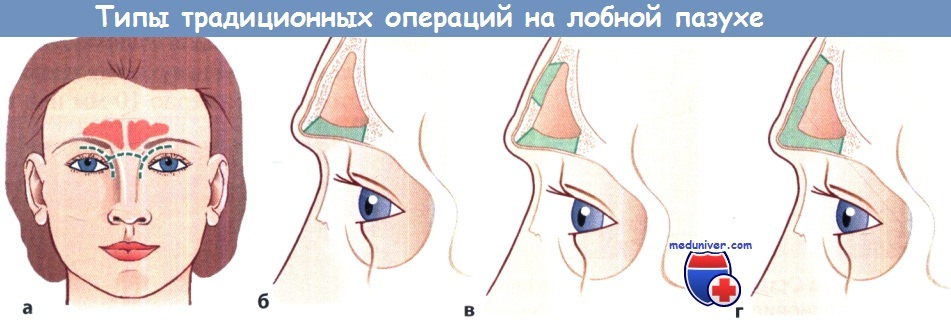
а Разрезы.
б Удаление кости по Янсену-Риттеру.
в Операция Киллиана.
г Операция Риделя.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Трепанация лобной пазухи по способу киллиана
By: Автор | Tags: | Comments: 0 | 7 сентября, 2017
УДК 616.216.2-089.874
А.Г. ВОЛКОВ
К ВОПРОСУ О РАЗВИТИИ СПОСОБА ТРЕПАНОПУНКЦИИ ЛОБНЫХ ПАЗУХ
Кафедра оториноларингологии Ростовского государственного медицинского университета
Ранее нами было уже отмечено (А.Г.Волков, 1998; A.G.Volkov, 1999; А.Г.Волков, 2000), что стали появляться работы, искажающие представления о развитии способа, характере и возможностях трепанопункции лобных пазух в диагностике и лечении больных фронтитом. С нашей точки зрения, немалую роль в этот играет и недостаточное изучение большинства первоисточников и переоценка собственного вклада в развитие способа. Так, в работе В.С.Погосова и соавт. (1999) приведено значительное количество положений, которые мы хотели бы обсудить с позиций объективной действительности.
Способ трепанопункции впервые начал применяться на 10 лет раньше публикации W.Kümmel. Ведь Werner Kümmel, описывая опыт лечения больных фронтитом с помощью трепанопункции, в статье «Die Probepunktion der Stirnhöhle», опубликованной в Wiener medizinische Wochenschrift в 1921 году, заметил, что использует этот способ в своей работе более 10 лет. Творческий подход автора к предложенному способу позволил не только детально разработать методику операции, показания и противопоказания к ней, но и дать подробные рекомендации к её дальнейшему применению. Развитие способа активно продолжалось и в последующие десятилетия. Дальнейшие работы в этом направлении датируются 1933 и 1937гг, когда появились публикации Кarl Beck, детально разработавшие показания, противопоказания к операции, особенности лечения больных и позволившие позднее назвать его одним из основоположников трепанопункции (J.Berendes, 1978). В 1939 году выходит оригинальная статья C.Hutchinson «External proof-puncture of the frontal sinus», в которой он предлагает диагностическую трепанопункцию лобной пазухи через нижнюю стенку, подробно обосновывая свой выбор участка для трепанации. В 1940 году издаётся объёмное исследование J.Zange, F.Moser «Der Ductus nasofrontalis bei Stirnhöhlenerkrankungen und das Becksche Bohrung in seiner Bedeutung für Diagnostik und Therapie», в которой авторы приводят собственные данные по диагностике (в том числе – и рентгеноконтрастной) заболеваний лобных пазух, уточняют ряд показаний к трепанопункции.
Почти все перечисленные клиницисты, применявшие трепанопункцию для лечения воспалительных процессов в лобных пазухах, в своих исследованиях отмечали значительный лечебный эффект после удаления патологического содержимого из их просвета и введения растворов антисептиков (К.Beck, 1937), а L.Leroux et al. (1948) подчёркивали, что результаты от лечения этим способом – «превосходные». J.Lemoyne (1974) пишет, что до появления антибиотиков в лечебной практике хирурги вводили в лобные пазухи в качестве антисептиков растворы нитрата серебра и получали «блестящие» результаты. Ни в одной из приведённых выше работ по трепанопункции нами не было встречено упоминаний об осложнениях способа, в том числе и свищей в месте трепанации лобной пазухи. Только J.Lemoyne (1974) замечает, что Citelli, опасаясь появления свищей передней стенки, производил трепанопункцию через нижнюю стенку лобной пазухи, в области внутреннего угла глаза.
Одновременно с совершенствованием методики способа трепанопункции и инструментов для его реализации, клиницисты дополняют и уточняют показания и противопоказания к нему. Так, в группу показаний к трепанопункции, кроме заболеваний лобной пазухи, проявляющихся локальным болевым симптомом, J.Zange, F.Moser (1940) отнесли и катаральные вазомоторные сужения лобно-носового канала, при которых имеются изменения слизистой оболочки, не проявляющиеся локальной головной болью в области лба. К концу 1940 года в научной литературе существовало более 10 различных показаний к трепанопункции. Предоперационное рентгеновское исследование применялось уже более 40 лет для уменьшения степени «риска» попадания трепанирующего устройства в переднюю черепную ямку и предупреждения осложнений от вмешательства. При использовании трепанопункции для диагностики и лечения заболеваний, от появления способа и до настоящего времени, определились и постоянно пересматриваются чёткие абсолютные противопоказания к вмешательству, одним из которых является малый сагиттальный размер лобной пазухи (Р.Д.Карал-Оглы, 1972; А.Г.Волков, 1986), впервые в данном качестве представленный W.Kümmel (1921).
В период с 1940 по 1950гг количество публикаций не уменьшается, появляются весьма значительные работы по диагностике и лечению больных с помощью трепанопункции. В хронологическом порядке выходят работы A.Jorgensen, K.Melgaard (1945), J.Lemoyne (1947), H.Bräuer (1949), L.Leroux et al. (1948), L.Leroux (1949). В этих исследованиях предлагались новые варианты устройств для трепанопункции, уточнялись показания и противопоказания к вмешательству, были рекомендованы новые методики лечения и обсуждались их результаты. Авторы единодушно указывали на эффективность трепанопункции, как способа диагностики и лечения фронтитов. Этот период деятельности клиницистов можно считать весьма продуктивным.
Хотелось бы уточнить определение способа трепанопункции, предложенное нами ранее, как «наложение отверстия небольшого диаметра в передней или нижней стенках лобной пазухи» (А.Г.Волков, 1981), в дальнейшем мы добавили к нему – «с последующим дренированием её на время лечения» (А.Г.Волков, 2000). В настоящее время мы считаем более правильным уточнение указанного определения «с последующим постоянным инструментальным дренированием её просвета через трепанационное отверстие».
Трепанопункция как способ диагностики и лечения больных фронтитом в нашей стране стала развиваться в 50-х годах. С.С.Сафрай (1949) сообщал о том, что Д.М.Рутенбург использовал методику лечения фронтита, в случаях затянувшегося течения, с помощью трепанации кости нижней стенки пазухи в области внутреннего угла глаза над слёзной ямкой. В дальнейшем автор производил ежедневное промывание просвета лобной пазухи в течение 3-4-х дней раствором пенициллина через мягкие ткани, закрывающие трепанационное отверстие. Для того, чтобы указанную методику можно было отнести к «трепанопункции», обязательным элементом её должно было стать постоянное дренирование просвета пазухи, упоминание о котором отсутствует в данном случае. В работе не приводится сообщений о каких-либо «рубцах» мягких тканей, через которые проводятся пункции пазухи (как сообщается в статье В.С.Погосова и соавт., 1999).
В нашей стране только начинал развиваться способ трепанопункции и первой работой стала статья А.В.Хохлова (1953), который через отверстие, наложенное в передней стенке лобной пазухи, вводил ушную воронку для осмотра пазухи и манипуляций в её просвете. В дальнейшем в пазуху вводился резиновый дренаж до момента выздоровления, то есть имелись все элементы лечения больного способом трепанопункции и не упоминалось «пробное вскрытие» лобной пазухи. В вводной части указанной статьи автор отмечал, что в области трепанационного отверстия часто оставался незаживающий свищ, однако каких-либо доказательных примеров или ссылок на другие работы не приведено.
И наконец, с 1958 года, когда появились работы М.Р.Антонюк (1958, 1960, 1962), предложившей совместно с Е.В.Павловым прибор для производства операции, способ трепанопункции в нашей стране стал успешно применяться и совершенствоваться. При всех возможных критических замечаниях в адрес этого устройства следует помнить о том, что оно было первым из предложенных в научной литературе устройств для производства трепанопункции и, к сожалению, — единственным, выпускаемым отечественной промышленностью до настоящего времени. Трепанопункции с помощью данного устройства присущи многие недостатки: 1) многоэтапность вмешательства; 2) образование инородного тела лобной пазухи из-за попадания костной стружки и фрагментов мягких тканей лобной области в её просвет; 3) возможность инфицирования патологическим содержимым лобной пазухи тканей трепанационного канала при извлечении сверла из его просвета; введение переходника и, в дальнейшем – дренирующего устройства, увеличивает возможность такого инфицирования; 4) отсутствие надёжного сцепления между костным трепанационным каналом и стенкой канюли может вызвать во время манипуляций попадание лечебно-диагностических препаратов в мягкие ткани лобной области и развитие ряда других осложнений.
Несколько позже в литературе появляется описание прибора, предложенного Б.В.Шеврыгиным и В.И.Сигаревым (1975, 1978, 1983, 1997), который должен вызывать автоматическую остановку сверла после введения его в просвет лобной пазухи и позволял предупредить одно из многих осложнений, развивающихся при трепанопункции (Б.М.Шнейдер, Г.В.Вдовкина, 1973; А.Г.Волков, 1981). Причём, это осложнение чаще всего связано с некачественной подготовкой больного к трепанопункции, неправильным выбором места для трепанации и недостаточным учётом противопоказаний к операции (J.Lemoyne, 1974). В остальном, указанному прибору свойственны все перечисленные выше недостатки многоэтапного способа трепанопункции.
Накопленные данные позволяют утверждать, что трепанопункция, чаще всего, становится радикальным способом лечения острых и значительной части больных хроническим фронтитом. Опыт лечения около 2000 больных острым и хроническим фронтитом показывает, что в Ростовской ЛОР клинике число больных, нуждающихся в экстраназальном вскрытии лобных пазух при безуспешности лечения трепанопункцией за последние 5 лет составило 0,36%. Рецидивы заболевания крайне редки и составляют 0,6-0,8%. Обязательным условием лечебного процесса в клинике стало использование предложенных нами устройств для трепанопункции лобных пазух, основным элементом которых является канюля с резьбой на стенке и стружкосборником (А.Г.Волков, 1998, 2000).
В то же время хронический воспалительный процесс, протекающий в лобной пазухе, не всегда может быть вызван внутренними причинами – поражением её слизистой оболочки и, без сомнения, связан с патологическими изменениями в структурах остиомеатального комплекса, требующими хирургического лечения способами функциональной эндоназальной хирургии (А.С.Лопатин, Г.З.Пискунов, 1995; Г.З.Пискунов, С.З.Пискунов, 1997; А.С.Лопатин, 1998; D.A.Leopold, 1992). Взаимно дополняющие друг друга трепанопункция лобных пазух и эндоназальные вмешательства на изменённых структурах остиомеатального комплекса, способствующих развитию и поддержанию хронического воспаления в околоносовых пазухах передней группы, дают прекрасный терапевтический эффект и стойкое выздоровление больных фронтитом (Н.А.Арефьева, Т.М.Янборисов, 1998; В.Ю.Грисько, 1999).
«Расширенная трепанопункция» лобных пазух (С.З.Ямпольский, 1997), по данным статьи В.С.Погосова и соавт. (1999), сулит много новых диагностических и лечебных возможностей. По мнению авторов, особенности производства операции и предложенного ими устройства заключаются в следующем: выборе места для трепанации на передней стенке пазухи, модернизации трепана промышленного образца расположением на резаке острых выступов, предупреждающих его смещение при сверлении, увеличением внутреннего диаметра канюли, нанесением на внешнюю поверхность канюли резьбовой нарезки и применением оригинальной специальной двухпросветной насадки, навинчиваемой на шляпку канюли. Кроме того, увеличение внутреннего диаметра канюли даёт возможность для диагностических и лечебных эндоскопических вмешательств. Подробнее остановимся на каждом положении. Место трепанации в передней стенке лобной пазухи было предложено и чётко аргументировано ещё основоположником трепанопункции W.Kümmel (1921) и используется многими клиницистами, приведение здесь огромного списка которых не имеет смысла. Указанная модернизация устройства М.Р.Антонюк и Е.В.Павлова (1958) для более жёсткой фиксации его на стенке лобной пазухи ранее предлагалась другими авторами (В.М.Тобиас, З.С.Абдурахманова, 1978). Увеличение внутреннего диаметра канюли для трепанопункции лобных пазух, позволяющее улучшить возможности осмотра стенок пазухи и проведения биопсии слизистой оболочки, в нашей стране было ранее предложено и в деталях разработано Б.М.Шнейдером (1969). Эндоскопические возможности в диагностике изменений слизистой оболочки лобных пазух во время трепанопункции при помощи волоконной оптики были в дальнейшем подробно рассмотрены и описаны W.Draf (1975), M.Revonta (1980) и многими другими. Во время трепанопункции лобной пазухи устройством М.Р.Антонюк и Е.В.Павлова (1958) в модификации С.З.Ямпольского (1997) сохраняются все отрицательные особенности, присущие данному прибору, на большую часть которых было указано выше. Во время «расширенной» трепанопункции после трепанации в пазуху вводится канюля с резьбой на стенке, позволяющая осуществлять тесный контакт между ней и костным трепанационным каналом. Эта манипуляция производится уже после того, как патологическое отделяемое, часто находящееся в оперируемой лобной пазухе под давлением, во время извлечения сверла и введения переходника могло поступить в ткани трепанационного канала. Впервые нанесение резьбы на стенку канюли было описано в наших работах (А.Г.Волков, 1981; А.Г.Волков, А.А.Тумбаков, 1982) и в дальнейшем встречалось в разработках других клиницистов (Е.Н.Единак, 1983). «Двухпросветная насадка» используемая при блоке лобно-носового канала неоднократно предлагалась клиницистами в различных, довольно близких друг другу, вариантах конструкций (Р.Д.Карал-Оглы, 1968, 1970; H.Reichel, 1974; А.Г.Волков, 1982), позволяющих устройству полноценно выполнять свои функциональные обязанности. Навинчивание насадки для промывания лобной пазухи на канюлю в случаях обструкции лобно-носового канала и получения материала для его бактериологического исследования было рекомендовано нами (А.Г.Волков, 1982). Таким образом, принципиальной новизны в указанных положениях и конструкциях не содержится.
В заключении хочется подчеркнуть, что предложенное в статье В.С.Погосова и соавт. (1999) деление на временные этапы развития метода трепанопункции и ряд других положений, высказанных там же, недостаточно правомочны, что мы и постарались доказать.
Список литературы.
1. Антонюк М.Р. Трепанопункция лобной пазухи в диагностике и терапии//Вестн.оторинолар.- 1958.- № 6.- С.67-74.
2. Антонюк М.Р. Новый прибор для трепанопункции лобной пазухи и дальнейшее наблюдение по его применению//Вестн.оторинолар.- 1960.- № 5.- С.112-113.
3. Антонюк М.Р. Трепанопункция лобной пазухи в диагностике и терапии:Дисс. … канд.мед.наук.- М.,1962.- 184с.
4. Арефьева Н.А., Янборисов Т.М. Иммунологические и хирургические аспекты рецидивирующего фронтита//Folia Otolaryg.et Pathol.Resp.- 1998.- V.4.- N 3-4.- P.14-16.
5. А.с. СССР № 114963 Прибор для трепанопункции лобных пазух /Антонюк М.Р., Павлов Е.В./.- Открытия.- 1958.- № 30.
6. Волков А.Г. Осложнения при трепанопункции лобных пазух и возможности их предупреждения//Вестн.оторинолар.- 1981.- № 6.- С.41-44.
7. Волков А.Г. Симптом «напряжения экссудата» при трепанопункции лобных пазух//Метод.указ.по внедр.в практику здравоохр.достиж.к-ки уха и дыхат.путей. Ростов н/Д,1981.- С.56-61.
8. Волков А.Г. Некоторые аспекты диагностики и лечения фронтитов. Дисс. … канд.мед.наук. Киев,1982.- 194с.
9. Волков А.Г., Тумбаков А.А. Наш вариант трепанопункции лобных пазух.- ЖУНГБ.- 1982.- № 6.- С.67-68.
10. Волков А.Г. Трепанопункция лобных пазух. Показания, противопоказания и методика / Методич.рекомендации.- М.,1986.- 12с.
11. Волков А.Г. Размышления о трепанопункции лобных пазух//Folia Otorhinol.et Path.Resp.- 1998.- V.4.- N 3-4.- P.29-32.
12. Волков А.Г. Лобные пазухи / Ростов н/Д:Феникс,2000.- 512с.
13. Грисько В.Ю. Диагностика и лечебная тактика при воспалительных заболеваниях лобной пазухи:Дисс. … канд.мед.наук.- М.,1999.- 160с.
14. Единак Е.Н. Прибор для трепанопункции лобных пазух//ЖУНГБ.- 1983.- № 2.- С.87-88.
15. Карал-Оглы Р.Д. Лечение больных фронтитом способом трепанопункции с применением протеолитических ферментов:Дисс. … канд.мед.наук.- Кишинёв,1968.
16. Карал-Оглы Р.Д. Канюля с приставкой для промывания лобной пазухи//ЖУНГБ.- 1970.- № 3.- С.97-98.
17. Карал-Оглы Р.Д. Лечение больных фронтитом трепанопункцией.- изд.«Штиинца»:Кишинёв,1972.- 134с.
18. Лопатин А.С. Современные методы эндоскопической хирургии неопухолевых заболеваний носа и околоносовых пазхух / М.,1998.- 48с.
19. Лопатин А.С., Пискунов Г.З. Катетеризация и принудительное дренирование околоносовых пазух//Российская ринология.- 1995.- № 1.- С.34-51.
20. Пискунов С.3., Пискунов Г.3. О физиологической роли околоносовых пазух//Росс.ринол.- 1997.- №1.- С.16-17.
21. Погосов В.С., Ямпольский С.3., Акопян Р.Г. и др. Трепанопункция лобных пазух (эволюция метода)//Вестн.оторинолар.- 1999.- № 6.- С.34-35.
22. Сафрай С.С. Заболевания лобной пазухи//Хирургические болезни носа под ред. Я.С.Тёмкина и Д.М.Рутенбурга/ Медгиз,1949.- С.255-279.
23. Тобиас В.М., Абдурахманова З.С. Модификация метода трепанопункции лобных пазух//Акт.вопр.оторинолар.- Ташкент,1978.- С.30-31.
24. Хохлов А.В. Щадящая трепанация лобных пазух//Вестн.оторинолар.- 1953.- № 5.- С.44-46.
25. Шеврыгин Б.В., Сигарев В.И. Прибор для трепанопункции лобной пазухи//Вестн.оторинолар.- 1975.- № 5.- С.84-85.
26. Шеврыгин Б.В., Сигарев В.И. К лечению гнойных фронтитов методом трепанопункции у детей и подростков//Вестн.оторинолар.- 1978.- № 2.- С.42-45.
27. Шеврыгин Б.В., Сигарев В.И. Фронтиты у детей и подростков (Лекция) / М.,1983.- 17с.
28. Шеврыгин Б.В., Сигарев В.И. Фронтит и его осложнения (клиника,диагностика, лечение) / М.,1997.- 59с.
29. Шнейдер Б.М. Биопсия слизистой оболочки лобных пазух //Матер. III Межресп.конф.оторинолар.Латв.,Литовск.,Эстон. и Белорусск.ССР.- Рига,1969.- С.293-294.
30. Шнейдер Б.М. Диагностика и лечение хронических заболеваний лобных пазух методом трепанопункции:Дисс. … канд.мед.наук.- Гродно,1969.- 192с.
31. Шнейдер Б.М., Вдовкина Г.В. Осложнения при трепанопункции лобных пазух//Здравоохр.Белоруссии.- 1973.- № 7.- С.67-69.
32. Ямпольский С.З. Расширенная трепанопункция как метод диагностики и щадящего лечения заболеваний лобных пазух:Автореф.дисс. … канд.мед.наук.- Москва,1997.- 21с.
33. Beck К. Über die Behandlung von Stirnhöhlenentzündungen durch Drainage//Zeitschr.Laryngol.- 1933.- Bd.24.- S.369-373.
34. Beck К. Weitere Erfahrungen mit Stirnhöhlenpunktion und der Drainage von auβen bei Stirhöhleneiterungen//Arch.Ohr.-Nas.u Kehl.Kopfheilk.- 1937.- Bd.42.- N 5.- S.205-207.
35. Berendes J. Werner Kümmel und Karl Beck als Protagonisten der diagnostischen und therapeuticshen Stirnhöhlenpunktion//Laryng.,Rhinol.- 1978.- Bd.57.- H.3.- S.248-252.
36. Bräuer H. Unsere Erfarungen mit der Beck’scher Punktion//Mschr.Ohrenheilk.- 1949.- Bd.83.- N 2.- S.117-121.
37. Draf W. Die Endoscopie der Nasennebenhöhlen: diagnostische und therapeutische Möglichkeiten//Laryng.,Rhinol.- 1975.- Bd.54.- S.209-215.
38. Jorgensen A., Melgaard K. Behandlung von Sinusitis frontalis mit Punktion mod.Beck.- Acta oto-laryng.- 1945.- Bd.1.- S.36-43.
39. Hartmann P. Über eine neue form der Stirnhöhlenkanüle//HNO.- 1956.- Bd.6.- N 1.- S.22-23.
40. Hutchinson C. External proof-puncture of the frontal sinus//J.Laryng.,Otol.- 1939.- V.54.- P.259-260.
41. Lemoyne J. La punction du sinus frontal//Ann.Oto-laryng.- 1947.- F.64.- N 11-12.- P.648-655.
42. Lemoyne J. Le point sur la trepanoponction du sinus frontal//Ann.Oto-laryng. (Paris).- 1974.- F.91.- N 1-2.- P.5-12.
43. Leopold D.A. Pollution: the nose and sinuses//Otolaryngol.Head & Neck Surg.- 1992.- V.106.- N 6.- P713-719.
44. Leroux L. Resultats diagnostiques et therapeutiques de la trepanoponction du sinus frontal (technique Jacques Lemoyne)//Lyon.med.- 1949.- F.182.- N 29.- P.44-47.
45. Leroux L., Lemoyne J., Borst M. La punction du sinus frontal – les indications et les resultats//Ann.oto-laryng.- 1948.- T.65.- N 11.- P.800-803.
46. Reichel H. Vorstellung einer verbessrten Kanüle zur Beck-Punktion//HNO.- 1974.- Bd.22.- N 5.- S.162-165.
47. Revonta M. Ultrasound in the diagnosis of maxillary and frontal sinusitis//Acta Otolaryngol.(Stockh.).- Suppl.370.- Turku,1980.- p.
48. Volkov A.G. Reflections on trepanopuncture of frontal sinuses//Folia Otorhinolar.et Path.Resp.- 1999.- V.5.- N 1-2.- S.82-85.
49. Walsh T.E. The role of the ostium and nasofrontal duct in postoperative healing//Laryngoscope.- 1943.- V.53.- N 2.- P.75-92.
50. Zange J.,Moser F. Der Ductus nasofrontalis bei Stirnhöhlenerkrankungen und das Becksche Bohrung in seiner Bedeutung für Diagnostik und Therapie//Arch.Ohr.-Nas.u.Kehlkopfheilk.- 1940.- Bd.147.- S.114-138.
Источник публикации — Российская ринология.- 2000.- № 2.- С.35-38.
Источник




