Способы внутреннего дренирования желчных путей
Супрадуоденальная холедоходуоденостомия впервые выполнена Riedel в 1888 г. и уже на протяжении более 100 лет является самым распространенным видом бидиодигистивного анастамоза. Частота данной операции, как метода завершения холедохотомии, составляет 13,7—59,4%. Внутреннее дренирование билиарного тракта представляет интереснейшую страницу в истории желчной хирургии. Метод претерпел эволюцию с течением времени: от освоения к широкому использованию и, наконец, к резкому ограничению показаний (прежде всего в связи с современными возможностями малоинвазивной хирургии).
Осложнения при выполнении внутреннего дренирования в ранний послеоперационный период составляют от 4 до 14%. Наиболее часты нагноение послеоперационной раны, несостоятельность швов анастомоза, длительное желчеистечение из дренажей, внутрибрюшные абсцессы и наружные желчные свищи, развитие послеоперационного панкреатита, кровотечения.
В любой модификации операция наложения ХДА сопровождается разрушением стенки ДПК с последующим рефлюксом дуоденального содержимого в желчные протоки, развитием холангита и т.д..
Первые опыты хирургического разрешения обструкции желчевыводящих путей сопровождались высокой летальностью, поэтому многими учеными параллельно разрабатывались методы бескровного лечения ХЛ.
A. Mondet, С. Mazzariello и др. использовали специальные щипцы, введенные непосредственно в общий печеночный проток через катетер Кера для литэкстракции.
С. Magarey, З.А. Цхакая, Д.Ф. Благовидов, М.В. Данилов, А.И. Нечай и соавт., А.К. Георгадзе удаляли желчные камни с помощью зондов Фогарти и Дормия. Другие предпринимали попытки растворить желчные камни на «месте», используя следующие виды растворителей — эфир (J. Walker), хлороформ (R. Best), гепарин (В.В. Стукалов, A.M. Жук), А.И. Нечайи др. Вещества вводились непосредственно в желчные протоки, однако впоследствии выяснилось, что большинство из них не обладают свойствами растворителей в отношении желчных камней, а другие, более того, вызывают воспалительный процесс в стенке протоков с последующим развитием стриктур и стенозов.
И только с 1935г. в хирургии желчных путей произошло революционное событие — разработана технология ЛХЭ.
Многие ученые сделали вклад в развитие лапароскопической хирургии (Н. Kalk, J. Veress, К. Semm, Е. Frimberger, Е. Muche). А в июне 1987 г. во Франции F. Mouret впервые выполнил ЛХЭ человеку. С тех пор ЛХЭ завоевала признание во всем мире.
В нашей стране первые ЛХЭ были выполнены в 1991 г. в клиниках, руководимых академиками Б.В. Петровским и B.C. Савельевым.
Кроме того, ученые Омской государственной медицинской академии под руководством проф. С.И. Возлюбленного с соавт. разработали методику троакарной фиброхоледохоскопии, с ревизией, возможной ЛЭ, санацией ОЖП.
В нашей стране ПСТ впервые произведена в 1976 г. Д.Ф. Благовидовым и соавторами в институте хирургии им. А.В. Вишневского, а затем в 1977 г. проф. Ю.М. Панцыревым и в 1985 г. акад. B.C. Савельевым и др.
Наряду с ними многие авторы опубликовали и противопоказания к ПСТ. Большинство из них подразделяют противопоказания на абсолютные и относительные, а также на общие и местные.
К абсолютным противопоказаниям относятся острый панкреатит (и другие заболевания ПЖ: последствия панкреонекроза, свежие постнекротические псевдокисты), стеноз терминального отдела ОЖП на большом протяжении, аномалия развития желчевыводящих путей, нарушение свертываемости крови, цирроз печени, сердечно-сосудистая и легочная недостаточность. К относительным противопоказаниям многие авторы относят состояния, которые могут вызвать технические трудности для выполнения РХПГ с ЭПТ. Это прежде всего кжстаампулярные дивертикулы, резецированный желудок, высокое расположение камней, наличие камней во внутрипеченочных протоках, атипичное расположение БДС.
Из осложнений, возникающих после рентгеноэндоскопических вмешательств, наибольшего внимания заслуживают непосредственно связанные с прямым вмешательством на БДС ДПК: гиперамилазурия, острый послеоперационный панкреатит, кровотечение, перфорация двенадцатиперстной кишки, вклинение конкремента с корзинкой Дормиа, холангит, кардиореспираторные осложнения. Частота этих осложнений составляет 0,6—23,4%.
Кровотечение из рассеченной стенки БДС ДПК, встречающееся, по данным разных авторов, в 0,6-14,4% случаев; ретродуоденальные перфорации встречаются в 0,2—0,5% наблюдений, с формированием ретроперитонеальных абсцессов — в 0,4% или гематом — в 0,3%, обширные эмфиземы забрюшинной клетчатки, пневмоперитонеум — в 0,8—2,4%; нередким и тяжелым осложнением является гиперамилаземия в 22—44% и острый панкреатит — частота его возникновения, по данным различных авторов, составляет 0,8—25,2%. Летальность при деструктивных формах достигает 80%. Кроме того, при неадекватной декомпрессии желчных протоков имеется опасность прогрессивного нарастания явлений гнойного холангита вплоть до холангиоген-ного абсцедирования и развития билиарного сепсиса и наоборот, при одномоментной радикальной санации холедоха у ослабленных пациентов с длительной и выраженной гипербилирубинемией, с явлениями полиорганной недостаточности существует опасность прогрессирования явлений печеночно-почечной недостаточности — что описывается в литературе как «синдром разгрузки». Для профилактики развития гепатаргии у данной категории больных предложены различные способы дозированной декомпрессии желчных протоков.
Травмирующие поджелудочную железу факторы: скорость введения рентгеноконтрастного вещества, давление, объем, температура, его многократное введение, а также введение в подслизистую основу затрудненные и многократные попытки канюляции БДС, непосредственная электротравма ПЖ и парапанкреатической клетчатки, интрадуктальное введение контрастного вещества в главный панкреатический проток с развитием гидродинамической и осмотической травмы ацинусов, неправильная ориентация папиллотома, панкреатическая сфинктеротомия, длительность проведения ЭПТ более 30 минут, длительность канюляции БДС для проведения РПХГ более 15 минут. В большинстве случаев панкреатит удается купировать консервативными удалением конкрементов холедоха; с лапароскопической холедохолитотомией. Но значительное число пациентов по-прежнему оперируются «традиционным» путем.
По данным Б.В. Петровского с соавт., О.Б. Милонова с соавт., у 15—46% больных холедохотомия завершается билиодигестивным соустьем. С применением ПСТ число таких операций уменьшается. Тем не менее число открытых операций холедохолитотомии остается достаточно значительным и составляет, по данным разных авторов, от 41 до 66%.
Таким образом, в настоящее время РХПГ с ЭПТ принято считать операцией выбора у больных с ХЛ, как подготовительный этап перед ХЭ, а так же как отдельная операция при резидуальном или рецидивном ХЛ у больных ПХЭС.
С накоплением опыта проведения данной миниинвазивной операции, усовершенствованием оборудования и инструментария расширяются показания к данной методике, расширились возможности. Однако это не привело к исчезновению открытых операций на желчевыводящих путях (ХЛТ с последующей дренажной системой, в некоторых случаях наложение БДА).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «Хирургия»
Источник
Механическая желтуха. Рак поджелудочной железы
Механическая желтуха – что это такое?
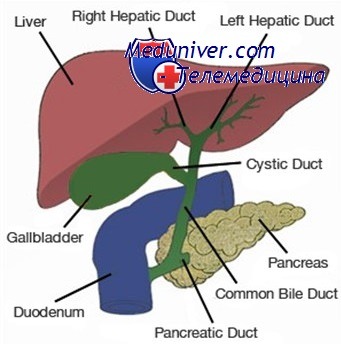
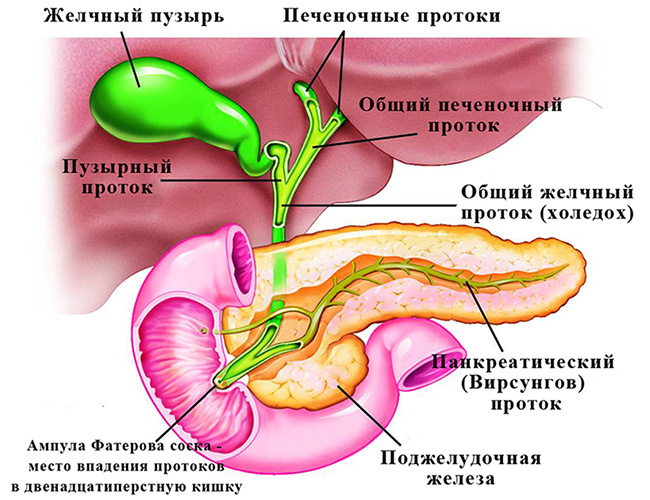
Рис. 1 -Анатомическое строение желчевыводящих путей в норме
Для начала напомню: желчь образуется в печени, после чего по системе желчных протоков поступает в двенадцатиперстную кишку, где способствует перевариванию пищи. Желчный пузырь — это своего рода «резервуар», где желчь «накапливается» между приемами пищи (рис. 1).
Так вот, любое препятствие на пути «движения» желчи в кишку и формирует патологическое состояние под названием «механическая желтуха». Желчь начинает накапливаться в желчных протоках и желчном пузыре, увеличивая и расширяя их. Избыток желчи выделяется в кровь, и организм выводит ее другими путями, в том числе почками и кожей. Поэтому одним из начальных признаков механической желтухи является повышение в крови билирубина – желчного пигмента, который является основным компонентом желчи. Так как желчь не поступает в кишечник и не окрашивает кал, тот становится светлым, вплоть до серого цвета. Моча при этом сильно темнеет из-за повышенного выделения билирубина почками. Кожа желтеет, при этом из-за избытка в крови солей желчных кислот может начаться сильный кожный «зуд».
Таким образом, «механическая желтуха» — это патологический синдром, связанный с нарушением оттока желчи, который внешне проявляется пожелтением склер и кожи, осветлением стула и потемнением мочи, может вызывать слабость, сонливость, дискомфорт в животе и кожный зуд. Быстро выявить причину этого синдрома (то есть поставить диагноз) это и есть основная задача врача в данной ситуации.
Механическая желтуха: причины возникновения.
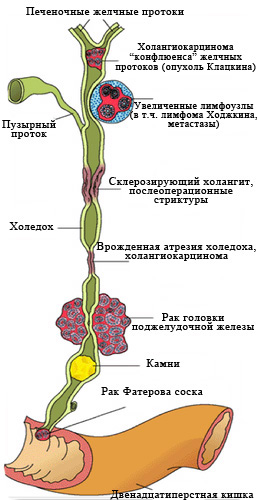
Рис. 2 Наиболее частые причины
возникновения механической желтухи.
Заболеваний, вызывающих нарушение оттока желчи, множество.
Основные — перечислены на рис 2.
От того, является ли причиной злокачественный процесс или другое заболевание (камни, послеоперационные и воспалительные стриктуры, врожденная генетическая патология) принципиально зависят способ лечения, его результат, а также прогноз заболевания (т.е. предполагаемые продолжительность и качество жизни с этим заболеванием и его «излечимость»).
К сожалению, в 40-67% случаев причиной механической желтухи являются опухоли, причем доброкачественными они бывают лишь в 2-3% случаев.
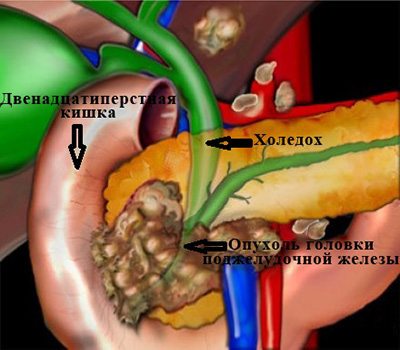
Самая частая причина, с которой приходится сталкиваться врачам – это рак головки поджелудочной железы.
Опухоль сдавливает проток извне, нарушая отток желчи. (рис. 3)
Механическая желтуха при раке поджелудочной железы – способы лечения
поджелудочной железы.
Рассмотреть все возможные виды лечения при различных причинах возникновения механической желтухи в рамках одной статьи невозможно. Поэтому я остановлюсь более подробно на вариантах лечения самой сложной категории больных – со злокачественными образованиями, вызывающими сдавление желчных протоков.
Единственный шанс больных со злокачественным образованием, вызывающим механическую желтуху – это радикальная хирургическая операция (полное удаление или резекция части органа), но возможна она менее чем в 30% случаев. Это происходит оттого, что заболевание развивается очень медленно и начинает «проявляться» уже на далеко зашедшей стадии.
В каждом случае вопрос о возможности полного удаления опухоли решается индивидуально, это зависит от множества факторов: распространенности процесса, возраста больного, наличия сопутствующих заболеваний и т.п. Эти операции считаются одними из самых сложных в современной абдоминальной хирургии и выполняются, как правило, в специализированных отделениях опытными хирургами-онкологами.
Все остальные способы лечения – лучевая, химиотерапия (так называемые БАДы, фито- и гомеопатическую терапию я «лечением» не считаю в принципе) малоэффективны и направлены лишь на замедление роста опухоли и улучшение «качества жизни» пациента.
Чем опасна механическая желтуха?
Как я уже упоминал, основным параметром, который оценивает выраженность механической желтухи, является уровень общего билирубина в крови. Все вышеперечисленные способы лечения, в том числе и радикальное хирургическое вмешательство, за редким исключением, возможны при уровне общего билирубина крови ниже 50-90 мкмоль\л (норма 3-17 мкмоль\л) из-за высокого риска осложнений. Однако видимая желтушность склер и кожи возникает, как правило, при уровне билирубина выше 100-120 мкмоль\л. При уровне выше 300-350 мкмоль\л билирубин начинает проникать через гематоэнцефаличсекий барьер, т.е. поступать в головной мозг и при дальнейшем нарастании вызывает тяжелую интоксикацию, вплоть до летального исхода.
По данным литературы в условиях обструкции желчных путей и их воспаления оперативное лечение является рискованным, сопровождается большим количеством осложнений, а летальность достигает 10-34%, что в 4 раза выше, чем в тех случаях, когда механическую желтуху удается ликвидировать до операции.
Поэтому одной из первых задач при лечении механической желтухи является снижение уровня билирубина в крови – для лечения интоксикации и подготовки больного для того или иного вида специализированной медицинской помощи (операция, химио- или лучевая терапия).
Выбор метода лечения механической желтухи
Консервативная терапия (внутривенные инфузии препаратов) у больных механической желтухой опухолевого генеза редко бывает эффективна. И на первый план выходят хирургические способы декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
- Эндоскопические методики дренирования и стентирования желчных протоков.
- Чрескожныечреспеченочные методики под контролем ультразвука и рентгеноскопии.
- Открытые хирургические вмешательства – наложение «анастомоза» (т.е. «соединения») между желчными протоками и кишкой в обход опухоли.
Последний способ на сегодняшний день используется достаточно редко, так как он сопряжен с боʹльшим количеством осложнений. Его применяют при технической невозможности выполнения операции первыми двумя способами или при отсутствии в стационаре специалистов нужного профиля.
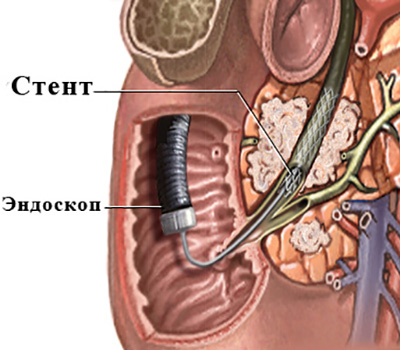
Выбор же между эндоскопическими («ретроградными») (рис.4) или чрескожнымичреспеченочными («антеградными») (рис. 5) методиками при прочих равных, во многом зависит от конкретной ситуации.
Рис. 4 «Ретроградное» стентирование холедоха при помощи
эндоскопа для лечения механической желтухи, вызванной
сдавлением холедоха опухолью поджелудочной железы.
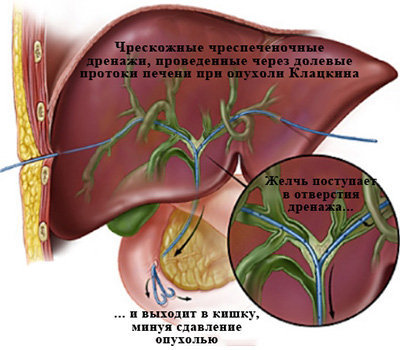
Рис. 5. «Антеградное» — чрескожное чреспеченочное дренирование
желчных протоков при механической желтухе, вызванной
опухолью Клацкина
Так, для технической возможности чрескожной пункции под контролем ультразвука необходимым условием является расширение внутрипеченочных желчных протоков. В то же время, применение эндоскопических методик у пациентов, ранее перенесших операцию на желудке или двенадцатиперстной кишке, а также с механической желтухой, вызванной опухолью в «воротах» печени затруднено а, порою, и невозможно.
У 70-80% процентов пациентов с механической желтухой возможно применение обоих способов декомпрессии, и тогда выбор во многом зависит от того, насколько тот или иной способ более распространен в конкретном стационаре (техническая оснащенность, опыт того или иного специалиста, от которого во многом зависит процент успешных вмешательств и количество осложнений).
Механическая желтуха – хирургическое лечение в Санкт-Петербурге
В ГБУЗ «Городская больница №40» реализована возможность оказания неотложной и экстренной медицинской помощи больным с механической желтухой любой этиологии всеми перечисленными способами. Наличие новейшего оборудования и опытных специалистов позволяет обеспечить оказание своевременной высококвалифицированной медицинской помощи этой сложной категории больных.
Подробнее о малоинвазивных методиках чрескожногочреспеченочного дренирования и стентирования желчных протоков для купирования механической желтухи можно узнать из второй части статьи.
Чрескожное чреспеченочное дренирование и стентирование желчных протоков для лечения механической желтухи.
Являясь специалистом-рентгенохирургом, хочу подробнее остановиться именно на методике чрескожной чреспеченочной декомпрессии желчных протоков при злокачественной природе механической желтухи.
Чрескожная чреспеченочная холангиография – условия выполнения, преимущества и недостатки метода.
Необходимым условием для выполнения чрескожной пункции является расширение внутрипеченочных желчных протоков до 3-5 мм. При механической желтухе любой этиологии это явление достаточно распространено, при нарушении оттока желчи, она начинает накапливаться в первую очередь именно в протоках, постепенно расширяя их. Если препятствие (камень или опухоль) не полностью сдавливает холедох, т.е. часть желчи все-таки оттекает в кишку, то этот процесс может занять некоторое время.
Преимущества метода:
- Выполняется под местной анестезией (т.е. не требует проведения общего наркоза)
- В опытных руках частота успешного дренирования составляет 98-100% (что превышает технический успех эндоскопических методов).
- Меньшее количество осложнений (при наличии необходимого оборудования и опытных специалистов).
Недостатки метода:
- Выполняется под контролем рентгеноскопии (хотя современное оборудование позволяет снизить дозу излучения до минимальных цифр – меньше, чем при проведении компьютерной томографии).
- При установке наружного или наружно-внутреннего холангиодренажа часть желчи оттекает в специальный пластиковый контейнер, который нужно носить с собой от 3 до 14 дней, что ухудшает качество жизни пациента.
В стационаре больные с механической желтухой поступают на отделения хирургии/онкологии. Как правило, операции направленные на декомпрессию желчных протоков являются ургентными – т.е. достаточно срочными, чтобы избежать осложнений, связанных с интоксикацией билирубином, но при этом и не выполняющиеся сразу же при поступлении больного. Обычно у врачей есть 1-3 дня на дообследование пациента – установку причины желтухи (камень, опухоль, стриктура), определение уровня билирубина крови, и др. анализы, которые нужно учитывать при подготовке к операции.
Больному объясняются цели операции, ее риски и возможные осложнения, подписывается добровольное информированное согласие на процедуру. Накануне разрешается легкий ужин, в день вмешательства – голод.
Чрескожное чреспеченочное дренирование при раке поджелудочной железы и желчных протоков.
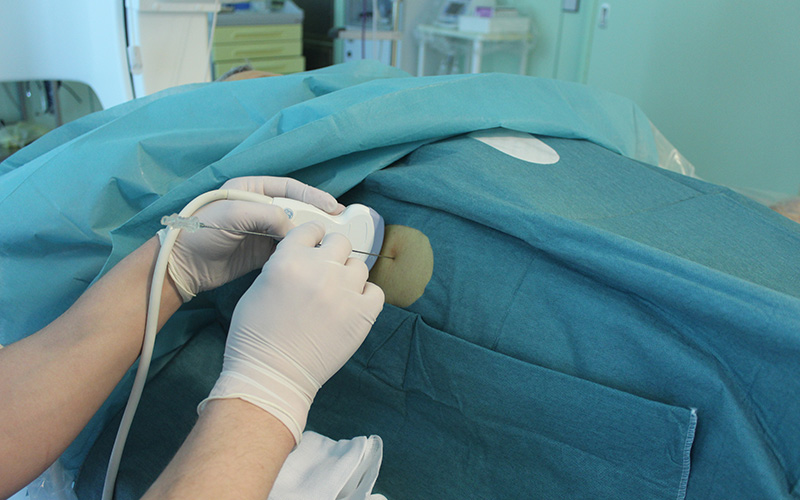
Рис. 2. Пункция желчных протоков под контролем ультразвука справа в 8 межреберьи.
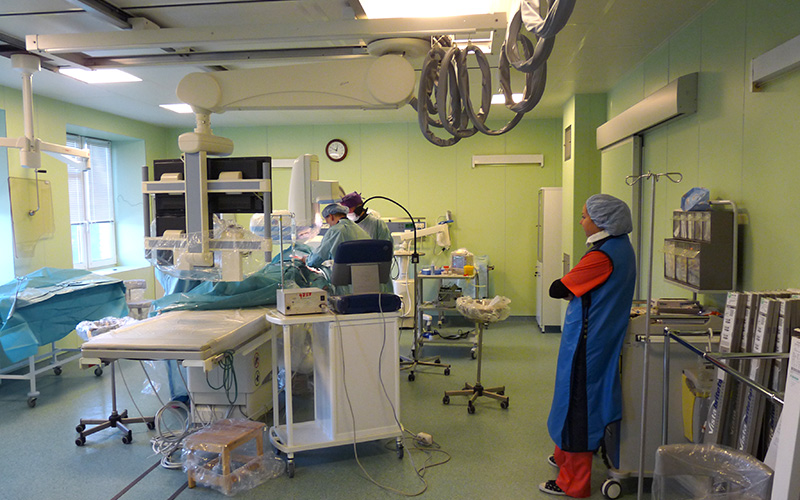
Операции чрескожного чреспеченочного холангиодренирования (ЧЧХД) и стентирования проводятся в специально оборудованной рентгеноперационной.
Вмешательство выполняется под местной анестезией, как правило, 20-30 мл 1% раствора лидокаина. В условиях нашего стационара в операционной всегда находится врач анестезиолог-реаниматолог, который в случае необходимости обеспечивает проведение внутривенной анестезии.
Место пункции выбирается индивидуально, в зависимости от анатомического строения и локализации препятствия. Как правило, доступ к протокам правой доли печени осуществляется из 7-8 межреберья по линии проведенной перпендикулярно от переднего угла подмышечной впадины. Доступ к протокам левой доли – из-под мечевидного отростка.
Правильный выбор доступа в наибольшей степени влияет на безопасность методики.
Как происходит операция дренирования желчных протоков?
После обработки кожи раствором антисептика и анестезии, кожа в месте пункции надсекается скальпелем, для облегчения ввода пункционной иглы. Сама игла имеет диаметр менее 1 мм. Под контролем ультразвука или рентгеноскопии она проводится на глубину в 5-10 см до попадания в расширенный желчный проток.
Через иглу вводится несколько миллилитров неионного йодсодержащего контрастного препарата (омнипак, оптирей). Это делается для того, чтобы убедиться в попадании именно в желчный проток, а не сосуды печени. Через просвет иглы заводится тонкий мягкий проводник диаметром до 0,3 мм, игла извлекается, а по установленному проводнику заводится тонкий пластиковый катетер (диаметр менее 2 мм). Через него вводится 20-30 мл контрастного вещества – выполняется т.н. холангиография.
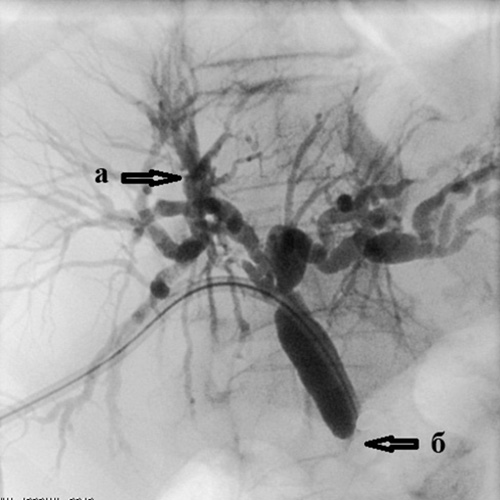
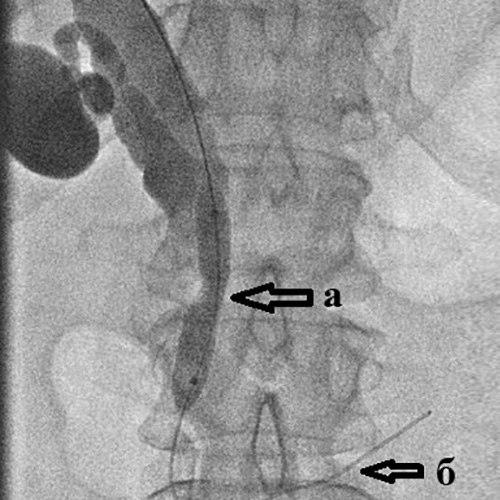
Рис. 3. Чрескожная чреспеченочная холангиография.
Определяется:
а) выраженное расширение внутрипеченочных желчных протоков;
б) полный блок в дистальной трети холедоха (сдавление опухолью головки поджелудочной железы)
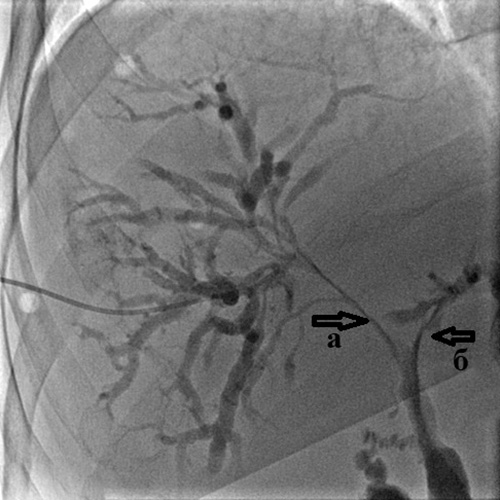
Рис. 4. Холангиография при механической желтухе,
вызванной опухолью Клацкина.
Холангиография при механической желтухе, вызванной опухолью Клацкина.
Определяется выраженное сужение правого (а) и левого (б) долевых желчных протоков
из-за прорастания холангиокарциномы.
Тугое заполнение желчных протоков позволяет с точностью определить уровень
и степень блокирования желчных протоков, степень их расширения, дефекты их заполнения
(видны крупные конкременты ивнутрипросветные опухоли), а также определить тактику
и способ дальнейшего лечения – декомпрессии желчных протоков.
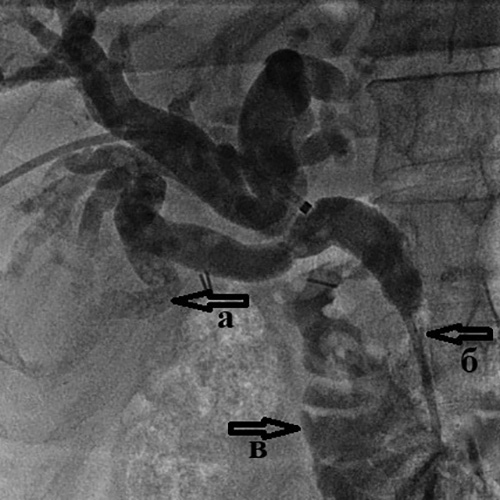
Рис. 5. Холангиография при внутрипеченочном
холангиолитиазе
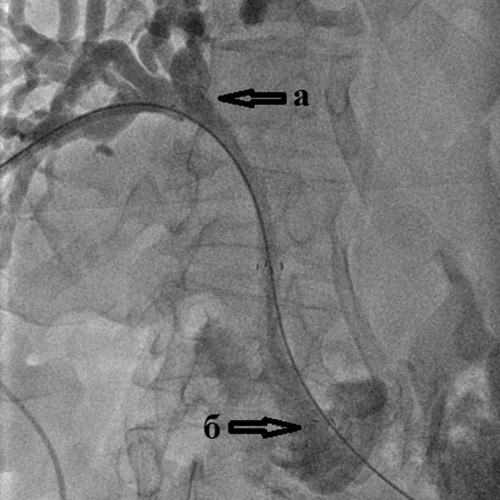
Холангиография при внутрипеченочном холангиолитиазе:
а) множественные мелкие конкременты (камни) размером до 2-3 мм
внутри расширенных желчных протоков правой доли печени;
б) доброкачественная (поствоспалительная) стриктура терминального отдела холедоха;
в) поступление контрастного вещества в двенадцатиперстную кишку
через установленный чрескожный чреспеченочный дренаж.
Желчь, полученную при первичной пункции желчных протоков,
часто берут на посев и определение чувствительности к антибиотикам.
Это очень способствует борьбе с таким частым осложнением механической желтухи,
как холангит – т.е. воспаление стенки желчного протока.
Рис. 6 — Дренажная трубка для чрескожного чреспеченочного
дренирования желчных протоков.
После определения уровня блока врач при помощи катетеров различной формы и проводников разной жесткости, выполняет реканализацию препятствия (проводник через стриктуру или сдавленный извне холедох проводится в тонкую кишку).
По проводнику в кишку для восстановления оттока желчи заводится пластиковая трубка диаметром около 3 мм с большим количеством отверстий – дренаж.
Он позиционируется таким образом, чтобы дренажные отверстия находились и до и после препятствия. Таким образом, желчь попадает в дренажную трубку до препятствия и выходит из отверстий в кишку уже после него.
На первые 2-3 суток к наружному концу дренажа (в межреберьи) подсоединяется пластиковый мешок. Это позволяет ликвидировать избыток желчи, находящейся в протоках и проконтролировать (вовремя выявить) возможные осложнения, такие как гемобилия – кровотечение в желчные протоки.
Если препятствие пройти не удается, то дренаж оставляется только на наружный отток, чтобы уменьшить уровень билирубина в крови и его токсические эффекты. Желчь в таких случаях больному приходится пить (вместе с соком или водой), так как с ней теряются необходимая жидкость и микроэлементы, которые необходимы и без того истощенному организму. Через несколько дней, когда проходит воспаление и отек стенки желчных протоков, как правило, предпринимается повторная попытка прохождения препятствия. После установки дренажа в нужной позиции он фиксируется к коже швом, что снижает риск его смещения.
Лечение после снижения уровня билирубина. Уход за дренажем желчных протоков.
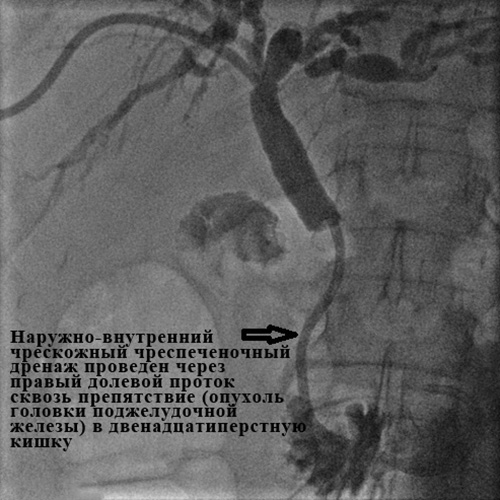
Рис. 7. Наружно-внутреннее чрескожное чреспеченочное холангиодренирование.
Успех дренирования во многом зависит от наличия в стационаре всего спектра инструментария и опыта хирурга, выполняющего вмешательство. В нашем отделении успех наружно-внутреннего дренирования с восстановлением нормального пассажа желчи в кишку составляет 98-99%.
В случае, когда после снижения уровня билирубина в крови возможно проведение радикального хирургического вмешательства (т.е. полностью устраняющего первопричину механической желтухи), дренаж убирают во время или после этой операции. В тех случаях, когда процесс является неоперабельным, дренаж через несколько дней перекрывается, и остается у пациента на постоянной основе. Его необходимо промывать – ежедневно один раз в день, введением внутрь дренажа 20 мл физиологического раствора. Это делается для того, чтобы избежать его быстрой «закупорки» солями желчных кислот или так называемым «сладжем» — густой застойной желчью. Пациентам назначается прием препаратов, «разжижающих» желчь, таких как «Урсосан». Несмотря на все эти меры, дренаж приходится менять раз в 4-6 месяцев. Происходит это достаточно быстро, так как нет нужды в повторной пункции желчных протоков и дренажный канал уже сформирован.
Однако, даже само наличие у больного длительное время инородного тела, пусть даже тонкой пластиковой трубки без мешка, вызывает психологический дискомфорт и снижает качество жизни. Сам по себе, дренаж может смещаться, быть причиной воспаления при попадании пищи через его отверстия из кишки в желчные протоки; возможно «подтекание» желчи через наружный канал дренажа и пачкание одежды.
Стентирование желчных протоков при механической желтухе.
Для того, чтобы избежать этих осложнений, у больных с неоперабельным злокачественным процессом (в некоторых случаях и при других причинах механической желтухи) была разработана операция стентирования желчных протоков. По сути, она является логическим продолжением операции дренирования, и, по-возможности, выполняется стабильным больным с удовлетворительным прогнозом по выживаемости.
Стентирование желчных протоков обычно осуществляется через 1-4 недели после операции дренирования, после оценки динамики снижения уровня билирубина и подготовки больного. Выполняется она через тот же доступ – через уже имеющийся дренаж в кишку заводится тонкий проводник, после чего дренажную трубку убирают. По этому проводнику заводится специальный баллон, который позиционируют внутри стриктуры (доброкачественной или злокачественной), и открывают на минуту для «пластики» общего желчного протока – т.е. расширения его для возможности проведения в него сетчатой металлоконструкции – стента.
Диаметр раскрытого баллона составляет 6-8мм. Баллон сдувается и удаляется, а по тому же проводнику заводится стент.
 |  |  |
| Рис. 8. Стент желчных протоков | Рис. 9. Баллонный катетер для «пластики» стриктур холедоха. | Рис. 10. Баллонная пластика злокачественной стриктуры холедоха перед проведением стента. Баллон, диаметром 6мм (а) раскрыт на проводнике (б) в области стриктуры. |
Размер стента определяют заранее, по данным выполненной холангиографии. Большинство современных стентов имеют покрытие из специального материала (снаружи выглядит как ткань). Такие стенты называются «графтами» и имеют гораздо меньший процент «прорастания опухоли» через него – а значит и рецидива механической желтухи.
Стент (как и баллон) свернут на специальной системе доставки, которая является достаточно тонкой, и не требует дополнительного расширения канала, в котором ранее находился дренаж.
Стент заводится и открывается таким образом, чтобы перекрыть стриктуру, но не перекрыть при этом остальные желчные протоки.
 |  |
| Рис. 11. Стент-графт с политетрафторэтиленовым покрытием для стентирования желчных протоков. | Рис. 12. Стент-графт установленный в холедох от места слияния долевых желчных протоков (а) до двенадцатиперстной кишки (б) для лечения механической желтухи, вызванной метастазами рака толстой кишки в ворота печени. |
При необходимости, в момент раскрывания баллона и стента используют добавление внутривенной анестезии. После установки стента за больным наблюдают несколько дней в условиях хирургического отделения, затем, убедившись в отсутствии осложнений, выписывают для продолжения лечения (химиотерапия, лучевая терапия, фотодинамическая терапия) в специализированном учреждении или по месту жительства (симптоматическая терапия).
Механическая желтуха – цена операции, где делают дренирование и стентирование желчных протоков.
В большинстве стационаров Санкт-Петербурга, малоинвазивные операции выполняются платно, т.к. требуют достаточно дорогостоящего расходного материала и наличия опытных специалистов.
В СПБ ГБУЗ «Городская больница №40» для жителей Санкт-Петербурга предусмотрена возможность проведения таких операций бесплатно, по талонам на оказание высокотехнологичной специализированной медицинской помощи в рамках программы ОМС.
Источник