Способы ушивания ран кишки виды межкишечных анастомозов
По ходу различных гинекологических операций нередко возникает необходимость в срочном производстве тех или иных общехирургических вмешательств. Необходимость в этом может возникнуть в случае диагностической ошибки, в результате которой вместо предполагавшегося гинекологического заболевания при ревизии органов таза и брюшной полости обнаружено хирургическое, например острый аппендицит. Наличие паралитической непроходимости (на почве перитонита) во время гинекологической операции или после нее вынуждает выполнить тот или иной вид энтеростомии.
Тесные топографоанатомические взаимоотношения между внутренними половыми органами, с одной стороны, и кишечником и мочевыводящими путями — с другой, в некоторых случаях ведут к случайным повреждениям этих органов во время гинекологических операций, что вынуждает хирурга-гинеколога к вмешательству на кишечнике или мочевыводящих путях.
При повреждении тонкой кишки без вскрытия ее просвета необходимо по возможности извлечь поврежденную петлю кишки из брюшной полости, обложить ее салфетками и заперитонизировать поврежденный участок кишки серо-серозными (серозно-мышечными) швами с частичным захватыванием мышечной (но не слизистой!) оболочки. Швы лучше накладывать узловатые, тонким шелком.
При повреждении тонкой кишки со вскрытием просвета необходимо прикрыть (завернуть) поврежденную петлю кишки салфеткой, извлечь ее (если это возможно) из брюшной полости, загрязненную салфетку удалить и обложить чистыми. Небольшую колотую рану достаточно ушить кисетным, восьмиобразным или Z-образным серозно-мышечным швом, а при завязывании такого шва место повреждения погрузить пинцетом в просвет кишки. Раны больших размеров ушивают двухрядным швом в поперечном к длиннику кишки направлении, чтобы не сузить ее просвет. Для этого сначала по краям раны накладывают швы-держалки (лучше серозно-мышечные, несколько отступя от краев раны в поперечном направлении). При необходимости края раны экономно иссекают. Затем накладывают первый ряд непрерывного вворачивающего кетгутового шва через все слои стенки кишки. Смена салфеток, перчаток и инструментов. Второй ряд — узловатые шелковые серозно-мышечные швы. Проверка проходимости кишки.
Резекция кишки производится при значительном или множественном ее повреждении, в тех случаях, когда невозможно ограничиться простым наложением шва, а также при распространении патологического процесса (опухолевого, воспалительного), требующего удаления определенной части кишки. В первом случае (повреждение) резекцию кишки необходимо производить, как только ранение замечено; во втором случае (опухоль, воспалительный процесс) резекцию кишки выполняют в. конце операции, на заключительном ее этапе.
Существуют различные технические приемы рассечения брыжейки и наложения анастомоза. Восстановление непрерывности кишечника производится наложением межкишечного анастомоза по одному из следующих способов: конец в конец, бок в бок и конец в бок. Чаще всего применяется анастомоз конец в конец, являющийся наиболее физиологичным и более простым по технике его выполнения.
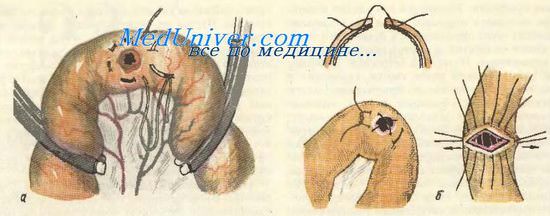
Техника резекции тонкой кишки. Петля кишки, подлежащая резекции, выводится в рану и изолируется марлевыми салфетками. Устанавливают границы резекции в пределах здоровых тканей и приступают к отделению резецируемого участка кишки от брыжейки. Для этого при резекции небольшого участка кишки сосудистые зажимы накладывают на брыжейку поэтапно вблизи стенки кишки; брыжейку рассекают между зажимами и перевязывают шелком. При более обширной резекции кишки необходимо клиновидное иссечение брыжейки. Технически это удобно выполнить, используя марлевые держалки; последние проводят через проделанные в брыжейке у стенки кишки отверстия, в местах предполагаемого ее пересечения. Натягивая марлевые держалки при расправленной петле кишки, рассекают в виде клина сначала только брюшинный листок брыжейки; затем обнажают сосуды, которые пересекают между зажимами и перевязывают; необходимо строго следить за сохранением кровоснабжения остающихся участков кишки. Для этого полезно перед пересечением крупного сосуда временно пережать его. Содержимое кишки пальцами осторожно вытесняют в соседние петли; отступя 10—15 см от места предполагаемого пересечения, на остающиеся участки кишки накладывают мягкие эластические кишечные жомы, а на удаляемый участок — прямые раздавливающие жомы или большие зажимы Ко-хера.
При наложении анастомоза конец в конец раздавливающие зажимы лучше накладывать косо, как это изображено на рисунке, чтобы после рассечения кишки по инструменту на остающемся участке имел место «недостаток» кишечной стенки со свободного (противобрыжеечного) края его. Этим достигается, во-первых, лучшее кровоснабжение стенки кишки в области будущего анастомоза, во-вторых, большая ширина просвета дает меньшую возможность возникновения рубцового сужения анастомоза.
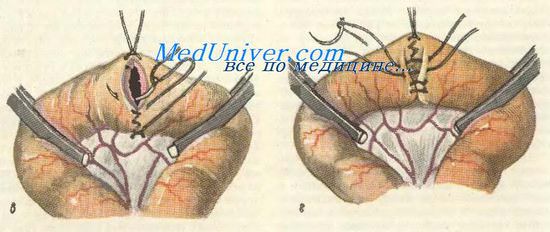
Тонким шелком накладывают серозно-мышечные швы-держалки по свободному и брыжеечному краям • остающихся участков кишки и косо пересекают кишку между раздавливающими зажимами и держалками, ближе к инструменту; препарат удаляют. Осушают просветы кишки и связывают швы-держалки между собой. Затем накладывают или узловатый шелковый серо-серозный, или непрерывный кет-гутовый шов через все слои стенок кишки, причем всегда обычно начинают с задних губ анастомоза. Далее кетгутовым швом переходят на передние губы Стенки передних губ анастомоза прокалывают или в той же последовательности, что и задние (изнутри — кнаружи, снаружи — внутрь), или используя вворачивающий (скорняжный) шов Шмидена (изнутри — кнаружи, изнутри — кнаружи). Концы нитей связывают и отсекают. Этот ряд швов должен быть механически герметичным (особенно следят за герметичностью в углах, т, е. при переходе с задних губ на передние). Вместе с тем он не должен нарушать кровоснабжения кишечной стенки в области анастомоза. Чтобы не сузить просвет кишки, на брыжеечном и свободном краях его, а иногда и между ними, рекомендуется сделать узел-захлестку. После смены инструментов, салфеток и перчаток приступают к наложению второго ряда (этажа) узловатых серозно-мышечных швов тонким шелком на переднюю и заднюю полуокружности. Снимаются мягкие зажимы и ушивается отверстие в брыжейке; это лучше делать с обеих сторон, захватывая в шов только брюшинные листки. Проверяется проходимость анастомоза.
При наложении анастомоза бок в бок после перевязки и рассечения брыжейки раздавливают кишечную стенку зажимом (например, Кохера) и в пережатом месте перевязывают крепким кетгутом. Отступя примерно на 1—1,5 см в сторону остающейся петли кишки с каждой стороны, накладывают по кисетному серозно-мышечному шву тонким шелком. Производят резекцию, а культи приводящей и отводящей петли после смазывания их йодом погружают в кисетный шов.
После надежного ушивания обеих культей и смены салфеток, инструментов и перчаток содержимое приводящего и отводящего концов кишки перемещают и отграничивают мягкими эластическими кишечными жомами. Концы кишки прикладывают друг к другу изоперистальтически и, отступя от каждой культи на 2—3 см, на протяжении 8 см соединяют их узловатыми шелковыми швами (серозно-мышечны-ми — первый чистый шов); на расстоянии 0,75 см по обе стороны от наложенных швов вскрывают просвет обеих кишечных петель таким образом, чтобы разрез не доходил примерно на 1 см до конца линии серозно-мышечных швов. Непрерывным кетгутовым обвивным швом, проникающим через все слои кишечной стенки, сшивают внутренние края получившихся отверстий или задние губы (первый грязный шов). Шов начинают соединением углов обоих отверстий и, завязав узел, оставляют начало нитки необрезанным и достаточно длинным (на рис. не показано). После ушивания этих губ шов закрепляют узлом и накладывают вворачивающий шов Шмидена на наружные края отверстия или передние губы (второй грязный шов). Дойдя до начала этого шва, конец кетгутовой нити двойным узлом связывают с ее началом.
На этом инфицированный (грязный) этап операции заканчивается, после чего производится повторная смена инструментов, салфетоки перчаток. Сняв с кишечных петель кишечные жомы, по другую сторону анастомоза шелком накладывают второй ряд узловатых серозно-мышечных швов (второй чистый шов). Швы накладывают отступя на 0,75 см от второго грязного шва. Обе культи во избежание их втягивания фиксируют несколькими швами к стенке кишки. Отверстие в брыжейке ушивается и проверяется проходимость анастомоза.
Источник
Способы ушивания ран кишки виды межкишечных анастомозов
В 1812 году Траверс из клинических и экспериментальных наблюдений за кишечными ранами впервые сделал вывод о том, что техника анастомоза не так важна, как плотный контакт сшиваемых органов по всей окружности. Автор считал предпочтительным соприкосновение серозных поверхностей [2, 4].
Важность широкого сопоставления серозных оболочек кишечной стенки показали G. Dupuytren и M.F. Bichat, заложив тем самым базу для появления инвертированных швов [10].
Кишечный шов, предложенный Lembert А. в 1826 году, был однорядным узловым инвертирующим с узлами на серозе. Принцип Ламбера был оценен современниками, хотя и не сразу. Самому Ламберу удалось применить свой шов только на собаках, а в клинике он был впервые использован в 1836 году J.F. Dieffenbach для формирования тонкокишечного соустья [2, 3].
Одной из первых модернизаций этого шва был шов Пирогова. Еще не осознавая значимости подслизистого слоя, Н.И. Пирогов описал серозно-мышечно-подслизистый экстрамукозный кишечный шов и экспериментально показал макроскопические события при его использовании. В 1887 году Halsted W.S. предложил методику однорядного П-образного шва. Интерес к однорядному шву с новой силой возник в 50–60-е годы XX векапосле опубликования результатов его применения В.П. Матешуком в СССР и Gambee L. и др. в США. По их мнению, двухрядная техника шва получила широкое распространение, вполне устраивая большинство хирургов своей удачной симуляцией надежности, прочности и будто бы большей герметичности швов. Эту точку зрения разделяли и другие хирурги, что привело к тому, что в настоящее время во Франции, Швейцарии и Великобритании однорядный шов применяется чаще многорядных методик. С конца 60-х годов вновь стали появляться работы о применении однорядного непрерывного шва. В 1968 году Johnson S.R. сообщил о 177 гастроэнтероанастомозах после резекции желудка, сформированных однорядным непрерывным швом с помощью хромированного кетгута. Недостаточности соустий не было отмечено. Улучшение качества шовных материалов привело к достаточно широкому распространению этой техники. Delaitre и др. в 1977 году сообщил о 101 однорядном непрерывном гастроэнтеростомозе синтетическими монофиламеитными рассасывающимися материалами после резекции желудка без единой несостоятельности [6, 8, 12, 14].
Экспериментальные работы Houdart R., 1984, 1985 на крысах показали, что, вопреки предположениям, однорядный непрерывный шов не вызывает значимого нарушения кровообращения в области толстокишечного соустья, а заживление его происходит обычно первичным натяжением, с быстрой эпителизацией раны и образованием нежного рубца. Harder F. и Vogelbach Р. в 1988 году привели свой опыт использования ОНШ синтетическими монофиламеитными рассасывающимися материалами. На 143 операции на толстой кишке несостоятельностей не отмечено. Обобщая опыт швейцарских хирургов, использующих технику ОНШ в колоректальной хирургии, те же авторы сообщили об 1 % несостоятельностей на 586 анастомозов [2, 8].
Sarin S., Lightwood R.G. и др. в 1989 году сообщили о 5 % несостоятельности после тонко- и толстокишечных анастомозов. Использовались синтетические монофиламентные рассасывающиеся материалы. Mickley V. и др. в 1991 году, используя тот же шовный материал, сформировали 264 анастомоза на тонкой и толстой кишке. Процент несостоятельности составил 0,7.
Настоящим испытанием для любой хирургической техники является ее применение в экстренных условиях и в колоректальной хирургии. Сравнение результатов экстренных резекций желудка и тонкой кишки, выполненных с применением однорядного непрерывного и двухрядного швов, показало значимые преимущества первого [4]. Низкий процент осложнений при использовании однорядного непрерывного шва в хирургии толстой и прямой кишки также является весомым доказательством его надежности. История проблемы, виды и способы кишечных швов с помощью синтетических моно- и полифиламентных рассасывающихся материалов, не отметили несостоятельностей. Экспериментальные исследования, проведенные на животных, во многом объяснили результаты применения однорядного непрерывного шва, обнаружив минимальные нарушения микроциркуляции, невыраженные воспалительные и рубцовые изменения в области соустья при использовании этого метода.
Несмотря на значительные успехи современной абдоминальной хирургии, одним из тяжелейших осложнений в раннем послеоперационном периоде после резекций и реконструктивных операций на полых органах брюшной полости является несостоятельность швов анастомоза. По данным разных авторов, она колеблется от 3 до 32,1 % с летальностью, достигающей от 5,7 до 89,0 % [1, 8]. При наличии внутрибрюшной инфекции частота несостоятельности кишечных швов возрастает в 2 раза. Основными причинами развития этого тяжелого послеоперационного осложнения считают: высокое внутрипросветное давление, нарушение микроциркуляции и биоэнергетики кишечной стенки, гипоксию ее тканей, инфицирование брюшной полости и колонизацию просвета кишечника высоковирулентной микрофлорой [9, 14].
Несмотря на разработки, в этой проблеме до настоящего времени ряд положений еще не изучен в достаточной степени. Не выяснено влияние на качество кишечного шва травмы слоев кишечной стенки и состояния кровообращения в краях раны при различном ходе лигатуры в области шва.
В связи с этим только лишь совершенствование способа наложения кишечного шва или формирования анастомоза не является единственным условием достижения успеха в решении этой сложной проблемы [13, 15].
Поэтому одни авторы «за», другие категорически «против» формирования первичного анастомоза после резекции кишечника в условиях непроходимости и перитонита.
Вместе с тем известно, что существенное значение в профилактике несостоятельности кишечного анастомоза имеют: правильный выбор шовного материала и способа повышения механической прочности и биологической герметичности соустья, использование эффективных способов декомпрессии, лаважа и дренирования не только просвета кишечника в целом, но и селективной внутрипросветной декомпрессии и деконтаминации шовной линии анастомоза, продолжая при этом энтеральную терапию и интенсивное лечение перитонита [7, 8, 9, 10, 11].
На сегодняшний день проблеме кишечных швов посвящено большое количество исследований (преимущественно в медицинской хирургии). Многообразие видов кишечного шва – более 450 (В.Н. Егиев, 2002) и появление новых методов его наложения (аппаратный шов, использование компрессионных устройств, клеевых композиций и т.п.) свидетельствуют об известной неудовлетворенности хирургов достигнутыми результатами.
А.В. Шотт, А.А. Запорожец и др. (1994) считают, что «каждый хирург с большим и средним опытом практической работы подобрал для себя определенный вид кишечного шва, освоил его и применяет с определенным удовлетворением». В таких условиях хирург не видит и не знает, что происходит в зоне наложенного им кишечного шва и не может оценить критически своих действий, в то время как положительные результаты часто достигаются лишь благодаря защитным механизмам организма. Следовательно, сущность кишечного шва необходимо оценивать не только с практических, но и с теоретических позиций.
В настоящее время в абдоминальной хирургии по-прежнему доминируют разновидности ручного шва. При этом среди хирургов растет число сторонников применения однорядного его варианта. Они считают, что увеличение числа рядов шва не снижает риска его несостоятельности.
Выбор шовного материала определяется хирургическим замыслом и, соответственно, к нему предъявляются определенные требования. В настоящее время на мировом рынке появился широкий выбор современных шовных материалов вплоть до специализированных нитей, предназначенных для конкретных хирургических вмешательств. К сожалению, хирурги недостаточно информированы о видах шовных материалов и возможностях их применения [13, 14, 15].
Рецензенты:
Черданцев Д.В., д.м.н., профессор, заведующий кафедрой и клиникой хирургических болезней им. проф. Дыхно с курсом эндоскопии и эндохирургии, ГБОУ ВПО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого», г. Красноярск;
Дыхно Ю.А., д.м.н., заведующий кафедрой онкологии и лучевой терапии с курсом ПО, ГБОУ ВПО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого», г. Красноярск.
Источник





