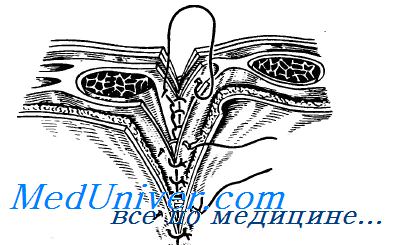
Операция по ушиванию диастаза
Заведующий отделением по оказанию платных медицинских услуг УКБ № 4, Кандидат медицинских наук, хирург высшей категории. Доцент кафедры факультетской хирургии 2 Сеченовского Университета
7 статей
Сегодня мы поговорим о методах хирургической коррекции диастаза прямых мышц живота. Это не всегда «ушивание» и не только ушивание, особенно если речь идет о часто сопутствующей пупочной грыже или грыже белой линии живота. Скорее это реконструкция передней брюшной стенки, и подходить к ней нужно со всей ответственностью. Оптимально, если операцию при диастазе проводит хирург с большим опытом в лечении различных грыж (герниологии).
Причины появления и диагностика диастаза подробно рассмотрены нами в отдельной статье.
Как ушивают диастаз?
Существует несколько принципиально разных подходов к хирургической коррекции диастаза прямых мышц живота.
Чаще всего диастаз ушивается во время абдоминопластики нашими коллегами – пластическими хирургами. К сожалению, в подавляющем большинстве случаев они ограничиваются простым ушиванием белой линии (так называемая «пликация»), иногда двумя рядами швов.
Простая пликация «обычным» рассасывающимся шовным материалом грозит риском повторного появления диастаза (не говоря о грыже) в 40% случаев, по данным исследования, проведенного Van Uchelen и соавт [1]. Конечно, такие результаты не могут нас устраивать.
Пластика местными тканями без использования сетчатого импланта вполне допустима при небольшом диастазе, шириной до 40 мм и грыже с дефектом до 10 мм. Это доказано и рекомендовано в клинических рекомендациях Европейского герниологического общества (EHS). При пластике передней брюшной стенки мы используем в своей практике нерассасывающийся шовный материал последнего поколения, «якорного» типа (V-loc PBT), который, по нашему мнению, значительно надежнее традиционно используемых вариантов, и это с лихвой компенсирует его высокую стоимость.
Хорошие результаты демонстрирует ушивание диастаза с помощью тангенциальных швов, что мы используем в некоторых случаях.

Рис 1. Тангенциальные швы при открытом ушивании диастаза прямых мышц позволяют сделать рельеф передней брюшной стенки более плоским [2]
Диастаз более 40 мм или наличие грыжи с дефектом более 10 мм – показание к применению сетчатого импланта («сетки»).
Сетчатый имплант служит для укрепления ушитой белой линии и/или грыжевого дефекта. Бессмысленно просто закрывать ей диастаз, что я несколько раз с удивлением наблюдал у коллег – при таком варианте выпячивание белой линии после операции происходит вместе с сеткой, косметический результат этой операции – никакой.
Принципиально имплант можно разместить в различных слоях передней брюшной стенки:
Мы используем все варианты, выбирая оптимальный для каждой пациентки (пациента) в конкретной клинической ситуации. Исключая разве что вариант B – давно доказавший свою неэффективность.
Крайне редко используем расположение импланта в брюшной полости (интраабдоминально). Дело в том, что полипропилен (или полиэстер), из которого состоит сам имплант, не должен контактировать с органами брюшной полости – он вызывает массивный спаечный процесс, приводящий к спаечной кишечной непроходимости и другим угрожающим жизни осложнениям. Импланты для интраабдоминальной пластики имеют специальное противоспаечное покрытие с одной стороны, которое значительно увеличивает стоимость импланта, однако не всегда способно «защитить» органы. И если недавно это были единичные случаи, то сегодня все чаще и чаще в среде хирургов-герниологов раздаются голоса об отказе от этой методики. Я отказался от нее несколько лет назад, после того как дважды оперировал пациентов (из других клиник, и даже стран) с осложнениями. Да, это немного, но зачем подвергать пациента даже минимальному риску осложнений, которого можно избежать?

Рис. 2 Варианты размещения сетчатого импланта при пластике грыж и диастаза: A – над апоневрозом (onlay), B – вшивание в край дефекта (inlay), C – в подмышечном пространстве, D – в предбрюшинном пространстве (underlay preperitoneal), E – в брюшной полости (underlay intraperitoneal) [2].
Выбор оптимального слоя для расположения импланта зависит от многих факторов: от наличия и ширины дефектов апоневроза и степени диастаза – до индекса массы тела и состояния кожи пациентки. Каждый из вариантов имеет свои преимущества и недостатки, мы выбираем его совместно с пациенткой на консультации.
Лапароскопическая или открытая операция?
Открытые операции мы выполняем только при наличии избытка кожи и ее выраженных изменений, когда ушивание диастаза выполняется вместе с абдоминопластикой (удалением избытка кожи и «натягиванием» кожно-жирового лоскута). Обычно работаем вместе с пластическим хирургом, на наш взгляд такая командная работа дает оптимальный результат.
Разрез выполняется в нижней части живота, в зоне «бикини». Через него мы проводим диссекцию кожно-жирового лоскута по поверхности мышц брюшного пресса — до реберных дуг и грудины. Выполняем сшивание передних листков влагалищ прямых мышц живота и пластику грыж(и), с использованием сетчатого импланта или без него, после чего иссекаем избыток кожи, зачастую переносим пупок и ушиваем косметическими внутрикожными швами. Иногда дополняем операцию выполнением липосакции, но нужно учитывать, что такая комбинация может приводить к увеличению риска осложнений.
Впечатления нашей пациентки после такой операции Вы можете посмотреть в ее видеоблоге (ссылка на видеоотзыв). Она живет в Великобритании, но оперировали мы ее в Москве.
В остальных случаях отдаем предпочтение малоинвазивным вариантам пластики диастаза прямых мышц живота. Разновидностей этих операций тоже несколько:
Большинство коллег выполняет лапароскопическую пластику, работая из брюшной полости. Не лучший вариант, на наш взгляд:

Внешний вид живота после лапароскопической(из брюшной полости) пластики диастаза, выполненной в сторонней клинике.
При ушивании белой линии из брюшной полости, но выполняется «изнутри кнаружи». Это неминуемо приводит к формированию «киля» или «плавника» из сложенной пополам белой линии, которая выпячивается наружу. У худых пациенток это видно невооруженным взглядом, у других – если присмотреться
Нет диссекции кожно-жирового лоскута. Это приводит к его деформации при ушивании, а пупок становится щелевидным, что не всегда устраивает пациенток.
Расположение сетчатого импланта в брюшной полости, что, как уже обсуждалось, может привести к специфическим осложнениям
Улучшить косметический результат такой операции можно с помощью так называемых «кулисных» швов, когда мы «собираем» избыток белой линии при наложении шва. Но проблема с деформацией кожи и пупка и при этой технике остается.
Мы отказались от этой методики, и выполняем лапароскопическую (а точнее – эндоскопическую) пластику передней брюшной стенки другим способом, работая в толще слоев передней брюшной стенки. Это безусловно технически сложнее, операция длится дольше, но результат того стоит. При этом методе я ушиваю белую линию «снаружи внутрь», пряча избыток белой линии в толщу передней брюшной стенки. Это особенно важно у худых пациенток, у которых любая деформация брюшной стенки будет видна, как на ладони.
На сегодняшний день в большинстве случаев мы выбираем именно эту технологию лапароскопического устранения диастаза и грыжи – как с сеткой, так и без нее.
Реабилитация
3. Внешний вид живота на следующий день после эндоскопической пластики диастаза и пупочной грыжи. Обратите внимание на полное отсутствие «киля» и деформации зоны пупка у этой миниатюрной девушки
В подавляющем большинстве случаев пациенты проводят в клинике 2-3 дня. Дальнейшая реабилитация проходит в домашних условиях, с периодическими контрольными осмотрами оперировавшего хирурга, готов ответить на вопросы пациентов по телефону (или WhatsApp) в круглосуточном режиме в любой день.
Подробно о реабилитации мы поговорим в другой статье, здесь приведем лишь основные принципы:
Первый месяц после операции:
Обязательное ношение послеоперационного бандажа и компрессионного белья, практически круглосуточно
Минимальная, но ежедневная физическая нагрузка, в основном это упражнения на растяжку мышц туловища, рук и ног, сгибания-разгибания в голеностопном и коленном суставах, подъемы на носки, можно начинать упражнения для укрепления мышц тазового дна. Прогулки обязательны, но на небольшие дистанции.
Следите за осанкой, старайтесь держать спину и голову прямо
Диета должна содержать достаточное количество клетчатки (25-30 г/сутки) и воды (не менее 1,5 л) для профилактики запоров
Ограничения по подъему тяжестей 3-5 кг в этот период, при том нужно соблюдать правильную технику – с прямой спиной
Второй и третий месяцы после операции
Бандаж можно снимать на ночь, днем желательно его носить, особенно если еще иногда беспокоят боли в области операции
Можно увеличить физическую активность, возможен подъем тяжестей 5-10 кг с соблюдением тех же принципов.
Прогулки без ограничений, из аэробных нагрузок идеально плавание
Упражнения понемногу можно усложнять, включая упражнения Кегеля, вакуум, «кошка», а с 3 месяца – уже можно (и нужно) делать планку и другие упражнения для укрепления мышц так называемого «кора».
Упражнения с отягощениями более 10 кг пока еще под запретом !
С четвертого месяца после операции пациенты ведут обычный образ жизни, возобновляется возможность выполнения практически любых упражнений, в том числе упражнений на мышцы брюшного пресса, которые были под запретом задолго до операции. Это позволяет окончательно восстановить прежний внешний вид живота, практически вернуть его в состояние «до беременности».
Буду рад ответить на Ваши вопросы по электронной почте alexander@natroshvili.ru или WhatsApp +79955000324
С более подробной информацией о лечении диастаза вы можете ознакомиться здесь.
Van Uchelen JH, Kon M, Werker PM: The long-term durability of plication of the anterior rectus sheath assessed by ultrasonography. Plast Reconstr Surg 2001;107(6):1578–1584.
Hernia Surgery, edited by Yury W. Novitsky. Springer, 2016
Abdominal Core Surgery Rehabilitation Protocol, version date 10-14-2020
Источник
Способы ушивания передней брюшной стенки
Лапаротомию — вскрытие брюшной полости—производят для осуществления того или иного оперативного вмешательства в брюшной полости или в целях диагностики.
В зависимости от анатомического расположения органа брюшной полости, на котором предполагается выполнить операцию, характера последней применяют различные лапаротомические разрезы — продольные, поперечные, косые.
Техника ушивания брюшной полости будет разной в зависимости от вида лапаротомии, ушивание продольных лапаротомных разрезов. Из продольных лапаротомии наиболее часто применяют верхнюю срединную лапаротомию, которая обеспечивает хороший доступ к большинству органов верхнего этажа брюшной полости. При этом от мечевидного отростка до пупка рассекают кожу, подкожную основу, белую линию живота, поперечную фасцию, предбрюшинную клетчатку, париетальный листок брюшины. Иногда при верхней срединной лапаротомии разрез выполняют книзу, обходя пупок слева, а в отдельных случаях — справа. Ушивать операционную рану при верхней срединной лапаротомии нужно послойно, помня о том. что первичным натяжением срастаются только однородные ткани. Рану ушивают, начиная с нижнего края, трехрядным швом;
1-й ряд шва — захватывают париетальный листок брюшины, предбрюшинную клетчатку и поперечную фасцию. Используют круглую (мышечную) иглу и кетгутовую нить № 4.. Накладывают непрерывный обвивной шов или гемостатический шов Ревердена—Мультановского; 2-й ряд шва — накладывают отдельные узловые швы на белую линию живота. Швы располагают на расстоянии 1 см от края рассеченной белой линии, промежуток между швами составляет 0,8— 1.1 см. В качестве шовного материала используют шелк № 4—8, синтетические нерассасывающиеся нити (лавсан, капрон и др.); 3-й ряд шва — накладывают отдельные узловые швы на кожу и подкожную основу. При избыточном развитии подкожной основы ее целесообразно ушить отдельными узловыми кетгутовыми (№ 2) швами.
При нижней срединной лапаротомии разрез производят от пупка до лонного сочленения. При этом рассекают кожу, подкожную основу, белую линию живота, поперечную фасцию, предбрюшинную клетчатку, париетальный листок брюшины. Учитывая то. что ниже пупка белая линия существенно суживается, при» лапаротомии часто вскрывают влагалище прямой мышцы живота, отступив на 1—2 мм вправо или влево от срединной линии. После вскрытия переднего листка влагалища прямой мышцы живота ее отодвигают в сторону и рассекают задний листок влагалища, который на 4—5 см ниже пупка представлен только поперечной фасцией.
Перед ушиванием операционной раны продольно рассекают передний листок влагалища прямой мышцы живота таким образом, чтобы место соединения листков влагалища оставалось на его заднем листке. Ушивание этого разреза производят четырехрядным швом: 1-й ряд шва — кетгутовой нитью накладывают непрерывный обвивной шов или шов Ревердена—Мультановского. В шов захватывают париетальный листок брюшины и поперечную фасцию; 2-й ряд шва -тонкой кетгутовой нитью накладывают отдельные узловые швы. сближают медиальные края прямых мышц живота; 3-й ряд шва — на расстоянии 1 см друг от друга накладывают отдельные узловые швы на передний листок влагалища прямой мышцы живота. В качестве шовного материала используют шелковую (№№ 4, 6) или синтетическую нерассасывающуюся нить (капрон, лавсан и др.). 4-й ряд шва — накладывают отдельные узловые швы на кожу и подкожную основу. Последнюю, при значительной ее выраженности, ушивают отдельно.
Источник
Способы ушивания передней брюшной стенки
1. Показания к пластике живота:
• Избытки кожной ткани, наличие кожного «фартука»;
• Излишки подкожно-жировой клетчатки передней брюшной стенки;
• Наличие рубцов и растяжек;
• Диастаз (расхождение) мышц живота.
Чаще всего избытки подкожно-жировой клетчатки в области живота являются так называемым «гормональным» жиром, не поддающимся диетам и физическим упражнениям. Иногда эстетические недостатки в области живота сочетаются с такими заболеваниями передней брюшной стенки как пупочная грыжа, расхождение (диастаз) прямых мышц живота, грыжи белой линии живота. В этих случаях абдоминопластика выполняется уже по медицинским показаниям и сочетает в себе пластику грыжи, ушивание диастаза мышц и удаление избытков жировой ткани. После ушивания мышц восстанавливается нормальное внутрибрюшное давление, что способствует нормализации работы кишечника, мочевого пузыря, желчевыводящих путей. Таким образом, абдоминопластика имеет лечебный эффект у женщин, страдающих атонией кишечника, запорами, застоем желчных путей, недержанием мочи и т. п.
В такой сложной и деликатной области, как пластическая хирургия, не бывает мелочей. Сделав абдоминопластику у Тихоновой Оксаны Александровна, вы можете быть уверены в том, что как до, так и после операции будет уделено внимание мельчайшим деталям. Тонкий незаметный рубец, скрытый под бельем, маленький деликатный пупок, и формирование грациозной осиной талии — это то, что является отличительными чертами результатов доктора после проведения абдоминопластики.
3. Техника операции
Липосакция живота
Липосакция передней брюшной стенки показана как самостоятельная процедура у пациентов с избыточным количеством жировой клетчатки в области живота без избытков кожи, либо как часть комбинированной пластики живота. Липосакция живота может проводиться как под местной анестезией, так и под наркозом. После того, как операционное поле обработано и закрыто стерильным бельем, начинается сама липосакция живота. В слой жира, подлежащего удалению, вводят специальный раствор, состоящий из жидкости, содержащей электролиты, местный анестетик и сосудосуживающие препараты. Затем делают несколько маленьких разрезов (обычно в области пупка, над лобком, в складках под молочными железами менее 0,5 см длиной), через которые избыточный жир удаляют.
После того, как хирург закончил липосакцию живота, разрезы зашивают и в них устанавливают дренажи. Затем накладывают довольно тугую эластичную повязку или бандаж, а на следующий день после липосакции живота на пациента надевают специальное компрессионное белье. Если операция небольшая, пациент обычно может уйти домой в тот же день. После большой липосакции живота пациент должен провести под наблюдением в клинике, по крайней мере, ночь.
Липосакция живота не уменьшает количество растяжек на коже живота и не может помочь пациентам, у которых имеется провисание живота за счет расхождения мышц брюшного пресса и большого количества неэластичной кожи.
Эндоскопическая абдоминопластика
Эндоскопическая абдоминопластика — это операция для коррекции формы живота у пациентов с небольшим избытком жировой ткани и диастазом прямых мышц живота. В ходе операции с помощью специальных инструментов и видеокамеры через небольшие разрезы в пупочной области и над лобком осуществляется выделение прямых мышц живота с последующим их ушиванием (устранение диастаза). Преимуществом эндоскопической абдоминопластики является то, что она выполняется через небольшие разрезы, а период реабилитации после операции достаточно короткий. Однако она имеет довольно ограниченные показания и требует наличия в клинике специального дорогостоящего оборудования. Практически у всех пациентов эта операция дополняется липосакцией живота, которая выполняется через те же разрезы. Пациентам, имеющим выраженную слабость кожи живота и ее избыток, а так же при наличии рубцов и растяжек (стрии), более целесообразно выполнять абдоминопластику с перемещением пупка.
Миниабдоминопластика
Этот вид операции показан при небольших избытках тканей передней брюшной стенки, расположенных ниже пупка. В этом случае выполняется небольшой разрез над лобком, удаляются избытки кожи, при этом пупок остается на своем месте и не перемещается. Эта операция всегда дополняется ушиванием прямых мышц и липосакцией верхних отделов живота, при необходимости — пластика грыжи.
4. Послеоперационный период
После абдоминопластики пациент проводит в клинике от одного до трех дней. В течение суток вводятся лекарственные препараты, улучшающие общее самочувствие и уменьшающие болевые ощущения. По прошествии 1−2 суток после пластики живота болевые ощущения, как правило, довольно быстро уменьшаются, и небольшой дискомфорт чувствуется в основном только при движениях. В ближайшие дни после операции будут стоять дренажные трубки, по которым удаляется раневое отделяемое. Первые 10 дней после операции может быть немного трудно полностью разгибаться, и стоять прямо. Болевые ощущения и напряжение, после пластики живота, как в коже, так и в мышцах усиливаются при кашле и пользовании туалетом, поэтому, желательно есть пищу, которая дает мягкий стул.
В течение первых трех недель после операции необходимо постоянно носить специальное компрессионное белье — бандаж. Ношение компрессионного трикотажа обязательно в течение 1−2 месяцев в зависимости от объема выполненной операции. Что касается физической активности, то вставать и двигаться можно уже на следующий день после операции, а от значительной физической нагрузки рекомендуется воздерживаться как минимум в течение 4−6 недель.
После пластики живота пациенты обычно испытывают онемение по всей площади растянутой кожи, которое обычно проходит в течение 3−6 месяцев. После восстановления чувствительности небольшая полоска прямо над рубцом может остаться с пониженной чувствительностью, что редко беспокоит пациентов. Некоторое время после операции живот может быть несколько отечным.
Швы снимаются не ранее 14 дней после выполненной абдоминопластики.
Об окончательном результате операции можно судить не ранее, чем через шесть месяцев после ее проведения.
Ключевые моменты:
1. Нахождение в стационаре — 1−2 суток.
2. Обезболивание — общий наркоз либо спинальная анестезия.
3. Послеоперационная боль 3−4 дня.
4. Ношение компрессионного белья 2 мес после операции.
5. Исключение физических нагрузок, общая реабилитация 2 месяца.
Источник