Способы удаления аденомы прямой кишки
а) Показания для удаления полипа и аденомы толстой кишки:
— Плановые: аденома ободочной кишки, которая имеет широкое основание и поэтому не может быть удалена эндоскопически.
— Противопоказания: дисплазия 3 степени или выше, установленная при биопсии.
— Альтернативные операции: формальная сегментарная резекция ободочной кишки в соответствии с онкологическими принципами.
б) Предоперационная подготовка:
— Предоперационные исследования: эндоскопия с биопсией, исключение других поражений толстой кишки.
— Подготовка пациента: ортоградный лаваж кишки, периоперационная антибиотикотерапия.
в) Специфические риски, информированное согласие пациента:
— Расширение объема операции при подтвержденной злокачественной опухоли
— Несостоятельность линии шва в сочетании с перитонитом, абсцессом или свищем (5% случаев)
— Рецидив аденомы
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине, возможно литотомическое положение.
е) Оперативный доступ при удалении аденомы и полипа толстой кишки. Срединная лапаротомия, в зависимости от локализации новообразования, возможен также околосрединный разрез или разрез по Пфанненштилю.
ж) Этапы операции:
— Доступ
— Лапаротомия
— Вскрытие просвета толстой кишки
— Полипэктомия I
— Полипэктомия II
— Полипэктомия III
— Закрытие колотомии
з) Анатомические особенности, серьезные риски, оперативные приемы. Маркировка аденомы красителем при эндоскопии непосредственно перед операцией может облегчить интраоперационный поиск, в противном случае выполните интраоперационную колоноскопию.
и) Меры при специфических осложнениях. Расхождение линии шва: если область несостоятельности хорошо дренируется, и нет никаких системных признаков воспаления, ждите самопроизвольного закрытия свища при парентеральном питании. При симптомах перитонита выполните релапаротомию с наложением разгрузочной стомы или наложите стому в месте несостоятельности.
к) Послеоперационный уход после удаления полипа (аденомы) толстой кишки:
— Медицинский уход: удалите назогастральный зонд на 1-2-й день и дренаж на 5-7-й день.
— Возобновление питания: разрешите глотки жидкости со 2-го дня, твердая пища — после первого послеоперационного стула. — Функция кишечника: возможен прием легкого перорального слабительного средства с 5-го дня.
— Активизация: сразу же.
— Период нетрудоспособности: 1-2 недели.
л) Этапы и техника удаления полипа (аденомы) толстой кишки:
1. Доступ
2. Лапаротомия
3. Вскрытие просвета толстой кишки
4. Полипэктомия I
5. Полипэктомия II
6. Полипэктомия III
7. Закрытие колотомии
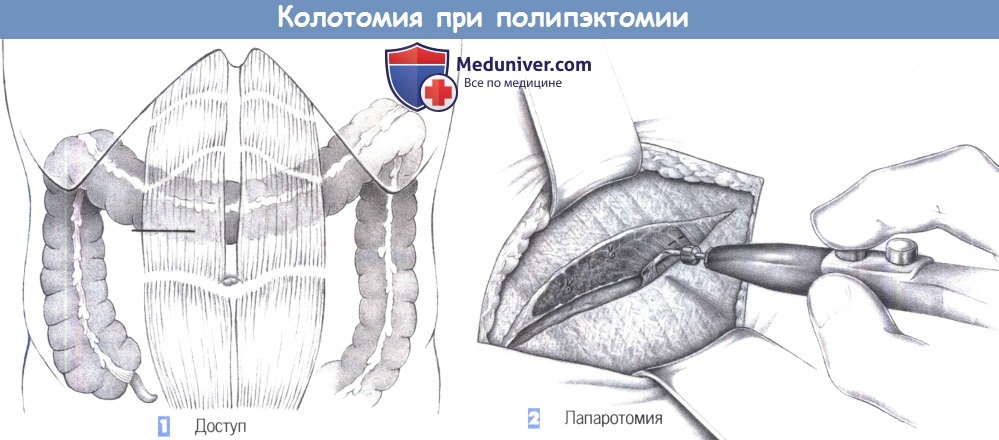
1. Доступ. В настоящее время колотомия — редкая операция. Разрез кожи для колотомии определяется локализацией образования. Здесь описан случай расположения полипа в области правой половины поперечно-ободочной кишки, таким образом, доступ соответствует таковому для трансверзостомии. В верхнем отделе брюшной полости выполняется короткий поперечный разрез.
2. Лапаротомия. После разделения кожи и подкожной ткани рассекается апоневроз, наружный отдел прямой мышцы живота и брюшина. Вводятся ретракторы и обнаруживается поперечно-ободочная кишка. Она освобождается от сальника в области пальпируемого полипа и выводится наружу.
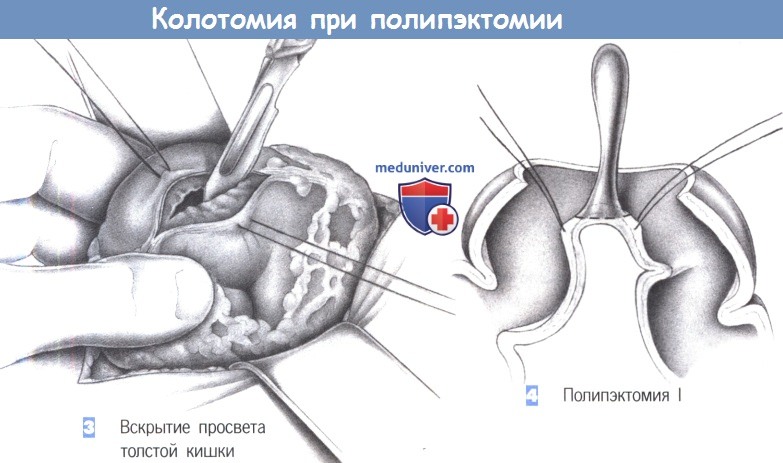
3. Вскрытие просвета толстой кишки. Толстая кишка захватывается швами-держалками, между которыми она вскрывается скальпелем. Обычно стенка кишки рассекается по taenia libera, но это очевидно зависит от места расположения полипа, так как стенку кишки следует вскрывать напротив полипа, если это вообще возможно.
4. Полипэктомия I. Проксимальнее и дистальные основания полипа накладываются швы-держалки, позволяя вывести его в рану. Иногда может быть удобным наложение швов-держалок с четырех сторон вокруг основания полипа.
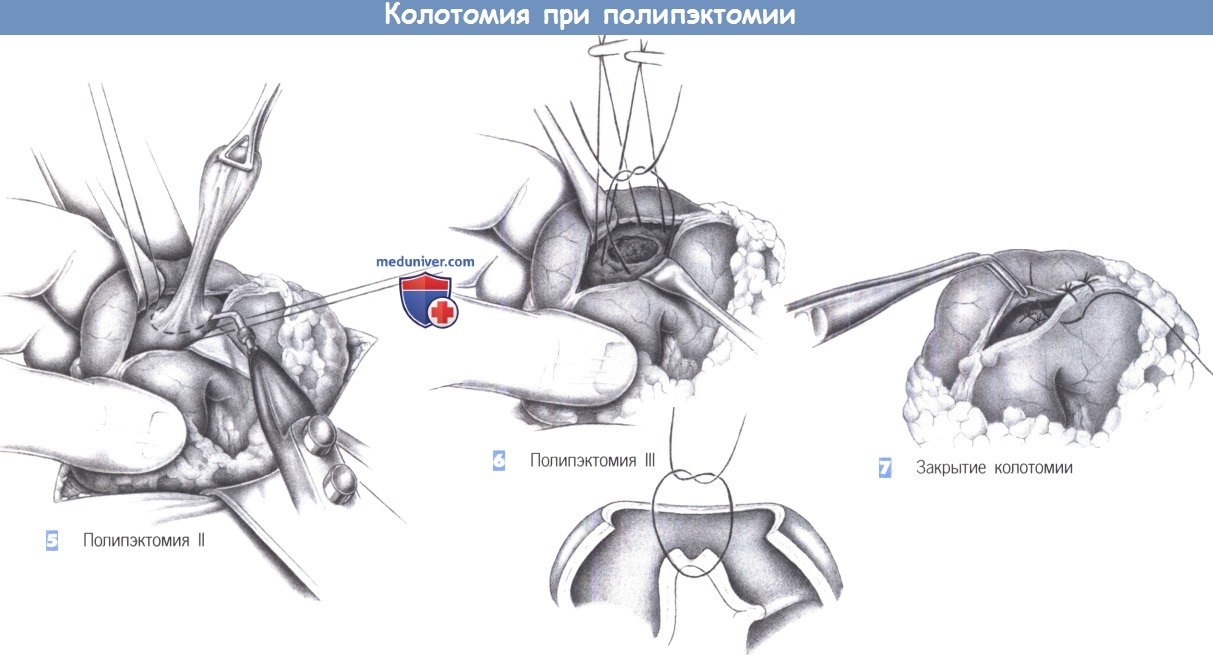
5. Полипэктомия II. Полип полностью (вместе с его основанием) отсекается от стенки кишки режущей диатермией. Для этого иногда приходится иссекать часть стенки; образующийся дефект закрывается отдельными швами.
6. Полипэктомия III. Закрытие дефекта отдельными швами должно быть выполнено очень внимательно, чтобы не пропустить какого-либо дефекта на задней стенке. В глубокий задний шов не должны захватываться внекишечные структуры. Поэтому кишку всегда следует осматривать со всех сторон.
7. Закрытие колотомии. Колотомия закрывается отдельными швами (3-0 PGA). Линия шва может быть укрыта прядью сальника. Так как после колотомии может развиться несостоятельность, необходимо наложения шва с сохранением кровоснабжения стенки кишки. Если дефект после полипэктомии оказывается слишком большим или стенка кишки была травмирована, рекомендуется круговая резекция короткого сегмента толстой кишки с анастомозом «конец в конец».
Иссеченный препарат всегда посылается для гистологического исследования. При выявлении злокачественной опухоли обязательно расширение объема операции с резекцией кишки и региональной лимфаденэктомией.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Материалы конгрессов и конференций
V РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
ЭНДОСКОПИЧЕСКОЕ УДАЛЕНИЕ КРУПНЫХ АДЕНОМ ТОЛСТОЙ КИШКИ
В.В. Веселов, А.И. Кузьмин
ГНЦ колопроктологии МЗ РФ, Москва
Несмотря на значительный клинический опыт эндоскопических полипэктомий и многообразие специально разработанных методических приемов, до сих пор существуют разногласия о возможностях и границах применения эндоскопических вмешательств, касающиеся, в основном, допустимых размеров полипов, ширины их основания, наличия очагов малигнизации.
Сторонники хирургических методов лечения крупных аденом и, особенно, ворсинчатых опухолей толстой кишки (Зиновьев О.И., 1989; Петров В.П., 1994; Stulc J.P. et al., 1987; Williams C.B., 1987; Adloff M. et al, 1993 и др.) выделяют следующие основные положения, ограничивающие возможности эндоскопического удаления таких новообразований:
- 1) высокий индекс малигнизации крупных аденом толстой кишки и значительная частота их метастазирования в регионарные лимфатические узлы;
2) сложности дооперационной идентификации факта малигнизации и метастазирования крупных аденом;
3) большие размеры, и, как правило, широкое основание не позволяющие существующими эндоскопическими методами полностью удалить новообразование, с чем связано частое развитие рецидивов;
4) высокий риск осложнений (перфораций и кровотечений) при попытках эндоскопического удаления крупных аденом толстой кишки.
Давая оценку изложенным фактам, можно выделить следующие, с нашей точки зрения, основные моменты:
- 1) частота инвазивной аденокарциномы в крупных аденомах толстой кишки (даже по данным самых «строгих» исследователей) не превышает 30-60%;
2) несмотря на довольно высокий индекс малигнизации, аденомы толстой кишки могут достигать больших размеров, оставаясь при этом доброкачественными;
3) вероятность метастазирования в лимфатические узлы малигнизированных крупных аденом на широких основаниях составляет не более 10-30%, причем, метастатический потенциал находится в прямой зависимости от глубины инвазии.
Таким образом, можно утверждать, что имеется значительная часть доброкачественных крупных аденом, а при благоприятных условиях (наличие ножки, инвазия в пределах слизистой оболочки) и малигнизированных аденом, которые могут являться объектом для применения эндоскопических методов их удаления.
Следовательно, для выработки показаний к потенциально возможному эндоскопическому лечению крупных аденом толстой кишки весьма важно на этапе предоперационной диагностики определить их принадлежность к доброкачественным или малигнизированным новообразованиям, а также оценить глубину инвазии и наличие метастазов в лимфоузлы.
По данным литературы, эффективность визуальной диагностики в выявлении озлокачествления крупных аденом составляет 82-85%, эффективность морфологической верификации по результатам щипцовой биопсии — 45-60%, ирригоскопии с двойным контрастированием — 55-65%, ультразвуковой колоноскопии — 92-95%.
Несмотря на то, что ни один диагностический метод не позволяет с абсолютной точностью определить наличие или отсутствие злокачественной трансформации крупных аденом, тем не менее, комплексное дооперационное обследование с использованием нескольких методов, с учетом всех вероятных признаков малигнизации, позволяет значительно снизить процент диагностических ошибок.
С учетом вышеизложенного можно утверждать, что в настоящее время существует реальная возможность в большинстве случаев правильно определить принадлежность выявленных крупных аденом к доброкачественным или малигнизированным образованиям, оценить возможную глубину инвазии, в случаях малигнизации установить наличие или отсутствие метастазов в регионарные лимфоузлы. Совершенствование диагностических методов, в частности детальная разработка вопросов эндоскопической и ультразвуковой семиотики и дифференциальной диагностики крупных аденом толстой кишки, способствует повышению диагностической эффективности и, следовательно, адекватному выбору способов лечения и увеличению числа обоснованных с онкологических позиций эндоскопических вмешательств.
Нами проанализирован опыт лечения 308 больных в возрасте от 26 до 80 лет, у которых при эндоскопических исследованиях в общей сложности были выявлены и затем удалены 334 аденомы диаметром более 3,0 см; 148 (44,3%) из них локализовались в прямой и 186 (55,7%) — в ободочной кишке. 126 (37,7%) крупных аденом имели узловую, 82 (24,6%) — распластанную и 126 (37,7%) — стелющуюся форму роста.
Крупные узловые аденомы далеко выступают в просвет кишки и имеют значительный экзофитный компонент, наибольшие размеры которого в 112 наших наблюдениях составили от 3,0 до 6,0 см и в 14 случаях — от 6,0 до 9,0 см. Крупные узловые аденомы могут располагаться на широком и суженном основаниях, но чаще имеют короткую или длинную ножку.
Крупные распластанные аденомы, как правило, мало выстоят в просвет кишки, имеют приподнятый край, выступающий над основанием новообразования, и довольно правильную, с четкими границами форму. Определение их размеров не представляется сложным, диаметр практически всех из них был менее 6,0 см (81 из 82 наблюдений).
Стелющиеся новообразования растут преимущественно по длиннику и периметру кишки, дают ответвления, порой не имеют четких контуров, что создает затруднения в определении их истинных размеров.
Из общего числа (126) стелющихся аденом 86 (68,3%) имели протяженность по длиннику кишки 3,0-6,0 см, 29 (23,0%) — от 6,0 до 9,0 см и 11 (8,7%) — более 9,0 см.
Половину и более периметра кишки охватывали 80 опухолей, в том числе 38 из них — 2/3 и более.
Прямая кишка оказалась органом, где выявляются наиболее крупные аденомы. Из 98 эпителиальных новообразований различной макроскопической формы диаметром более 6,0 см в прямой кишке локализовались 73 (74,5%), 12 из них распространялись на анальный канал, существенно затрудняя их эндоскопическое удаление.
Локализация, размеры и другие макроскопические характеристики крупных аденом толстой кишки обусловливают целый ряд тактических и технических особенностей эндоскопических вмешательств, для реализации которых требуется высокое мастерство, наличие совершенной специальной аппаратуры и инструментов, нередко несерийных.
При больших и гигантских аденомах толстой кишки нами использовались следующие основные методики эндоскопического удаления:
- методика одномоментной петлевой электроэксцизии;
- методика фрагментации;
- методика эндоскопической петлевой электрорезекции слизистой оболочки кишки вместе с опухолью (эндоскопическая мукозэктомия);
- методика ограниченной лазерной фотодеструкции;
- комбинированные методики.
Одномоментное удаление опухоли петлевым электродом целесообразно, как правило, лишь при узловых новообразованиях диаметром не более 3,5-4,0 см, имеющих длинную ножку.
Во всех остальных случаях одномоментное удаление крупных аденом, даже если у них есть короткая ножка, чревато серьезными осложнениями (интенсивное кровотечение, глубокий ожог стенки кишки, перфорация органа). Поэтому, независимо от формы роста, при удалении крупных аденом необходимо использовать методику фрагментации, заключающуюся в постепенном, поэтапном, последовательном захвате диатермической петлей и отсечении отдельных фрагментов до полного удаления опухоли.
Однако, методика фрагментации эффективна лишь при узловых формах крупных аденом. При удалении же распластанных и, особенно, стелющихся образований, фрагментация имеет серьезные ограничения из-за значительной (до 40%) частоты рецидивов, причиной которых, как показали наши исследования, являются резидуальные участки опухолевой ткани.
На основании этого вывода нами был сформулирован принцип удаления диатермической петлей слизистой оболочки кишки вместе с опухолью до подслизистого или мышечного слоя. Этот принцип положен в основу эндоскопических вмешательств при крупных аденомах распластанной и стелющейся формы.
Начальным этапом таких операций является удаление краевой зоны опухоли вместе с прилежащей к ней неизмененной слизистой оболочкой. При этом обнажается подслизистый слой, и опухоль отграничивается от окружающей неизмененной слизистой оболочки. Затем постепенно петлевым электродом слизистая вместе с опухолью иссекается по всей ее площади. При первичных новообразованиях такая операция выполняется довольно легко, особенно, жесткими серповидными петлями, позволяющими свободно захватывать фрагменты аденомы вместе с участком окружающей слизистой оболочки.
В качестве самостоятельного метода лечения лазерное излучение используется при плоских, незначительно выступающих над слизистой оболочкой стелющихся опухолях, а также для удаления небольших (до 1,5-2,0 см) рецидивных образований после предшествующих эндоскопических вмешательств.
Сущность методики заключается в том, что фотокоагуляция ткани новообразования осуществляется локальным воздействием, не до полного ее испарения. При этом уменьшается общая доза облучения на единицу поверхности органа, снижается травматичность вмешательства и риск послеоперационных осложнений, вместе с тем достигается необходимый и достаточный лечебный эффект (термическое коагулирующее воздействие мощного лазерного излучения).
При первичных и, особенно, рецидивных новообразованиях с целью повышения радикализма эндоскопического вмешательства, в ряде случаев, приходится применять различные комбинированные методики, заключающиеся в сочетании методик фрагментации или эндоскопической электрорезекции с одним или несколькими способами монополярной, биполярной и лазерной коагуляции.
Необходимость дополнительного применения нескольких способов коагуляции возникает при удалении рецидивных стелющихся аденом толстой кишки диаметром более 6,0 см, располагающихся в зоне резко выраженных рубцовых изменений стенки кишки, когда использование какого-нибудь одного способа дополнительного термического воздействия для разрушения ткани образования является недостаточным.
Путем одноэтапных эндоскопических вмешательств удалено 281 крупное новообразование (216 размерами до 6,0 см и 65 — более 6,0 см), 51 — в два этапа и 2 — в три этапа.
В 36 случаях многоэтапные эндоскопические вмешательства были запланированными в связи с гигантскими размерами аденом, в 12 случаях выполнялись вынужденно, из-за возникших кровотечений, потребовавших их эндоскопической остановки и прекращения дальнейшего удаления аденом, в 5 случаях проводились после петлевой биопсии, как 1 этапа удаления новообразования.
При эндоскопическом удалении крупных аденом толстой кишки имели место осложнения:
- в двух наблюдениях — перфорации кишечной стенки;
- в одном — отсроченный некроз внебрюшного отдела прямой кишки;
- 39 первичных кровотечений;
- 8 вторичных кровотечений.
Причиной перфорации в одном случае явилось нарушение техники эндоскопического вмешательства, а в двух — излишне «активные» эндоскопические мероприятия по остановке массивных кровотечений. Все вторичные и 37 первичных кровотечений были остановлены эндоскопическими методами. В экстренном порядке по поводу перфораций или продолжающихся кровотечений были оперированы 4 (1,3%) человека. У больного с отсроченным некрозом стенки прямой кишки и образованием паракишечной полости эффективным оказалось консервативное лечение.
Обязательным условием, особенно при многоэтапных вмешательствах, является извлечение удаленных аденом или их фрагментов для морфологического исследования, результаты которого определяют дальнейшую лечебную тактику.
В наших наблюдениях 59 (17,7%) удаленных крупных новообразований имели структуру тубулярных, 179 (53,6%) — тубулярно-ворсинчатых и 96 (28,7%) — ворсинчатых аденом.
Несмотря на значительные размеры 334 удаленных аденом, только в 48 (14,4%) из них морфологическое исследование установило наличие инвазивной аденокарциномы. Это является, с одной стороны, свидетельством того, что аденомы толстой кишки могут достигать гигантских размеров, оставаясь при этом доброкачественными, с другой, — показателем правильного отбора новообразований, подлежащих эндоскопическому удалению, благодаря высокой эффективности используемых методов дооперационной диагностики их озлокачествления.
Размеры ожоговой поверхности, образующейся на месте удаленного новообразования, зависят от формы его основания и методики эндоскопического вмешательства. При удалении крупных аденом на ножках размеры ожоговой поверхности не превышали 3-5 см2, на суженных основаниях — 5-10 см2.
При удалении распластанных и стелющихся аденом, а также узловых образований на широких основаниях, размеры ожоговой поверхности значительно больше и могут составлять от 10-30см2 до 60-100см2.
Наши исследования показали, что регенераторно-репаративные процессы в зоне эндоскопического удаления крупных аденом завершаются не позднее 3 месяцев после эндоскопического вмешательства: реальные сроки эпителизации (рубцевания) вариабельны в пределах обозначенных сроков и зависят от первоначальных размеров раневого дефекта и глубины проникновения в стенку кишки зоны коагуляционного некроза. Даже после удаления крупных стелющихся аденом, если удается избежать повреждения мышечного слоя, образующиеся рубцы незначительно деформируют стенку кишки и не нарушают ее функцию.
Оценка отдаленных результатов лечения больных с крупными аденомами толстой кишки в сроки от 3 до 11 лет, показала высокую эффективность используемых эндоскопических методов. Практически отсутствуют рецидивы после удаления аденом на ножках, а также после удаления аденом на суженных и широких основаниях, площадь которых не превышала 10 см2.
После удаления более крупных аденом однократные или многократные эндоскопические вмешательства являются эффективными у 93% больных. Не удается получить положительных результатов в лечении лишь у 7% больных с крупными аденомами, причиной чему является упорное рецидивирование аденом (1,3% случаев), выраженные рубцовые стриктуры (0,7%) и развитие рака на месте ранее удаленных малигнизированных аденом (5% случаев). Эти данные, а также ряд других обстоятельств, оказывают влияние на выбор тактики ведения больных после эндоскопической полипэктомии.
Несомненно, эндоскопический мониторинг должен быть достаточно гибким и зависимым от особенностей конкретного клинического случая, с учетом локализации, размеров, формы роста и морфологической структуры удаленных аденом. Оптимальным является следующий режим динамического эндоскопического наблюдения:
- после удаления крупных аденом на ножках и суженных основаниях: 1-й год — через каждые 6 месяцев, в последующем — 1 раз в год;
- после удаления крупных аденом на широких основаниях и малигнизированных аденом (независимо от их макроскопических свойств): 1-й год — через I, 3, 6, 12 месяцев, 2-й год — через каждые 6 месяцев, в дальнейшем — 1 раз в год.
У данной категории больных именно регулярность наблюдения способствует выявлению рецидивов аденом и рака толстой кишки на относительно ранних стадиях развития заболевания.
Таким образом, представленные результаты позволяют нам рассматривать эндоскопическое удаление крупных аденом толстой кишки как метод лечения, конкурирующий по эффективности с хирургическим методом, а по физиологичности и функциональности результатов превосходящий его.
Использование эндоскопических методов нецелесообразно лишь при гигантских аденомах, занимающих более ? окружности кишки, либо при аденомах с установленной малигнизацией в области их основания, когда эндоскопическое удаление является методом выбора.
Источник




