- Полезные статьи
- Поперечное положение плода
- Поперечное положение плода: причины, чем опасно.
- Причины.
- Симптомы.
- Диагностика.
- Чем опасно поперечное положение плода для матери и плода?
- Гимнастика при поперечном положении плода.
- Роды при поперечном положении плода.
- Поперечное положение плода при беременности
- Какие положения плода существуют: норма и патология
- Причины поперечного положения плода
- Тактика родоразрешения при поперечном положении плода: о чем следует знать будущей маме
- 30–34 недели
- 34–35 недель
- 35–36 недель
- Если планировались домашние роды
- Видео
- Роды при поперечном положении плода
Полезные статьи
Поперечное положение плода
Поперечное положение плода: причины, чем опасно.
Что такое поперечное положение плода? Такой диагноз указывает на то, что ребенок располагается поперек матки. Его ось размещается к оси матки под прямым углом. При этом положение не определяется. Головка и таз малыша располагаются выше гребней костей таза.
Причины.
Вызвать такую аномалию могут различные факторы, которые способствуют чрезмерной или наоборот недостаточной активности малыша в утробе. Основные причины аномалии:
- гипотония мышц брюшного пресса;
- маловодие и многоводие;
- гипотрофия плода;
- опухоли матки и тазовых костей;
- повышенный тонус миометрия;
- риск самопроизвольного аборта;
- крупный плод;
- клинически узкий таз;
- многоплодие;
- аномальное прикрепление плаценты;
- аномалии развития плода;
- пороки строения матки (двурогая, седловидная).
Симптомы.
При неправильном положении плода и отсутствии других патологий беременность в большинстве случаев притекает благоприятно. Патологические симптомы отсутствуют. Об аномальном расположении плода могут говорить внешние признаки:
- шаровидная форма матки;
- поперечно-растянутый живот;
- высота стояния дна матки увеличивается медленно и не соответствует периоду гестации;
- окружность живота выше нормы;
- сердцебиение малыша прослушивается на уровне пупка матери;
- таз и головка ребенка находятся по бокам живота.
Диагностика.
Для подтверждения диагноза пациента проходит полное обследование:
- Объективный осмотр, включающий осмотр и пальпацию живота.
- Влагалищный осмотр (проводится аккуратно при излитии околоплодных вод, так как может стать причиной выпадения ручки или ножки).
- УЗИ – со 100% точностью показывает положение плода в матке, срок гестации и прочую важную информацию.
Чем опасно поперечное положение плода для матери и плода?

При отсутствии своевременной медицинской помощи поперечное положение плода может привести к таким осложнениям:
- преждевременное излитие околоплодных вод;
- массивное кровотечение;
- запущенное поперечное положение – выпадение мелких частей, вколачивание плечика в малый таз, ограниченные движения ребенка;
- разрыв матки;
- инфицирование с последующим развитием хориоамнионита, сепсиса, разлитого перитонита;
- гипоксия или асфиксия плода;
- роды сдвоенным плодом – происходят при гипертонусе матки и интенсивных схватках, когда плод перегибается в области груди, рождение живого малыша в таком случае маловероятно.
Гимнастика при поперечном положении плода.
До 34 недель гестации положение плода является неустойчивым, поэтому присутствует высокая вероятность того, что малыш разместится продольно. Для этого будущим мамам в период 30-31 неделя назначается корригирующая гимнастика. Это группа упражнений, помогающих исправить неправильное положение плода.
Чаще всего рекомендуют:
- лечь на пол, ноги согнуть и упереться пятками в пол, поднять таз выше уровня головы;
- «кошка» – стать на четвереньки, на вдохе поднимать копчик и голову, а поясницу прогибать, на выдохе – противоположные движения;
- принять коленно-локтевую позицию, таз размещается выше головы – выдержать до 20 минут.
Эти упражнения выполняют на протяжении 1-1,5 недель трижды в день. За этот период плод должен приобрести правильное положение. Если это произошло, живот нужно зафиксировать бандажом.
Так же важно правильное положение во время сна. Ребенку привычнее находиться головкой вниз, поэтому матери следует спать на той стороне, на которой находится голова малыша.
Корригирующая гимнастика противопоказана в таких случаях:
- аномальное размещение плаценты;
- многоплодие;
- аномалии пуповины;
- рубец на матке;
- наличие кровянистых выделений из влагалища;
- аномалии околоплодных вод;
- тяжелые хронические заболевания женщины;
- повышенный тонус матки;
- миома матки.
Роды при поперечном положении плода.
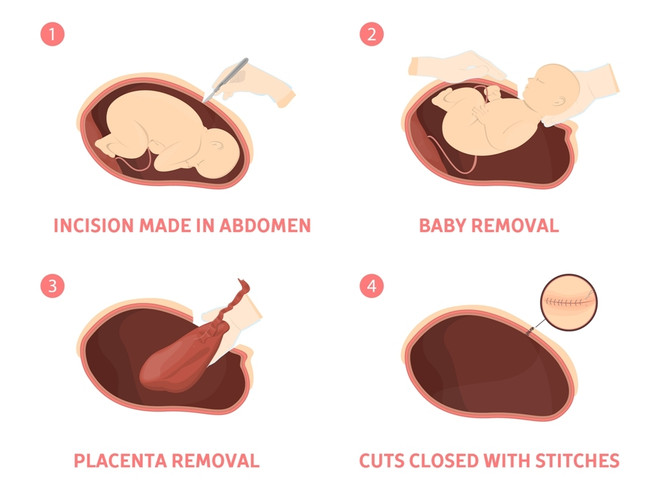
Если положение плода так и не изменится, то естественные роды не рекомендуются и чаще всего назначается плановое кесарево сечение.
Естественные роды возможны при малом весе малыша, но и тогда необходимо следить за раскрытием шейки матки. Если раскрытие не позволяет родить самостоятельно, то назначается срочное кесарево сечение.
В случае преждевременных родов при поперечном положении плода обычно принимается решение о срочном кесаревом сечении.
Оперативное вмешательство в случае поперечного положения плода вполне оправданно, ведь существует значительный риск осложнений при естественных родах.
Поперечное положение плода влечет за собой много трудностей, но их можно легко избежать, если следовать всем указаниям врача-акушера-гинеколога.
Источник
Поперечное положение плода при беременности
Какие положения плода существуют: норма и патология
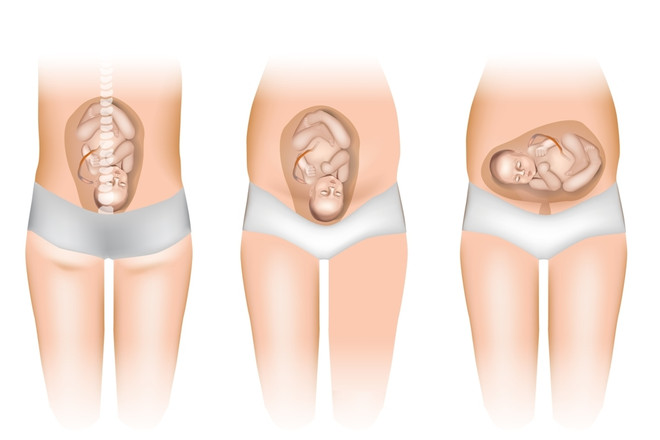
В норме ребенок, еще находясь в утробе матери, переворачивается головкой вниз, затылком к животу матери и с прижатым к груди подбородком. Чаще всего это происходит к 32 неделе беременности, иногда — раньше, а порой — незадолго до родов.
Такое положение плода называется продольным. Оно считается единственно правильным, поскольку является самым физиологичным для естественных родов и потому наименее травмоопасным для матери и ребенка.
Поперечное положение плода при беременности — такое его расположение, при котором вместо продольного положения вниз головой будущий ребенок поворачивается перпендикулярно к оси матки, то есть лежит на боку. Поперечное положение является неправильным, так как в результате него, даже при физиологическом течении беременности, высока вероятность осложнений в родах.
Среди таких осложнений:
- преждевременные роды;
- раннее отхождение околоплодных вод (и, как следствие, длительный безводный период);
- выпадение частей плода;
- остановка родовой деятельности в процессе родов;
- разрыв матки;
- гибель ребенка и матери.
Существует вариант поперечного положения плода — так называемое косое положение, при котором ось плода пересекает ось матки под острым углом. Косое положение плода также не является правильным, однако считается переходным, так как во время родов может перейти как в продольное, так и в поперечное.
Если будущая мама наблюдается у врача на протяжении всей беременности, то, помимо прочего, врач обязательно отслеживает положение плода с помощью пальпации живота беременной, акушерского осмотра, влагалищного исследования и ультразвукового исследования (УЗИ). Во избежание осложнений при родах не следует пропускать посещение врача, ведущего беременность, и игнорировать предписанные им обследования.
Причины поперечного положения плода
Ни одна из известных на сегодняшний день причин не является стопроцентной. Далеко не у всех, и даже не у половины беременных, будущий ребенок располагается в матке боком. Поперечное положение плода наблюдается только в 0,5–0,7% случаев, причем у повторнородящих — в 10 раз чаще, чем у первородящих.
Тем не менее, существуют факторы, способные спровоцировать неправильное положение плода. Среди них:
- много- и маловодие;
- слишком крупный плод или, напротив, гипотрофия плода;
- дряблые мышцы брюшной стенки;
- многоплодие (два и более плода);
- повышенный тонус матки;
- угроза выкидыша;
- аномальное строение или патологии матки;
- опухоли матки или костей таза;
- узкий таз;
- предлежание плаценты (аномальное положение плаценты — прикрепление ее к нижней части матки с перекрытие маточного зева);
- аномалии развития плода.
Тактика родоразрешения при поперечном положении плода: о чем следует знать будущей маме
Поскольку положение плода отслеживается врачом, то, как правило, при здоровой неосложненной беременности назначения врача зависят от срока беременности.
30–34 недели
При отсутствии угрозы преждевременных родов или иных осложнений (миома, рубец на матке, сердечно-сосудистые заболевания, кровянистые выделения и др.) будущей маме может быть назначена специальная гимнастика, способствующая развороту плода в продольное положение с головным предлежанием.
34–35 недель
При диагностировании поперечного или косого положения плода на этом сроке проводится полное гинекологическое обследование будущей мамы для выявления причин такого расположения плода и выбора дальнейших действий — тактики ведения беременности и способа родоразрешения. Изредка именно на этом сроке плод разворачивается и занимает правильное положение, но не стоит надеяться, что все произойдет само собой.
35–36 недель
Положение плода становится постоянным — до родов оно уже не изменится. Поэтому, если у беременной на данном сроке сохраняется поперечное или косое положение плода, она госпитализируется в роддом для выбора способа родов.
Единственный возможный способ родоразрешения при поперечном или косом положении плода — плановое кесарево сечение. Нет ни малейшего способа провести роды через естественные родовые пути, не погубив при этом и женщину, и плод.
Если планировались домашние роды
Если будущая мама планировала домашние роды, а в конце беременности у нее обнаружилось или подтвердилось поперечное или косое положение плода, рожать можно только в стационаре — домашние роды отменяются!
Ни один профессиональный врач, даже постоянно практикующий прием родов на дому, зная о таком диагнозе, не возьмется вести естественные роды в домашних условиях. Это опасно! Помните: аномальное положение плода на поздних сроках — повод для оперативного родоразрешения ради сохранения жизни и здоровья матери и ребенка.
У некоторых приверженцев домашнего ведения родов без какого-либо врачебного вмешательства сохранилось мнение, что в прошлом, когда медицинская помощь была недоступна, либо, когда к врачам относились с недоверием, акушерки или повитухи могли в процессе родов руками, без инструментов повернуть неправильно расположенный плод, чтобы он вставился в родовые пути правильно и появился на свет целым и невредимым.
Эта методика сейчас практически не используется, поскольку неоднократно доказала свою малоэффективность, а то и вред. Дело в том, что при невыясненных и, особенно, не устраненных причинах аномального положения плод в процессе родов возвращается в свое положение, либо оно попросту остается неизменным. Такое течение родов неминуемо приведет к гибели и матери, и ребенка.
Помните: опасность легче предотвратить, чем потом ликвидировать ее последствия. Поэтому лучшее, что может сделать будущая мама для своего малыша — вовремя посещать врача, ведущего беременность, и выполнять все его предписания.
Если у беременной появились какие-либо вопросы или сомнения, стоит также обсудить их с врачом; возможно, имеет смысл проконсультироваться с другими специалистами.
Видео
- Айламазян Э.К. и др. Акушерство: Учебник для мед. вузов. — 2-е изд., испр. — СПб.: СпецЛит, 2015. — С. 283–285.
- Акушерство: национальное руководство под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2018. — 1088 с.
Источник
Роды при поперечном положении плода
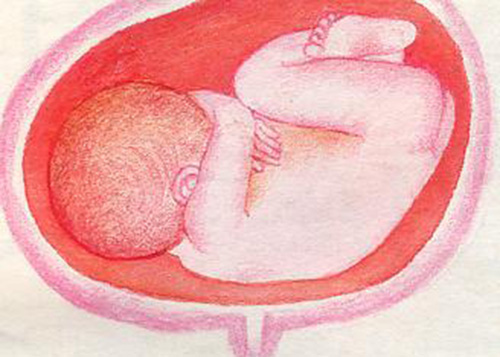
Если ось плода пересекает ось матки, а стало быть и ось таза, то положение его не продольное, а косое (situs obliquus) или поперечное (situs transversus). Косое положение плода неустойчиво, так как в течение родов оно переходит в продольное или поперечное. В последнем случае ось плода располагается перпендикулярно к оси матки. При поперечном положении плода головка располагается слева или справа, а над входом в таз большей частью лежит плечо, ввиду чего некоторые авторы называют такое положение плода плечевым. В исключительных случаях наблюдается дугообразное положение плода (situs arcuatus), при котором спинка обращена прямо вниз, ко входу в таз, а брюшная поверхность — вверх, ко дну матки. Поперечное положение встречается в одном случае на 100—200 родов.
В развитии неправильного положения плода и особенно в фиксации данного положения основное значение имеет снижение пластического тонуса мускулатуры матки, что особенно часто отмечается у женщин, имеющих недоразвитую (инфантильную или гипопластическую) матку или неправильную форму развития последней (uterus arcuatus, bicornis), а также при наличии морфологических изменений в стенке матки после бывших осложненных родов и т. п. Развитию данной формы акушерской патологии способствуют также наличие опухолей во входе в таз, предлежание плаценты и дряблость брюшной стенки.
Подобные положения плода возникают преимущественно при чрезмерной растянутости полости матки, обусловленной многоводием, когда плод остается свободно плавающим телом даже в последние месяцы внутриутробной жизни, или при наличии многоплодной беременности и т. д.
При поперечном положении плода матка имеет не удлиненно-овальную, а более шарообразную форму; матка, вследствие неправильного положения плода, увеличивается в поперечном размере. При исследовании обычно отмечается вялость или дряблость брюшной стенки, а также наличие других особенностей как в самой матке, так и во входе в таз. Предлежащей части над входом или во входе в таз обнаружить не удается; если брюшная стенка не напряжена и не утолщена за счет жировой прокладки, то пальцы исследующих рук сходятся.
Крупная часть плода обычно прощупывается слева или справа. Мелкие части плода (ручки и ножки) при задних видах определяются легко, при передних же ощущаются неясно. Вид плода определяется по положению его спинки. Так, при спинке, повернутой кпереди, имеется передний вид и, наоборот, при спинке, обращенной кзади (к крестцу женщины), — задний вид (рис. 101, а, б). В зависимости от положения головки (слева или справа) говорят о первой или второй позиции.
Рис. 101. Поперечное положение плода.
а — передний вид; б — задний вид.
С отхождением околоплодных вод при сильных схватках исследование наружными приемами может дать неотчетливые результаты.
Сердцебиение плода обычно определяется ниже пупка, по средней линии или в стороне, ближайшей к головке. В тех случаях, когда напряженная или утолщенная брюшная стенка затрудняет распознавание наружными приемами или же выявляется необходимость в более точном распознавании данной аномалии, необходимо произвести влагалищное исследование.
Результаты влагалищного исследования будут различны, в зависимости от того, цел ли или вскрылся плодный пузырь. При целом плодном пузыре весь малый таз оказывается свободным, так как предлежащая часть (бок или плечо) стоит высоко над входом в таз и ее не удается ясно ощупать. При вскрытом плодном пузыре и отошедших водах картина будет иной, так как туловище плода обычно известной своей частью (в зависимости от родовой деятельности) вклинивается во вход в таз, а потому при исследовании оказываются более доступными ребра, ключицы, лопатки; если предлежит живот, то определяется пупок с пуповиной, если спинка, — остистые отростки позвонков.
В зависимости от расположения лопатки, ключицы (кпереди или кзади) можно точно определить вид плода. Если ключица определяется кпереди, а лопатка кзади, то вид задний (dorsoposteriore) и, наоборот, при других отношениях (ключица кзади, а лопатка кпереди) — передний (dorsoanteriore).
Смотря по тому, в какую сторону по отношению тела матери обращена подмышечная впадина плода, определяется положение крупных частей плода (головка, ягодицы). Так, при подмышечной впадине, «открытой» в правую сторону, имеется первая позиция, а при впадине «открытой» влево — вторая.
Если при продольном положении плода предлежащая часть как бы тампонирует нижний сегмент матки и тем понижает давление в передней камере плодного пузыря, то при поперечном положении это явление отсутствует. В результате этого создаются предпосылки для преждевременного разрыва оболочек плодного пузыря. С отхождением околоплодных вод нередко выпадает пуповина и мелкие части плода.
При первой позиции выпадение правой ручки будет указывать на передний вид, а левой — на задний. При второй позиции выпадение левой ручки указывает на передний вид, а правой — на задний. Точное определение положения и вида плода необходимо знать при производстве операции поворота.
Преждевременное отхождение околоплодных вод отягощает течение родов («сухие роды»); боковые поверхности и плечо плода, реже другие части, глубоко вклиниваются во вход в таз, и условия для дальнейшего течения родов складываются очень неблагоприятно.
Только в исключительных случаях происходит самопроизвольный поворот плода (versio spontanea) или самоизворот (evolutio spontanea).
Самоизворот может произойти только при небольшой величине плода, широком тазе и нормальном тонусе матки; при этом плод нередко бывает мацерированным.
Неблагоприятный исход поперечных положений обязывает своевременно принять меры к устранению поперечного положения плода уже в течение беременности. В течение родового акта исправление поперечного положения плода является обязательным.
Если исправить неправильное положение плода в течение беременности сравнительно легко, то во время родов, даже при неотошедших околоплодных водах, сделать это зачастую представляет значительные трудности. Если в процессе исправления неправильного положения плода наружными приемами матка сокращается, то нужно переждать схватку, и только после полного расслабления матки можно вновь приступить к операции.
Прием, с помощью которого исправляется неправильное положение плода, заключается в том, что одновременно производят надавливание на головку и на тазовый конец плода в противоположных направлениях, приближая одну часть плода к входу в таз, а другую отводя к дну матки. Как правило, поворот делают на головку и только при наличии специальных показаний (например, предлежание плаценты, эклампсия и т. д.) в интересах роженицы предпочтительнее создавать тазовое предлежание. При наличии абсолютного сужения таза или близкого к последнему поворот плода противопоказан. В этих случаях при живом плоде необходимо производить операцию кесарева сечения.
После того как произведен наружный поворот плода на головку, надо убедиться, не отклоняется ли она в сторону от входа в таз. При отклонении головки плода принимают меры к сохранению продольного положения плода. Это достигается помещением роженицы на тот бок, куда отклоняется головка, конечно, при наличии интенсивной родовой деятельности. Если это мероприятие оказывается неэффективным, то при нормальных размерах таза и раскрытии зева на два-три поперечных пальца разрывают браншей пулевых щипцов плодный пузырь. Затем в образованное отверстие вводится указательный палец руки, которым регулируется быстрота истечения околоплодной жидкости; одновременно (с помощью наружной руки) стараются вставить головку во вход в таз и дожидаются ее фиксирования за счет ближайших двух-трех схваток.
Разрыв плодного пузыря, безусловно, показан в случаях многоводия, которым обусловливается неустойчивое положение плода. В случае слабости родовой деятельности на головку, установившуюся во входе в таз (после произведенного поворота), с целью удержания ее в данном положении, а также предупреждения выпадения пуповины и укорочения продолжительности родов, накладывают кожно-головные щипцы по Иванову — Уилту — Гауссу. Груз, подвешиваемый к рукоятке щипцов, при наличии блочного устройства не должен быть свыше 150—200 г. Одновременно с наложением кожно-головных щипцов назначаются средства, усиливающие сократительную деятельность матки.
В тех случаях, когда произвести поворот плода только наружными приемами не удается (при неотошедших околоплодных водах), приходится ждать полного раскрытия зева с тем расчетом, чтобы произвести одновременно с акушерским поворотом и извлечение плода, так как роды при поперечном положении плода невозможны. Полное раскрытие зева необходимо для того, чтобы после поворота на ножку можно было произвести немедленное извлечение, так как не исключена возможность гибели плода вследствие прижатия или выпадения пуповины. При полном раскрытии врач имеет возможность войти всей рукой в полость матки и произвести поворот плода. Такой поворот (при полном раскрытии) называется классическим. При мертвом плоде необходимо произвести перфорацию последующей головки.
Выпадение пуповины особенно опасно для жизни плода при неподготовленном зеве, когда извлечь плод бывает невозможно. С целью предупреждения этого рода осложнения показано применение метрейриза по способу сообщающихся сосудов (Собестианский — Старовойтов и др.). Обычно метрейринтер при поперечном положении плода вводится внеоболочечно. Только при специальных показаниях (первичная слабость родовой деятельности, многоводие, кровоточивость, обусловленная предлежанием плаценты и т. п.) метрейринтер вводится внутриоболочечно.
В дополнение к сказанному об операции метрейриза следует добавить следующее:
1) емкость баллона метрейринтера должна соответствовать 200— 250 мл;
2) при недостаточном открытии шеечного канала необходимо расширить последний до № 20—25 расширителя Гегара;
3) при рождении метрейринтера незамедлительно производят классический поворот на ножку. Доказательством того, что метрейринтер опустился во влагалище, является начавшаяся потужная деятельность;
4) действие метрейринтера, находящегося в полости матки, сводится к тому, что усиливаются маточные сокращения и расширяется шеечный канал, сохраняются оставшиеся («задние») околоплодные воды, предупреждается выпадение мелких частей плода и облегчается в последующем производство операции поворота.
Целесообразность внеоболочечного введения метрейринтера при неотошедших водах и поперечном положении плода отдельными авторами оспаривается, так как подобное вмешательство может привести к раннему разрыву плодного пузыря, что нежелательно! Поэтому они предпочитают применять в подобных случаях операцию кольпейриза.
В исключительных случаях (неэффективность операции метрейриза или невозможность технически осуществить ее) следует произвести ранний поворот плода на ножку (иначе говоря, поворот по методу Брекстон — Хикса). Ранний поворот относится к числу трудных акушерских операций вследствие неподготовленности родового канала и трудности достижения ножек плода.
Эта операция прогностически неблагополучна для плода.
Наряду с применением метрейриза, некоторыми клиницистами применяется операция кольпейриза, которая, по их мнению, предупреждает несвоевременный разрыв плодного пузыря и возбуждает сократительную деятельность матки.
При недавнем отхождении околоплодных вод необходимо ускорить вмешательство, если только родовые пути достаточно подготовлены. Нарушение целости плодного пузыря и отхождение околоплодных вод влекут за собой уменьшение плодовместилища матки и тесное охватывание мышцами последней плода, в результате чего поворот делается трудным и даже невозможным.
При неподготовленных родовых путях и отхождении околоплодных вод выбор пособия будет зависеть исключительно от состояния шеечного канала. Если околоплодные воды отходят при мало раскрытой (до полутора пальцев) или даже совершенно несглаженной шейке, показан внутриоболочечный метрейриз. Оставлять роженицу без необходимой акушерской помощи нельзя, так как поперечное положение может стать запущенным.
Истечение околоплодных вод приводит к тому, что матка вплотную обхватывает плод. Плод лишается подвижности,- плечевой пояс или боковая поверхность его тела обычно плотно вклинивается во вход таза. В результате сгибания туловища головной и тазовый концы располагаются в области подвздошных костей. С усилением схваток вклинивание тела плода возрастает; это приводит к сильному растяжению нижнего сегмента матки. Показателем растяжения матки служит появление пограничного валика, так называемого ретракционного кольца сокращения (косо идущая перетяжка матки), определяемого через брюшную стенку. В этот момент роженица находится в состоянии резкого возбуждения, пульс у нее учащен, она ощущает сильную распирающую боль в животе.
В подобных случаях (запущенное поперечное положение) производить акушерский поворот запрещается во избежание разрыва матки. В этих случаях приходится при живом и жизнеспособном плоде при соответствующих условиях прибегать к операции кесарева сечения, а при мертвом плоде — к эмбриотомии.
В отдельных случаях, при наличии запущенного поперечного положения, бурная родовая деятельность прекращается до разрыва матки и наступает вторичная родовая слабость. В результате затянувшегося течения родов возникает угроза восходящей инфекции полости матки. У роженицы повышается температура тела, появляется озноб и выявляются другие признаки инфицирования. В этих случаях показано немедленное родоразрешение в одних случаях посредством операции кесарева сечения, в других — эмбриотомии с одновременным применением антибиотиков и сульфаниламидов.
Если в дореволюционной России смертность женщин в течение родов при поперечном положении плода колебалась в пределах 2—9%, то в настоящее время она отмечается лишь в единичных случаях. Зато мертворождаемость по-прежнему остается чрезвычайно высокой, и в настоящее время колеблется в пределах 20—30%.
Только посредством своевременно произведенного наружного поворота в течение беременности удается улучшить исход для плода при наличии поперечного положения.
Профилактика поперечного положения плода должна производиться уже в течение беременности.
При выявлении поперечного положения плода показан наружный профилактический поворот, который может быть произведен квалифицированным специалистом в условиях женской консультации. Наружный профилактический поворот плода следует производить при беременности сроком 35—36 недель, строго соблюдая показания, условия, противопоказания к этой операции и технику ее. Операция наружного поворота может быть повторена не свыше двух раз, причем при повторном повороте необходимо бинтование живота (с целью фиксации достигнутого продольного положения плода).
В тех случаях, когда наружный поворот произвести не удается или поперечное положение после повторного поворота рецидивирует, показана госпитализация беременной женщины в отделение для беременных.
Условиями для наружного профилактического поворота плода являются: 1) живой плод (четкое и ритмичное его сердцебиение;
2) точная диагностика положения плода (в исключительных случаях допустимо применение метода рентгенографии); 3) достаточная подвижность плода; 4) отсутствие напряжения брюшной стенки и повышенной возбудимости матки; 5) согласие беременной.
Наружный профилактический поворот плода должен производиться без малейшего насилия. Накануне перед операцией наружного поворота беременной ставят очистительную клизму, а непосредственно перед операцией — опорожняют мочевой пузырь.
Противопоказаниями к профилактическому повороту при поперечном положении плода являются: 1) многоводие или маловодие; 2) многоплодие; 3) аномалии развития матки (двурогая или однорогая матки); 4) наличие в анамнезе операции кесарева сечения или иной операции на матке, например, удаления фиброматозных узлов; 5) резкое сужение таза (второй и третьей степени); 6) наличие препятствий по протяжению родового канала, исключающих возможность родоразрешения или создающих опасность возникновения осложнений; 7) подозрение на предлежание плаценты или преждевременную ее отслойку; 
Источник