Способы ревизии внепеченочных желчных путей
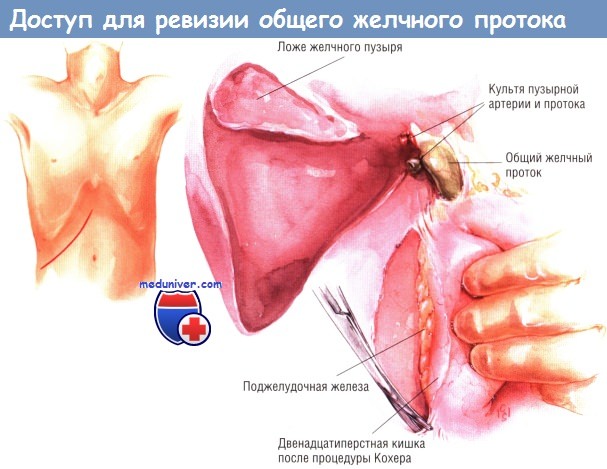
Обычно операцию проводят через правосторонний подрёберный доступ. До начала холедохотомии необходима расширенная мобилизация двенадцатиперстной кишки по Кохеру. Она позволяет хирургу пальпировать дистальный отдел общего желчного протока там, где он проходит за верхней горизонтальной частью двенадцатиперстной кишки и головкой поджелудочной железы, до впадения в нижний отдел нисходящей части двенадцатиперстной кишки через ампулу фатерова соска. Сам общий желчный проток выделяют на протяжении 2-3 см, чаще всего между культёй пузырного протока и двенадцатиперстной кишкой.
На стенку общего желчного протока накладывают швы-держалки нерассасывающейся синтетической нитью № 5/0, после чего выполняют холедохотомию.
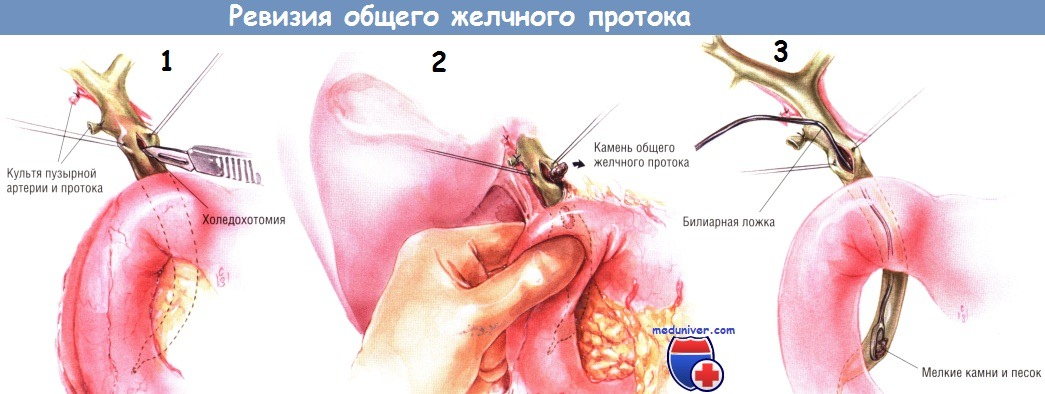
Разрез должен быть достаточной длины, как минимум 1,5 см, чтобы через него можно было легко манипулировать инструментами, избегая травматичного растяжения. Нередко камни эвакуируются спонтанно, вместе с желчью, изливающейся из отверстия на общем желчном протоке. В то же время, любые камни, которые пальпируются в дистальной части общего желчного протока, можно «выдоить» вверх, по направлению к холедохотомическому отверстию и удалить. Для исследования желчных путей можно использовать различные инструменты.
Обычно мы используем их все, стараясь полностью очистить желчные пути от камней. Очень важно, чтобы разрез на общем желчном протоке был адекватной длины, позволяющей манипулировать инструментами для извлечения камней, не надрывая края отверстия. Существуют различные камневые ложки с гибкими рукоятками, которыми можно проходить в дистальном направлении до ампулы сосочка (рис. 4) и в проксимальном направлении в правый и левый печёночные протоки. Камневые ложки бывают разных размеров, потому могут быть очень удобны для удаления мелких камней или желчной «замазки».
Также существуют камневые щипцы Рендалла (Rundall), многие хирурги используют их, начиная исследование желчных путей. Эти щипцы бывают разной кривизны, начиная от почти прямых и до изогнутых под острым или даже под прямым углом. Эти инструменты очень эффективны при захватывании больших, хорошо организованных камней. Очень полезен и баллонный катетер для желчных путей.
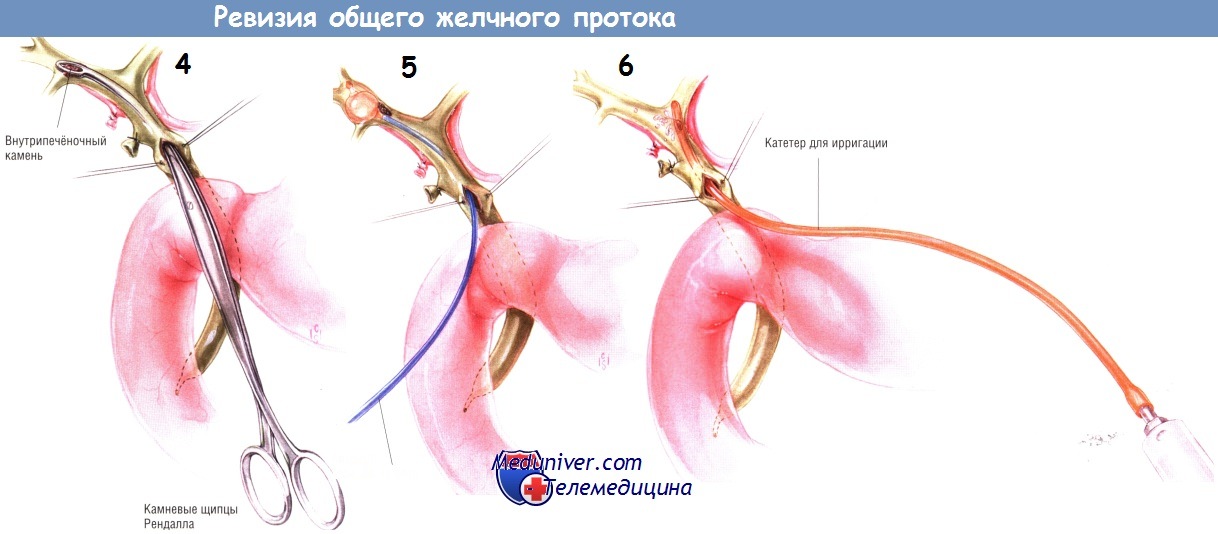
Его можно провести вниз, дистально, через ампулу сосочка и затем раздуть, чтобы документировать проходимость через концевую часть желчных протоков в двенадцатиперстную кишку. Вероятно, это самый безопасный способ продемонстрировать открытость ампулы. Используя баллонный катетер, нужно быть осторожным, чтобы не раздуть его излишне. Экспериментальные исследования доказали, что перерастяжение баллона способно вызвать разрывы внутрипечёночных протоков с образованием абсцессов печени. Если хирург постоянно двигает катетером с раздутым баллоном взад и вперёд и уверен, что катетер сохраняет подвижность в протоках, то перерастяжение маловероятно.
Баллонный катетер особенно эффективен при извлечении камней из внутрипечёночных протоков.
Один из самых эффективных способов опорожнения желчного дерева от мелких камней и «замазки» — их промывание при помощи маленького катетера. Катетер 12 Fr поочерёдно проводят в правый и левый внутрипечёночные протоки, одновременно проводя ирригацию большим количеством физиологического раствора. Процедура отмывания обеспечивает удаление мелких камней из всех отделов желчного дерева, поскольку её можно проводить и в дистальном направлении. Прохождение катетера через ампулу в двенадцатиперстную кишку — также безопасный способ подтверждения проходимости большого дуоденального соска.
Мнения об использовании расширителей Бейкса противоречивы. Многие хирурги считают, что ими можно создать ложные ходы, ранить ампулу и/или спровоцировать послеоперационный панкреатит. По их мнению, эти металлические дилататоры никогда не следует использовать. Другие же хирурги считают, что с осторожностью применять их можно. Без форсирования они используют самые малые дилататоры Бейкса для подтверждения проходимости сосочка (но не для его бужирования). По нашему мнению, гораздо проще доказать проходимость ампулы баллонным или небольшим эластическим катетером.
Если ими сделать это не удаётся, тогда очень осторожно, без усилий допустимо использовать малый дилататор Бейкса. Как правило, дилататор Бейкса без усилия проходит через ампулу, на её проходимость указывает металлический кончик инструмента, видимый при надавливании им на латеральную стенку двенадцатиперстной кишки. Мы полагаем, что хотя и крайне редко, но может возникнуть необходимость использования дилататора Бейкса больше 3 Fr.
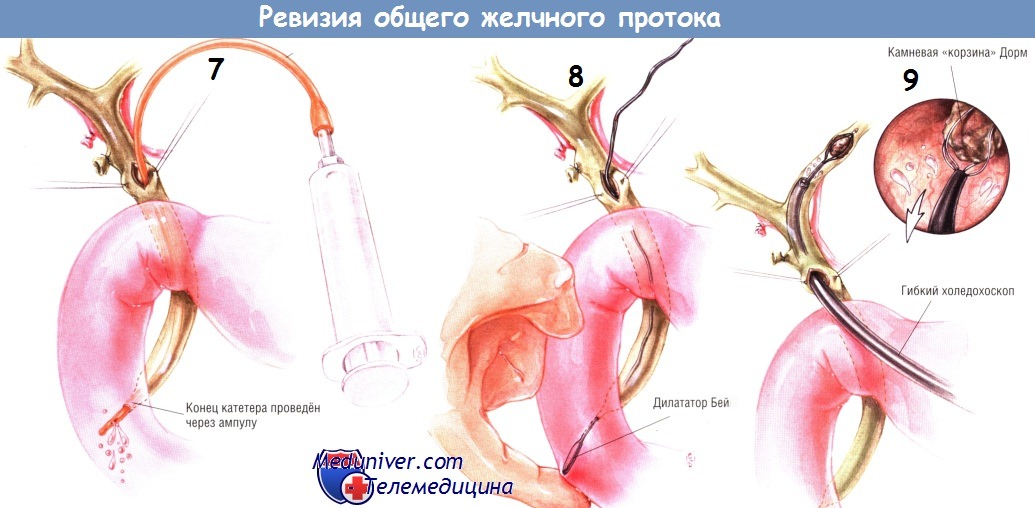
В конце эксплорации желчных путей, после того как были выполнены все манипуляции для их очищения от камней, многие хирурги-гепатологи предпочитают выполнение холедохоскопии. Для этого можно использовать различные инструменты с волоконной оптикой. В многочисленных исследованиях доказано, что интраоперационная холедохоскопия значительно уменьшает частоту «забытых» камней в желчных протоках. Применив гибкий холедохоскоп, хирург может полностью осмотреть все внепечёночные желчные протоки, а также значительную часть желчного дерева печени.
Под контролем холедохоскопа он может использовать баллонный катетер или камневую «корзинку» и удалить видимые камни.
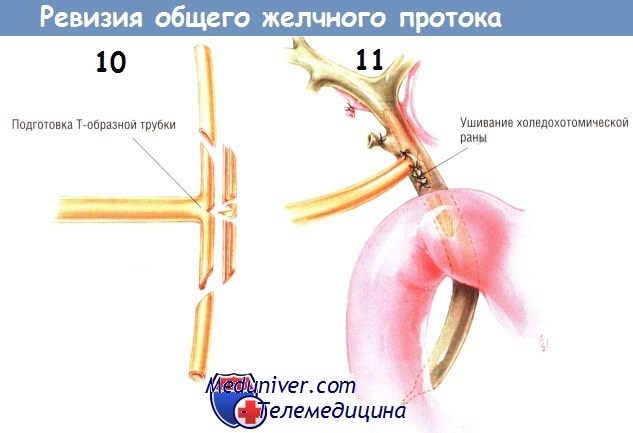
По завершении исследования желчных камней обычно устанавливают Т-образную дренажную трубку. Мы предпочитаем использовать дренажи с большим диаметром наружной бранши и меньшим диаметром «поперечины буквы Т». Более того, мы уменьшаем размер поперечины, срезая её заднюю стенку. При этом из задней стенки следует иссекать «клин», позволяющий бранше, стоящей в общем желчном протоке, сложиться при удалении Т-образной трубки.
После установки Т-образного дренажа холедохотомическое отверстие закрывают либо непрерывным швом, либо отдельными узловыми швами. Многие хирурги уверены, что лучше использовать синтетический рассасывающийся материал № 4/0 или 5/0, поскольку они не могут исключить вероятность образования камней на нерастворимых швах. Другие хирурги используют синтетические нерастворимые монофиламентные нити, не встречаясь с явными побочными эффектами.
После зашивания раны общего желчного протока следует провести холангиографию. Если обнаружены дефекты заполнения (позволяющие предположить наличие камней настолько больших, что их спонтанное отхождение маловероятно), эксплорацию желчного протока повторяют. Некоторые врачи считают, что если была выполнена успешная холедохоскопия, холангиография по её завершении не нужна. Однако, по нашему мнению, итоговая холангиография необходима во всех случаях. Если при холангиографии контраст не поступает в двенадцатиперстную кишку, следует ввести глюкагон для прекращения спазма фатерова соска*.
Т-образный дренаж выводят наружу латерально, без резких поворотов или изгибов трубки. Это облегчит манипуляции инструментами в том случае, если позднее в общем желчном протоке будет обнаружен забытый камень. Дренажную трубку нужно надёжно зафиксировать к коже двумя проволоками из нержавеющей стали № 5/0**. К трубке сразу же прикрепляют мешок для сбора желчи, оттекающей под действием гравитации. К области швов на общем желчном протоке (в то место, откуда выходит наружная бранша Т-образного дренажа) подводят вторую дренажную трубку из силастика, подключаемую к закрытой системе для аспирации.
* Холангиоскопия — довольно эффективная диагностическая процедура, которая позволяет получить достоверные сведения о состоянии холедоха и избежать холангиорентгеноскопии.
** Можно использовать обычный синтетический нерассасывающийся шовный материал.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «Хирургия»
Источник
Методы декомпрессии билиарной системы в лечении больных с синдромом механической желтухи
В статье приведены результаты обследования и хирургического лечения 389 пациентов с заболеваниями органов гепатопанкреатодуоденальной зоны, осложненными механической желтухой. Причинами желтухи были: холедохолитиаз — 40%, патология поджелудочной железы — 30%, стриктуры желчных протоков — 18%, поражение печени — 7%, острый калькулезный холецистит — 5%. Для диагностики заболевания органов гепатопанкреатодуоденальной зоны необходимо использовать двухэтапную тактику. На I этапе лечения выполняется декомпрессия желчных протоков, которая в ряде наблюдений может быть окончательным видом оперативного вмешательства. Радикальные операции или стентирование протоков выполняют после нормализации функций печени. Хирургическое лечение проведено у 311 пациентов. Холецистэктомия, холедохолитотомия с наружным дренированием через культю пузырного протока из минидоступа или лапароскопически выполнена у 92 пациентов. Консервативная тактика и миниинвазивные мероприятия оказались эффективными в большинстве наблюдений (91,5%).
Methods of biliary decompression in patients with syndrome of obstructive jaundice
The paper presents the results of examination and surgical treatment of 389 patients with diseases of the zone, complicated by obstructive jaundice. Causes of jaundice were: choledocholithiasis — 40%, the pathology of pancreatic cancer — 30%, bile duct strictures — 18%, liver disease — 7%, acute calculous cholecystitis — 5%. For the diagnosis of diseases of hepatopancreoduodenal zone is necessary to use a two-step tactic. Stage I treatment is performed decompression of the biliary tract, which in a number of observations can be the final view of surgical intervention. Radical surgery or stenting of the duct is carried out when the normalization of liver function. Surgical treatment was performed in 311 patients. Cholecystectomy, choledocholytotomia with external drainage through the cystic duct stump or from minimal access laparoscopy was performed in 92 patients. Conservative tactics and mini-invasive measures have proved effective in the majority of cases (91,5%).
Среди хирургических заболеваний печени и внепеченочных желчных путей наиболее тяжелыми больными могут быть признаны пациенты с синдромом механической желтухи (СМЖ) с развитием печеночной и почечной недостаточности, тромбо-геморрагического синдрома и холемических кровотечений, гнойного холангита и холангиогенных абсцессов печени, дисбактериоза кишечника, а также ряда других осложнений, приводя к развитию полиогранной недостаточности.
Проблемы диагностики и дифференциальной диагностики причин обтурации желчных путей не потеряли актуальности и в настоящее время. Людей, страдающих механической желтухой (МЖ), следует относить к группе пациентов с острыми хирургическими заболеваниями. Однако в условиях обструкции желчных путей, холангита и печеночной недостаточности экстренное оперативное лечение является рискованным, сопровождается большим количеством осложнений, а летальность достигает 10-34,4%, что в 4 раза выше, чем в тех случаях, когда механическую желтуху удается ликвидировать до операции [1, 2]. Развитие деструктивных изменений в печени при холестазе механической природы связывают с нарушением циркуляции желчных кислот, токсическим действием на гепатоциты компонентов застоя желчи и проникновением их в общий кровоток, что вызывает торможение тканевого дыхания, разрушение липидных мембран клеток и субклеточных структур и возникновение деструкции печеночных клеток.
Среди причин подпеченочной желтухи первое место занимает холелитиаз (35-40%), второе — рак головки поджелудочной железы (ПЖ) (30-35%), третье — рак внепеченочных желчных протоков (10-12%) и, наконец, рак большого сосочка двенадцатиперстной кишки (БСДПК) (1-2%). Более редкими причинами являются склерозирующий холангит, воспалительные и посттравматические стриктуры внепеченочных желчных протоков [3, 4].
В настоящее время при существующем многообразии вариантов лечебной тактики большинство авторов считают оптимальным проведение лечения больных МЖ в два этапа. На первом этапе одномоментная или пролонгированная декомпрессия, санация желчного пузыря или желчных протоков, что позволяет купировать клинические и воспалительные проявления болезни, подготовить больного и выполнить второй, основной, этап хирургического лечения — устранить причину, вызвавшую МЖ. Такая тактика лечения позволяет добиться уменьшения количества послеоперационных осложнений и снижения уровня общей летальности.
Отмеченные в последние десятилетия определенные достижения в диагностике и лечении этой тяжелой патологии связаны в первую очередь с активным внедрением в широкую клиническую практику новых (либо совершенствованием известных) методов диагностики, применением современных миниинвазивных технологий — лапароскопических, эндоскопических, ультразвуковых, рентгентелевизионных и других, а также их сочетаний. Выбор и последовательность применения методов топической диагностики во многом определяется степенью предполагаемой вероятности механического характера желтухи.
Если на основании жалоб, анамнеза, данных физикального исследования, рутинных методов лабораторной диагностики, а также скринингового ультразвукового исследования (УЗИ) вероятность обтурационной желтухи представляется высокой, а диагноз неясен, то в дальнейшем целесообразно применение методов контрастирования желчевыводящих путей, эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) или чрескожно чреспеченочная холангиография (ЧЧХГ). Благодаря информативности и миниинвазивности эти методы заняли ведущее место в лечебно-диагностическом комплексе при МЖ [5, 6, 7, 8, 14].
В настоящее время благодаря двухэтапной методике лечения с использованием миниинвазивных технологий хирургическое формирование билиодигестивных анастомозов сопровождается уровнем осложнений не более 30%, летальностью 2,5-3,7% [9, 11, 12, 13]. Основными осложнениями, связанными с проведением транспапиллярных манипуляций, являются реактивный панкреатит различной степени тяжести, кровотечения из области БДС, желчевыводящих протоков и протоковой системы ПЖ, перфорация стенки ДПК или протоков, острый холангит [10, 11]. Вместе с тем вопросы современной диагностики и рациональной лечебной тактики при МЖ остаются одними из наиболее сложных и во многом нерешенных проблем в гастроэнтерологии вообще и абдоминальной хирургии в частности.
Итак, основная задача хирургического вмешательства при МЖ — декомпрессия желчевыводящих путей, устранение обтурации, ликвидация желтухи и профилактика возникновение или прогрессирования печеночной недостаточности.
Цель работы — оценить эффективность методов декомпрессии в лечении больных с СМЖ для определения алгоритма лечебной тактики у данной категории пациентов.
Материал и методы. За период с 2002 по 2009 год на стационарном лечении в хирургическом отделении МСЧ № 3 г. Ижевска находилось 389 пациентов с СМЖ различного генеза. При обследовании у 161 (41,4%) пациентов выявлена ЖКБ, холедохолитиаз, у 80 (20,6%) — рак головки поджелудочной железы, у 31 (8%) — острый панкреатит, отечная форма, у 27 (7%) — ПХЭС, холедохолитиаз, у 16 (4,1%) — опухоль ворот печени, у 12 (3,1%) — доброкачественные стриктуры холедоха на фоне ЖКБ, острый калькулезный холецистит; стриктуры холедоха на фоне ПХЭС, стриктуры билиодигестивного анастомоза, стриктуры холедоха на фоне бессимптомного холецистолитиаза и острый холангит — у 8 (2%); стеноз papilla Fateri, метастатическое поражение печени и камень культи желчного пузыря — у 6 (1,5%) пациентов. Женщин было 276 (71%), мужчин — 113 (29%). Более 60% больных составили лица старше 60 лет. Для диагностики МЖ, сопутствующих заболеваний и оценки степени декомпенсации различных органов и систем было выполнено 976 различных инструментальных исследований (в среднем по 5,8 исследования на одного пациента).
Результаты. Результаты лечения заболеваний, осложнившихся механической желтухой, в первую очередь зависят от своевременной и точной диагностики характера желтухи, уровня и причины обтурации желчных протоков. Применения одного клинико-лабораторного комплекса явно недостаточно для решения этой проблемы. Ведущая роль в этом направлении принадлежит специальным инструментальным методам исследования.
Специфические проявления для синдрома механической желтухи — желтушность склер и кожного покрова — выявлены у 83% пациентов, потемнение мочи и ахолия кала — у 40%, боли и чувство тяжести в правом подреберье и в верхней половине живота — у 87%, у 61% выявлен диспептический синдром (тошнота, сухость или горечь во рту, изжога, отрыжка, снижение аппетита, изменение характера стула). Кожный зуд с характерными расчесами на теле наблюдался у 19% больных, а повышение температуры тела — у 13%. Диагностическая программа включала традиционное лабораторное исследование, ультразвуковое исследование, компьютерную томографию, эндоскопическую ретроградную панкреатохолангиографию (РПХГ), чрескожно-чреспеченочную холангиографию.
Диагностические методы позволили выявить причину обструкции желчного дерева, уровень и степень окклюзии, при опухолевом поражении — стадию процесса (отдаленные метастазы, инвазию в сосудистые структуры).
Основным диагностическим методом является ЭРПХГ, которая выполнялась пациентам с СМЖ, а также всем больным с подозрением на конкременты во внепеченочных желчных протоках.
В клинике хирургических болезней МСЧ № 3 с 2004 по 2010 год выполнено 550 ЭРПХГ, из них 97 диагностических и 363 лечебных.
Для выполнения эндоскопической папиллосфинктеротомии (ЭПСТ) мы использовали электрохирургический блок Olympus UES-10. Использование чистого резания минимизирует эффект термоэлектрического воздействия на зону устья главного панкреатического протока (ГПП), позволяет сделать разрез менее травматичным, что особенно значимо у больных без предварительного стентирования ГПП.
Мы применяли как стандартный метод ЭПСТ (канюлизационный), так и нестандартные методы (неканюлизационные). Нестандартные методы применялись при ущемленном камне или выраженном стенозе БДС, протяженных стенозах терминального отдела холедоха, после хирургических вмешательств на верхних этажах брюшной полости, а также при дуоденальной обструкции вследствие опухолевого процесса в виде предрассечения соска или рассечение над БДС с использованием игольчатого ножа.
У 247 (63,5 %) пациентов выполнена ЭПСТ, из них по поводу холедохолитиаза 116 (47%) пациентам. Лечебная тактика при холедохолитиазе в настоящее время стала более активной в связи с разработкой различных методов литоэкстракции и литотрипсии. Арсенал современных инструментов для литотрипсии состоит из жестких и мягких корзинок Дормиа, баллонных катетеров. Жесткие корзины предпочтительны в случаях, когда диаметр камня сопоставим с диаметром терминального отдела холедоха. Баллонные катетеры и мягкие корзины целесообразно применять при мелких камнях, особенно при флотирующих конкрементах.
Литоэкстракция показана пациентам с отягощенным анамнезом, когда проведение повторных контрольных исследований нежелательно, при высокой вероятности вклинения камней в терминальном отделе холедоха при их спонтанном отхождении, при множестве мелких конкрементов. Противопоказана литоэкстракция, когда диаметр конкремента превышает диаметр терминального отдела холедоха и размеры папиллотомического отверстия. Удаление камней проводилось корзиной Дормиа Olympus, количество их колебалось от 1 до 11, наибольший диаметр удаленного камня составил 15 мм.
Механическая литотрипсия использовалась при одиночных конкрементах диаметром более 10 мм при узком терминальном отделе холедоха, множественных камнях гепатикохоледоха, плотно прилежащих друг к другу, при сохранении сфинктерного аппарата БДС у молодых пациентов. В ряде случаев удавалось применить типичный способ вмешательства с помощью папиллотома модели Сома (тип «от себя»). Объем рассечения определялся целью вмешательства. Для проведения стентирования холедоха у 23 (6,3%) пациентов не было необходимости в выполнении протяженного папиллотомического разреза, который превышает риск развития осложнений. Методика эндопротезирования не отличалась от той, которая применяется в стандартной ситуации у 69 (19%) пациентов. Расчет длины стента производился по данным холангиографии так, чтобы в просвет кишки выступало не менее 15 мм эндопротеза, а проксимальный конец был выше верхней границы стриктуры на 20-30 мм.
При проведении ЭРПХГ затруднения вызывали аномалии расположения желчевыводящих протоков, парапапиллярные дивертикулы, которые встретились у 90 (23%) больных. Ретродуоденальные перфорации были диагностированы непосредственно во время вмешательства: этим больным (3) проведены лапаротомия, ушивание перфорационного отверстия, дренирование холедоха по Керру, отключение желудка с гастроэнтероанастомозом (один из них умер). Кровотечение из области папиллотомии развилось у 5 (1,3%) пациентов, один рецидив после эндоскопического гемостаза потребовал проведения лапаротомии с прошиванием сосуда.
Широкие возможности назобилиарного дренирования (НБД) позволили повысить эффективность эндоскопических методов лечения и уменьшить число осложнений. НБД имеет большое значение для проведения эндопротезов, при лечении наружного желчного свища, холангиогенных абсцессов, временного дренирования желчных протоков при невозможности эндопротезирования, а также для аспирации желчи для биохимического, цитологического и бактериологического исследования. НБД тонким катетером явилось завершающим этапом эндоскопического вмешательства у 8 (2%) пациентов с клинико-эндоскопической картиной гнойного холангита. В 27 (6,94%) случаях НБД использовали для контроля за отхождением фрагментов разрушенных конкрементов после механической литотрипсии, для компрессии и капельного промывания желчных путей, при подготовке к радикальному хирургическому лечению.
Малая травматичность чрескожных чреспеченочных эндобилиарных вмешательств, выполняемых под контролем УЗИ и рентгентелевидения, их высокая эффективность как способа не только предоперационной подготовки пациентов, но и как самостоятельного малотравматичного хирургического метода лечения способствовали достижению положительного результата в лечении.
Чрескожно чреспеченочная холангиостомия (ЧЧХС) выполнена 184 пациентам, под контролем ультразвука — 88 (47,8%) больным и рентгентелевизионным — 96 (52,2%) по модифицированной методике Сельдингера (стилет-катетер). При опухолевом поражении панкреатодуоденальной зоны у 110 (59,8%) больных. ЧЧХС обеспечило наружное дренирование желчи у 63 (34,2%) пациентов, наружно-внутреннее дренирование — у 65 (35,3%) больных и раздельное дренирование печеночных протоков — у 56 (30,5%): производилось катетерами типа Pig tail. Дислокации дренажей с желчеистечением диагностированы у 4 (1%) пациентов, на 2–3-и сутки после ЧЧХГ с раздельным дренированием печеночных протоков произведена переустановка дренажей. У одной пациентки после ЧЧХС под контролем ультразвука развилось кровотечение из ткани печени, что потребовало прошивания паренхимы из лапаротомного доступа.
Длительное или постоянное наружное желчеотведение при СМЖ опухолевого генеза сопряжено с трудно компенсируемыми метаболическими нарушениями, что требует возвращения желчи в пищеварительный тракт. Закономерным развитием наружного желчеотведения является этапная трансформация в наружно-внутренний дренаж либо эндобилиарное стентирование желчного дерева.
Вмешательство заканчивалось дозированной декомпрессией билиарного тракта с последующим восстановлением желчеоттока оперативным способом у 92 (50%) пациентов. После нормализации функции печени выполнялись: лапароскопическая холецистэктомия с ревизий внепеченочных желчных протоков, холецистэктомия из мини-доступа с дренированием холедоха, холедоходуоденоанастомоз, холедохолитотомия, у 52 путем использования стентов.
Желчные протоки протезировались одним или двумя пластиковыми стентами фирмы Wilson-Cook® или эндопротезами самостоятельного изготовления диаметром 8-12 Fr. Средний срок функционирования протезов диаметром 10-12 French (3-4 мм), по данным разных авторов, колеблется от 4 до 6 месяцев. Пластиковые стенты использовали при планировании радикального хирургического лечения на следующем этапе. При прогнозируемой продолжительности жизни пациентов до 6 месяцев наиболее эффективное и длительное дренирование желчных протоков обеспечивают нитиноловые стенты, могут быть рекомендованы при неоперабельных опухолях билиопанкреатодуоденальной области.
Использование покрытых нитиноловых стентов нового поколения (с учетом возможности их удаления) — перспективный метод лечения доброкачественных заболеваний. Необходимость в замене эндопротеза возникает не ранее чем через 6 месяцев, средний срок функционирования металлического стента составляет примерно 1 год. Технически замена пластикового эндопротеза протекает значительно проще. При этапном лечении рубцовых послеоперационных сужений желчного дерева через 3-4 месяца после первичного стентирования проводили замену на более широкий стент или репротезирование дренажами исходного диаметра после санации.
При выборе метода желчеотведения учитывались следующие факторы: уровень обтурации желчевыводящих путей (проксимальный или дистальный), распространение патологического процесса на окружающие органы и ткани и состояние пациента (планируется ли после радикальное хирургическое вмешательство), прогнозируемое время жизни после минимально инвазивного вмешательства, в случае если радикальная операция не показана, вероятность возможных осложнений, материально-техническое обеспечение и возможное качество техничного исполнения того или иного метода миниинвазивного вмешательства.
У больных СМЖ проводили консервативную терапию, предварительную декомпрессию желчных протоков и хирургическое вмешательство. Консервативная терапия позволила купировать проявления МЖ у 78 больных (20%). В биохимических параметрах крови отмечали выраженные изменения, свидетельствующие о печеночной недостаточности, 48% пациентов госпитализированы с тяжелой и средне-тяжелой степенью печеночной недостаточности. В экстренном порядке оперированы 213 пациентов (68,5%). Срочные (в течение 24-72 часов после поступления) операции осуществлены у 98 (31,5%) пациентов при невыполнимости инструментальной декомпрессии желчных протоков.
При радикальном оперативном лечении применялись три способа — эндоскопический, хирургический и комбинированный. Предварительная декомпрессия билиарной системы малоинвазивными методами (ЭПСТ, ЧЧХС, НБД) выполнена при высоком риске операции у 189 пациентов (60,1%), оптимальное время для выполнения второго этапа — третья неделя после дренирования желчных путей, при более длительной декомпрессии развивается ахолический синдром. У 18 (4,6%) пациентов в возрасте от 61 до 89 лет выполнены пункционно — дренирующие вмешательства под УЗ-контролем.
Показанием к проведению данных вмешательств послужила необходимость декомпрессии и санации желчных протоков у больных высокого операционного риска (по шкале ASA от 1999 г. класс Р4, т.е. инвалидизирующее тяжелое системное заболевание, представляющее постоянную угрозу жизни) при наличии механической желтухи с гипербилирубинемией более 100 мкмоль/л, явлений холангита, острого обтурационного холецистита, которые сами по себе резко усугубляли общее состояние больных и увеличивали степень операционного риска. Противопоказанием являлись некоррегируемые нарушения свертываемости крови и непереносимость йодистых препаратов.
Послеоперационная летальность составила 10,6% (33 пациента из 311 прооперированных пациентов). Причинами летальных исходов явились, во-первых, прогрессирующая печеночно-почечная недостаточность, во-вторых, сопутствующие заболевания в стадии суб- и декомпенсации (сердечно-сосудистая и дыхательная недостаточность), так как 60% пациентов были в возрасте старше 60 лет.
Заключение.
Механическая желтуха требует уточнения причин ее развития. Комплексное обследование больного с СМЖ указанными методами позволяет произвести точную диагностику патологии, определить дифференциальную тактику лечения больных и выставить аргументированные показания к эндоскопическому и оперативному лечению больных с целью устранения причины механической желтухи и восстановлению пассажа желчи. В лечении необходимо использовать двухэтапную тактику. На первом этапе выполняется дренирующая манипуляция, которая может стать методом выбора оперативного вмешательства. Радикальные операции или стентирование протоков выполняют после нормализации функций печени.
Выбор способа дренирования следует основывать на локализации процесса, топографо-анатомических особенностях билиарной системы. При опухолях желчного пузыря или внепеченочных желчных протоков методом выбора является чрескожное чреспеченочное наружно-внутреннее дренирование под контролем УЗИ или рентгентелевидения. Эндоскопические способы показаны при патологии головки поджелудочной железы и большого дуоденального сосочка. Холецистостомия или холангиостомия применимы в тех же ситуациях при технической невозможности эндоскопического дренирования.
А.Я. Мальчиков, В.А. Коровкин, Г.И. Фатыхова, Р.К. Петров, А.В. Никонов, И.Ю. Захаров
Ижевская государственная медицинская академия
Медико-санитарная часть № 3, г. Ижевск
Фатыхова Гульния Ильдусовна — аспирант кафедры хирургических болезней с курсом анестезиологии и реанимации ФПК и ПП
1. Каримов Ш.И. Эндобилиарные вмешательства в диагностике и лечении больных с механической желтухой. — Ташкент: Изд-во им. Ибн Сины, 1994. — 239 с.
2. Кубачев К.Г., Борисов А.Е., Изудинов А.С, Хромов В.В., Сагитова Д.С. Выбор способа дренирования желчных протоков при механической желтухе опухолевого генеза //Анналы хирургической гепатологии, 2009. — Т. 14. — № 3. — С. 56-62.
3. Данилов М.В., Федоров В.Д. Повторные и реконструктивные операции при заболеваниях поджелудочной железы. — М.: Медицина, 2003.
4. Кубышкин В.А., Вишневский В.А. Рак поджелудочной железы. — М., 2003.
5. Рутенбург Г.М., Румянцев И.П., Протасов П.В. и др. Эффективность применения малоинвазивных оперативных доступов при хирургическом лечении холедохолитиаза // Эндоскопическая хирургия, 2008; 1: 3-4.
6. Балалыкин А.С., Жандаров А.В., Снигирев Ю.В. и др. Эндоскопическая папиллосфинктеротомия при холангиолитиазе: доступы, принципы, эффективность // Эндоскопическая хирургия, 2004; 2: 16-23.
7. Андреев А.В., Приходько А.Г., Авакимян В.А. Ультразвуковая диагностика и миниинвазивные методы лечения осложнений раннего послеоперационного периода при заболеваниях печени и желчных протоков // Анналы хирургической гепатологии, 2008. — Т. 13. — № 3. — С. 20-24.
8. Луцевич Э.В., Мешков В.М. Малоинвазивные эндоскопические вмешательства у больных с холедохолитиазом // Материалы симпозиума «Внутрипросветная эндоскопическая хирургия». — М., 1998. — С. 54-55.
9. Ившин В.Г., Якунин А.Д., Лукичев О.Д. Чрескожные диагностические и желчеотводящие вмешательства у больных механической желтухой. — Тула, 2000. — 312 с.
10. Руководство по хирургии желчных путей под ред. Гальперина Э.И. — Видар- М, 2006. — 568 с.
11. Козлов А.В., Поликарпов А.А., Таразов П.Г. Билиарное эндопротезирование при раке печени и желчных протоков, осложненном механической желтухой. Тез. докл. НК, посвященной 85-летию ЦНИРРИ «Современные технологии в клинической медицине». — СПб, 8-10 октября 2003 г. — С. 154-155.
12. Козлов А.В., Таразов П.Г., Поликарпов А.А., Полысалов В.Н. Возможности регионарной химиотерапии у больных раком печени и желчных протоков, осложненных механической желтухой. — Российский онкологический журнал, 2004. — № 1. — С. 11-15.
13. Guschieri A., Buess G., Perissat J. Operative manual of endoscopic surgery // Springer-verlag, 1993. — V 2. — P. 273.
14. Shizee S., Tada M., Kamai K. // Endoscopy, 1994. — № 26. — P. 88-92.
Источник




