- Репозиция отломков костей при переломах
- Выделяют одномоментную и постепенную репозиции:
- Различают закрытую и открытую репозиции:
- Способы репозиции костных отломков
- Различают два основных вида остеосинтеза
- Остеосинтез при помощи штифтов (стержней)
- Накостный остеосинтез пластинами
- Чрескостный остеосинтез аппаратами внешней фиксации
- Метод чрескостного остеосинтеза позволяет:
- В нашей клинике проводится:
- РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
- Одномоментная ручная репозиция
- Постоянное, или скелетное вытяжение
Репозиция отломков костей при переломах
Репозиция – это медицинская процедура, в ходе которой сопоставляются части кости после перелома для достижения лучшего сращения. Репозиция нужна при неудовлетворительном стоянии костных фрагментов.
Ортопеда-травмотологи Научно-практического центра хирургии профессионально проводят репозицию отломков костей при переломах. Грамотно подбирают план лечения, а после завершения терапии, составляют схему реабилитации для скорейшего восстановления пациента.
Выделяют одномоментную и постепенную репозиции:
Одномоментная репозиция– проводится как вручную, так и с помощью специальных аппаратов
Постепенная репозиция – проводится методом скелетного вытяжения или с помощью внеочагового компрессионно-дистракционного остеосинтеза. Правильность сопоставления костных отломков обязательно проводится под рентгеновским контролем.
Различают закрытую и открытую репозиции:
Закрытая репозиция костей – когда воздействие на костные отломки осуществляется опосредованно, через неповрежденные мягкие ткани
Открытая репозиция костей – проводят при открытых переломах и переломах со смещением, это уже осуществляется на операционном столе
В период реабилитации очень важно физиотерапевтическое лечение, массажи и лечебная физкультура. Выполняя специальные упражнения, пациент может рассчитывать на полное восстановление после перелома.
Источник
Способы репозиции костных отломков
В лечении переломов должны быть выполнены 2 основных момента – репозиция (сопоставление костных отломков в правильном положении) и последующая фиксация отломков на весь период сращения.
Самым древним методом лечения переломов, не утратившим актуальности и по сей день, является консервативное лечение – ручная репозиция перелома с последующей иммобилизацией (обездвиживанием) в повязках из твердых материалов (чаще всего из гипса). В нашей клинике вместо гипса используются повязки из твердых полимерных материалов (скотч-каст, софт-каст). Эти повязки лишены минусов гипса: они легкие, не боятся влаги и являются более функциональными.
Но зачастую более надежным и удобным для пациента методом лечения перелома является проведение операции остеосинтеза.
Остеосинтез (osteosynthesis; греч. osteon кость + synthesis соединение) — соединение отломков костей. Цель остеосинтеза — обеспечение прочной фиксации сопоставленных отломков до полного их сращения.
Различают два основных вида остеосинтеза
1) Внутренний (погружной) остеосинтез – это метод лечения переломов при помощи различных имплантатов, которые фиксируют костные отломки внутри тела пациента. Имплантанты представляют собой штифты, пластины, винты, спицы, проволоку. Изготавливаются имплантаты из металла, устойчивого к окислению в условиях внутренней среды организма (нержавеющая сталь, сплавы титана, молибденхромоникелевые сплавы. Поверхность костных имплантатов может быть гладкой, отполированной или иметь специальные поры для возможности врастания в ткани организма.
2) Наружный (чрескостный) остеосинтез, когда костные отломки соединяют с помощью дистракционно-компрессионных аппаратов внешней фиксации (самым распространенным из которых является аппарат Илизарова).
Абсолютными показаниями к остеосинтезу являются переломы, которые без оперативного скрепления отломков не срастаются, например переломы локтевого отростка и надколенники с расхождением отломков, некоторые типы переломов шейки бедренной кости; переломы, при которых существует опасность перфорации костным отломком кожи, т.е. превращение закрытого перелома в открытый; переломы, сопровождающиеся интерпозицией мягких тканей между отломками или осложненные повреждением магистрального сосуда или нерва.
Относительными показаниями служат невозможность закрытой репозиции отломков, вторичное смещение отломков при консервативном лечении, замедленно срастающиеся и несросшиеся переломы, ложные суставы.
Противопоказаниями к погружному остеосинтезу являются открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей, местный или общий инфекционный процесс, общее тяжелое состояние, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
В зависимости от прочности соединения отломков различают стабильный остеосинтез, если нет необходимости в дополнительной фиксации, и нестабильный остеосинтез, если после соединения отломков между ними сохраняется подвижность и требуется дополнительная внешняя фиксация, например гипсовой повязкой. Стабильный остеосинтез способствует более полному сохранению функции суставов поврежденной конечности и дает возможность рано начинать функциональное лечение. Большое значение имеет прочность самого фиксатора, т.к. до консолидации отломков он принимает нагрузку на себя. В тех случаях, когда фиксатор не обладает достаточной прочностью, пластичностью и другими механическими свойствами, под влиянием нагрузки он деформируется или ломается.
Наиболее удобен для пациента стабильный внутренний остеосинтез, как причиняющий минимум неудобств и наиболее функциональный.
Остеосинтез при помощи штифтов (стержней)
Такой вид оперативного лечения называется еще внутрикостным или интрамедуллярным. Штифты при этом вводят во внутреннюю полость кости (костномозговую полость) длинных трубчатых костей, а именно их длинной части — диафизов. Он обеспечивает прочную фиксацию отломков.
Внутрикостный остеосинтез выполняют открытым, закрытым и полуоткрытым методом.
При открытом интрамедуллярном остеосинтезе производят открытую репозицию отломков и внутрикостно вводят штифт.
При закрытом интрамедуллярном остеосинтезе репонируют отломки кости, а затем под рентгенотелевизионным контролем, не обнажая область перелома, через отверстие в проксимальном или дистальном отломке в костномозговой канал вводят штифт.
При полуоткрытом интрамедуллярном остеосинтезе фиксатор также вводят вне зоны перелома, но в связи с тем, что полностью закрытая репозиция невозможна из-за оскольчатого характера перелома или интерпозиции мягких тканей, над областью перелома делают небольшой разрез и репонируют отломки.
Преимуществом интрамедуллярного остеосинтеза штифтами считаются его минимальная травматичность и возможность нагружать сломанную конечность уже через несколько дней после оперативного лечения. Используются штифты без блокирования, которые представляют собой округлые стержни. Их вводят в костномозговую полость и заклинивают там. Такая методика возможна при поперечных переломах бедренной, большеберцовой и плечевой костей, которые имеют костномозговую полость достаточно большого диаметра. При необходимости более прочной фиксации отломков применяется рассверливание спинномозговой полости при помощи специальных сверл. Просверленный спинномозговой канал должен быть на 1 мм уже диаметра штифта, для его прочного заклинивания.
Для увеличения прочности фиксации применяются специальные штифты с блокированием, которые снабжены отверстиями на верхнем и нижнем конце. Через эти отверстия вводят винты, которые проходят через кость. Данный вид остеосинтеза называют блокированный интрамедуллярный остеосинтез (БИОС). На сегодняшний день существует множество различных вариантов штифтов для каждой длинной трубчатой кости (бедренная, большеберцовая, плечевая, лучевая, локтевая, малоберцовая), существуют штифты для остеосинтеза определенных отделов костей (например, для проксимального и для дистального отделов бедренной кости).
С помощью блокирующих винтов достигают прочной фиксации штифта в участках кости выше и ниже перелома. Зафиксированные отломки не смогут смещаться по длине, или поворачиваться вокруг своей оси. Такие штифты могут использоваться и при переломах вблизи концевого участка трубчатых костей и даже при оскольчатых переломах. Для этих случаев изготавливаются штифты специальной конструкции. Кроме этого штифты с блокированием могут быть уже костномозгового канала кости, что не требует рассверливания костномозгового канала и способствует сохранению внутрикостного кровообращения.
В большинстве случаев блокированный интрамедуллярный остеосинтез (БИОС) настолько стабилен, что пациентам разрешается дозированная нагрузка на поврежденную конечность уже на следующие сутки после операции. Более того, такая нагрузка стимулирует формирование костной мозоли и сращение перелома.
БИОС является методом выбора при переломах диафизов длинных трубчатых костей, особенно бедра и большеберцовой кости, так как с одной стороны в наименьшей степени нарушает кровоснабжение кости, а с другой стороны оптимально принимает осевую нагрузку и позволяет сократить сроки использования трости и костылей.
Накостный остеосинтез пластинами
Накостный остеосинтез выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия. Через отверстия пластину соединяют с костью при помощи винтов. Для накостного остеосинтеза используют также проволоку (обвивные проволочные швы) и другие фиксаторы.
Последним достижением в области накостного остеосинтеза являются пластины с угловой стабильностью (LCP). Помимо резьбы на винте, с помощью которой он вкручивается в кость и фиксируется в ней, есть резьба в отверстиях пластины и в головке винта, за счет чего шляпка каждого винта прочно фиксируется в пластине. Такой способ фиксации винтов в пластине значительно увеличивает стабильность остеосинтеза.
Созданы пластины с угловой стабильностью для каждого из сегментов всех длинных трубчатых костей, имеющие форму, соответствующую форме и поверхности сегмента.
Пластины для проксимального и дистального отделов плечевой кости
Накостный остеосинтез позволяет провести открытую репозицию и идеально точное сопоставление отломков (непосредственно под контролем зрения в момент операции). Поэтому он является методом выбора при остеосинтезе внутрисуставных и околосуставных переломов, так как необходимо восстановить анатомию суставных поверхностей чтобы не возникло механических препятствий движению в суставе.
Чрескостный остеосинтез аппаратами внешней фиксации
Особое место занимает наружный чрескостный остеосинтез, который выполняется с помощью дистракционно-компрессионных аппаратов. Этот метод остеосинтеза применяется чаще всего без обнажения зоны перелома и дает возможность произвести репозицию и стабильную фиксацию отломков. Суть метода заключается в проведении через кость спиц или стержней, которые фиксируются над поверхностью кожи в аппарате внешней фиксации. Существуют различные виды аппаратов (монолатеральные, билатеральные, секторные, полуциркулярные, циркулярные и комбинированные).
В России традиционно используется аппарат Илизарова как наиболее функциональный, удобный и надежный аппарат внешней фиксации. Г.А. Илизаров первым изобрел аппарат, в котором перекрещенные спицы, проведенные через костные отломки, закреплялись в натянутом состоянии к кольцевым опорам. При этом аппарат находится вне тела пациента.
Метод чрескостного остеосинтеза позволяет:
- проводить внеочаговую фиксацию перелома (спицы проходят выше и ниже уровня перелома, оставляя зону перелома и мягких тканей над ним интактной), что
- позволяет выполнить остеосинтез в тех случаях, когда внутренняя фиксация противопоказана: открытые переломы, инфицированные переломы, раневая инфекция, остеомиелит и т.п.
- проводить коррекцию положения отломков в процессе лечения, этапную репозицию
- воздействовать на костную мозоль путем дистракции и компрессии, проводить стимуляцию костного сращения
- удлинять конечность за счет формирования дистракционного регенерата (на этом основан метод увеличения роста с помощью чрескостного остеосинтеза)
- фиксировать наиболее сложные переломы (многооскольчатые, раздробленные и т.п.)
В настоящее время показания для применения аппарата Илизарова сокращены в пользу внутренней фиксации переломов как более удобного для пациента метода лечения. Показаниями для чрескостного остеосинтеза являются открытые, инфицированные, сложные многооскольчатые переломы.
В нашей клинике проводится:
• стабильный остеосинтез (интрамедуллярный, накостный, чрескостный) длинных трубчатый костей – плеча, предплечья, бедра, голени
• стабильный остеосинтез внутрисуставных переломов (плечевой, локтевой, лучезапястный, тазобедренный, коленный, голеностопный суставы)
• остеосинтез костей кисти и стопы
• консервативное лечение переломов
• послеоперационное наблюдение, восстановительное лечение и реабилитация после травм опорно-двигательного аппарата
Источник
РЕПОЗИЦИЯ ОТЛОМКОВ КОСТЕЙ
Репозицией достигают сопоставление отломков сломанной кости с устранением всех видов смещений. Репозиции подлежат переломы костей со смещением отломков. К ней не прибегают при переломах без или с незначительным смещением отломков, а также при вколоченных эпиметафизарных переломах с небольшим смещением (переломы лучевой кости в типичном месте, хирургической шейки плеча, шейки бедра), не нарушающим функцию конечности.
Различают закрытую и открытую (кровавую) репозицию. Закрытая репозиция — это сопоставление отломков без обнажения места перелома, открытая — когда оперативным путем выделяют отломки и затем их сопоставляют.
Репозицию проводят одномоментно или постепенно. Сопоставить отломки одномоментно можно при «свежих» переломах костей верхней и нижней конечностей, исключая переломы бедра, т. к. напряжение мышц препятствует этому. Постепенную репозицию чаще применяют при переломах бедренной кости и застарелых переломах других локализаций.
Сопоставить отломки сломанной кости одномоментно можно как с помощью ручной репозиции, так и специальных приспособлений (ортопедический стол, репозиционные устройства, аппараты для чрескостной фиксации). Постепенное сопоставление отломков может быть достигнуто скелетным вытяжением или аппаратами для чрескостной фиксации.
Все способы репозиции отломков основаны на использовании принципа раздвигания отломков путем вытяжения конечности вдоль оси проксимального отломка с обязательным противовытяжением. Образующийся диастаз между отломками позволяет устранить все виды смещений и установить периферический отломок по оси центрального.
Одномоментная ручная репозиция
Репозицию хирург осуществляет руками. Ассистент надежно фиксирует согнутую в суставе конечность, чем обеспечивает противовытяжение. Противовытяжение можно создать путем применения лямок или других приспособлений, удерживающих конечность в заданном положении. Хирург двумя руками захватывает периферическую часть конечности, придает ей нужное положение и стремится добиться образования диастаза между отломками сломанной кости постепенным вытяжением, преодолевая тоническое сокращение мышц.
Для более точного сопоставления костей применяют пальцевое давление и ротацию периферической части конечности, а в некоторых
Глава 5. ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ
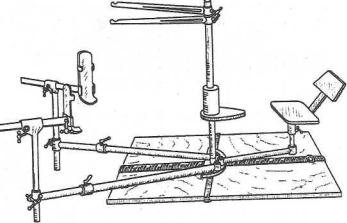
Рис. 18. Внешний вид ортопедического стола
случаях создают определенное положение, обеспечивающее удержание отломков. Обычно ручную репозицию завершают наложением лечебной иммобилизации (гипсовая повязка, гипсовые лонгеты, лечебные шины).
Ручную репозицию выполняют для сопоставления отломков при переломах костей голени, стопы, плеча, предплечья и кисти. Недостатками способа являются трудности в сопоставлении отломков и последующего их удержания в момент наложения иммобилизирующей повязки.
Репозиция на ортопедическом столе
или с помощью аппаратов
Одномоментную репозицию отломков также осуществляют на современных ортопедических столах, имеющих специальные приспособления, которые позволяют придать больному необходимое положение, надежно закрепить конечность, осуществить вытяжение и противовытяжение отломков, периферический отломок установить по центральному и наложить гипсовую повязку. Стол должен позволять в процессе репозиции, при необходимости, проводить рентгеновский контроль с помощью передвижных аппаратов (рис. 18).
Аппарат для репозиции костей нижних конечностей и наложения гипсовых повязок (РГ-1) представляет собой переносную установку, обеспечивает репозицию отломков и наложение гипсовой повязки, позволяет проводить остеосинтез костей нижней конечности и дает возможность осуществлять рентгенологический контроль во время операции. Аппарат может быть установлен на обычном перевязочном столе, на каталке, больничной кровати. Части аппарата закрепляют ремнями (рис.
Промышленность выпускает стол ортопедический упрощенный, в комплект которого также входят приспособления для вытяжения нижних конечностей, подставки тазовые (большая, средняя, малая), упор для промежности, стойка для подвешивания ноги, столик для рук, боковой упор и плечедержатель. На столе можно проводить репозицию
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Рис, 19. Аппарат для репозиции костей нижних конечностей
и наложения гипсовых повязок (РГ-1)
отломков костей голени, стопы и накладывать гипсовые повязки без
перемещения больного. Стол позволяет выполнять и другие хирургические операции и перевязки больных.
Стол ортопедический предназначен для операций на конечностях и позвоночнике, репозиции отломков при переломах костей нижней конечности и позвоночника и накладывания гипсовой повязки. Больного укладывают на стол, делают обезболивание, конечности придают необходимое положение, после чего ее закрепляют так, чтобы можно было сделать вытяжение по длине с противовытяжением.
С помощью приспособления стола осуществляют постепенное вытяжение, положение отломков контролируют ощупыванием или лучше с помощью рентгеновского аппарата. При необходимости вытяжение увеличивают и изменяют положение конечности. После сопоставления отломков при продолжающемся вытяжении накладывают иммобилизирующую повязку. Репозицию отломков также проводят при применении операции остеосинтеза и наложении аппаратов для внеочагового чрескостного остеосинтеза. После фиксации отломков и снятия вытяжения необходим рентгенологический контроль.
Репозицию отломков костей можно выполнять на специальных аппаратах, позволяющих проводить репозицию переломов костей верхней или нижней конечностей. Существуют разработанные в клинике военной травматологии и ортопедии ВМедА аппараты для репозиции отломков при переломах костей предплечья и голени.
После обезболивания конечность закрепляют в аппарате. При репозиции костей предплечья кисть (пальцы) закрепляют в фиксаторе («лире»), противоупор создают специальным приспособлением аппарата с приданием сгибания в локтевом суставе под утлом 90°.
Аппаратом проводят вытяжение конечности и придают необходимое для сопоставления отломков положение супинации или пронации. После окончания репозиции при продолжающемся вытяжении накладывают гипсовую повязку.
Глава 5. ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ
На нижней конечности с помощью аппаратов в основном проводят репозицию костей голени. Стопу фиксируют, а противовытяжение создают за счет сгибания коленного сустава и упора в подколенной области. Постепенно осуществляют вытяжение, если достигается сопоставление отломков, накладывают гипсовую повязку.
Постоянное, или скелетное вытяжение
Репозицию отломков скелетным вытяжением (за кости конечности) выполняют при переломах, когда и дальнейшее лечение больного продолжают с его применением. К ним относятся переломы костей, отломки которых после сопоставления не представляется возможным удержать в правильном положении с помощью гипсовой повязки или других иммобилизирующих средств. Это винтообразные, косые и оскольчатые переломы бедра и большеберцовой кости, некоторые переломы плеча.
Скелетное вытяжение применяют при лечении переломов, если из-за особенностей травмы, состояния пострадавшего или опасности развития осложнений нельзя использовать другой метод лечения. В таких случаях скелетное вытяжение продолжают в течение ограниченного времени как предварительный метод лечения, обеспечивающий репозицию отломков и временное их удержание.
Известно, что смещение отломков обусловлено направлением травмирующей силы, а также тоническим сокращением мышц.
Для успешного лечения перелома необходимо конечность установить в среднем физиологическом положении, преодолеть тоническое сокращение мышц, создать эффективное постепенное вытяжение и противовытяжение конечности; при этом направление вытяжения должно соответствовать положению центрального отломка.
Оснащение для скелетного вытяжения. Вытяжение проводят на кроватях, имеющих подголовник. Остальную их часть закрывают деревянным щитом, который прикрывают двумя матрацами. На спинках кровати устанавливают надкроватную раму, которая облегчает уход за больными, а также помогает их сделать более активными. Для поднятия ножного конца кровати применяют специальные подставки с несколькими уровнями подъема. Нижнюю конечность укладывают на шину с роликовыми блоками, а верхнюю — на отводящую шину.
Инструментарий. Для скелетного вытяжения используют: стальную спицу, металлическую дугу для закрепления спицы, направитель для проведения спицы ручной или электрической дрелью, натягивающий и фиксирующий ключи.
Для подвешивания груза применяют капроновую леску толщиной 1 мм. Скелетное вытяжение лучше накладывать с применением стальных пружин-демпферов. Демпферирование систем постоянного вытяжения уменьшает колебания силы вытяжения при движениях.
Методика. Спицу проводят через метафиз нижнего конца бедра, бугристость большеберцовой кости (при переломах костей таза, бедра), через пяточную кость (при переломах костей голени) и локтевой отросток (при переломах плеча).
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
При наложении вытяжения над мыщелками бедра спицу вводят изнутри
кнаружи, через точку, соответствующую верхнему краю надколенника во фронтальной плоскости и в сагиттальной — граница передней и средней трети всей толщины бедра. При проведении спицы через основание бугристости большеберцовой кости место для введения должно располагаться на 1,5—2 см кзади от наиболее выстоящей поверхности ее. Спицу проводят снаружи кнутри, избегая повреждения малоберцового нерва.
При применении вытяжения за пяточную кость точка введения спицы должна располагаться в центре тела кости. Стопу устанавливают под прямым углом, проводят линию от задней части внутренней лодыжки до наиболее выступающей кзади точки пяточного бугра. Середина линии будет соответствовать центру тела пяточной кости. Спицу вводят изнутри кнаружи.
Используют спицу длиной 30 см и диаметром 1-2 мм. Один конец спицы плоский, другой имеет трехгранную заточку. Спицу вводят дрелью с телескопическим направителем. После проведения через кость спицу натягивают и закрепляют в специальной скобе. Ногу укладывают на шину, снабженную блоками. К скобе присоединяют тросик (леску) с закрепленным грузом.
Порядок наложения вытяжения. Весь инструментарий и спица должны быть стерильными. После обезболивания раствором анестетика в гематому конечность укладывают на шину. Обрабатывают хирургическое поле. В области предполагаемого введения и выхода спицы кожу и все ткани, включая надкостницу, анестезируют 0,5% раствором новокаина (30-40 мл). Плоский конец спицы закрепляют в дрели. Острым концом спицы прокалывают кожу и мягкие ткани до кости. Хирург устанавливает правильное направление спицы (перпендикулярно к длинной оси отломка и строго параллельно фронтальной плоскости), затем дрелью вводят спицу, после чего один конец ее сразу закрепляют в дуге, а другой — фиксируют после натяжения спицы. Спица должна быть хорошо натянута и закреплена. При плохом натяжении она изгибается и может сломаться. Закрепляют трос за дугу и навешивают груз. После изучения рентгенограмм периферический отдел конечности устанавливают в положении, при котором оси периферического и центрального отломков совпадают.
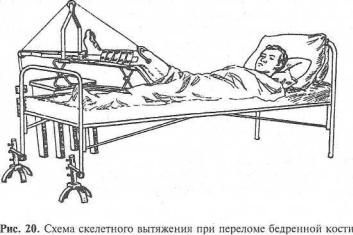
При применении скелетного вытяжения (рис. 20) необходимо соблюдать следующие правила.
1. Приподниманием ножного конца кровати создают противовытяжение, причем чем больше груз, тем больше должен быть приподнят ножной конец кровати. В процессе вытяжения больной может смещаться в сторону груза или к головному концу кровати, в первом случае кровать недостаточно приподнята, во втором — кровать приподнята слишком высоко. То и другое положения не создают условий успешного проведения вытяжения. При эффективном вытяжении ягодичная область не должна касаться плоскости кровати. Известно, что поднятие ножного конца кровати приводит к отрицательным последствиям (повышение центрального венозного давления, гипоксия головного мозга, перегрузка правого сердца, ухудшение легочной вентиляции и др.). В. В. Ключевский рекомендует при применении груза 5—6 кг не
Глава 5. ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ
приподнимать ножной конец кровати, а при использовании больших грузов
противовытяжение обеспечивать металлическими вертикальными штангами, удерживающими больного за подмышечные впадины.
2. Направление вытяжения должно соответствовать оси центрального обломка.
3. Груз увеличивают постепенно с таким расчетом, чтобы к концу суток был достигнут необходимый вес. Это создает условия к успешному сопоставлению отломков в первые дни после перелома. При лечении переломов бедра применяют груз весом 8—18 кг, костей голени 6— 8 кг. После достижения сопоставления отломков груз уменьшают.
4. Изменением направления вытяжения можно активно воздействовать на положение периферического отломка.
Постоянно действующее вытяжение не раздражает и не вызывает рефлекторного сокращения мышц, а преодолевает только тоническое их напряжение.
Образующиеся рубцы в более поздние сроки препятствуют репозиции. После сопоставления отломков груз уменьшают до ликвидации диастаза, и продолжающееся скелетное вытяжение выполняет иммобилизирующую роль.
Правильно выполнить скелетное вытяжение с целью репозиции отломков может только опытный хирург. Сопоставление отломков при применении скелетного вытяжения осуществляют следующими способами.
1. Увеличение груза проводят постепенно (по 0,5—1 кг за сутки в первые 5 дней) до сопоставления отломков.
2. Одномоментно устанавливают максимальный груз. Сопоставление отломков достигают в первые 5 дней, затем груз уменьшают.
3. Устанавливают необходимый максимальный груз для устранения смещения отломков по длине в течение 0,5—1 ч; смещение отломков по ширине достигают с помощью рук. В последующем оставляют меньший груз, необходимый для обездвиживания отломков.
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
4. Репозицию отломков осуществляют руками, а обездвиживание
отломков в последующем скелетным вытяжением.
Лечение больного на скелетном вытяжении длится в течение всего периода необходимого для сращения отломков или в первые 5-6 нед, а затем накладывают гипсовую повязку.
Больной, находящийся на скелетном вытяжении, нуждается в ежедневном осмотре врача, а также во внимании среднего и, особенно, младшего медицинского персонала. Во время вытяжения его нельзя эвакуировать. Длительное пребывание больного в постели в состоянии гиподинамии приводит к ряду функциональных изменений в сердечно-сосудистой системе, органах дыхания и желудочно-кишечном тракте, что часто сопровождается, особенно у пожилых, тяжелыми осложнениями. Поэтому скелетное вытяжение используют только в случаях, если другие способы лечения применены быть не могут.
Открытая репозиция — это сопоставление отломков под визуальным контролем при открытых переломах, а также при выполнении операции внутреннего остеосинтеза.
Открытую репозицию проводят ручным или аппаратным способом с использованием различных ортопедических (хирургических) инструментов. При открытой репозиции, особенно закрытого перелома, всегда ухудшаются условия для последующего сращения отломков: дополнительно повреждаются окружающие перелом мягкие ткани, надкостница, костный мозг, нарушаются в той или иной степени кровоснабжение и иннервация костной ткани отломков. Поэтому при открытой репозиции нельзя выделять отломки на значительном протяжении. Необходимо стремиться к максимальному сохранению биологических механизмов репаративной регенерации костной ткани. В современных условиях к такому методу репозиции при закрытых переломах прибегают лишь только в случаях, когда выполняют внутренний остеосинтез.
СПОСОБЫ ФИКСАЦИИ ОТЛОМКОВ КОСТЕЙ
При выборе метода лечения больных с переломами костей учитывают состояние больного, его возраст, локализацию и характер перелома, а также имеющиеся осложнения. При лечении открытых переломов — обширность повреждений кожных покровов и мягких тканей, характер раны, ее загрязненность и время, прошедшее после ранения.
С биологической точки зрения предпочтительнее методы, не наносящие дополнительной травмы тканям, обеспечивающие надежное обездвиживание костных отломков и предупреждающие развитие общих и местных осложнений. Как можно раньше проводят реабилитационные мероприятия, направленные на активизацию пострадавших.
В травматологических отделениях лечебных учреждений для лечения раненых и больных с переломами костей применяют весь арсенал современных методов, включая внешний чрескостный и внутренний
Глава 5. ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ
остеосинтез. В хирургических отделениях районных больниц (омедб) лечение больных осуществляют с использованием консервативных методов (гипсовая повязка, репозиция отломков плюс гипсовая повязка, лечебные шины, скелетное вытяжение и др.), а в тех случаях, когда необходимы более сложные методы (внутренний или внешний остеосинтез), пострадавших переводят для лечения в травматологическое отделение.
Иммобилизацию конечности или фиксацию отломков при переломах обеспечивают с помощью гипсовых повязок, лечебных шин, скелетного вытяжения, аппаратов для чрескостного остеосинтеза и имплантатов для внутреннего остеосинтеза.
При выборе конкретного способа обездвиживания отломков должны быть соблюдены определенные принципы (С. С. Ткаченко, 1985).
1. Биологический принцип. Применение того или иного способа обездвиживания отломков не должно сопровождаться значительной травмой тканей, т. к. нормальный процесс репаративной регенерации костной ткани может протекать лишь при сохранении основных источников регенерации, которые и обеспечивают в конечном итоге процесс сращения костей. Это значит, что следует прежде всего отдавать предпочтение методикам, не требующим обширного отслоения надкостницы и других тканей, а хирург, выполняя операцию, должен стремиться не наносить значительную травму тканям.
2. Механический принцип. Способ остеосинтеза должен обеспечить абсолютно точное сопоставление отломков, их контакт по всей линии излома и надежное обездвиживание. При этом учитывают, какая кость пострадала, уровень и характер плоскости излома. При некоторых видах переломов (многооскольчатые, раздробленные), если в силу каких-либо обстоятельств не представляется возможным выполнить механические принципы лечения, показания к применению внутреннего остеосинтеза ограничены. У таких пострадавших чаще применяют внешнюю фиксацию отломков аппаратами.
3. Прогностический принцип. Принцип предусматривает профилактику возможных осложнений и в соответствии с этим приоритет отдают тому способу обездвиживания отломков, который меньше всего связан с риском развития тяжелых осложнений.
При выборе метода учитывают сроки лечения, возможность быстрой активизации пострадавших и их реабилитации.
Каждый из методов применяют по следующим показаниям.
1. При переломах без смешения отломков или с незначительным смещением, а также после успешной одномоментной репозиции поперечных и близких к ним переломов отломки обездвиживают гипсовой повязкой.
2. При оскольчатых и раздробленных закрытых и особенно открытых переломах, а также переломах, сопровождающихся значительным повреждением мягких тканей, ожогом или ранним нагноением, и застарелых переломах применяют скелетное вытяжение или внешнюю фиксацию отломков компрессионно-дистракционными аппаратами.
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
3. При поперечных или близких к ним переломах, косых и винтообразных переломах бедренной, большеберцовой, плечевой и костей предплечья со смещением отломков их фиксируют внутренними металлическими конструкциями.
Иммобилизация конечности лонгетно-циркулярной гипсовой повязкой является наиболее часто применяемым методом обездвиживания костей при переломах без смещения отломков или после их успешной репозиции. Однако после иммобилизации конечности гипсовой повязкой при некоторых видах переломов костей (раздробленные, оскольчатые, косые и винтообразные) часто происходит вторичное смещение отломков. Этому способствуют исчезновение отека, рассасывание гематомы, развитие атрофии мышц. Возможность его появления меньше при переломах с поперечной или близкой к ней линией излома при правильно наложенной и хорошо отмоделированной гипсовой повязке. Поэтому иммобилизация конечности гипсовой повязкой показана при переломах без значительного смещения отломков или после репозиции отломков при поперечных и близких к ним переломах костей голени, плеча, предплечья, костей стопы и кисти.
Гипсовая повязка, изготовленная из полос ткани (марли), пропитанной гипсовой кашицей впервые была применена голландскими врачами Матисеном и Ван де Лоо. Методика ее наложения была описана авторами в книге «О гипсовой повязке и ее применении в лечении переломов» (Льеж, 1854 г.). Чуть позднее, великим русским хирургом Н. И. Пироговым, гипсовая повязка была впервые применена на театре военных действий. В том же 1854 г. в свет вышел его труд «Налепная алебастровая повязка в лечении простых и сложных переломов и для транспорта раненых на поле сражения». Эффект от обездвиживания отломков был настолько велик, что Н. И. Пирогов запретил иссекать диафизы костей, резко сократив число ампутаций.
Гипс готовят из сернокислого кальция (CaS0 4 х 2Н 2 0). Во время прокаливания в печах при температуре 130° С он теряет одну молекулу воды (CaS0 4 х Н 2 0). При последующем смешивании с водой после «схватывания» в течение 5—8 мин гипс превращается в кристаллический двугидрат (CaS0 4 х 2Н,0). Применяют также специальные сорта гипса, позволяющие уменьшить расход марли и вес гипсовой повязки, что одновременно повышает прочность повязки и сокращает время ее наложения.
Правильно наложенная гипсовая повязка обеспечивает покой конечности, а высокая гигроскопичность гипса создает хорошие условия для всасывания раневого отделяемого.
Для медицинских целей используют как готовые неосыпающиеся гипсовые бинты в пластиковой герметичной упаковке, так и гипс в порошке.
Перед изготовлением гипсовых бинтов и лонгет из марли и гипсового порошка проверяют качество гипса. Смешивают немного гипса с
Глава 5. ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ
водой комнатной температуры и из образовавшейся массы скатывают шарик. Гипс хорошего качества через 5—8 мин затвердевает, а шарик при ударе о пол издает металлический звук. Если гипс плохого качества, затвердение наступает в более длительные сроки, и шарик, изготовленный из гипса, при ударе издает глухой звук или разрушается. Ускорить затвердение гипса можно с применением более теплой воды. Качество гипса улучшается, если его просеять через сито и прокалить на специальной плите. После прокаливания качество гипса определяют описанной пробой. Приготовленный гипс хранят в герметически закрывающемся металлическом ящике или в полиэтиленовых мешках.
Заготовкой гипсовых бинтов и их хранением занимается гипсовый техник (техник по лечебной иммобилизации). Из марлевых бинтов (шириной 10 и 14 см) делают гипсовые бинты и гипсовые лонгеты в 6—8 слоев марли размером 14 х 100 см, 10 х 75 см и 10 х 50 см. Гипсовые бинты и лонгеты приготовляют следующим образом. Порошок гипса втирают кистью руки так, чтобы все ячейки марли были заполнены гипсом с небольшим избытком.
Гипсовые повязки на нижнюю конечность накладывают на специальном ортопедическом столе, на упрощенном ортопедическом столе и на аппарате РГ-1. Торако-брахиальную повязку под наркозом обычно накладывают на ортопедическом столе с применением специальной металлической планки, на которую больного укладывают спиной, в остальных случаях гипсовую повязку на верхнюю конечность накладывают в положении больного сидя или стоя.
Для наложения (снятия) гипсовых повязок необходимы следующие предметы и инструменты:
1. Ортопедический стол, аппарат РГ-1 или упрощенный ортопедический стол.
2. Герметически закрывающиеся ящики (5-6 штук) для хранения готовых гипсовых бинтов, лонгет и прокаленного гипса.
3. Таз и ведро для воды.
4. Сито для просеивания гипса.
5. Противень для прокаливания гипса.
6. Стол с пластмассовым покрытием или доска для разглаживания лонгет.
7. Ножницы для рассечения повязки (специальная электрическая пила).
8. Щипцы для отгибания краев повязки.
9. Пила для распиливания высохшей повязки.
10. Нож для разрезания влажной повязки.
Для условий, когда после наложения гипсовой повязки раненые подлежат быстрой эвакуации, необходимо иметь приспособления для коллективной или индивидуальной сушки гипсовых повязок.
Показания и противопоказания к наложению глухой гипсовой повязки.
Гипсовую повязку накладывают после хирургической обработки открытых (огнестрельных и неогнестрельных) переломов, репозиции или операции остеосинтеза отломков костей, а также при закрытых перело-
Источник