- Латеральная нестабильность (привычный вывих) надколенника: причины, типы вмешательств и реабилитация
- Как образуется латеральная нестабильность надколенника?
- Современные подходы к диагностике и лечению рецидивирующего вывиха надколенника
- Как проводится артроскопическая реконструкция?
- Основные этапы реабилитации после артроскопии:
- Привычный вывих надколенника
- Причины возникновения нестабильности и вывихов надколенника
- Симптоматика нестабильности надколенника
- Диагностика недуга
- Лечение вывихов и нестабильности надколенника
- Особенности стабилизирующих операций на надколеннике
- Стоимость услуг
- Способы оперативного лечения нестабильности надколенника
Латеральная нестабильность (привычный вывих) надколенника: причины, типы вмешательств и реабилитация
Боль в коленях– один из самых распространенных поводов, с которым пациенты обращаются к травматологу. Чаще всего источником недуга является травмирование коленной чашечки. Но иногда причина дискомфорта может крыться в феморопателлярном отделе – месте скольжения надколенника по межмыщелковой борозде бедренной кости.
В норме движения надколенника при сгибании/разгибании в коленном суставе контролируют несколько анатомических структур:
- Соотношения между межмыщелковой вырезкой и наколенником не позволяют последнему смещаться в наружновнутреннем направлении.
- Поддерживающие связки (ретинакулюмы) надколенника совместно с собственной связкой надколенника и сухожилием четырехглавой мышцы бедра создают его центрацию во всех четырех направлениях.
Если анатомия феморопателлярного отдела не изменена, то коленный сустав работает нормально. Однако если в этом отделе имеется какая-либо врожденная аномалия, то вероятность развития латеральной нестабильности надколенника резко возрастает.
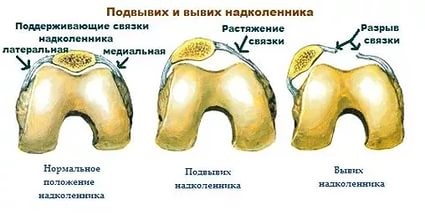
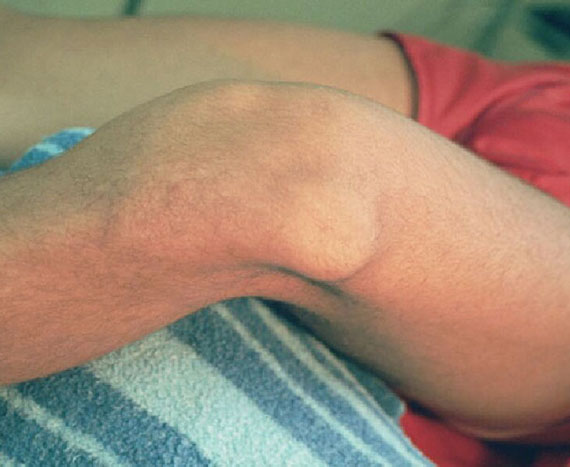
Привычный (рецидивирующий) вывих надколенника – это неестественное состояние, характеризующееся рецедивирующими латеральными (наружными) подвывихами и вывихами надколенника.
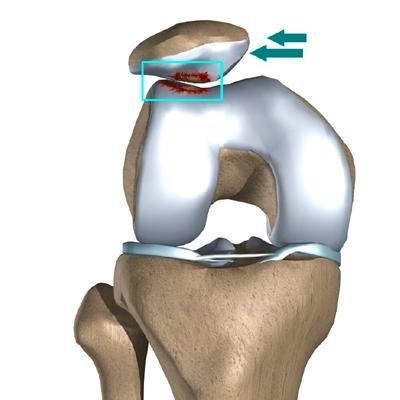
Латеральный вывих надколенника характеризуется разрывом медиального ретинакулюма (медиальной пателло-феморальной связки) коленного сустава. Повторный вывих у пациента — главный признак не выполнения медиальной пателло-феморальной связкой своих функций из-за перерастяжения после первичной травмы.
Вывих надколенника, как первичный, так и повторный, ведет к значимому повреждению хрящевого покрова. Как результат — появляется стойкий болевой синдром и снижение физической активности пациента.
Как образуется латеральная нестабильность надколенника?
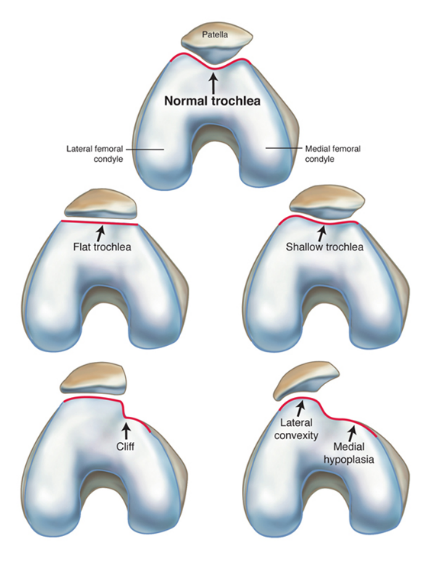
Часто предпосылкой к формированию латеральной нестабильности надколенника становится дисплазия феморопателлярного отдела — врожденного состояния, характеризующегося нарушениями соотношений между надколенником и недостаточно выраженной межмыщелковой бороздой бедренной кости (см. рис.).
Наличие дисплазии различной степени выраженности ведет к тому, что движения надколенника при сгибании и разгибании в коленном суставе происходят с тенденцией к его латеральному смещению. При дополнительном травматическом воздействии это приводит к возникновению полноценного вывиха.
Однако дисплазия не всегда вызывает смещение надколенника (рецидивирующего вывиха надколенника).
Современные подходы к диагностике и лечению рецидивирующего вывиха надколенника
Однократно возникший вывих надколенника не является показанием к операции. Как правило, он успешно устраняется с помощью консервативного лечения, которое проводится в три этапа:
- Иммобилизация и ходьба на костылях 4 недели.
- Лечебная физкультура (ЛФК) с инструктором, физиотерапевтическое лечение (ФТЛ) после устранения иммобилизации.
- Ношение ортеза с латеральной стабилизацией надколенника.
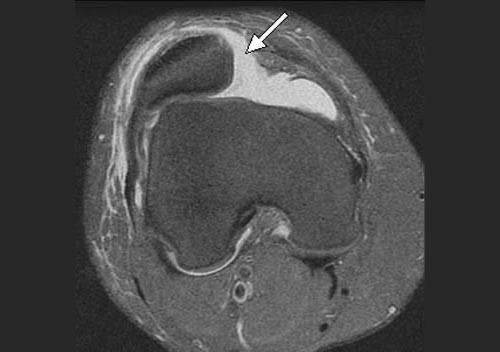
В большинстве случаев врач-травматолог легко диагностирует привычный вывих надколенника. Для этого проводится серия нагрузочных тестов, во время которых пациент демонстрирует страх получения повторного вывиха. Окончательный диагноз ставится после проведения магнитно-резонансной томографии (МРТ) коленного сустава. Как правило, исследование обнаруживает признаки повреждения медиальной пателло-феморальной связки, состояние подвывиха надколенника и признаки травматических повреждений хрящевого покрова.
Как уже упоминалось ранее, однократный травматический вывих надколенника не является показанием к операции — достаточно консервативного лечения. При возникновении повторных вывихов/подвывихов надколенника пациенту показано оперативное лечение — хирургическая стабилизация надколенника.
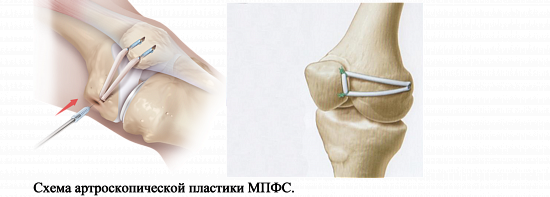
Современная медицина предлагает несколько способов проведения оперативных вмешательств при привычном вывихе надколенника. Оптимальная методика — артроскопическая реконструкция (пластика) медиальной пателлофеморальной связки (МПФС). С помощью данного метода операция при вывихе надколенника позволяет восстановить утраченную анатомическую структуру, стабилизирующую надколенник (МПФС), и одновременно зашлифовать и резецировать участки поврежденного хряща без больших кожных разрезов.
Как проводится артроскопическая реконструкция?
Сначала под контролем эновидеокамеры совершаются два прокола. Они позволяют провести визуальный осмотр всех отделов сустава, при необходимости хирургически обработать поврежденные участки хряща. Затем, через два новых прокола, проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника. Натяжение связки регулируется под контролем видеокамеры так, чтобы вывести надколенник из положения подвывиха, но оставить физиологически достаточную свободу его смещения.
Вне зависимости от выбора фиксирующих трансплантат фиксаторов (титановых, пластиковых, биорезорбируемых) в послеоперационном периоде требуется разгрузка сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы, по данным МРТ исследований, занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопии:
- Создание неподвижности сустава с помощью ортопедического тутора, а также использование костылей в течение первых 3 недель;
- Ношение ортеза с латеральной поддержкой надколенника 6 недель;
- Лечебная физкультура после снятия иммобилизации под наблюдением врача-реабилитолога. Рекомендовано: увеличение амплитуды движений в колене, укрепление мышц бедра, восстановление биомеханики походки. По согласованию с физиотерапевтом можно провести курс специальной физиотерапии;
- Спустя 3 месяца после проведения операции разрешается бассейн, велотренажер, укрепление мышц;
- Частичное возвращение к спортивным нагрузкам – через 6 месяцев, полное — через 8-12 месяцев.
Источник
Привычный вывих надколенника
Не редко в повседневной речи можно услышать крылатую фразу – «этот человек в своей колее», означающую, что у данного человека дела складываются весьма успешно. То же самое травматологи-ортопеды говорят и о надколеннике – одном из наиболее важных элементов коленного сустава. Правильно размещаясь в «колее»-борозде, надколенник обеспечивает качество движений (бега, ходьбы), а также позволяет беспроблемно сидеть, приседать, подпрыгивать пр.
Причины возникновения нестабильности и вывихов надколенника
Анатомически надколенник представляет собой крупных размеров сесамовидную кость, связывающую большеберцовую кость, имеющую на конце бороздку V-образной формы, с передней группой бедренных мышц. В процессе сгибательно-разгибательных действий размещенный в бороздке надколенник совершает движения, как вверх, так и вниз. В норме форма бороздки должна идеальным образом совпадать с формой надколенника, а точнее с его суставной поверхностью.
В случае, когда форма вырезки не глубокая, либо в течении жизни претерпела изменения, может наблюдаться патологическое смещение надколенника в сторону, провоцирующее как полный, так и частичный вывихи. Кроме того, причиной вывихов может стать и механическое прямое воздействие на надколенник, полученное, к примеру, при столкновении с препятствием или падении.
Симптоматика нестабильности надколенника
- смещение надколенника в сторону;
- «подворот» колена, приводящий к утрате возможности полноценной опоры на ногу;
- блокировка надколенника при совершении естественных движений;
- дискомфортные и болевые ощущения в колене не только при движении, но и в положении сидя;
- наличие щелкающих звуков и скованность суставных движений;
- отечности и т.д.
Диагностика недуга
В процессе осмотра врач тщательно обследует пациента, наблюдая за работой его коленного сустава при совершении им различных повседневных движений — сгибаний ноги, ходьбе и т.д. Такие визуальные наблюдения, наряду с различного рода измерениями, позволяют специалисту выявить наличие слабости бедренных мышц, а также тех или иных деформационных изменений сустава.
При этом, для получения более подробной и точной информации о положении надколенника относительно V-образной борозды, врачом могут назначаться рентгенографические, а также другие виды диагностик, позволяющие исключить иные вероятные причины недуга – повреждения хрящевых тканей, связок и пр.
Лечение вывихов и нестабильности надколенника
При наличии полного вывиха, лечащий врач попытается вернуть сустав в исходное положение. Конечно, в ряде случаев, возврат сустава может произойти самостоятельно, однако, чаще всего, требуется совершение определенных профессиональных манипуляций со стороны специалиста, называемых репозицией (вправлением).
Важно обратить внимание, что вывих надколенника, в большинстве случаев, может сопровождаться повреждениями суставных поверхностей бедра и самого надколенника, что вызывает боль и дегенерацию тканей. Кроме того, при вывихах наблюдаются и отколы хрящевых суставных фрагментов, перемещающихся и блокирующих впоследствии его полноценную работу.
При диагностировании у пациента подвывиха (неполного вывиха), врач назначает консервативную методику устранения недуга, включающую индивидуально подобранный перечень физупражнений в сочетании с ношением брейса. Как правило, данные мероприятия достаточно эффективно способствуют нормализации положения надколенника, а также позволяют укрепить бедренные мышцы.
В списке физупражнений в большинстве ситуаций значатся занятия на велотренажере, позволяющие в течение всего 1-3 мес. вернуть пациента к полноценной жизни.
При наличии рецидивирующей (хронической) нестабильности надколенника, лечащий врач назначает хирургическое вмешательство. Правильно выполненная операция позволит нормализовать работу удерживающих надколенник связок, а также предотвратит появление вывихов в дальнейшем.
Особенности стабилизирующих операций на надколеннике
- пациент, предварительно прошедший антибиотикопрофилактику, размещается на специальном хирургическом столе на спине. На подверженное хирургической манипуляции бедро накладывается жгут, снижающий уровень поступления крови и обеспечивающий наилучшую видимость имеющихся повреждений;
- в качестве обезболивающей методики используется эпидуральная анестезия;
- затем врач, через предварительно сделанные мини-проколы в области коленного сустава, выполняет артроскопическое обследование, зачастую обнаруживая и, впоследствии, удаляя отколотые костные фрагменты;
- определяя поврежденные хрящевые участки сустава, специалист выполняет их обработку и восстановление при помощи шейвера, либо аблятора;
- следующим этапом операции является реконструкция поврежденных связок;
- как правило, вывих сопровождается нарушением целостности, соединяющей надколенник и бедренную кость, медиальной пателло-феморальной связки (MПФЛ). Именно эта связка отвечает за стабильное положение надколенника предотвращая появление вывихов при совершении повседневных действий;
- учитывая, что хирургическое соединение МПФЛ исключено, ее восстановление осуществляется путем трансплантации на место поврежденной связки сухожилий задней бедренной части пациента;
- взяв такое сухожилие, специалист формирует на участках прикрепления разрушенной МПФЛ отверстия (тоннели), проходящие через костную ткань бедра и надколенника;
- чтобы убедиться в точности просверленных отверстий-тоннелей, хирург выполняет рентген. Здесь следует отметить, что не продуманный и не внимательный подход специалиста к проведению данного вида хирургических операций может спровоцировать быстрое развитие артроза, а также существенно ограничить двигательные функции пациента;
- убедившись, что отверстия выполнены наиболее точно, хирург вводит через них трансплантируемое сухожилие, фиксируя его в положенном месте при помощи биоабсорбируемых винтовых конструкций;
- сам коленный сустав устанавливается в положении разгибания и фиксируется специальным ортезом;
- подавляющее большинство пациентов могут начать спортивные занятия уже спустя 4-5 мес. после выполнения операции.
Стоимость услуг
Первичная консультация специалиста
- Ознакомление с жалобами пациента, сбор анамнеза
- Осмотр
- Симптоматика недуга
- Ознакомление с данными МРТ, КТ, рентгенограмм, анализов крови
- Диагностирование недуга
- Подбор методики лечения
Повторный осмотр и консультирование
- Ознакомление с анализами, полученными на предыдущем осмотре
- Определение точного диагноза
- Назначение оптимально подходящей методики лечения
Артроскопическая хирургия привычного вывиха, реконструкция МПФЛ
- Пребывание в стационаре
- Эпидуральные анестезионные препараты
- Артроскопия, пластика связок, устранение свободных внутрисуставных тел
- Операционные материалы/li>
- Импланты зарубежных брендов
Инъекция препарата гиалуроновой кислоты внутрь сустава (цена препарата Дьюралан не учитывается)
Источник
Способы оперативного лечения нестабильности надколенника
Актуальность хирургического лечения разных форм нестабильности коленного сустава вызвана, прежде всего, интенсивным появлением и развитием новых видов спорта, связанных с высоким травматизмом, и с возрастающим интересом общества к активным видам спорта и отдыха [11, 21].
Болезни опорно-двигательной системы, приводящие к временной или стойкой потере трудоспособности, занимают первое место среди различных заболеваний [9]. Травмы коленного сустава составляют около 50 % от числа регистрируемых повреждений суставов. Среди внутрисуставных повреждений коленного сустава повреждения связочного аппарата занимают второе место после повреждений менисков [1, 7, 8]. Особенно резкое увеличение числа травм связок коленного сустава наблюдается у молодых людей и подростков, ведущих активный образ жизни [19, 20]. Часто повреждения передней крестообразной связки (ПКС) сочетаются с разрывами менисков. Noyes F. R., et al., 1991; Anderson С. (1992) установили, что в 62–64 % случаев острого гемартроза наблюдаются повреждения ПКС и менисков, и лишь в 25 % случаев повреждаются только мениски. Впоследствии эти травмы служат причиной развития раннего гонартроза, стойкой утраты трудоспособности и снижения качества жизни пациентов [23].
Статистика зарубежных стран показывает, что количество операций по поводу разрыва связок возросло за последние 15 лет на 416 %. При этом, например, в США происходит около 150 000 острых травм передней крестообразной связки в год. Ежедневно происходит 0,7 острых травм передней крестообразной связки на 1000 лыжников и 0,6 острых травм передней крестообразной связки на 1000 футболистов [25]. Травма передней крестообразной связки является одной из самых частых повреждений в спорте [16]. По данным в обзоре Стива Боллена [18, 10] повреждения ПКС даже опережают по частоте травмы менисков. По другим данным частота травм передней и задней крестообразных связок различается в 30 раз [18].
В работе Хутмана [13] и соавторов, опубликовавших результаты 16-летнего исследования травм в 15 видах спорта, приведена статистика травм передней крестообразной связи. За эти 16 лет было сообщено приблизительно о 5 000 травмах передней крестообразной связки, это в среднем по 313 травм ежегодно. В среднем процент травм передней крестообразной связки был 2,6 % от общего количества травм. В американском футболе было самое высокое число повреждений ПКС (45 % от общего числа травм передней крестообразной связки), но в женской гимнастике был наиболее высокий коэффициент (количество полученных травм на 1000 тренировок или игр) – 0,33. К сожалению, это не случайность – во всех исследованиях отмечено, что женщины более подвержены травмам передней крестообразной связки, чем мужчины. Исследованию этого вопроса посвящено большое количество работ [22, 19, 21]. По данным европейских исследований в горнолыжном спорте и в гандболе женщины в 8 раз чаще повреждают переднюю крестообразную связку, чем мужчины. По другим данным женщины разрывают переднюю крестообразную связку от 4 до 10 раз чаще, чем мужчины [26]. Так почему женщины более подвержены травмам передней крестообразной связки, чем мужчины?
Существует несколько объяснений этому факту:
- Фронтальный угол между бедром и голенью. Бедро, соединяясь с голенью, создает во фронтальной плоскости угол, названный углом квадрицепса или углом Q. Размер угла Q определяется шириной таза. У женщин более широкий таз, чем у мужчин, поэтому у женщин угол Q больше, чем у мужчин. Большой угол Q может увеличивать силу воздействия на ПКС по время вальгусного отклонения голени (когда колено прогибается внутрь), увеличивая риск разрыва передней крестообразной связки. Скручивающие силы в колене могут частично повредить переднюю крестообразную связку. Однако, из-за большего угла Q, тот же самый тип скручивания в колене женщины может вызвать полный разрыв передней крестообразной связки.
- Ширина межмыщелковой вырезки. Передняя крестообразная связка находится в коленном суставе в межмыщелковой вырезке. У женщин более узкая вырезка, чем у мужчин, поэтому у женщин сильнее ограничено пространство для движения ПКС. В этом ограниченном пространстве бедренная кость может легко зажать переднюю крестообразную связку во время вращательного и одновременно распрямляющего движения в коленном суставе, которые часто происходят во время игры в баскетбол или футбол. Защемление передней крестообразной связки в коленном суставе может привести к ее разрыву.
- Сила мышц бедра. В соревнованиях высокого уровня на коленные суставы мужчин и женщин приходятся примерно одинаковые нагрузки. В то же время у женщин в меньшей степени развита мышечная сила пропорционально размерам костей, чем у мужчин. Это касается и мышц бедра, которые помогают стабилизировать коленный сустав при движениях. Поэтому женские колени стабилизируются в меньшей степени за счет мышечной силы и в большей за счет ПКС. Поэтому вероятность ее разрыва увеличивается.
- Согласованность работы мышц-антагонистов бедра. Четырехглавая мышца бедра и подколенные сухожилия у женщин работают по-другому, чем у мужчин. При согнутом колене квадрицепс у женщин сокращается сильнее. Это выдвигает голень вперед, создавая больший риск травмы передней крестообразной связки. В то же время мышцы подколенных сухожилий реагируют медленней, чем у мужчин. Эти мышцы препятствуют сдвиганию голени вперед относительно бедра. Тем самым более слабый ответ мышц подколенных сухожилий создает условия для сдвига голени вперед, напрягая переднюю крестообразную связку, увеличивая вероятность ее травмы.
- Гормональный профиль. Возможная роль гормонов в предрасположенности женщин к травмам передней крестообразной связки недавно была областью активного исследования. В 1996 г. были обнаружены рецепторы эстрогена и прогестерона (женские половые гормоны) в соединительно-тканных клетках передней крестообразной связки женщин. Была выдвинута гипотеза, что гормоны, возможно, оказывают воздействие на структуру передней крестообразной связки. С тех пор отдельные исследователи решили, что женские половые гормоны могут влиять на состав и механические свойства передней крестообразной связки, так же как и на эластичность мышц и сухожилий, окружающих колено. Эта эластичность помогает предотвратить много травм, потому что она позволяет некоторым суставам и мышцам поглотить больше энергии, прежде чем они порвутся. Однако эта большая свобода не обязательно предотвращает травмы передней крестообразной связки у женщин. Если другие связки и мышцы вокруг колена настолько свободны, что они не препятствуют деформационным силам, то даже нормальные нагрузки будут ложиться непосредственно на переднюю крестообразную связку, перенапрягая ее и повышая вероятность травмы. В этой ситуации передняя крестообразная связка не только обеспечивает стабильность колена, но также компенсирует недостаточность других элементов коленного сустава.
Взятые в комплексе, эти факты объясняют, почему женщины больше подвержены травмам передней крестообразной связки, чем мужчины. Так, восемь из девяти пациентов, которые перенесли повторный разрыв передней крестообразной связки, были женщины [22].
До настоящего времени сложной проблемой современной травматологии остается выбор адекватного метода хирургического лечения нестабильности коленного сустава. Хирургическое лечение разрывов передней крестообразной связки исторически началось с иссечения ее культи. Но развивающаяся после такого вмешательства передняя нестабильность часто инвалидизировала больных. Поэтому перед хирургами возникла необходимость восстановления этой связки, и были разработаны разнообразные методы эффективных оперативных вмешательств. Как утверждал А. М. Ланда [4], первое сшивание крестообразных связок произвел Robson в 1895 году. Затем ту же операцию, но уже через костные каналы разработал и выполнил Payr. Но наиболее полное описание приемов шва на любом уровне дано у Palmer. При повреждении крестообразных связок им применялся П-образный шов. Он был самым используемым вплоть до конца 60-х годов.
Широкое применение в ортопедической практике получил обвивной чрезкожный шов связок. Убедительные клинические результаты и стендовые испытания поставили этот прием вне конкуренции. Для отказа от внешней иммобилизации было предложено сочетание таких операций с временным протезированием связок [23].
Еще в самом начале практики хирургического восстановления коленного сустава было замечено, что реконструкция крестообразных связок в ряде случаев приемом шва невыполнима. Явно обозначилась необходимость пластического восстановления, что стало реальным после опубликования работ И. И. Грекова (1913) и Hey Groves (1917). Они детально разработали способы заготовки пластического материала, приемы фиксации концов, послеоперационной иммобилизации и функционального лечения при восстановлении не только одной, но даже обеих связок. Операция заключалась в следующем. Свободный трансплантат из широкой фасции бедра, взятый на повреждённой конечности, проводят через канал, просверлённый в наружном мыщелке бедра, и сшивают с разорванной связкой. Этот принцип операции в дальнейшем использовали М. И. Ситенко, A. M. Ланда, Гей Гровс, Смите, Кемпбелл и другие, внёсшие принципиально новые элементы в методику хирургического вмешательства [12].
Наружный вывих надколенника – частая травма коленного сустава, занимающая в структуре его внутренних повреждений второе место после разрывов передней крестообразной связки [3]. В 80 % случаев вывихи надколенника возникают при врожденных или приобретенных нарушениях строения коленного сустава (плоская межмыщелковая борозда, диспластический тип строения и высокое положение надколенника, латеропозиция бугристости большеберцовой кости, синдром генерализованной гипермобильности суставов). Началом изучения вывиха надколенника можно считать 1836 год, когда J. Petit, Nelaton, Servier описали клинику вывиха надколенника. Первое сообщение о вывихе надколенника в отечественной литературе дал П. С. Новицкий (1885). Первую операцию по поводу привычного вывиха надколенника – подкожную тенотомию наружной широкой мышцы бедра – выполнил J. Guerin (1842). Roux (1888) переместил бугристость большеберцовой кости и связку надколенника кнутри и книзу.
В нашей стране впервые подобную операцию выполнил P. P. Вреден в 20-х годах прошлого столетия. Существует множество теорий, пытающихся объяснить происхождение врождённых изменений, становящихся причиной вывихов надколенника. Следствие всех предлагаемых теорий – возникновение изменений мягких тканей и костей бедра в области коленного сустава, результатом чего становится вывих надколенника. J. Marion, J. Barkat (1950) писали: «Каков бы не был вывих, он всегда происходит в нездоровом коленном суставе, какова бы не была причина возникновения его, вывих происходит спонтанно, т.е. без непосредственной или значительной травмы».
М. О. Фридланд впервые дал стройную теорию возникновения пателлярного вывиха, исходя из данных эмбриологического развития плода, предположив, что в патогенезе вывиха главное значение имеет недостаточная ротация бедра кнутри в какой-то фазе внутриутробного развития. Критерием этого положения будет несоответствующее расположение мыщелков: медиальный мыщелок оказывается обращенным кпереди, а латеральный – кзади. Прямая мышца бедра также смещается кнаружи. Порочное положение этой мышцы, в свою очередь, служит толчком к образованию вальгусной деформации. При своём сокращении она развивает абдукционную тягу, смещающийся при этом надколенник известным образом оказывает давление на наружный мыщелок бедра. Это вызывает его атрофию и отставание в росте, что в дальнейшем приводит к развитию вальгусной деформации.
Существует более 160 различных способов хирургической коррекции латеральной нестабильности надколенника, но не всегда учитывается степень вывиха, выраженность артроза в пателло-феморальном отделе сустава, диспластические изменения надколенника и мыщелков бедренной кости, состояние мышечного и связочно-капсульного аппарата коленного сустава [17].
Например, артроскопический шов медиальной связки надколенника по Ямомото, транспозиция дистального прикрепления связки надколенника – операция Гейнеке – Вредена, открытая пластика медиальной связки надколенника – операция Кемпбелла или артроскопическая пластика MPFL (медиальной поддерживающей связки надколенника) [27].
Оперативное вмешательство при патологии коленного сустава должно к тому же учитывать и косметический эффект. До развития артроскопических технологий некоторые отечественные и зарубежные хирурги применяли так называемые «закрытые» способы восстановления связочного аппарата. Однако впоследствии хирурги отказались от этих методик, выдвинув в качестве аргумента неполноту диагностики повреждений коленного сустава и трудности соблюдения точных топографических направлений при формировании каналов.
В последние десятилетия во всем мире хирургическое лечение повреждений связок коленного сустава проводится с использованием артроскопической техники. Довольно давно доказано [5, 6], что артроскопические или малоинвазивные (эндоскопически контролируемые) операции способны восстановить первичную анатомию поврежденного сустава, сочетая в себе анатомическую обоснованность и минимальную травматичность, патогенетическую оправданность и высокую функциональную эффективность. Например, артроскопические процедуры составляют более трети всех ортопедических процедур, выполненных в израильских больницах. С развитием различных технологий ожидается, что артроскопическая техника будет дальше развиваться и играть все большую роль в диагностике и лечении патологии сустава [14].
Заключение
Вся история развития хирургии – стремление врачей предложить наиболее эффективные оперативные методы лечения, наносящие при этом минимальную травму. Внедрение в широкую клиническую практику артроскопических технологий и современных имплантов позволяет в настоящее время не только предлагать наиболее эффективные методы хирургического лечения нестабильности коленного сустава, но и проводить дифференцированный подход к лечению таких пациентов. То есть осуществлять разные методы хирургического лечения в зависимости от дальнейших требований пациентов, предъявляемых к своему образу жизни. Так, например, в настоящее время существует несколько типов фиксаций и множество имплантов, предложенных в разных странах и разными авторами и компаниями для реконструктивной пластики передней крестообразной связки, от методов интраканальной фиксации интерферентными винтами (BioIntrafix “De Puy Mitek”, Biosure “Smith&Nephew”, GraftBolt “Arthrex и др.) до методов поперечной фиксации (Rigidfix “De Puy Mitek”, Biosteon Cross-Pin System “Stryker” и др.) и разнообразных подвешивающих методик (Tightrope “Arthrex”, Endobutton “Smith&Nephew” и др.). Все они имеют свои достоинства и недостатки. В настоящее время мы имеем возможность комбинировать различные методики хирургического лечения нестабильности коленного сустава для получения наилучшего результата применительно к конкретному пациенту.
Источник