- Способы окончательной остановки кровотечения при ранении печени
- Операции при травме печени
- Кровотечения
- Понятия «кровотечение», «острая кровопотеря»
- Цель и порядок выполнения обзорного осмотра пострадавшего
- Основные признаки острой кровопотери:
- Наружное кровотечение
- Артериальные кровотечения
- Венозные кровотечения
- Капиллярные кровотечения
- Смешанные кровотечения
- В настоящее время при оказании первой помощи используются следующие способы временной остановки кровотечения:
- Прямое давление на рану
- Давящая повязка
- Пальцевое прижатие артерии
- Прижатие общей сонной артерии
- Прижатие подключичной артерии
- Прижатие плечевой артерии
- Прижатие подмышечной артерии
- Прижатие бедренной артерии
- Максимальное сгибание конечности в суставе
- Кровотечение из ран верхней части плеча и подключичной области
- Остановка кровотечения из предплечья
- Повреждение сосудов стопы, голени и подколенной ямки
- Остановка кровотечения при травме бедра
- Наложение кровоостанавливающего жгута
- Наложение кровоостанавливающего жгута
- Для снижения негативного воздействия жгута на конечности его следует накладывать в соответствии со следующими правилами.
- В качестве импровизированного жгута можно использовать подручные средства:
- Если пострадавший находится в сознании
- Если пострадавший с носовым кровотечением находится без сознания
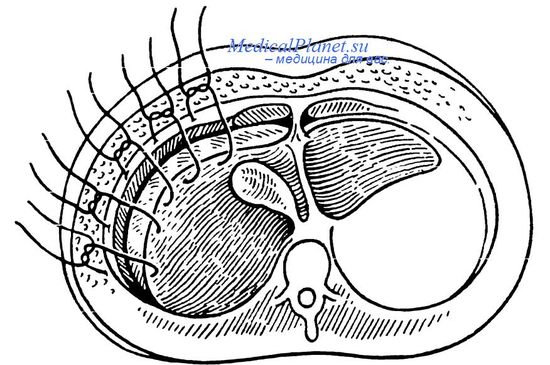
- гемостаз печень
Способы окончательной остановки кровотечения при ранении печени
Гастрэктомия — полное удаление желудка с наложением пищеводно-кишечного соустья по типу конец в бок. Операцию производят главным образом при распространенном раке желудка. В связи с этим обязательно выполняют лимфодиссекцию — полное удаление всего лимфатического аппарата желудка.
Гастрэктомию на печени и желчных путях.
Операции при травме печени
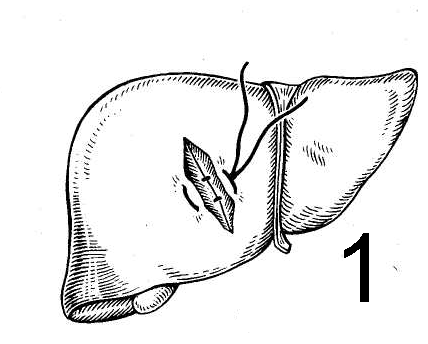
При травме печени основной задачей является остановка кровотечения и желчеистечения. Для доступа чаще используют доступ по Фёдорову — разрез по средней линии живота от мечевидного отростка на 2—3 см вниз, далее проводимый вправо параллельно реберной дуге. При сложных ранениях применяют торакоабдоми-нальный доступ.
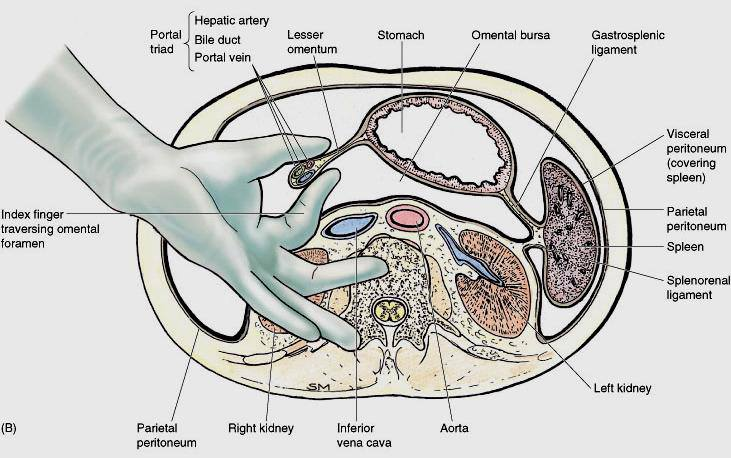
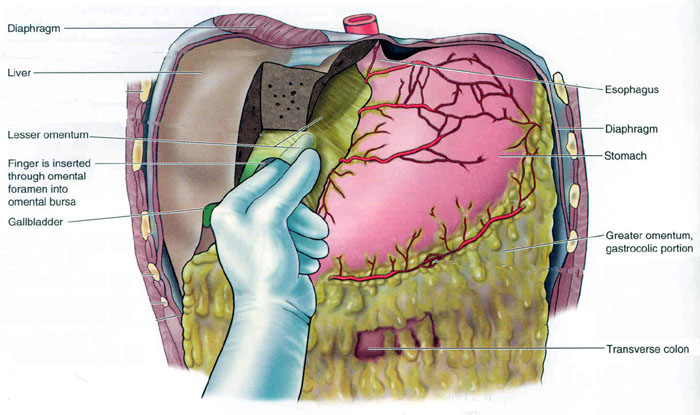
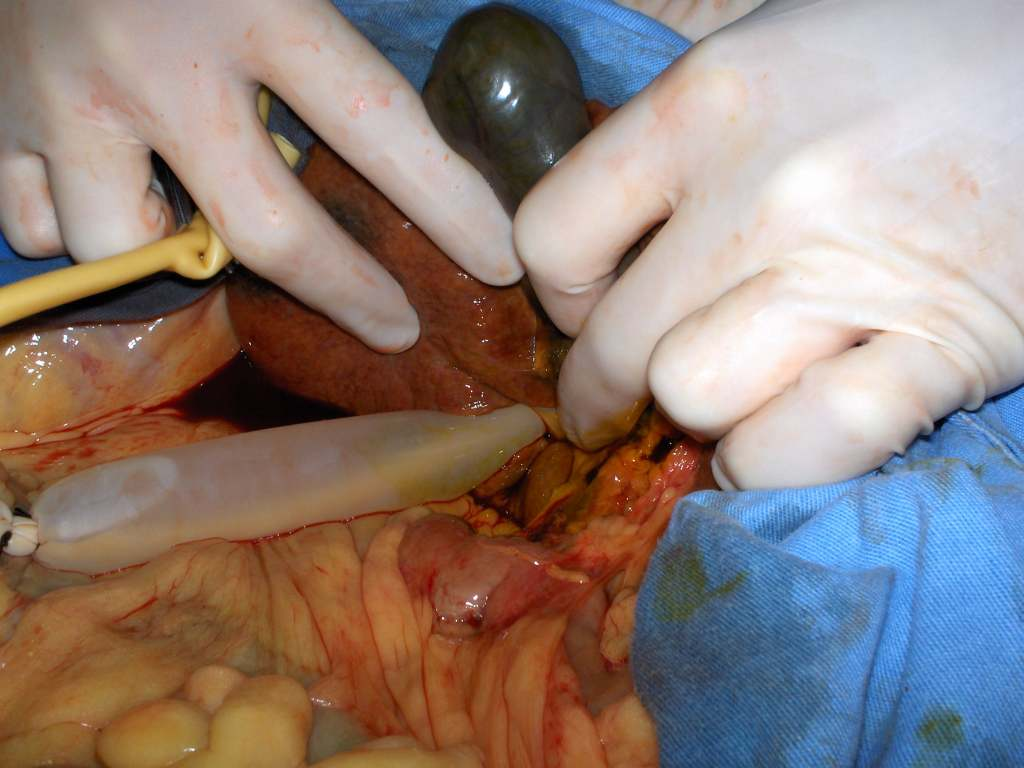
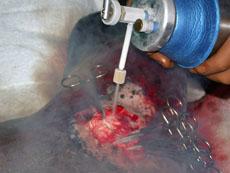
Для временной остановки кровотечения можно прижать пальцами печень и ненадолго (не более 15 мин) сдавить печеночно-дуоденальную связку между указательным пальцем, введённым в сальниковое отверстие, и большим, который ложится на связку спереди.
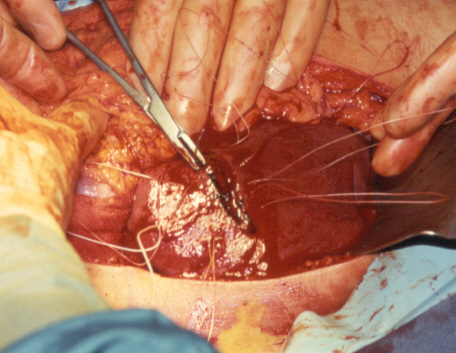
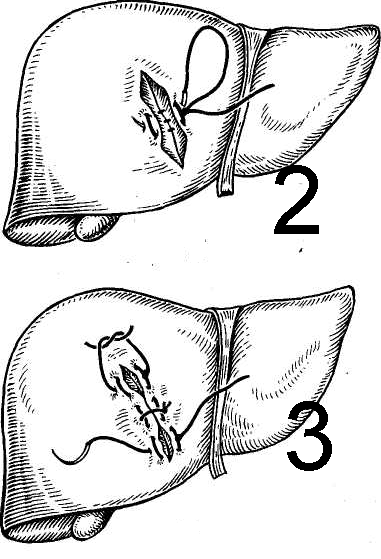
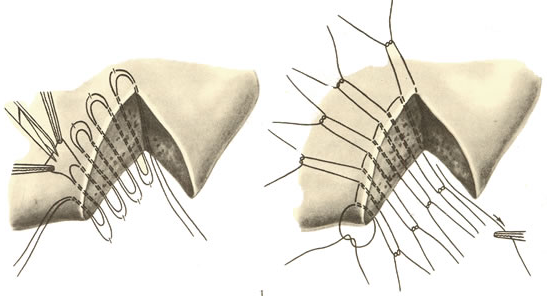
Для окончательной остановки кровотечения из паренхимы печени накладывают П-образный или матрацный шов, перевязывают сосуды в ране, выполняют тампонаду раны. При наложении печёночного шва используют иглу с тупым концом, что позволяет игле проходить через паренхиму органа, не нарушая целости кровеносных сосудов и желчных путей. Швы, как правило, проводят через сальник, которым окутывают печень.
Использование сальника на ножке предотвращает прорезывание швов и обеспечивает гемостаз.
Источник
Кровотечения
Понятия «кровотечение», «острая кровопотеря»
Под кровотечением понимают ситуацию, когда кровь (в норме находящаяся внутри сосудов человеческого тела) по разным причинам (чаще всего в результате травмы) покидает сосудистое русло, что приводит к острой кровопотере – безвозвратной утрате части крови. Это сопровождается снижением функции системы кровообращения по переносу кислорода и питательных веществ к органам, что сопровождается ухудшением или прекращением их деятельности.
В зависимости от величины кровопотери, вида сосуда, от того, какой орган кровоснабжался поврежденным сосудом, могут возникнуть различные нарушения в организме человека – от незначительных до прекращения жизнедеятельности, т.е. гибели пострадавшего. Это может произойти при повреждении крупных сосудов при неоказании первой помощи, т.е. при неостановленном сильном кровотечении. Компенсаторные возможности человеческого организма, как правило, достаточны для поддержания жизни при кровотечении слабой и средней интенсивности, когда скорость кровопотери невелика. В случае же повреждения крупных сосудов скорость кровопотери может быть настолько значительной, что гибель пострадавшего без оказания первой помощи может наступить в течение нескольких минут с момента получения травмы.
Цель и порядок выполнения обзорного осмотра пострадавшего
Целью обзорного осмотра является определение признаков кровотечения, требующего скорейшей остановки. Обзорный осмотр производится очень быстро, в течение 1-2 секунд, с головы до ног.
Основные признаки острой кровопотери:
Резкая общая слабость; чувство жажды; головокружение; мелькание «мушек» перед глазами; обморок, чаще при попытке встать; бледная, влажная и холодная кожа; учащённое сердцебиение; частое дыхание. Указанные признаки могут наблюдаться как при наличии продолжающегося наружного кровотечения, так и при остановленном кровотечении, а также при отсутствии видимого или продолжающегося кровотечения.
Наружное кровотечение
Сопровождается повреждением кожных покровов и слизистых оболочек, при этом кровь изливается наружу в окружающую среду.
Артериальные кровотечения
Являются наиболее опасными, так как при ранении крупных артерий происходит большая потеря крови за короткое время. Признаком артериальных кровотечений обычно является пульсирующая алая струя крови, быстро расплывающаяся лужа крови алого цвета, быстро пропитывающаяся кровью одежда пострадавшего.
Венозные кровотечения
Характеризуются меньшей скоростью кровопотери, кровь темно-вишневая, вытекает «ручьем». Венозные кровотечения могут быть менее опасными, чем артериальные, однако также требуют скорейшей остановки.
Капиллярные кровотечения
Наблюдаются при ссадинах, порезах, царапинах. Капиллярное кровотечение непосредственной угрозы для жизни, как правило, не представляет.
Смешанные кровотечения
Это кровотечения, при которых имеются одновременно артериальное, венозное и капиллярное кровотечение. Наблюдаются, например, при отрыве конечности. Опасны вследствие наличия артериального кровотечения.
В настоящее время при оказании первой помощи используются следующие способы временной остановки кровотечения:
1. Прямое давление на рану. 2. Наложение давящей повязки. 3. Пальцевое прижатие артерии. 4. Максимальное сгибание конечности в суставе. 5. Наложение кровоостанавливающего жгута (табельного или импровизированного).
Прямое давление на рану
Является наиболее простым способом остановки кровотечений. При его использовании рана закрывается стерильными салфетками или стерильным бинтом, после чего на область раны осуществляется давление рукой участника оказания первой помощи с силой, достаточной для остановки кровотечения. При отсутствии бинта или салфеток для наложения на рану можно использовать любую подручную ткань. При отсутствии табельных и подручных средств допустимо осуществлять давление на рану рукой участника оказания первой помощи (при этом не следует забывать о необходимости использования медицинских перчаток). Пострадавшему также можно рекомендовать попытаться самостоятельно остановить имеющееся у него кровотечение, используя прямое давление на рану.
Давящая повязка
Для более продолжительной остановки кровотечения можно использовать давящую повязку. При ее наложении следует соблюдать общие принципы наложения бинтовых повязок: на рану желательно положить стерильные салфетки из аптечки, бинт должен раскатываться по ходу движения, по окончании наложения повязку следует закрепить, завязав свободный конец бинта вокруг конечности. Поскольку основная задача повязки – остановить кровотечение, она должна накладываться с усилием (давлением). Если повязка начинает пропитываться кровью, то поверх нее накладывают еще несколько стерильных салфеток и туго прибинтовывают.
Пальцевое прижатие артерии
позволяет достаточно быстро и эффективно останавливать кровотечение из крупных артерий. Давление осуществляется в определенных точках между раной и сердцем. Выбор точек обусловлен возможностью прижатия артерии к кости. Результатом является прекращение поступления крови к поврежденному участку сосуда и остановка или значительное ослабление кровотечения. Как правило, пальцевое прижатие артерии предшествует наложению кровоостанавливающего жгута и используется в первые секунды после обнаружения кровотечения и начала оказания первой помощи (так же, как и прямое давление на рану). Пальцевое прижатие артерии может быть как самостоятельным способом остановки кровотечения, так и использоваться в комплексе с другими способами (например, с давящей повязкой на рану). Эффективность и правильность использования этого способа определяется визуально – по уменьшению или остановке кровотечения.
Прижатие общей сонной артерии
Общая сонная артерия прижимается на передней поверхности шеи снаружи от гортани на стороне повреждения. Давление в указанную точку может осуществляться четырьмя пальцами одновременно по направлению к позвоночнику, при этом сонная артерия придавливается к нему. Другим вариантом пальцевого прижатия сонной артерии является давление в ту же точку большим пальцем по направлению к позвоночнику. Прижимать необходимо с достаточной силой, т.к. кровотечения из сонной артерии очень интенсивные.
Прижатие подключичной артерии
Подключичная артерия прижимается в ямке над ключицей к первому ребру. Осуществлять давление в точку прижатия подключичной артерии можно с помощью четырех выпрямленных пальцев. Другим способом пальцевого прижатия подключичной артерии является давление согнутыми пальцами.
Прижатие плечевой артерии
Плечевая артерия прижимается к плечевой кости с внутренней стороны между бицепсом и трицепсом в средней трети плеча, если кровотечение возникло из ран средней и нижней трети плеча, предплечья и кисти. Давление на точку прижатия осуществляется с помощью четырех пальцев кисти, обхватывающей плечо пострадавшего сверху или снизу.
Прижатие подмышечной артерии
Подмышечная артерия прижимается к плечевой кости в подмышечной впадине при кровотечении из раны плеча ниже плечевого сустава. Давление в точку прижатия подмышечной артерии производится прямыми, жестко зафиксированными пальцами с достаточной силой в направлении плечевого сустава. При этом область плечевого сустава пострадавшего следует придерживать другой рукой.
Прижатие бедренной артерии
Бедренная артерия прижимается ниже паховой складки при кровотечении из ран в области бедра. Давление выполняется кулаком, зафиксированным второй рукой, весом тела участника оказания первой помощи.
Максимальное сгибание конечности в суставе
Максимальное сгибание конечности в суставе приводит к перегибу и сдавлению кровеносного сосуда, что способствует прекращению кровотечения. Этот способ достаточно эффективно останавливает кровотечение. Для повышения эффективности в область сустава необходимо вложить 1-2 бинта или свернутую валиком одежду. После сгибания конечность фиксируют руками, несколькими турами бинта или подручными средствами (например, брючным ремнем).
Кровотечение из ран верхней части плеча и подключичной области
При кровотечениях из ран верхней части плеча и подключичной области верхнюю конечность заводят за спину со сгибанием в локтевом суставе и фиксируют бинтом или обе руки заводят назад со сгибанием в локтевых суставах и притягивают друг к другу бинтом.
Остановка кровотечения из предплечья
Для остановки кровотечения из предплечья в локтевой сгиб вкладывают валик, конечность максимально сгибают в локтевом суставе и предплечье фиксируют к плечу в таком положении, например, ремнем.
Повреждение сосудов стопы, голени и подколенной ямки
При повреждении сосудов стопы, голени и подколенной ямки в последнюю вкладывают несколько бинтов или валик из ткани, после чего конечность сгибают в коленном суставе и фиксируют в этом положении бинтом.
Остановка кровотечения при травме бедра
Для остановки кровотечения при травме бедра сверток из ткани или несколько бинтов вкладывают в область паховой складки, нижнюю конечность сгибают в тазобедренном суставе (притягивают колено к груди) и фиксируют руками или бинтом.
Наложение кровоостанавливающего жгута
Наложение кровоостанавливающего жгута может применяться для более продолжительной временной остановки сильного артериального кровотечения. Для снижения негативного воздействия жгута на конечности его следует накладывать в соответствии со следующими правилами.
Наложение кровоостанавливающего жгута
Наложение кровоостанавливающего жгута может применяться для более продолжительной временной остановки сильного артериального кровотечения.
Для снижения негативного воздействия жгута на конечности его следует накладывать в соответствии со следующими правилами.
1). Жгут следует накладывать только при артериальном кровотечении при ранении плеча и бедра. 2). Жгут необходимо накладывать между раной и сердцем, максимально близко к ране. Если место наложения жгута приходится на среднюю треть плеча и на нижнюю треть бедра, следует наложить жгут выше. 3). Жгут на голое тело накладывать нельзя, только поверх одежды или тканевой (бинтовой) прокладки. 4). Перед наложением жгут следует завести за конечность и растянуть. 5). Кровотечение останавливается первым (растянутым) туром жгута, все последующие (фиксирующие) туры накладываются так, чтобы каждый последующий тур примерно наполовину перекрывал предыдущий. 6). Жгут не должен быть закрыт повязкой или одеждой, т.е. должен быть на виду. 7). Точное время наложения жгута следует указать в записке, записку поместить под жгут 8). Максимальное время нахождения жгута на конечности не должно превышать 60 минут в теплое время года и 30 минут в холодное. 9). После наложения жгута конечность следует иммобилизировать (обездвижить) и термоизолировать (укутать) доступными способами. 10). Если максимальное время наложения жгута истекло, а медицинская помощь недоступна, следует сделать следующее: а) осуществить пальцевое прижатие артерии выше жгута; б) снять жгут на 15 минут; в) по возможности выполнить лёгкий массаж конечности, на которую был наложен жгут; г) наложить жгут чуть выше предыдущего места наложения; д) максимальное время повторного наложения – 15 минут.
В качестве импровизированного жгута можно использовать подручные средства:
Тесьму, платок, галстук и другие подобные вещи. Для остановки кровотечения в этом случае из указанных материалов делается петля, закручивающаяся до остановки или значительного ослабления артериального кровотечения с помощью любого прочного предмета (металлического или деревянного прута). При достижении остановки кровотечения прут прибинтовывают к конечности. Импровизированные жгуты накладываются также по вышеописанным правилам.
Если пострадавший находится в сознании
Необходимо усадить его со слегка наклоненной вперед головой и зажать ему нос в районе крыльев носа на 15-20 минут. При этом можно положить холод на переносицу. Если спустя указанное время кровотечение не остановилось, следует вызвать скорую медицинскую помощь, до приезда которой надо продолжать выполнять те же мероприятия.
Если пострадавший с носовым кровотечением находится без сознания
Следует придать ему устойчивое боковое положение, контролируя проходимость дыхательных путей, вызвать скорую медицинскую помощь.
Источник
гемостаз печень
Остановка кровотечения из печени
Сделано по просьбам студентов назвать 20 способов остановки кровотечения из печени.
Здесь описано 39 способов, из них 22 – не швы.
[временный] – означает, что выполняется для временной остановки кровотечения.
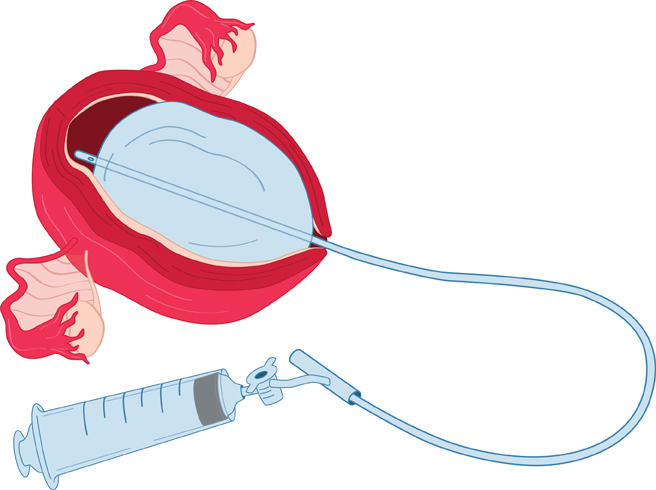
1.[временный] прием Прингла (компрессия печеночно-двенадцатиперстной связки, и таким образом, пережатие воротной вены, печеночной артерии и общего желчного протока). Полностью кровотечение не останавливается из-за обратного тока крови из нижней полой вены по печеночным венам. Длительность 60 минут, не более 120 минут из-за осложнений (ишемический некроз).
2. [временный] бимануальное сдавление паренхимы печени – ассистент двумя руками сдавливает ткань печени так, чтобы а) стенки разрывов и трещин сошлись вместе б) в случае краевой локализации повреждения передавливает питающие сосуды, расположенные центральнее. Длительность 60 минут, не более 120 минут из-за осложнений (ишемический некроз).
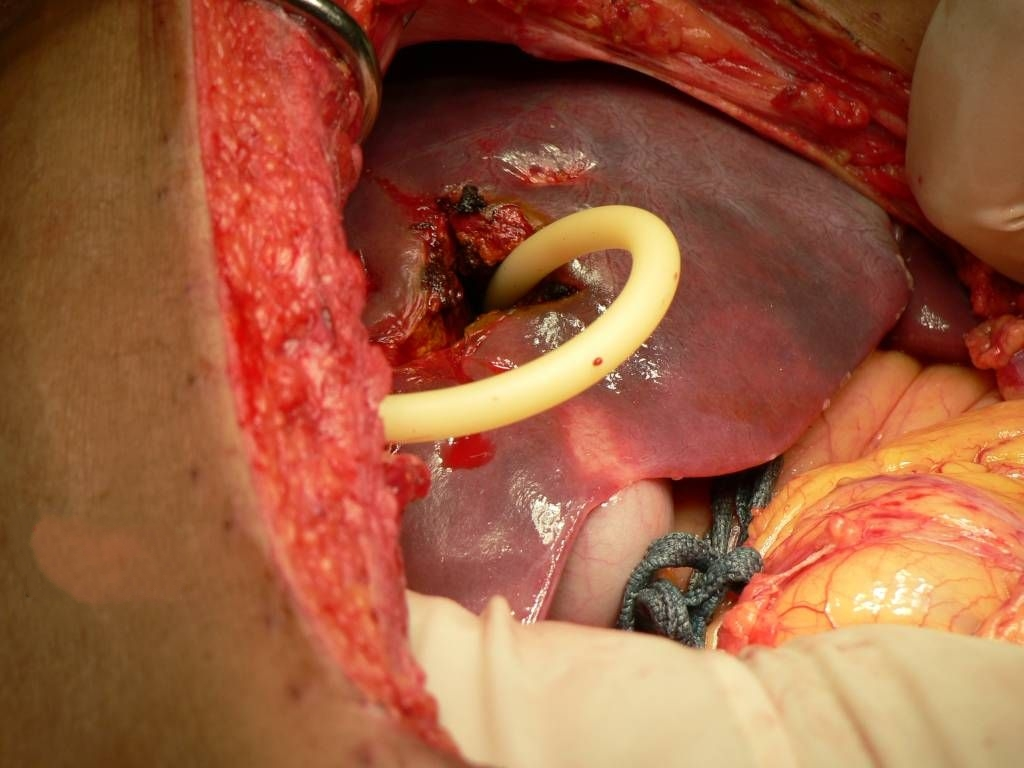
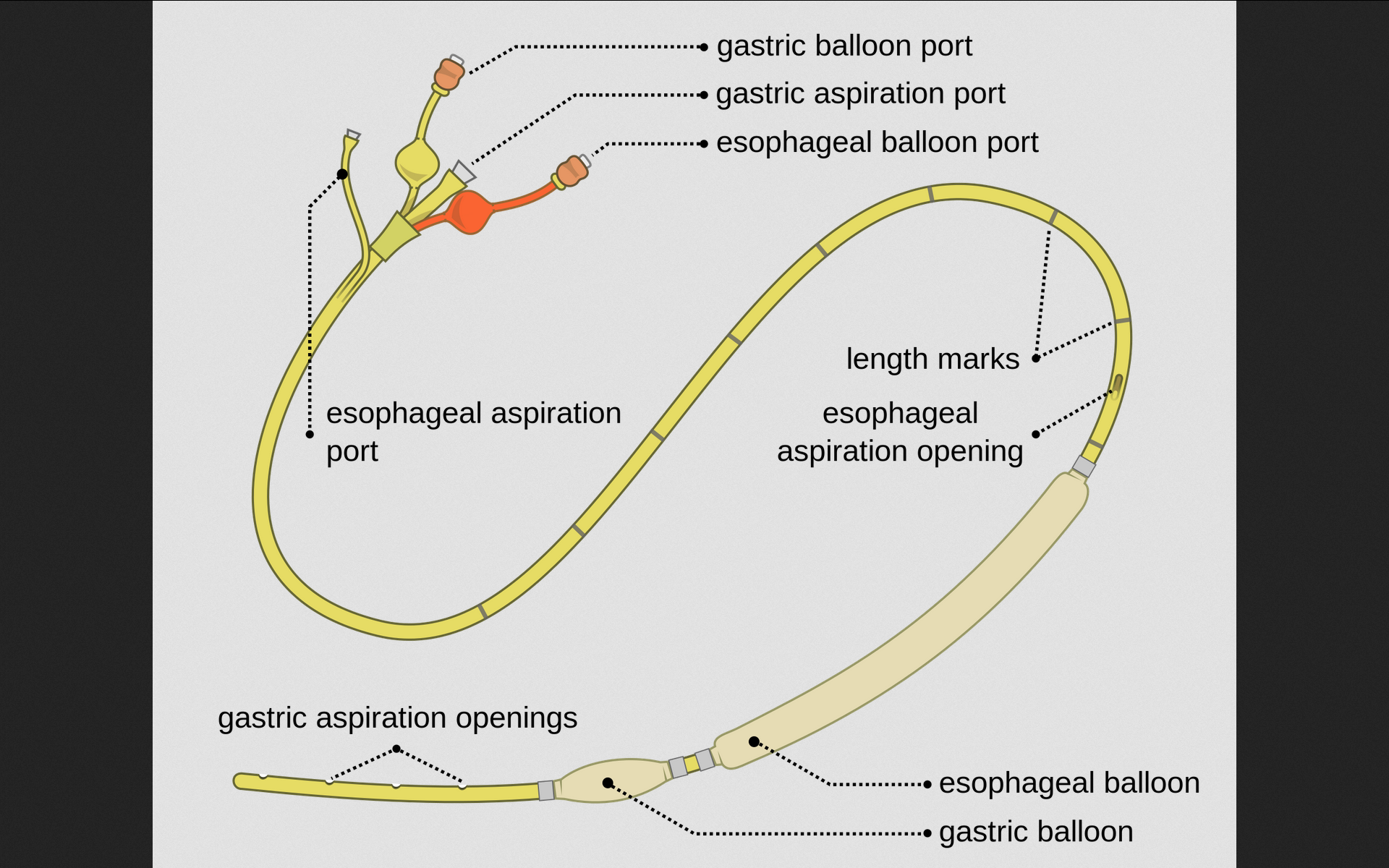
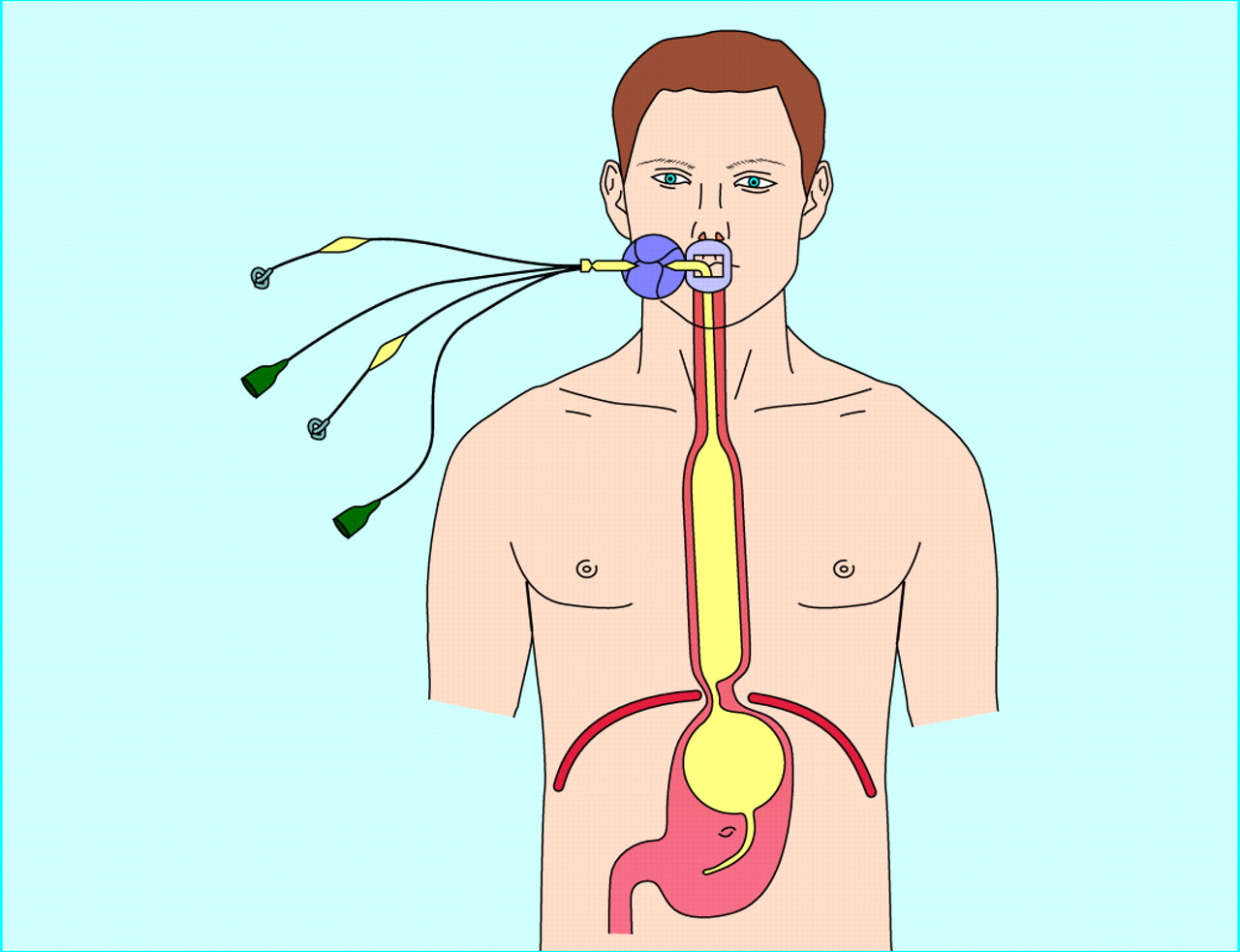
3. [временный] Тампонирование раневого канала зондом Сенгстакена-Блэкмора (Sengstaken–Blakemore tube, для остановки кровотечений из варикозно расширенных вен пищевода) или зондом Бакри (Bakri balloon, для остановки маточных атонических кровотечений). Только ранения печени с формированием канала (огнестрел, стрелы лука). Время – 24-72 часа. Затем зонд извлекают и либо ушивают разрыв либо выполняют сквозное тампонирование прядью сальника.
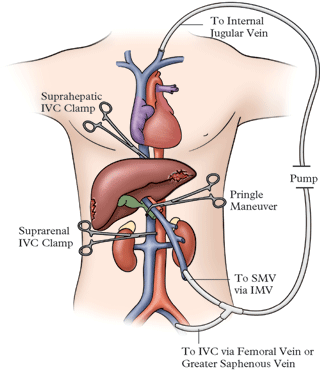
4. [временный] Сосудистая изоляция печени. Показания – ранения внебрюшинного поля печени с ранением печеночных вен. Особенность печеночных вен в том, что они располагаются внутрипеченочно, внепеченочная часть длиной 0,5-1 см и хирургически труднодоступна. Вдобавок к этому кровотечение будет идти фактически из нижней полой вены, с которой печеночные вены связаны. Поэтому
Выполняется прием Прингла
На турникеты берется эпи- и субпеченочный отдел нижней полой вены.
Канюлируется подвздошная вена
Канюлируется воротная вена.
Канюлируется яремная вена
Устанавливается система экстракорпоральных шунтов с перистальтическим насосом, так что осуществляется дренаж из нижней полой (через подвздошную) и воротной вен в верхнюю полую (через яремную) вену.
После чего на абсолютно «сухой» печени осуществляется реконструкция ранения внебрюшинного поля печени и восстановление печеночных вен.
Длительность 40-60 минут, не более из-за осложнений (ишемический некроз). Время может быть увеличено при выполнении локальной гипотермии.
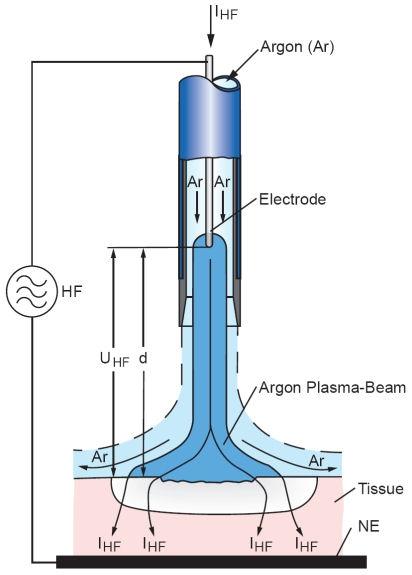
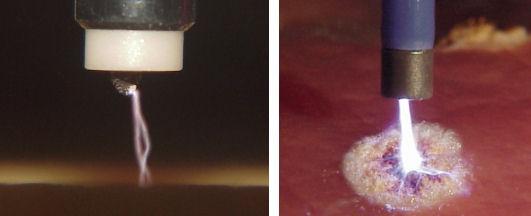
5. Аргонплазменная коагуляция (аргонусиленная коагуляция). Физический принцип — через зону коронного электрического разряда пропускают аргон, получают плазму с высокой температурой, которая и прижигает ткань.
6. Лазерная коагуляция печени. Физический принцип — пучок высокоэнергетических фотонов вызывает коагуляцию ткани. Пригоден любой лазер от диодного до углекислотного с мощностью пучка 25 Вт и более.
7. Коагуляция горячим воздухом. Прибор по типу паяльного фена, температура воздуха 110-450 С.
8. Электрокоагуляция. Прибор – электрокоагулятор. Физический принцип — ток высокой частоты (0,5-4 МГц) вызывает коагуляцию ткани.
9. Коагуляция кипящим физ раствором. На водяной бане кипятится стерильный физ. раствор. Хирург в тройной перчатке держит тампон. Тампон обильно смачивается кипящим физ. раствором и прикладывается к кровоточащей ране. Рекомендуется параллельно проводить прием Прингла.
10. Ультразвуковая коагуляция (ультразвуковые ножницы, УЗ диссектор). Используется ультразвук высокой интенсивности. Физический принцип – коагуляция тканей из-за кавитации.
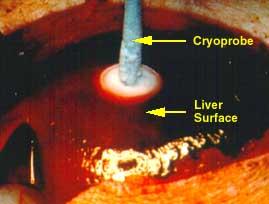
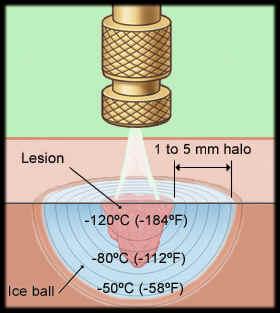
11. Криокоагуляция. Физический принцип – низкотемпературная коагуляция ткани температурой в –78 … -196 С. Используется жидкая углекислота, жидкий азот.
12. Аппликация фибринового клея. Содержит фибриноген, фактор свертывания XIII и тромбин. Образует тромб, идентичный естественному, катализирует тромбообразование.
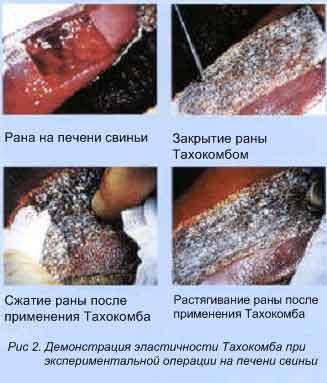
13. Тампонада раны фибриновой губкой («Тахокомб» — фирменное название такой губки Johnson&Johnson). Содержит фибриноген, фактор свертывания XIII и тромбин. Образует тромб, идентичный естественному, катализирует тромбообразование.
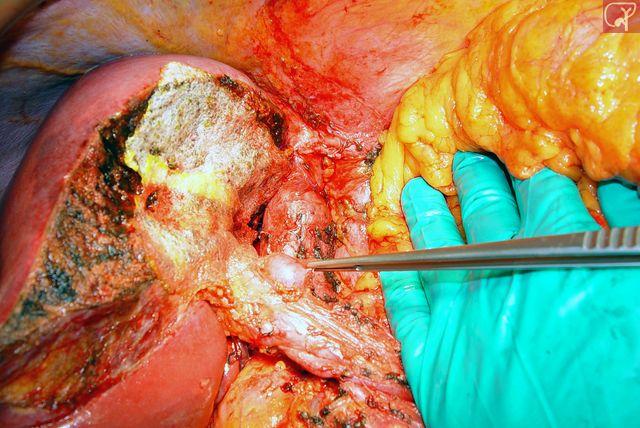
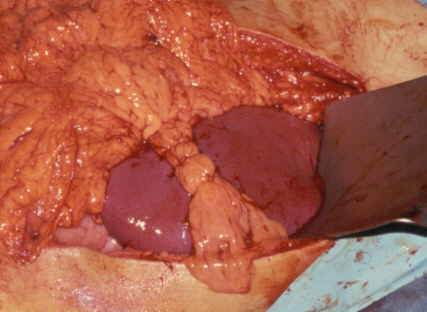
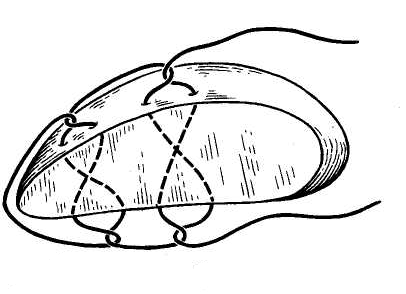
14. Тампонада раны прядью сальника. Механизм действия – тромбообразование на брюшине, затруднение оттока крови из раны.
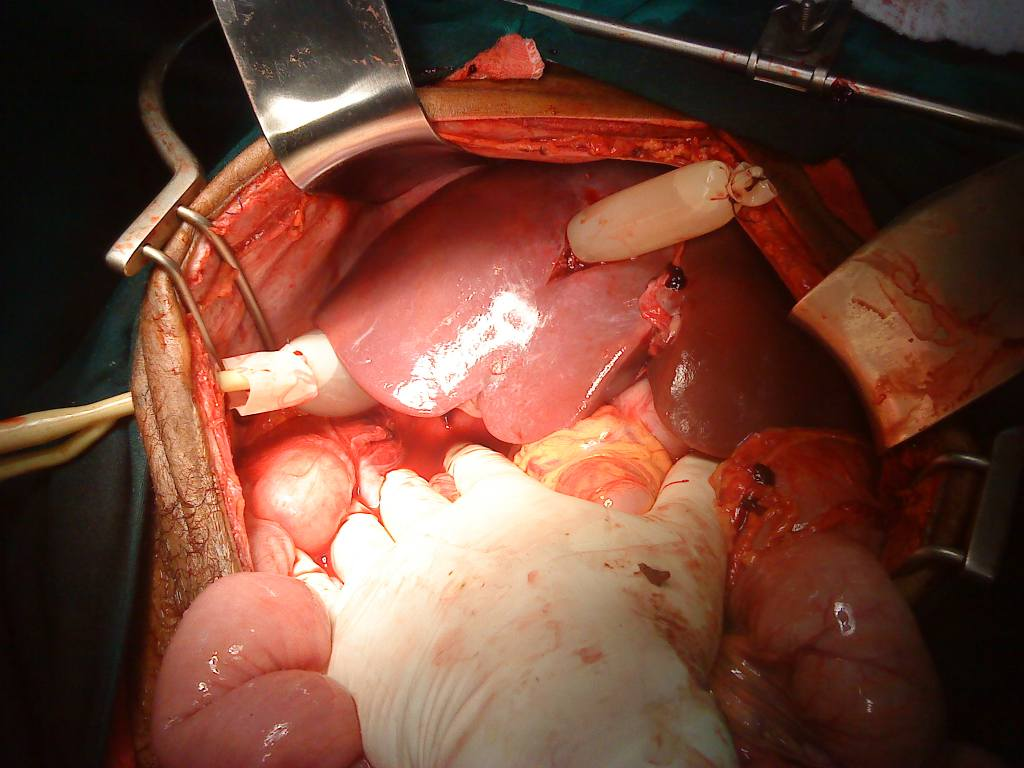
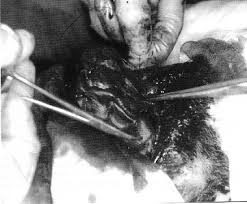
. На фото – селезенка. На печени все то же самое.
15. Тампонада раны кусочком аутомышцы. Высекают подходящий кусок из мышц передней брюшной стенки, разминают его так, чтобы он дал сок и далее несколькими швами фиксируют его в ране. Принцип действия – «тканевой сок» содержит большое количество тканевого тромбопластина, который катализирует тромбообразование.
16. Тампонада раны кетгутом. Моток или мотки кетгута укладывают в рану и далее несколькими швами фиксируют его в ране так, чтобы капсула печени над ним сомкнулась. Принцип действия – инородное тело катализирует тромбообразование.
17. Эмболизация ветвей печеночной артерии. Эндоваскулярный метод. Применяется для купирования гемобилии (внутреннего кровотечения в желчные протоки).
18. Перевязка собственной печеночной артерии. Причина – давление в печеночной артерии (ПА)110-120 мм. Рт столба, тогда как в воротной вене 10-12 мм. Рт столба, соответственно, больший объем кровопотери идет из ПА. Должна быть выполнена холецистэктомия (a. cystica !). Летальность 25-30 %.
19. [временный] Тампонада правой печеночной сумки (ППС). Показания – множественные разрывы диафрагмальной поверхности правой доли печени, которые по отдельности слишком долго ушивать (как правило, результат тупой травмы). В ППС плотно набивают тампоны и оставляют так на 24-72 часа. После этого времени их удаляют и при необходимости ушивают затромбированные разрывы.
20. Гепатопексия по Хиари-Алферову-Николаеву. Показания – множественные разрывы диафрагмальной поверхности правой доли печени, которые по отдельности слишком долго ушивать (как правило, результат тупой травмы). Правую печеночную сумку ушивают так, чтобы кровотечение шло в отграниченное пространство, а не всю брюшную полость.
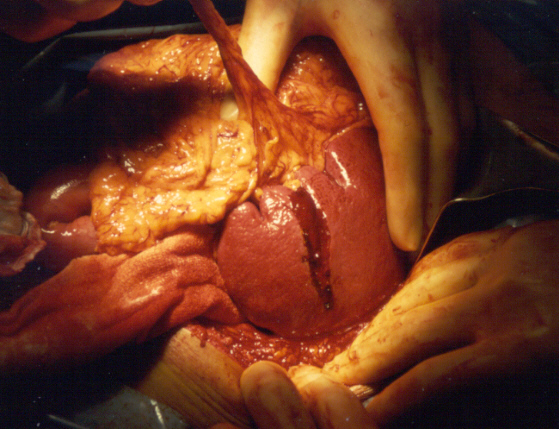
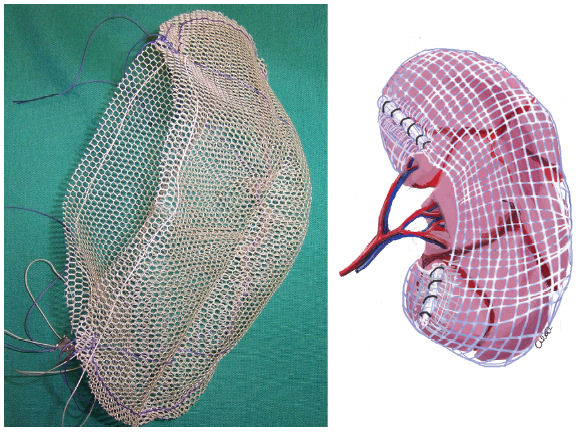
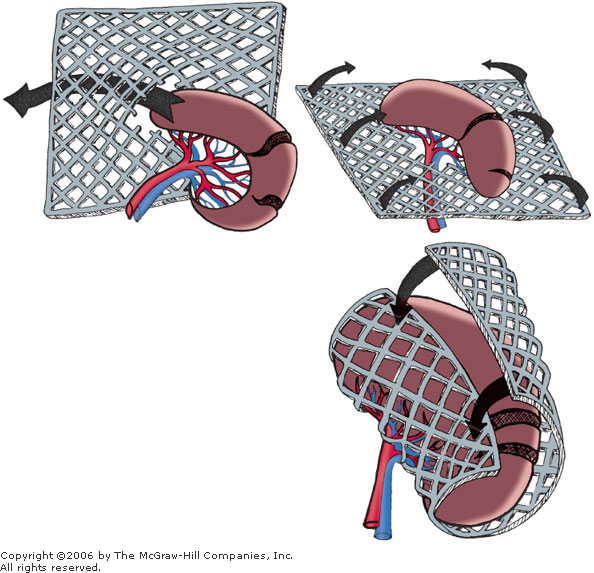
21. Пакетирование печени.
Показания – множественные разрывы диафрагмальной поверхности печени, которые по отдельности слишком долго ушивать (как правило, результат тупой травмы). Первый листок сетки подшивается к серповидной, венечной связкам (рассасывающаяся сетка для пластики грыж (сополимер гликолевой и молочных кислот). Второй листок подшивается к забрюшинному пространству по нижней поверхности печени. Затем по свободному краю печени эти два листка сшиваются друг с другом, так, что доля печени оказывается в мешке из сетки. При этом стенки разрывов и трещин смыкаются. Метод может быть дополнен аппликацией фибриновой губки, фибринового клея на разрывы, но под сетку.
. На фото – селезенка. На печени все то же самое.
А вот это уже печень
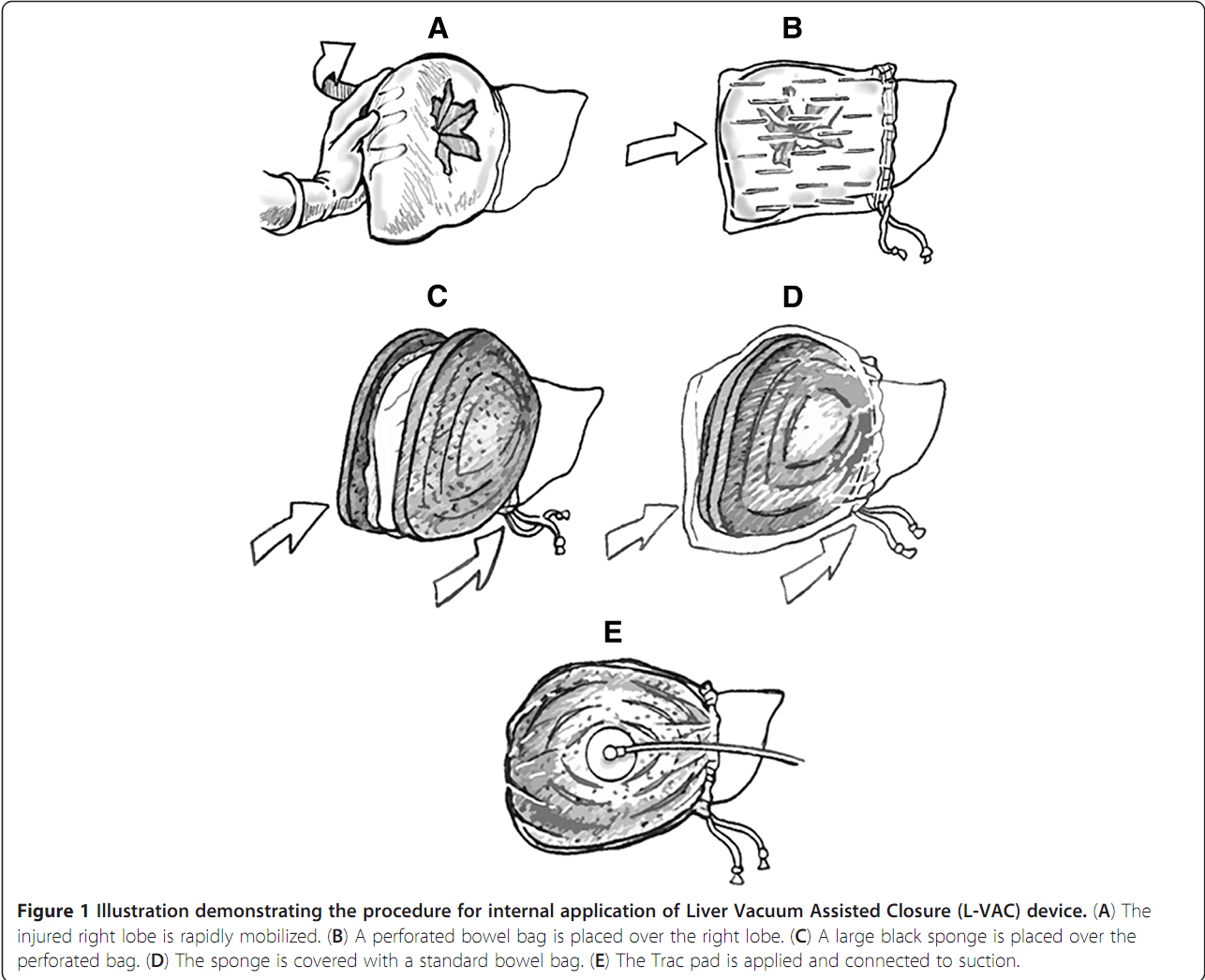
22.[Экспериментальный метод, временный] Вакуумное пакетирование печени.
На пораженную долю одевается пакет, далее поверх пакета укладываются два куска губки (как правило, стерильный поролон). Сверху надевается еще один пакет, горловина его затягивается и он подключается к вакуумной магистрали. В итоге атмосферным давлением получившуюся конструкцию сдавливает. При этом печень и рана также очень аккуратно сдавливается и выполняется временная остановка кровотечения.
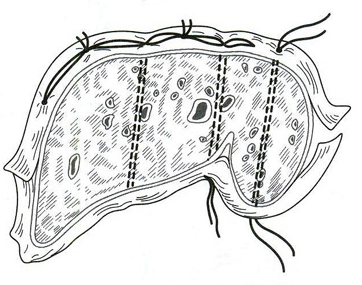
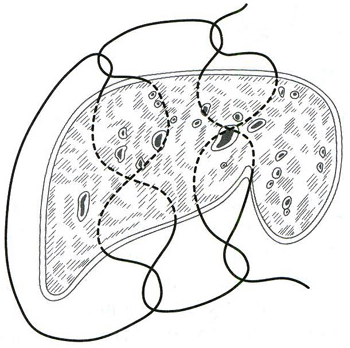
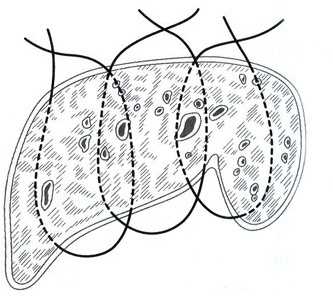
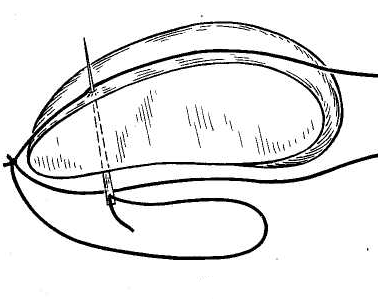
Швы печени подразделяются на прорезывающиеся и непрорезывающиеся. Наложение прорезывающихся швов основано на том, что кровотечение из печени идет из трубчатых структур (артерии, вены) и из паренхимы. При этом большая часть объема кровопотери идет из сосудов, меньшая из паренхимы печени. При этом сосуды эластичны, а паренхима весьма легко прорезается. Поэтому после прорезывания и затягивания швов все трубчатые структуры оказываются стянуты в «пучок». Эти швы должны накладываться не менее чем в 2 см от края печени. Непрорезывающиеся же швы сжимают паренхиму печени за счет подкладочного материала, который расположен на поверхности печени.
23. [Н] «П» образные швы с прокладками из (сальника, фасции, обрезков сосудистого протеза, фибриновой пленки). При этом прокладка предупреждает прорезывание нитки и способствует лучшей компрессии ткани печени в районе раны, уменьшая, таким образом, кровопотерю.
24. [Н] Шов В. В. Иванова (1962), который предложил накладывать швы через две полоски изолированного сальника шириной 1—1,5 см, расположенные по краю разрыва. С помощью толстой круглой иглы кетгутовую лигатуру проводят через всю глубину раны, иглу вкалывают через наружный край одной полоски сальника и выкалывают через наружный край второй полоски сальника. Затем иглу с той же нитью вкалывают через внутренний край полоски сальника на этой же стороне. Нить проводят через ткань печени более поверхностно, чем в первом случае. Иглу выкалывают у внутреннего края полоски. После завязывания узла концы нити не срезают, а выполняют ею второй шов на расстоянии 1,5—2 см от первого. После затягивания нить не завязывают, а захлестывают и накладывают следующий шов. Таким образом, швы располагают по всему длиннику раны. Для прикрытия самой раны печени обвивным швом сшивают внутренние края полосок сальника.
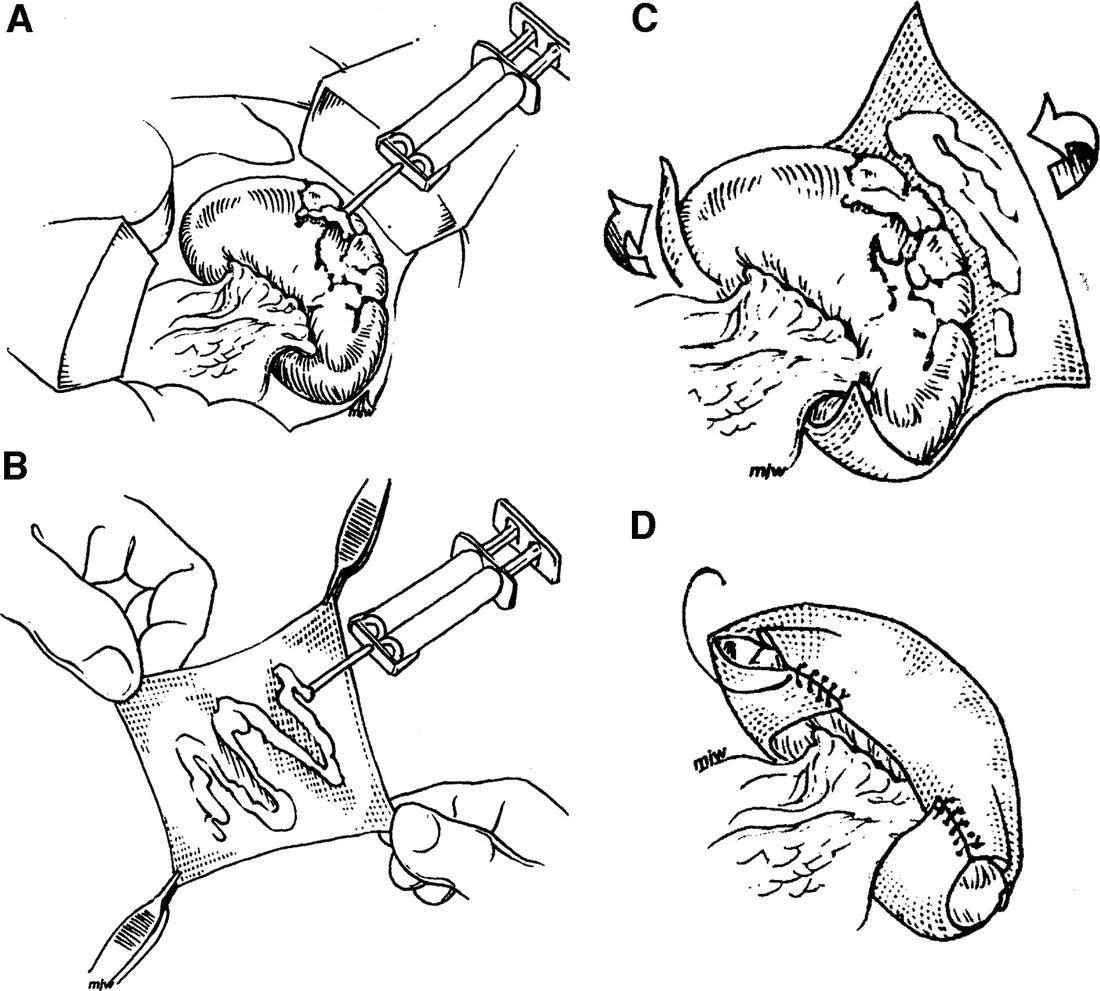
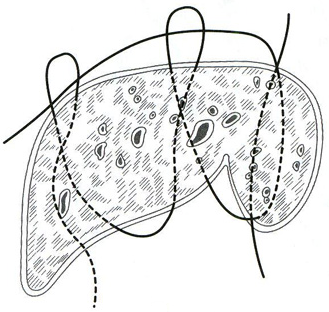
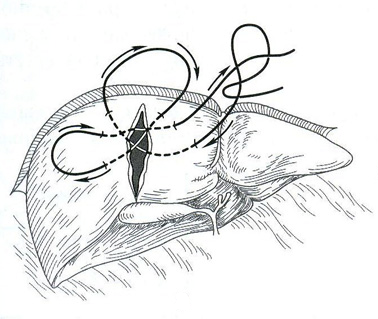
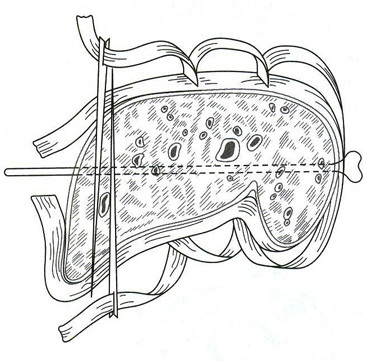
25. [Н] Шов Петрова
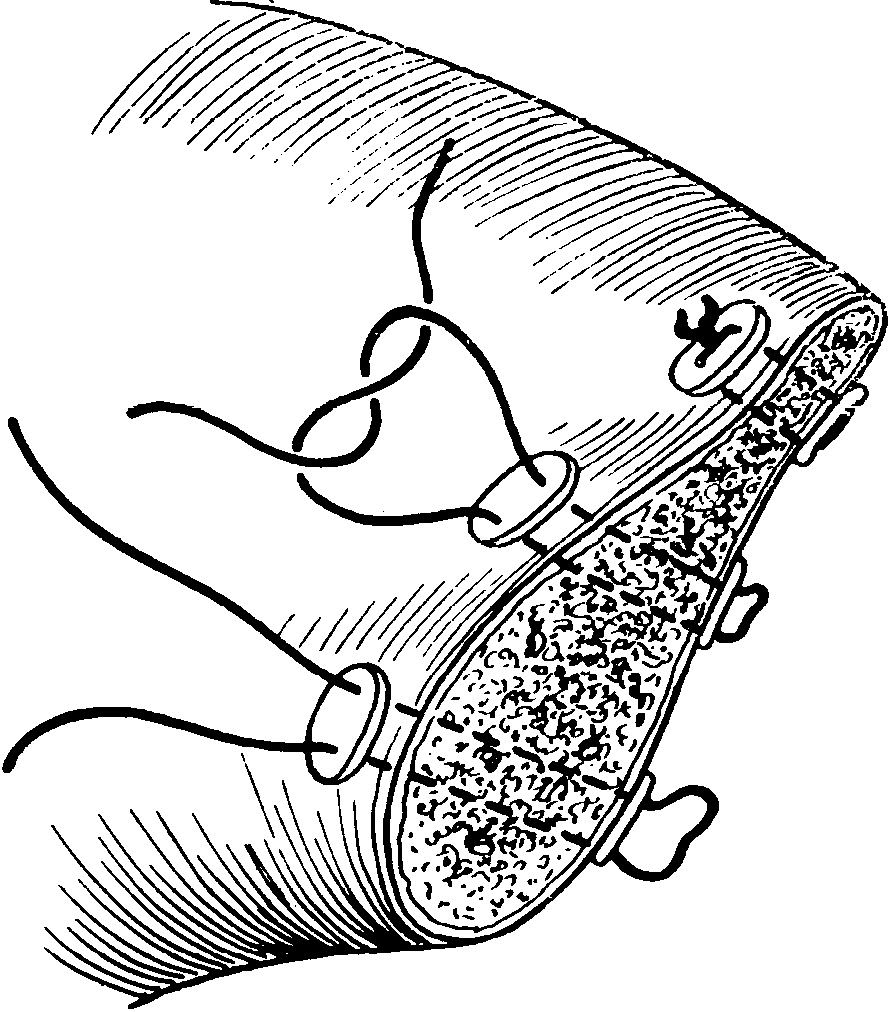
Методика его наложения состоит в том, что сначала с помощью длинной круглой иглы и кетгутовой нити накладывают П-образный шов (рис. 1), который без применения большого усилия завязывают двумя узлами. Концы нитей не срезают. Затем один из концов нити вдевают в иглу, проводят под дном раны через толщу органа непосредственно под нить, лежащую на другой стороне раны (рис.2) и связывают с оставшимся свободным концом нити так, чтобы сблизились края раны (рис.3). Прорезывания шва при этом не наступает, так как вся нагрузка равномерно распределяется от центра наложенного шва.
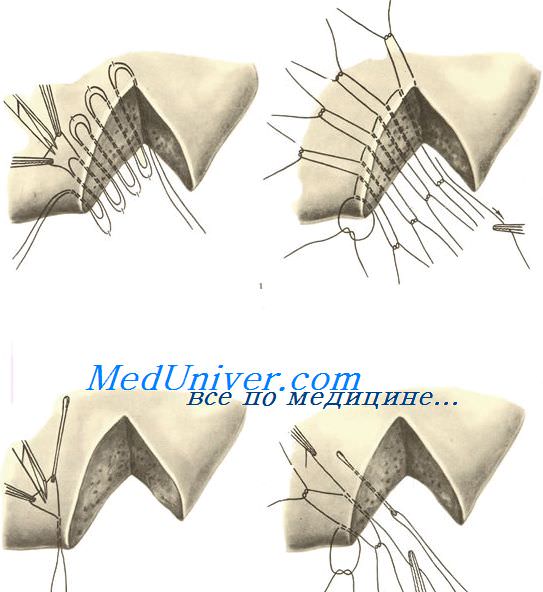
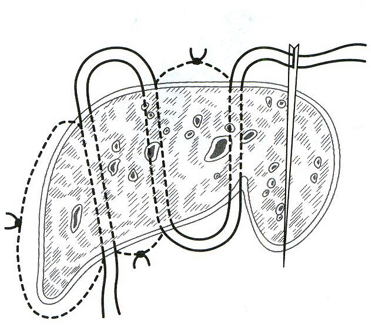
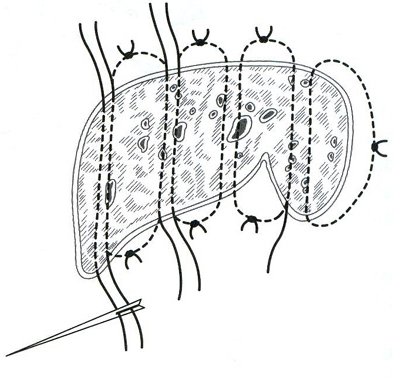
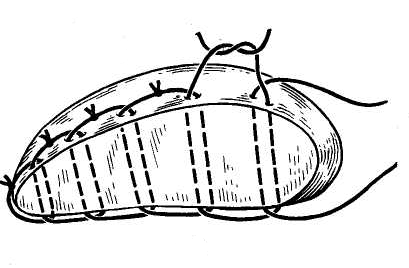
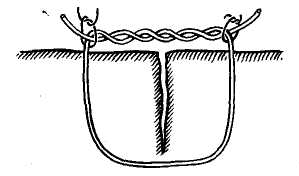
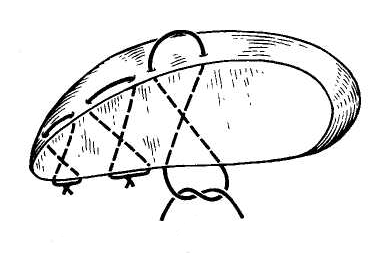
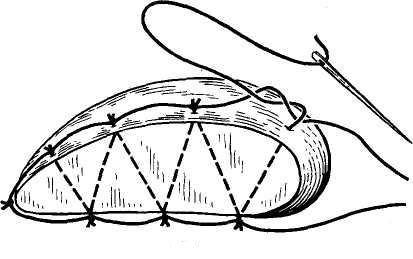
26. [П] Шов Кузнецова-Пенского
используется специальная игла с двумя ушками и две нити кетгута, окрашенные в разные цвета.
Техника выполнения краевого непрерывного шва по способу Кузнецова и Пенского
1. Нить проводят в виде синусоиды сквозь всю толщу органа.
2. С каждой стороны органа оставляют петли нити длиной не менее 10-15 см, которые фиксируют
3. На диафрагмальной поверхности печени последовательно разрезают вершины синусоид,
образованных нитью одного цвета, и попарно берут их концы на зажимы.
4. На висцеральной поверхности аналогичным образом пересекают нити другого цвета и так же
фиксируют их зажимами.
5. Нити подтягивают и завязывают.
При правильном выполнении шва Кузнецова и Пенского узлы образуются нитью одного цвета на каждой поверхности печени.
Шов Кузнецова и Пенского представляет собой комбинацию встречных П-образных швов.
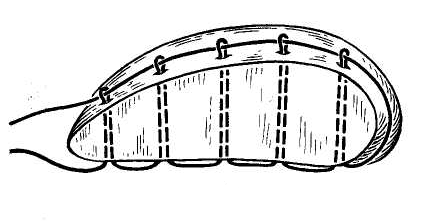
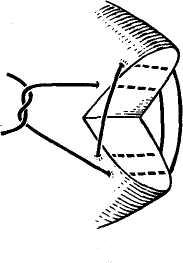
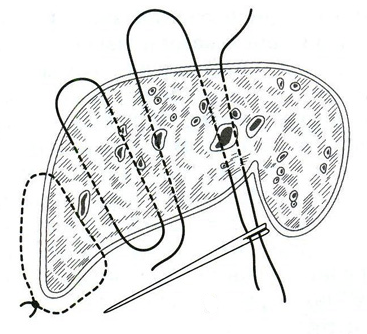
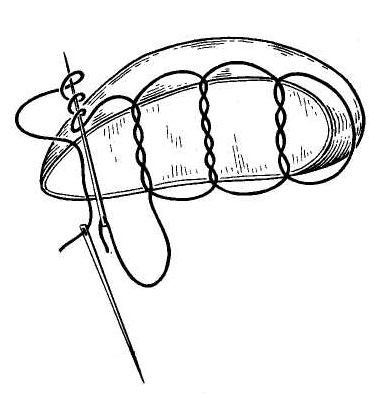
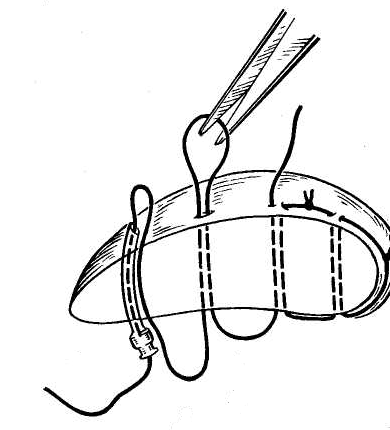
27. [П] Шов Жордано.
Шов накладывают при помощи иглы с рукояткой. Рабочая часть иглы выгнута в виде пологой дуги, а конец ее имеет форму притуплённого спереди ромба с ушком для нити в центре. Прокалывая печень насквозь, игла обратным ходом захватывает двойную нить и извлекает ее на противоположную сторону. Наложенные таким образом лигатуры пересекают и, туго затягивая, завязывают. В результате печень оказывается прошитой так же, как и при метод Кузнецова— Пенского, но техника наложения шва несколько проще.
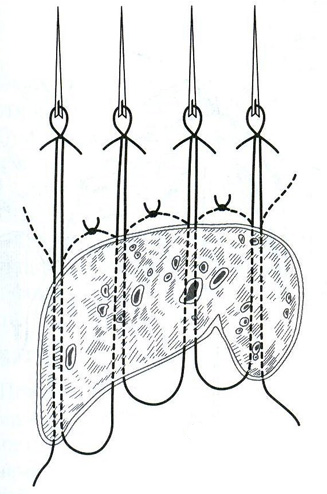
Шов Овре. Шов выполняют длинной кетгутовой нитью, двойную петлю которой проводят через всю толщу печени на равном расстоянии. Свободный конец нити проводят через петли, расположенные на поверхности органа, противоположной месту вкалывания иглы. Шов применяют относительно редко, так как он не обеспечивает надежность гемостаза и равномерное натяжение нити.
29. [П] Шов Лаббока и Орлова. Отличается от шва Овре тем, что ткань печени прошивают не двойной, а одинарной длинной лигатурой. Недостатки шва такие же, как предыдущего.
30. [П] Шов Оппеля. Толстой кетгутовой нитью накладывают отдельные П-образные швы, которые немного заходят друг за друга. Шов легко выполним, достаточно герметичен. Недостатком шва является то, что при его выполнении приходится делать большое количество проколов печени.
31. [Н] Шов Замощина. Отдельной кетгутовой нитью накладывают блоковидный шов. Оба его стежка располагают в одной плоскости. При этом шов равномерно сдавливает ткань печени и не прорезается. Его применяют при резекции печени и при ушивании глубоких ран ее паренхимы. Особенно часто этот шов используют при атипичной (краевой, клиновидной) резекции печени. При этом по линии, намеченной для резекции, по одной из методик накладывают сквозные швы, проводя их через всю толщину печеночной ткани. После наложения швов, отступя 0,5 см кнаружи от них, скальпелем отсекают участок печени, подлежащий удалению. Крупные сосуды и желчные ходы обшивают и накладывают лигатуру.
32. [Н] Шов Бетанелли. Для снижения опасности прорезывания лигатуры А. Н. Бетанелли (1954) предложил после наложения П-образного шва свободные концы кетгутовой нити сплести в несколько оборотов так, чтобы длина скрученного промежутка равнялась расстоянию между местами вкалывания и выкалывания на печени. По краям шов укрепляют отдельными тонкими нитями.
33. [П] Шов Варламова. Шов накладывают двойной нитью с помощью прямой иглы. Одной из нитей, проведенной при первом проколе, завязывается угол раны. Вторую нить временно оставляют незавязанной. При втором проколе, выполненном в обратном направлении, проводят один из концов ранее проведенной нити и одновременно следующую, третью, нить. Вторую нить завязывают.
34. [Н] Шов Телкова. Параллельно плоскости разреза печени накладывают восьмиобразные швы, соединенные по поверхности органа свободными концами нитей. При завязывании шва сила натяжения распределяется на большую площадь, в связи с чем прорезывание шва не наблюдается.
35. [Н] Шов Робинсона—Батчера — отличается от шва Телкова тем, что при его выполнении накладывают отдельные восьмиобразные швы, каждый из которых завязывают отдельно. Вместо иглы применяют сложенную вдвое серебряную проволоку, в петлю которой продевают кетгутовую нить, после проведения через ткань печени ее извлекают на противоположной поверхности.
36. [Н] Шов Грицишина. Для наложения шва используют кетгутовые ленты. Такие же ленты применяют в качестве прокладки, ими оборачивают печень вдоль линии шва. С помощью желобоватого зонда, проведенного через толщу печени на границе ее предполагаемого отсечения, концы лент-прокладок скрепляют с противоположных сторон. Зонд, повернутый желобком в сторону отсечения, является фиксатором и ориентиром (с ним должны соприкасаться иглы) при прокалывании печени. При наложении шва используют две плоские иглы с кетгутовыми лентами, которые проводят через ткань печени в противоположных направлениях на близком расстоянии одна от другой. Когда конец одной из игл появляется на противоположной стороне, на него наматывают ленту (делают 2—3 витка), после чего иглу вытягивают до конца. При продвижении другой иглы витки ленты, сползая с нее, расправляются и эта лента переплетается с лентой, которую проводят в противоположном направлении, причем это переплетение происходит в толще печени. Чаще всего шов применяют в эксперименте на животных.
37. [П] Гирляндный шов Брегадзе. Нити толстого кетгута проводят в ушко пуговчатого зонда и фиксируют тонкими лигатурами. Длина нити зависит от толщины печени и объема предполагаемой резекции. После мобилизации печени вдоль линии предполагаемой резекции через одинаковые промежутки, равные 2—3 см, проводят пуговчатые зонды, через всю толщу печени сзади наперед. Удалив зонды, на передней поверхности печени завязывают нити петлеобразным швом.
38. [Н] Шов Баркова. Три длинные кетгутовые нити связывают общим узлом. Одну нить укладывают на диафрагмальную, другую на висцеральную поверхности печени. На свободный конец третьей нити надевают тупую печеночную иглу. Иглу вкалывают с нижней поверхности печени, отступив 2—3 см от ее края. Нить проводят в косом направлении через ткань печени на ее диафрагмальную поверхность. Выведенную нить связывают с нитью расположенной на этой поверхности печени. Затем наискось от места выкалывания иглы в обратном направлении выполняют следующий сквозной шов. Выведенную нить также связывают со свободной нитью, находящейся на этой поверхности печени. Узлы должны располагаться на расстоянии 2—3 см друг от друга. Принцип этого метода состоит в сочетании элементов непрерывного и узлового швов.
39. [П] Шов Бабура. Шов Бабура. Толстую кетгутовую нить проводят через паренхиму печени с помощью полой иглы. При прохождении иглой ткани печени конец нити удерживают пинцетом. Иглу извлекают по тому же каналу и на расстоянии 2,5—3 см от него вновь проводят через ткань печени. На передней поверхности печени нити рассекают и связывают между собой.
Бека шов. Вдоль краев разреза печени накладывают пластинки (из биологического или синтетического материала), над которыми завязывают швы, проведенные через печень.
Березнеговского шов — обкалывание сосуда с последующим постепенным затягиванием лигатуры (при этом ткань печени прорезывается, а сосуд перевязывается).
Березова способ шва печени. После иссечения пораженного участка печень прошивают за клеммами петлеобразным швом толстой кетгутовой нитью. Поверхность разреза укрывают, подшивая с диафрагмальной поверхности прямоугольный лоскут брюшины на ножке.
Боровкова шов. Долю или сегмент печени прошивают длинной прямой иглой. Через паренхиму печени, обложенную покраю полоской капроновой ткани, протягивают только один длинный конец нити, а короткий остается свободным. Узлы завязывают с одной стороны до врезания капроновой ткани в , паренхиму печени (при этом сдавливаются внутриорганные сосуды доли).
Коффи шов. На поверхность печени у краев раны накладывают пучки кетгутовых нитей, над которыми завязывают швы, проведенные через рану печени.
Махачева шов—ушивание раны печени рантовидным швом с использованием апоневроза прямой мышцы живота в качестве прокладки для укрепления линии швов и укрытия культи печени.
Нисневича шов — непрерывный перекрестный цепочный шов. Накладывается длинной нитью с двумя иглами на концах так, чтобы перекресты образовались в глубине и на поверхности печени.
Овера шов — цепочный шов с прошиванием ткани печени непрерывной витью, концы которой проводят через петли той же нити ва поверхности печени.
Федорова шов. Ткань печени прокалывают двумя иглами с нитями навстречу друг другу. Под швы подкладывают сальник. Шов напоминает цепочку.
Источник