- Туберкулёз почек
- Причины туберкулёза почек
- Классификация туберкулёза почек
- Симптомы туберкулёза почек
- Диагностика туберкулёза почек
- Лабораторные методы диагностики
- Лечение туберкулёза почек
- Прогноз и профилактика туберкулёза почек
- Лечение туберкулеза органов мочеполовой системы. Профилактика туберкулезного поражения мочевыделительной системы
- Алена Герасимова (Dalles) Разработчик сайта, редактор
- Лечение урогенитального туберкулеза в Университетской клинике (Санкт-Петербург)
- Особенности медикаментозного лечения урогенитального туберкулеза
- Хирургическое лечение туберкулеза мочеполовых органов
- Контроль токсичности и побочных эффектов противотуберкулезного лечения
- Контроль за побочными эффектами
- Другие рекомендации по лечению урогенитального туберкулеза от специалистов Университетской клиники в СПб
- Прогноз излечения урогенитального туберкулеза
- Профилактика туберкулеза мочеполовой системы – рекомендации урологов из Университетской клиники в СПб
Туберкулёз почек
Туберкулёз почек — инфекционное заболевание, возникающее при поражении паренхимы почек микробами рода Mycobacterium (чаще всего Mycobacterium tuberculosis). Патология является внелегочной формой туберкулёза. По частоте поражения органы мочеполовой системы занимают второе место после легких. Несмотря на это, туберкулёз почек часто рассматривается как самостоятельное заболевание. Течение болезни отличается скудной симптоматикой, что является причиной поздней диагностики.
- Причины туберкулёза почек
- Классификация туберкулёза почек
- Симптомы туберкулёза почек
- Диагностика туберкулёза почек
- Лечение туберкулёза почек
- Прогноз и профилактика туберкулёза почек
Заболевание часто осложняется распространением инфекции по нижележащим отделам мочеполовой системы, включая мочеточники, мочевой пузырь, половые органы. Кроме того, возможно и контактное распространение процесса с возникновением абсцессов в забрюшинном пространстве, с вовлечением в процесс близко расположенных органов (печени, кишечника, лимфатических узлов).
Причины туберкулёза почек
Причина туберкулёза — инфекция, вызываемая микобактериями. Они способны вызывать специфическое воспаление в любом органе. Наиболее распространённый путь заражения туберкулёзом — воздушно-капельный. Это объясняет, почему чаще всего поражаются лёгкие, где возникает первичный очаг. В органы выделения возбудитель попадает с током крови. Гематогенный путь распространения инфекции вызывает двухстороннее поражение обеих почек. Однако выраженные изменения чаще наблюдаются с одной стороны.
Только у 36,5% пациентов обнаруживается первичный очаг в лёгких, в 70% случаев данные о легочном туберкулёзе отсутствуют. Возможно и первичное поражение почек, возникающее при первом контакте с инфекцией. Часть случаев обусловлена реактивацией микобактерий, попавших в организм много лет назад. Здоровый организм подавляет их размножение, ограничивая инфекцию в пределах микроскопических гранулём, возникающих в различных органах (чаще всего в лёгких). Их размер не превышает 3 мм, что объясняет отсутствие признаков заболевания на рентгенограммах грудной клетки.
Снижение иммунитета, вызванное различными внутренними или внешними факторами (заболевания, дефицит витаминов, травмы, кровопотеря, приём препаратов, подавляющих иммунитет, химиотерапия при раке и пр.), приводит к потере способности организма противостоять инфекции. Тяжесть поражения зависит от состояния иммунитета, вида микроба, его вирулентности.
Чаще всего туберкулёзные очаги располагаются в районе полюсов почки, в мозговом слое паренхимы. Возбудитель может мигрировать вглубь органа, образуя новые очаги. Микобактерии разрушают ткани почки, что приводит к возникновению сначала микроскопических, потом видимых невооружённым взглядом полостей (каверн или кист), заполненных творожистыми некротическими массами. Прорыв и дренирование полости в чашечно-лоханочную систему приводит к попаданию возбудителя в мочу и распространению инфекции вниз по мочевыводящим путям. Однако возможно и гематогенное поражение нижележащих органов.
Наличие возбудителя в моче приводит к воспалению слизистой оболочки чашечно-лоханочной системы (ЧЛС) почки и мочеточников. При этом образуются сужения — стриктуры, — нарушающие отток мочи. В тяжёлых случаях возникает непроходимость мочеточников с образованием гидронефроза.
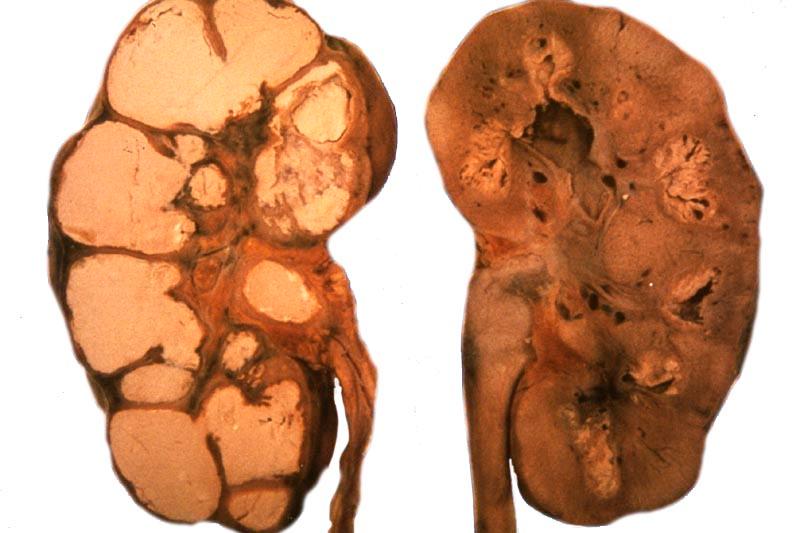
Прогрессирование заболевания приводит к тотальному поражению паренхимы почек, снижению функции органа, вплоть до почечной недостаточности. В запущенных случаях орган разрушается полностью, превращаясь в скопление мешков, заполненных гноем и творожистыми массами (аутонефроэктомия).
Другим вариантом заболевания является интерстициальный туберкулёз почек. Симптомы, характерные для бактериального поражения почек (дизурические явления, патологические изменения и микобактерии в моче), отсутствуют. Диагностика может представлять сложности, так как единственный надёжный способ — биопсия почечной ткани. Лечение, начатое вовремя, может остановить быстропрогрессирующую почечную недостаточность.
Классификация туберкулёза почек
В основном используется клиническая классификация туберкулёзных поражений мочеполовой системы, куда входит и туберкулёз почек. Диагностика заболевания с учётом классификации позволяет прогнозировать исход и успешность лечения.
Классификация туберкулёзных поражений почек включает следующие формы:
- туберкулёз почки с локализацией гранулём в паренхиме (стадия 1, недеструктивная форма, проводится консервативное лечение);
- туберкулёзный папиллит (стадия 2, начально-деструктивная форма, консервативная терапия в случаях без осложнений);
- кавернозный туберкулёз почек (стадия 3, деструктивная форма, выздоровление без оперативного вмешательства маловероятно);
- поликавернозный туберкулёз почек (стадия 4, тотальная деструкция почки, проводится хирургическое лечение, заключающееся в удалении органа).
Симптомы туберкулёза почек
Заболевание протекает незаметно, без выраженных симптомов, начинаясь исподволь, постепенно. Чаще всего пациенты жалуются на дизурические явления, неясные боли в пояснице, боку, животе. Локальные признаки не позволяют заподозрить туберкулёз почек. Симптомы (потеря массы тела, лихорадка, отсутствие аппетита), часто возникающие при легочной форме заболевания, встречаются редко.
Лабораторные симптомы включают в себя пиурию, макро- и микрогематурию. Характерные лабораторные признаки туберкулёза почек — стерильность мочи (микобактерии не растут на обычных питательных средах) и отсутствие эффекта от назначения антибактериальных препаратов (отсутствует чувствительность возбудителя к обычным антибиотикам). Нередко пациент годами получает лечение по поводу хронического пиелонефрита, под который маскируется туберкулёз почек.
Диагностика туберкулёза почек
Диагностика заболевания проводится с помощью неинвазивных и инвазивных методов исследования. К первым относятся рентгенография брюшной полости, внутривенная урография, УЗИ, МСКТ и МРТ. Инвазивный метод — биопсия почечной ткани — применяется редко, в спорных случаях.
Обзорная рентгенография грудной клетки и брюшной полости является методом с ограниченной эффективностью и в настоящее время применяется редко. Только в 10% случаев туберкулёз почки сопровождается активным туберкулёзом лёгких. В 25-50% случаев на рентгенограмме грудной клетки могут обнаруживаться признаки субклинического туберкулёза.
Обзорная рентгенография брюшной полости позволяет обнаруживать очаги кальцификации в почках, лимфатических узлах, предстательной железе, семенных пузырьках, абсцессы в паранефральной клетчатке, большой поясничной мышце, туберкулёзное поражение позвоночника. Кальцификация является частым косвенным признаком туберкулёза, иногда единственным. К сожалению, наличие очагов обызвествления обычно свидетельствует о запущенном процессе.
Форма и рентгенологические характеристики кальцинатов различны, от небольших вкраплений до тотального обызвествления органа (симптом «заштукатуренной» почки). Характерным признаком являются кальцинаты, имеющие долевой рисунок.
В целом метод потерял своё значение с появлением других, более информативных методов исследования.
Рентгенконтрастная внутривенная урография считается одним из самых информативных методов диагностики туберкулёза почек (специфичность около 88%). Преимущество метода заключается в способности диагностировать ранний туберкулёз почек. Симптомы, характерные для заболевания, — расширение и сглаживание контуров чашечно-лоханочной системы, эрозии на слизистой ЧЛС. В развернутой стадии ее контуры становятся более размытыми, неровными, словно поеденные молью. Наличие очагов казеозного некроза, дренирующихся через ЧЛС, обнаруживается при заполнении полости контрастом.
В запущенных случаях внутривенная урография позволяет обнаруживать каверны в ткани почек, стриктуры, фибротические изменения, крупные гранулёмы, кальцинаты, абсцессы, фистулы и свищи, сообщающиеся с другими органами брюшной полости.
Наличие стриктур нарушает отток мочи, может стать причиной гидронефроза. Урография при этом обнаруживает расширение ЧЛС, мочеточников, признаки гидронефротической трансформации.
Паранефральные абсцессы возникают при прорыве инфекции в клетчатку, окружающую почки. Дальнейшее распространение процесса приводит к поражению большой поясничной мышцы.
Урография незаменима для диагностики туберкулёза почек с наличием фистул и свищей. Они часто сообщаются с кишечником, лимфатическими сосудами, даже бронхами и плевральной полостью. Контраст, поступающий по ним, позволяет определить ход вновь образованного соустья.
УЗИ, МСКТ и МРТ. Эти методы также с успехом применяются для диагностики туберкулёза почек. Их возможности дополняют урографию, что позволяет получить более полную картину. Специфичность УЗИ составляет 59%, что меньше по сравнению с МСКТ и МРТ. МСКТ также позволяет проводить рентгенконтрастное исследование (внутривенная МСКТ- урография).
Лабораторные методы диагностики
Большое значение имеет обнаружение микобактерий в моче, это со 100%-ной точностью подтверждает туберкулёз почек. Диагностика дополняется бакпосевом на специальные среды (так как микобактерии растут медленно, результаты бакпосева оценивают через 3-4 недели), однако метод занимает много времени.
Полимеразная цепная реакция лишена такого недостатка. Результаты генетического исследования могут быть получены уже на следующий день после забора материала. Специфичность и чувствительность метода выше 90%, что с высокой точностью подтверждает туберкулёз почек. Лечение может быть назначено уже через несколько дней.
Лечение туберкулёза почек
Цель терапии — предотвращение дальнейшего распространения инфекции, предупреждение поражения почечной паренхимы и прогрессирующей почечной недостаточности. Лечение проводится стандартными противотуберкулёзными препаратами: «Изониазидом», «Рифампицином», «Пиразинамидом», «Этамбутолом», «Стрептомицином». Первые три в высокой концентрации выделяются с мочой, что объясняет более высокую эффективность лечения по сравнению с легочной формой болезни.
В запущенных случаях проводится хирургическое лечение, заключающееся в удалении части или всей почки.
Прогноз и профилактика туберкулёза почек
При своевременной диагностике и адекватной терапии туберкулёза почек прогноз благоприятный. Лучшие результаты достигаются в лечении молодых пациентов без сопутствующей патологии. Возраст и плохие социальные условия затрудняют лечение. ВИЧ значительно ухудшает прогноз вплоть до неблагоприятного.
Запущенные случаи почти всегда заканчиваются хронической почечной недостаточностью и другими осложнениями (распространение инфекции, амилоидоз почек, рак почек).
Профилактика туберкулёза любой локализации заключается в диспансерном наблюдении (флюорография, пробы Манту, вакцинация БЦЖ у детей). Не существует способов, предупреждающих туберкулёз почек. Лечение других форм болезни может предупредить распространение инфекции с поражением мочеполовой системы.
Источник
Лечение туберкулеза органов мочеполовой системы. Профилактика туберкулезного поражения мочевыделительной системы
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2021/03/lechenie-tuberkuleza-organov-mochepolovoj-sistemy.-avtor-foto-a.-gerasimova-dalles-1-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2021/03/lechenie-tuberkuleza-organov-mochepolovoj-sistemy.-avtor-foto-a.-gerasimova-dalles-1.jpg» title=»Лечение туберкулеза органов мочеполовой системы. Профилактика туберкулезного поражения мочевыделительной системы»>
Алена Герасимова (Dalles) Разработчик сайта, редактор
- Запись опубликована: 16.03.2021
- Время чтения: 1 mins read
Лечение урогенитального туберкулеза – сложная, но выполнимая задача. Подробно о терапии этого заболевания рассказывают ведущие урологи сети Университетских клиник в Санкт-Петербурге Дмитрий Александрович Демидов и Александр Валерьевич Коловангин.
Лечение урогенитального туберкулеза в Университетской клинике (Санкт-Петербург)
Терапия туберкулеза мочеполовой системы проводится с применением комбинации четырех препаратов: рифампицин, изониазид, пиразинамид и этамбутол.
По словам уролога Д. Демидова, сроки терапии в рекомендациях немного различаются. Например, с 1982 г. Американское торакальное общество и Центры по контролю за заболеваниями рекомендуют девятимесячный курс изониазида и рифампицина для обычного лечения туберкулеза в США. Однако для лечения мочеполового туберкулеза рекомендован более короткий курс химиотерапии – четыре или шесть месяцев.
Большинство специалистов рекомендуют одновременное назначение четырех препаратов курсом в течение шести месяцев:
- Изониазида в дозировке 10 мг/кг/сутки;
- Рифампицина в дозировке 10 мг/кг/сутки;
- Пиразинамида в дозировке 25 мг/кг/сутки;
- Этамбутола 20-25 мг/кг/сутки.
В случае другой кратности приема (возможен прием несколько раз в неделю, не ежедневный) дозировка и схема устанавливается лечащим врачом.
Особенности медикаментозного лечения урогенитального туберкулеза
Уролог А. Коловангин рассказывает, что Изониазид, рифампицин и пиразинамид, с этамбутолом или без него, обычно первоначально используются для лечения от шести до 12 недель. После 6–12-недельного курса изониазид и рифампин используются еще от 3 до 6 месяцев. Однако часто развивается резистентность, особенно к рифампицину, изониазиду.
При туберкулезе мочевыделительной системы стрептомицин и канамицин противопоказан ввиду нефротоксичности. В случае сочетанных инфекций назначаются другие антибиотики дополнительно и более коротким курсом (14 дней).
Препараты подбирают по возможности с учетом чувствительности. Во многих случаях отдают предпочтение фторхинолонам, но следует иметь в виду, что спарфлоксацин, моксифлоксацин не назначаются, поскольку имеют низкую концентрацию в моче. Предпочтительнее использовать офлоксацин, левофлоксацин.
Стандартный шестимесячный или девятимесячный курс медикаментозной терапии не подходит для пациентов, инфицированных ВИЧ, поскольку часто сообщается о рецидивах. Инфекция ВИЧ увеличивает риск осложнений туберкулеза и считается, что снижает эффективность противотуберкулезного лечения.
Например, в отличие от других пациентов, туберкулезная инфекция простаты у пациентов с синдромом приобретенного иммунодефицита в основном представляет собой абсцесс предстательной железы. Более того, часто наблюдаются вспышки туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ) у людей с ВИЧ-инфекцией (правда могут быть и у не ВИЧ-инфицированных), они связаны с более высокой смертностью.
Таким образом, следует применять другую стратегию к пациентам с МЛУ-ТБ, ВИЧ или другим пациентам с тяжелым иммунодефицитом. Пациенты с туберкулезом с множественной лекарственной устойчивостью нуждаются в лечении фторхинолонами, аминогликозидами и другими препаратами в течение 18-24 месяцев.
Гистологическое наблюдение – хороший метод контроля эффективности лечения. Для последующего наблюдения и оценки противотуберкулезного лечения успешно используются периодические трансректальные биопсии. Возможны вариации, например, цитология по результатам тонкоигольной аспирации ТАБП является подходящей альтернативой не только для диагностики, но и последующего наблюдения туберкулеза предстательной железы.
Противотуберкулезная терапия высокоэффективна и в большинстве случаев наступает излечение.
Рентгенография грудной клетки
Хирургическое лечение туберкулеза мочеполовых органов
По словам уролога Д. Демидова (Университетская клиника, Санкт-Петербург), хирургическое вмешательство требуется лишь в некоторых случаях. Хирургические операции проводятся:
- пациентам с осложненной стриктурой мочеточника и гидронефрозом, следует проводить раннее стентирование или чрескожную нефростомию;
- нефрэктомия рассматривается у пациентов с нефункционирующей почкой, сосуществующей почечно-клеточной карциномой и обширным заболеванием, вовлекающим всю почку;
- пациентам с туберкулезом яичек и придатков яичка может потребоваться хирургическое вмешательство.
- обширное поражение предстательной железы и уретры может быть устойчивым к химиотерапии, поэтому иногда применяется инвазивное вмешательство.
При поражении туберкулезом различных отделов мочевыделительной системы применяют свои рекомендации. Например, пациентам с диагнозом туберкулез уретры следует назначать противотуберкулезную терапию (ПТТ) в течение как минимум шести недель до любого хирургического вмешательства, чтобы предотвратить реактивацию латентного очага в плотной рубцовой ткани.
Стриктуры можно лечить обычными способами, как и любые стриктуры уретры. Однако при наличии плотного фиброзного рубца, затрагивающего уретру и периуретральную ткань, может быть предпочтительнее уретропластика. Сроки уретропластики четко не определены. Тем не менее, все реконструктивные процедуры на мочеполовых путях выполняются после первых четырех-шести недель ПТТ.
Контроль токсичности и побочных эффектов противотуберкулезного лечения
Общие побочные эффекты противотуберкулезных препаратов:
- Изониазид: гепатит, токсическая невропатия, головная боль;
- Рифампицин: моча красно-оранжевого цвета, артралгии;
- Пиразинамид: болезненные суставы из-за гиперурикемии;
- Этамбутол: зрительная невропатия.
Контроль за побочными эффектами
По мнению А. В. Коловангина (Университетская клиника, СПб), при лечении урогенитального туберкулеза важно следить за побочными эффектами. Часто встречаются следующие ситуации:
- Гепатотоксичность возникает при применении изониазида, рифампицина и пиразинамида. К факторам риска развития гепатотоксичности относят пожилой возраст, недостаточное питание (низкий вес) и алкогольные заболевания печени. Поэтому функциональную оценку печени следует проводить каждые 2 месяца. Прием препаратов необходимо немедленно прекратить, если имеются выраженные изменения в биохимических анализах и/или функциональных тестах.
- Периферическая невропатия возникает из-за изониазида и этамбутола, в качестве профилактики назначается пиридоксин и другие витамины группы В.
- Аллергические реакции могут возникать при применении любых противотуберкулезных препаратов. Для повторного введения препарата следует провести десенсибилизацию.
Пиридоксин
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2021/02/piridoksin.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2021/02/piridoksin.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2021/02/piridoksin.jpg» alt=»Пиридоксин» width=»900″ height=»552″ srcset=»https://unclinic.ru/wp-content/uploads/2021/02/piridoksin.jpg 900w, https://unclinic.ru/wp-content/uploads/2021/02/piridoksin-768×471.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Лечение туберкулеза органов мочеполовой системы. Профилактика туберкулезного поражения мочевыделительной системы»> Пиридоксин
Другие рекомендации по лечению урогенитального туберкулеза от специалистов Университетской клиники в СПб
- Пациенты должны строго соблюдать режим приема лекарств, а также сбалансированную диету.
- Для пациентов, которые самостоятельно не могут контролировать процесс лечения, следует использовать тактику, когда им назначаются лекарства под непосредственным наблюдением медицинских работников.
- Пациенты должны получить соответствующие знания о побочных эффектах противотуберкулезных препаратов и должны немедленно проконсультироваться с урологом случае развития каких-либо побочных эффектов.
- Освобождение от микобактерий обычно происходит примерно через 4 недели после начала приема соответствующих лекарств. Информируйте пациентов о том, что туберкулез мочеполовых органов может вызывать бесплодие у женщин, и рассмотрите генитальный туберкулез у партнера мужского пола, если у женщины есть постоянные, опухшие, болезненные паховые лимфатические узлы и нет очевидного источника инфекции.
- Важно рассмотреть региональную лекарственную устойчивость перед началом приема лекарств.
- При туберкулезе яичек моча обычно очищается от инфекционных организмов в течение 2 недель после начала лечения.
- При туберкулезе предстательной железы необходимы периодические проверки на семенные культуры необходимы, и если результаты оказываются положительными через 3 месяца, подозревают либо бактериальную резистентность к действующему режиму препаратов, либо несоблюдение режима лечения. Кроме того, для обеспечения эффективности лечения необходимо проводить повторные трансректальные ультразвуковые биопсии предстательной железы под контролем УЗИ мошонки.
- Особую осторожность следует проявлять пациентам с нарушением функции почек. Пациентам со сниженной функцией почек следует избегать применения стрептомицина и аналогичных аминогликозидов, поскольку они вызывают ототоксичность и нефротоксичность. Кроме того, этамбутол может вызвать необратимый неврит зрительного нерва, что делает необходимым снижение его дозы в зависимости от скорости клубочковой фильтрации (СКФ). Рифампицин, изониазид, пиразинамид, протионамид и этионамид могут назначаться пациентам с нарушением функции почек, поскольку они выводятся с желчью, а метаболиты не выводятся почками.
- Пациентам с тяжелым поражением мочевого пузыря и наличием стриктур может потребоваться назначение стероидов. Если пациент находится на рифампицине, рекомендуется высокая доза преднизолона, так как рифампицин снижает биодоступность и эффективность преднизолона примерно до 66%.
- Исключить злокачественные патологии необходимо, если имеются язвы половых органов.
Прогноз излечения урогенитального туберкулеза
По мнению уролога Д. Демидова, работающего в Университетской клинике в СПб, прогноз туберкулеза мочеполовой системы отличный у следующих групп:
- молодых пациентов;
- своевременно выявленных случаев на ранних стадиях инфекции;
- пациентов без сопутствующих заболеваний;
- пациентов с хорошей лекарственной комплаентностью.
Прогноз хуже при запущенной стадии. Раннее выявление и лечение противотуберкулезными препаратами снижают смертность на 2,2%. Рецидив с течением времени может произойти в случаях урогенитального туберкулеза даже если по результатам контроля лечения моча стерильна.
Частота рецидивов без нефрэктомии составляет 6%, частота рецидивов с нефрэктомией составляет менее 1%. Поэтому пациентам перенесшим туберкулез мочевыделительной системы посев микобактерий мочи/ПЦР следует проводить каждые 6-12 месяцев в течение 10 лет после завершения противотуберкулезной терапии.
Профилактика туберкулеза мочеполовой системы – рекомендации урологов из Университетской клиники в СПб
По мнению урологов сети Университетских клиник в Санкт-Петербурге Дмитрия Александровича Демидова и Александра Валерьевича Коловангина, туберкулез мочеполовой системы можно во многих случаях предотвратить с помощью:
- вакцинации БЦЖ;
- скрининга пациентов из эндемичного региона с симптомами туберкулеза;
- использования презервативов, если один из партнеров поражен туберкулезом.
Источник