- Рожистое воспаление: как обнаружить и вылечить
- Что такое рожа
- Признаки воспаления
- Осложнения и последствия болезни
- Диагностика и лечение патологии
- Рожистое воспаление при лимфедеме
- Факторы риска рожистого воспаления
- Симптомы
- Диагноз
- Дифференциальный диагноз
- Лечение
- Профилактика рецидивов
- Способы лечения рожистого заболевания
- Общая информация
- Краткое описание
- Автоматизация клиники: быстро и недорого!
- Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
- Классификация
- Диагностика (амбулатория)
- Диагностика (стационар)
- Дифференциальный диагноз
- Лечение
- Лечение (амбулатория)
- Лечение (скорая помощь)
- Лечение (стационар)
- Госпитализация
- Информация
- Источники и литература
- Информация
Рожистое воспаление: как обнаружить и вылечить
Инфекция, которую провоцируют некоторые виды стрептококков, может передаваться от зараженных людей или развиваться после ослабления собственного иммунитета. Рожистое воспаление отличается характерными дерматологическими признаками, благодаря чему диагностируется врачом уже на первом приеме. При своевременной терапии болезнь протекает легко. В большинстве случаев требуется покупать антибиотики широкого спектра действия.
Что такое рожа
Это распространенное бактериальное поражение слизистых оболочек или кожи с развитием ограниченных серозных очагов воспаления. Болезнь часто сопровождается лихорадкой и симптомами общей интоксикации. Возникает в любом возрасте. Возбудитель процесса — стрептококковая инфекция. Это может быть своя условно патогенная микрофлора либо микробы, полученные извне. Риск рожистого воспаления повышается:
при механических травмах кожи: царапинах, расчетах, шрамах, рубцах;
при острых или хронических тонзиллитах;
при наличии кариозных зубов;
при насморке и синуситах;
Поражению кожи и слизистых стрептококками благоприятствуют антисанитарные условия: редкое мытье рук, пренебрежение правилами личной гигиены. Установлено, что в теплое время года рожистое воспаление возникает чаще. Инфекции способствуют также скачки иммунитета, прием некоторых медикаментозных средств, например, иммуносупрессивных или стероидных гормонов.
Признаки воспаления
В большинстве случаев рожа возникает внезапно: в течение нескольких часов. Реже ей предшествует инкубационный период до 3–5 суток. Первые симптомы болезни характерны для гриппа и многих других инфекций:
повышение температуры тела;
увеличение регионарных лимфатических узлов.
Интоксикация и лихорадка развиваются из-за повышения активности патогенов и выброса в кровь множества их антигенов. Иммунная система реагирует на рост стрептококков, как и на другие инородные агенты. В течение 1–2 дней плохое самочувствие сохраняется, затем к нему присоединяются другие симптомы:
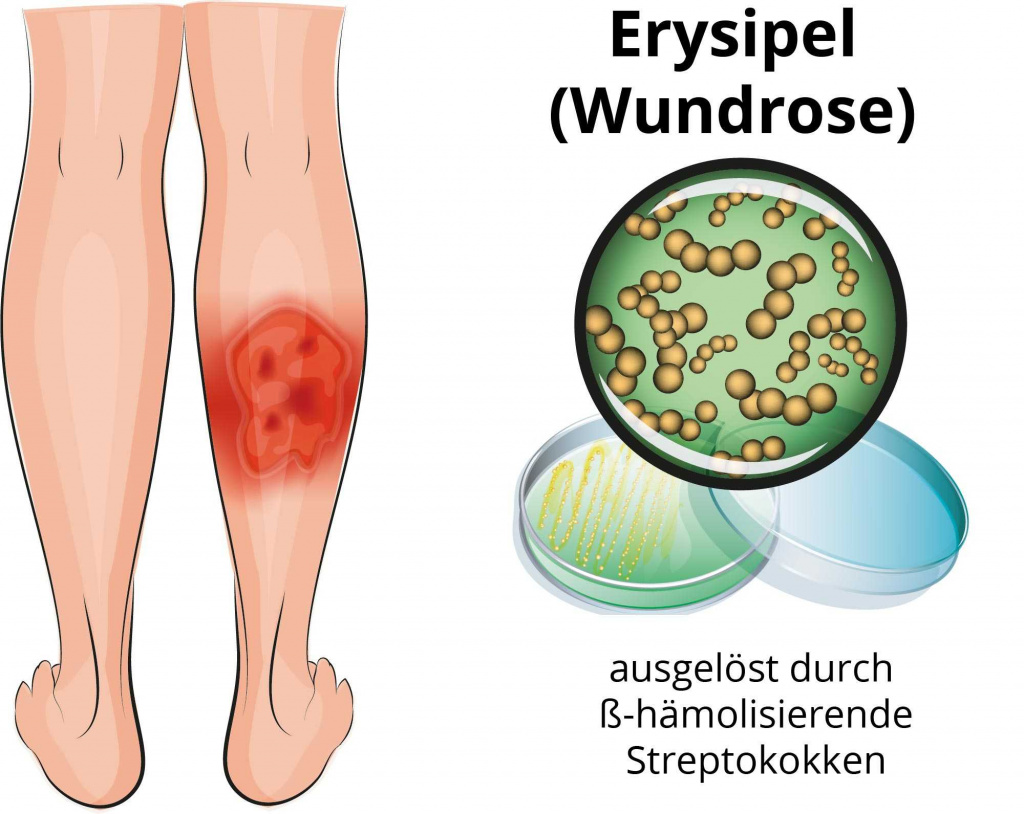
На голени, бедре, области грудной клетки, реже: в области наружных половых органов, на руке, волосистой части головы или на лице появляется резкое жжение, зуд, отек, ощущение распирания, кожа краснеет.
В области очага формируется эритема — большое пятно с рваными краями, напоминающими языки пламени или участки суши на географической карте. Поверхность его уплотняется, цвет становится более темным: синевато-красным или бурым. При надавливании чувствуется болезненность.
При серозной форме воспаления эритема не имеет изъязвлений или пузырей. Геморрагические воспаления провоцируют множественные мелкие кровоизлияния. При буллезной роже на поверхности очага появляются полупрозрачные волдыри с жидкостью, многие из которых лопаются с отделением сукровицы или гноя. Иногда на месте пузырьков остаются мелкие язвочки, а потом формируются шрамы.
Острый период воспаления продолжается 1–2 недели. При легкой форме болезни самочувствие быстро нормализуется. При средней и тяжелой степени лихорадка сохраняется длительное время, возможно появление приступов рвоты, нарушение координации движений из-за токсического шока.
Выздоровление происходит постепенно:
сначала исчезают симптомы лихорадки;
нормализуется аппетит, восстанавливаются физические силы;
кожное воспаление уменьшается, отечность рассасывается, лимфатические узлы приходят в норму;
темный цвет покровов сохраняется еще некоторое время, место рожи остается шелушащимся, пигментированным до 2–4 недель.
При рецидивирующем процессе воспаление развивается вновь после недолгого периода ремиссии: от нескольких суток до 2 лет. Повторные очаги возникают на том же месте или перемещаются по телу. Единичные воспаления называют локализованными, если их много — распространенными.
Осложнения и последствия болезни
У детей, пожилых, людей с венозной недостаточностью рожистые воспаления протекают более тяжело, чаще длятся до 1 месяца и больше, склонны к рецидивированию, переходу в хронические формы. В острые периоды болезнь грозит потерей сознания, комой. Среди частых осложнений рожистого воспаления:
воспаление вен — флебит;
образование трофических язв, абсцессов, флегмон;
последствиями геморрагических и буллезной форм становятся шрамы.
Иногда рожа провоцирует последующий гиперкератоз, экземы, слоновость — хронический отек нижних конечностей.
Диагностика и лечение патологии
С жалобами на развитие воспаления обращаются к дерматологу или врачу общей практики. Диагноз устанавливается на основе имеющихся симптомов после осмотра и получения общего анализа крови. При роже не требуется специфическое исследование на выявление возбудителя, так как стрептококки присутствуют в организме большинства людей, являясь частью условно патогенной микрофлоры.
Лечат рожистое воспаление в неосложненных случаях амбулаторно:
Назначают курсы антибиотиков: купить врач рекомендует цефалоспорины, фторхинолоны или макролиды. Принимать таблетки необходимо 10–14 суток.
При язвочках и пузырях очаги обрабатывают антисептиками, средствами с пантенолом.
Для ускорения рубцевания повреждений и предотвращения гиперкератоза применяют парафиновые аппликации, УВЧ-терапию и другие физиопроцедуры.
Какие-либо мази использовать без одобрения врача при роже нежелательно, так как это может дополнительно раздражать кожные покровы.
При тяжелой форме болезни показана госпитализация. Кроме этиотропной терапии ослабленным людям и детям назначают курсы витаминов, антигистаминных препаратов, иммуномодуляторов.
Прогноз лечения зависит от индивидуального состояния организма. Острое рожистое воспаление хорошо поддается терапии, при выполнении гигиенических требований и соблюдении схемы приема лекарств, редко переходит в хроническую форму.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Источник
Рожистое воспаление при лимфедеме
Используйте навигацию по текущей странице

Рожа, как таковая, в основном лечится антибиотиками. Профилактика рецидивов является важной задачей. Поскольку лимфедема является основным фактором риска рецидива, необходимо проводить ее настойчивое лечение.
Факторы риска рожистого воспаления
Лимфатическая система играет важную роль в защите организма от инфекции. Застой лимфы при лимфедеме способствует проникновению инфекции в расширенные лимфатические капилляр. Инфекционные осложнения в основном бактериальные, чаще всего это рожа (целлюлит), а иногда и лимфангит (воспаление лимфатических сосудов). Чаще всего возбудителем рожистого воспаления является β-гемолитический стрептококк (группы A, C, G). Бактериальным осложнениям способствует обилие белков, характерных для отека, при лимфатической недостаточности, связанной с затрудненным лимфатическим оттоком. Это высокое содержание белка в межтканевой жидкости является идеальной питательной средой для роста бактерий.
Рожистое воспаление-это дермо-гиподермальный бактериальная инфекция без вовлечения поверхностного апоневроза. Рожа осложняет лимфедему в 30% случаев и отягощает ее течение.
При лимфедеме хроническое воспаление кожи присутствует очень часто, оно может быть и не связано с инфекцией, а только с застоем лимфы. Однако наличие стрептококка в измененной коже всегда является фактором риска рожистого воспаление. А применение гормональных мазей на коже у больных лимфедемой может спровоцировать глубокое гнойно-некротическое поражение подкожной клетчатки и фасций.
Симптомы
Рожа часто возникает внезапно, с выраженными системными признаками — лихорадка >38 ° 5, озноб и общее недомогание. Местные признаки развиваются в течение нескольких часов: краснота, местное повышение температуры, болезненность и быстрое распространение поражения, с центробежным расширением в течение нескольких дней. Рожистое воспаление может начаться в любой стадии лимфедемы и может распространяться на все или часть измененных кожных тканей.
Диагноз
Диагноз рожи устанавливается клинически:
Внезапное возникновение воспалительного поражения, которое распространяется в течение нескольких дней, которому предшествует или сопутствует лихорадка и озноб, а также общее недомогание.
Стрептококк выделяется только от 4% до 35% случаев у больных рожистым воспалением. Если используются наиболее сложные методы (иммунофлуоресценция, полимеразная цепная реакция), тогда стрептококк выделяют с частотой от 70% до 80%.
Дифференциальный диагноз
Рожа должна быть дифференцирована от других инфекций, иногда наблюдаемых при лимфедеме, таких как лимфангит, чаще всего стрептококковый (реже стафилококковый) или некротизирующий фасциит (чаще всего стрептококковый).
Лимфангит характеризуется возникновением воспалительной полосы (красной, горячей и болезненной), по ходу поверхностных лимфатических сосудов (которые сами являются спутниками поверхностной венозной системы). Сопровождается лихорадкой. Нет распространения поражения в глубокие ткани.
Другие острые формы дермо-гиподермальных бактериальных инфекции, вызванные Erysipelotrix rhusiopathiae (рожа свиней), бактерией pasteurella multocida, и borrelia borgdorferi. Они имеют меньшую воспалительную и лихорадочную клиническую презентацию без типичной хронологии рожистого воспаления.
Таким образом, диагностика рожи носит исключительно клинический характер и не требует каких-либо лабораторных исследований, в частности, бактериологических.
Лечение
Антибактериальное лечение проводится таблетками амоксициллина (3-4.5 г/сут, в 3 приема) в течение двух недель.
Госпитализация необходима, если:
- Есть сомнения относительно диагноза, или есть серьезные системные признаки, сопутствующие заболевания или социальный контекст, который делает домашнее лечение пациента невозможным.
- Лихорадка сохраняется в течение более 72 часов. В таких случаях проводится лечение внутривенным пенициллином г (10-20 млн ед в 4-6 инфузий в день).
Профилактика рецидивов
Рожистое воспаление при лимфедеме часто повторяется и усугубляет ее течение. Чтобы избежать рецидивов рожи проводится лечение пролонгированными пенициллинами. (Экстенциллин или Ретарпен по 1 грамму в неделю 4 недели в период возможного обострения).
Лечение лимфедемы с помощью консервативных и хирургических методов, поддержание заболевания без прогрессирование способствует снижению вероятности рецидивов рожистого воспаления.
Источник
Способы лечения рожистого заболевания
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Общая информация
Краткое описание
Рожа (англ. еrysipelas) – инфекционная болезнь человека, вызываемая β-гемолитическим стрептококком группы А и протекающая в острой (первичной) или хронической (рецидивирующей) форме с выраженными симптомами интоксикации и очагового серозного или серозно-геморрагического воспаления кожи и слизистых оболочек [1].
Соотношение кодов МКБ-10 и МКБ-9 (в случае количества кодов более 5 – выделить в приложение к клиническому протоколу):
| МКБ-10 | МКБ-9 | ||
| Код | Наименование | Код | Наименование |
| А46.0 | Рожа | 035 | Рожа |
Дата разработки протокола:2016 год.
Пользователи протокола: инфекционисты, терапевты, врачи общей практики, врачи скорой неотложной помощи, фельдшера, хирурги, дерматовенерологи, акушер-гинекологи, физиотерапевты.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация рожи (Черкасов В.Л., 1986) [2].
По кратности течения:
· первичная;
· повторная (при повторении заболевания через два года и более после первичного заболевания или в более ранние сроки, но при иной локализации процесса);
· рецидивирующая (рецидивы возникают в период от нескольких дней до 2-х лет при одной и той же локализации процесса. Часто рецидивирующая рожа – 3 рецидива и более в год при одной и той же локализации процесса). Ранние рецидивы рожи возникают в первые 6 месяцев от начала болезни, поздние – после 6 месяцев.
По характеру местных проявлений:
· эритематозная;
· эритематозно-буллёзная;
· эритематозно-геморрагическая;
· буллёзно-геморрагическая.
По локализации местного процесса:
· лица;
· волосистой части головы;
· верхних конечностей (по сегментам);
· нижних конечностей (по сегментам);
· туловища;
· половых органов.
По степени тяжести:
· лёгкая (I);
· среднетяжёлая (II);
· тяжёлая (III).
По распространённости местных проявлений:
· локализованная (местный процесс захватывает одну анатомическую область (например, голень или лицо));
· распространённая (мигрирующая) (местный процесс захватывает несколько смежных анатомических областей);
· метастатическая с возникновением отдалённых друг от друга очагов воспаления например, голень, лицо и т.д.).
Осложнения рожи:
· местные (абсцесс, флегмона, некроз, флебит, периаденит и др.);
· общие (сепсис, ИТШ, тромбоэмболия лёгочной артерии, нефрит и др.).
Последствия рожи:
· стойкий лимфостаз (лимфатический отёк, лимфедема);
· вторичная слоновость (фибредема).
В развернутом клиническом диагнозе указывается наличие сопутствующих заболеваний.
Примеры формулировки диагноза:
Первичная рожа правой половины лица, эритематозно-буллёзная форма, средней степени тяжести.
Рецидивирующая рожа левой голени и стопы, буллезно-геморрагическая форма, тяжелой степени тяжести. Осложнения: Флегмона левой голени. Лимфостаз.
Сопутствующее заболевание: Эпидермофития стоп.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии[1,2,4,6,7]
Жалобы:
· повышение температуры тела до 38 — 40°С;
· озноб;
· головная боль;
· слабость, недомогание;
· мышечные боли;
· тошнота, рвота;
· парестезии, чувство распирания или жжения, неинтенсивные боли, покраснение в области кожи.
Анамнез:
· острое начало болезни.
Провоцирующие факторы:
· нарушения целостности кожных покровов (ссадины, царапины, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· эмоциональные стрессы.
Предрасполагающие факторы:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Физикальное обследование:
Эритематозная форма рожи:
· эритема (четко отграниченный участок гиперемированной кожи с неровными границами в виде зубцов, языков пламени, «географической карты»);
· инфильтрация, напряжение кожи, умеренная болезненность при пальпации (больше по периферии), местное повышение температуры в области эритемы;
· «периферический валик» в виде инфильтрированных и возвышающихся краев эритемы;
· отек кожи, распространяющийся за пределы эритемы;
· региональный лимфаденит, болезненность при пальпации в области региональных лимфоузлов, лимфангит;
· преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
· отсутствие выраженных болей в очаге воспаления в покое.
Эритематозно-буллезная форма рожи:
· пузыри (буллы) на фоне рожистой эритемы (см. выше).
Эритематозно-геморрагическая форма рожи:
· кровоизлияния различных размеров (от небольших петехий до обширных сливных геморрагий) в кожу на фоне рожистой эритемы (см. выше).
Буллезно-геморрагическая форма рожи:
· пузыри (буллы) разных размеров на фоне рожистой эритемы, заполненные геморрагическим или фиброзно-геморрагическим экссудатом;
· обширные кровоизлияния в кожу в области эритемы.
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота),
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
· выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования[1,2,5,7]:
· общий анализ крови (ОАК): умеренный лейкоцитоз с нейтрофильным сдвигом формулы влево, умеренное повышение скорости оседания эритроцитов (СОЭ);
· общий анализ мочи (ОАМ): в тяжелых случаях – олигурия и протеинурия, в осадке мочи – эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
Инструментальные исследования: не специфичны.
Диагностический алгоритм: (схема)
Алгоритм диагностического поиска при наличии у больного эритемы
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне[1,2]
Жалобы:
· лихорадка (Т 38-40 о С);
· озноб;
· слабость;
· вялость;
· недомогание;
· головная боль;
· нарушение сна;
· снижение аппетита;
· ломота в теле;
· тошнота и рвота;
· нарушение сознания;
· судороги;
· парестезии, чувство распирания или жжения, неинтенсивные боли, покраснение, наличие высыпаний в области кожи.
Анамнез:
· острое начало болезни.
Наличие провоцирующих факторов:
· нарушения целостности кожных покровов (ссадины, царапины, раны, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· лучевая терапия;
· эмоциональные стрессы.
Наличие предрасполагающих факторов:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Физикальное обследование:
· Местный процесс (возникает через 12-24 часа от начала заболевания) — боль, гиперемия и отек пораженного участка кожи (в области лица, туловища, конечностей и в отдельных случаях – на слизистых оболочках).
Эритематозная форма:
· Пораженный участок кожи характеризуется эритемой, отеком и болезненностью. Эритема равномерной яркой окраски с четкими границами с тенденцией к периферическому распространению, возвышается над интактной кожей. Ее края неправильной формы (в виде «языков пламени», «географической карты»). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная форма:
· Начинается так же, как и эритематозная. Однако спустя 1-3 суток с момента заболевания на месте эритемы происходит отслойка эпидермиса и образуются различных размеров пузыри, заполненные серозным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма:
· На фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическая форма:
· Протекает подобно эритематозно-буллезной форме, однако образующиеся в процессе заболевания на месте эритемы пузыри заполнены не серозным, а геморрагическим экссудатом.
· Регионарный лимфаденит (увеличение и болезненность регионарных по отношению к пораженному участку кожи лимфатических узлов).
· Лимфангит (продольной формы изменения кожи, сопровождающиеся гиперемией, уплотнением и болезненностью).
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота);
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования [1,2,4,5,7]
· ОАК: лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, тромбоцитопения, увеличение СОЭ.
· ОАМ: протеинурия, цилиндрурия, микрогематурия (при тяжелом течении заболевания в результате токсического поражения почек).
· С-реактивный белок: повышение содержания.
· биохимический анализ крови (по показаниям): определение содержания общего белка, альбумина, электролитов (калий, натрий), глюкозы, креатинина, мочевины, остаточного азота).
· коагулограмма: при нарушениях в сосудисто-тромбоцитарном, прокоагулянтном, фибринолитическом звеньях у больных с тяжелыми геморрагическими формами рожи – определение времени свертывания крови, активированного частичного тромбопластинового времени, протромбинового индекса или отношения, фибриногена, тромбинового времени.
· сахар крови (по показаниям);
· иммунограмма (по показаниям).
Инструментальные исследования
· ЭКГ (по показаниям);
· рентгенография органов грудной клетки (по показаниям);
· УЗИ органов брюшной полости, почек (по показаниям).
Диагностический алгоритм
Алгоритм диагностического поиска при наличии у больного эритемы
Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ.
Перечень дополнительных диагностических мероприятий:
· биохимический анализ крови: С-реактивный белок, общий белок, альбумин.
При развитии ОПН — калий, натрий, глюкоза, креатинин, мочевина, остаточный азот;
При нарушениях в сосудисто-тромбоцитарном звене: коагулограмма –время свертывания крови, активированное частичное тромбопластиновое время, протромбиновый индекс или отношение, фибриноген, тромбиновое время.
·сахар крови (по показаниям);
·иммунограмма (по показаниям).
Инструментальные исследования
·ЭКГ (по показаниям);
·рентгенография органов грудной клетки (по показаниям);
·УЗИ органов брюшной полости, почек (по показаниям).
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Флегмона | Общие симптомы: острое начало, выраженные симптомы интоксикации, лихорадка, эритема с отеком, изменения в общем анализе крови (нейтрофильный лейкоцитоз, повышение СОЭ) | Консультация хирурга | В месте локализации процесса возникает сильная, иногда пульсирующая боль, резкая болезненность при пальпации. Гиперемия кожи не имеет чётких границ, более яркая в центре, развивается на фоне чрезмерно плотного инфильтрата. Позднее инфильтрат размягчается и выявляется флюктуация. Характерен гиперлейкоцитоз с значительным нейтрофильным сдвигом влево, значительно повышенной СОЭ. |
| Тромбофлебит подкожных вен | Эритема, отек, локальная болезненность | консультация хирурга/сосудистого хирурга, |
(рожа свиней)
Эпид.данные: микротравмы кожи при обработке мяса или рыбы, пребывания в природных очагах эризипелоида.
в анамнезе-хронический тонзиллит
Дифференциальной диагноз при локализации рожи на лице
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Отек Квинке | Общие симптомы: эритема, отек | Консультация аллерголога | Внезапное начало, гиперемия и плотный отек, при надавливании которого ямка не образуется. Анамнез: связь с употреблением тех или иных продуктов питания, медпрепаратов и т.д. |
| Периостит верхней челюсти. | Эритема, отек, локальная болезненность | Консультация стоматолога/челюстно-лицевого хирурга | Формирование поднадкостничного абсцесса, отек околочелюстных мягких тканей, боль области пораженного зуба с иррадиацией в ухо, висок, глаз. |
| Абсцедирующийфурункул носа | Эритема, отек, лихорадка | Консультация лор-врача | Через 3-4 дня на верхушке инфильтрата может появиться гнойник, представляющий собой стержень фурункула. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амоксициллин (Amoxicillin) |
| Бензилпенициллин (Benzylpenicillin) |
| Ванкомицин (Vancomycin) |
| Варфарин (Warfarin) |
| Гентамицин (Gentamicin) |
| Гепарин натрия (Heparin sodium) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Ибупрофен (Ibuprofen) |
| Имипенем (Imipenem) |
| Индометацин (Indomethacin) |
| Клавулановая кислота (Clavulanic acid) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Лоратадин (Loratadine) |
| Мебгидролин (Mebhydrolin) |
| Меглюмин (Meglumine) |
| Меропенем (Meropenem) |
| Натрия хлорид (Sodium chloride) |
| Нимесулид (Nimesulide) |
| Парацетамол (Paracetamol) |
| Пентоксифиллин (Pentoxifylline) |
| Преднизолон (Prednisolone) |
| Рокситромицин (Roxithromycin) |
| Спирамицин (Spiramycin) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тейкопланин (Teicoplanin) |
| Триметоприм (Trimethoprim) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цефазолин (Cefazolin) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эноксапарин натрия (Enoxaparin sodium) |
| Эритромицин (Erythromycin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J04AB) Антибиотики |
| (J01F) Макролиды и линкозамиды |
| (J01E) Сульфаниламиды и триметоприм |
| (J01A) Тетрациклины |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ**
Тактика лечения [1, 2, 8].
В амбулаторных условиях осуществляется лечение легких форм рожи.
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета: общий стол (№ 15), обильное питьё. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия. При лечении больных в условиях поликлиники целесообразно назначать один из нижеперечисленных антибиотиков:
· бензилпенициллина натриевая соль 1 000000 ЕД х 6 раз/сутки, в/м, 7-10 дней [УД – А];
или
· амоксициллин/клавуланат внутрь по 0,375- 0,625 г через 2-3/раз в сутки 7-10 дней [УД – А];
или макролиды:
· эритромицин внутрь по 250-500 мг 4 раза/сутки 7-10 дней [УД – А];
· азитромицин внутрь – в 1-й день по 0,5 г, затем в течение 4 дней – по 0,25 г один раз в день (или по 0,5 г в течение 5 дней) [УД – А],
или
· спирамицин внутрь – по 3 млн. МЕ два раза в сутки (курс лечения 7-10 дней) [УД – А]
или
· рокситромицин внутрь – по 0,15 г два раза в день (курс лечения 7-10 дней) [УД – А]или др.
или фторхинолоны:
· левофлоксацин внутрь – по 0,5 г (0,25 г) 1-2 раза в день (курс лечения 7-10 дней) [УД – А].
Патогенетическая терапия:
Нестероидные противовоспалительные препараты (противопоказаны при геморрагических формах рожи):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь, в течение 10–15 дней [ УД – В]
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В]
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [ УД – В]
или
· ибупрофен по 0,2г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Симптоматическая терапия при лихорадке, один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, внутрь [УД – В];
или
парацетамол 500 мг, внутрь [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки[УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки[УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01г внутрь 1 раз в сутки [УД-B].
Перечень основных лекарственных средств
Антибактериальная терапия:
· бензилпенициллина натриевая соль, порошок для приготовления раствора для внутримышечного введения во флаконе 1000000 ЕД [УД – А];
или
· амоксициллин/клавуланат 375мг, 625 мг, внутрь [УД – А];
или
· азитромицин250 мг, внутрь [УД – А];
или
· эритромицин 250мг, 500 мг, внутрь [УД – А];
или
· спирамицин 3 млн. МЕ, внутрь [УД – А];
или
· рокситромицин 150мг, внутрь [УД – А];
или
· левофлоксацин 250 мг, 500 мг, внутрь [УД – А].
Перечень дополнительных лекарственных средств
· индометацин 25 мг, внутрь [УД – В];
или
· диклофенак 25 мг,100мг, внутрь [УД – В];
или
· нимесулид 100 мг внутрь [УД – В];
или
· ибупрофен 200 мг, 400 мг, внутрь [УД – А];
или
· парацетамол 500 мг, внутрь [УД – А];
или
· мебгидролин, 100 мг, внутрь [УД-С];
или
· хифенадин, 25 мг, внутрь [УД-D];
или
· хлоропирамин 25 мг, внутрь [УД – С];
или
· лоратадин 10 мг, внутрь [УД – В];
или
· цетиризин 5-10 мг, внутрь [УД – В].
Таблица сравнения препаратов
| Класс | МНН | Преимущества | Недостатки | УД |
| Антибиотик, биосинтетические пенициллины | бензилпенициллина натриевая соль | Активен в отношении грам «+» кокков (стрептококков) | Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. | А |
| Антибиотик, комбинированный пенициллин | амоксициллин/клавуланат | Обладает широким спектром антибактериального действия. Активен в отношении грам «+», грам «-» м/о. | Побочные явления (очень редки и выражены слабо): нарушение функции желудочно-кишечного тракта (тошнота, диарея, рвота), аллергические реакции (эритема, крапивница) | А |
| Макролиды | эритромицин | Активен в отношении грам «+», грам «-» м/о. | Низкая активность к Escherichia coli, Pseudomonas aeruginosa, Shigella spp., Salmonella spp., Bacteroides fragilis, Enterobacter spp. и др. | А |
| азитромицин | Активен в отношении грам«+». Быстро всасывается из ЖКТ, что обусловлено его устойчивостью в кислой среде и липофильностью. | Низкая активность к анаэробным патогенам | А | |
| спирамицин | Активен в отношении Streptococcusspp.(в т.ч. Streptococcus pneumoniae) | низкая активность к анаэробным патогенам. | А | |
| рокситромицин | Активен в отношении грам «+», грам «-» м/о. | низкая активность к анаэробным патогенам | А | |
| Фторхинолоны | левофлоксацин | Активен в отношении грам «+», грам «-» м/о. | низкая активность к анаэробным патогенам. | А |
| Антигиcтаминные препараты | мебгидролин | Антигистаминное и противоаллергическое действие | абсолютное противопоказание — язвенная болезнь желудка, двенадцатиперстной кишки, гиперацидный гастрит, неспецифический язвенный колит. | С |
| хифенадин | Антигистаминное и противоаллергическое действие. | Побочные эффекты: повышенная утомляемость, головокружение, парестезии; при использовании высоких доз — замедление скорости реакций, сонливость, нечеткость зрительного восприятия; редко — сухость во рту, тошнота, изжога, раздражение слизистой оболочки желудка, боль в эпигастральной области, рвота, запор, нарушение мочеиспускания. гранулоцитопения, агранулоцитоз. | D | |
| хлоропирамин | В сыворотке крови не накапливается, следовательно, даже при длительном применении не вызывает передозировки. Благодаря высокой антигистаминной активности, наблюдается быстрый лечебный эффект. | Оказывает умеренное антисеротониновое действие. | C | |
| лоратадин | Высокая эффективность при терапии аллергических заболеваний, не вызывает развития привыкания, сонливости. | Побочные эффекты – сонливость, головокружение, заторможенность реакций и др. – присутствуют, хотя и выражены слабее. Лечебный эффект кратковременный, чтобы его продлить, хлоропирамин комбинируют с Н1-блокаторами, не обладающими седативными свойствами. | B | |
| цетиризин | Эффективно предупреждает возникновение отеков, уменьшает капиллярную проницаемость, купирует спазм гладкой мускулатуры, не обладает антихолинергическим и антисеротониновым действием. | Случаи появления побочных эффектов редки, они проявляются тошнотой, головной болью, гастритом, возбуждением, аллергическими реакциями, сонливостью. | В | |
| НПВС | индометацин | Сильно выраженная противовоспалительная активость | Частое развитие нежелательных реакций может привести к развитию аспириновой бронхиальной астмы | В |
| диклофенак | Сильно выраженная противовоспалительная активность | Повышенный риск развития сердечно-сосудистых осложнений. | В | |
| нимесулид | Оказывает противовоспалительное, анальгезирующее, жаропонижающее и антиагрегантное действие. | При передозировке могут развиться опасные для жизни состояния: падение давления, сбои сердечного ритма, дыхания, острая почечная недостаточность. | В | |
| Ибупрофен | Преобладает анальгезирующее и жаропонижающее действие | Повышенный риск возникновения токсической амблиопии. | В | |
| Парацетамол | Преимущественно «центральное» анальгезирующее и жаропонижающее действие | Гепатотоксическое и нефротоксическое действие (при длительном приеме в больших дозах) | В |
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении;
· консультация ревматолога: для дифференциальной диагностики с узловатой эритемой;
· консультация акушер-гинеколога: при роже у беременных женщин;
· консультация клинического фармаколога для коррекции и обоснования лечения;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Профилактические мероприятия [1,2, 3]:
На ПМСП: первичная профилактика:
· информирование пациента по предупреждению микротравм, опрелостей, переохлаждений, тщательное соблюдение личной гигиены, грибковых и гнойничковых заболеваний кожи.
Вторичная профилактика (рецидивов и осложнений):
· своевременная и полноценная этиотропная и патогенетическая терапия первичного заболевания и рецидивов;
· лечение выраженных остаточных явлений – эрозии, сохраняющейся отечности в области местного очага, последствий рожи (стойкого лимфостаза, слоновости);
· лечение длительно и упорно протекающих хронических заболеваний кожи, приводящих к нарушению ее трофики и появлению входных ворот для инфекции;
· лечение очагов хронической стрептококковой инфекции (хронических тонзиллитов, синуситов, отитов и др.);
· лечение нарушений лимфо- и кровообращения в коже в результате первичных и вторичных лимфостазов и слоновости; хронических заболеваний периферических сосудов; лечение ожирения, сахарного диабета (частая декомпенсация которого наблюдается при роже);
· бициллинопрофилактика.
Профилактическое введение бициллина-5 осуществляется в дозе 1500000 ЕД 1 раз в 3-4 недели реконвалесцентам после полноценной терапии рожи в остром периоде болезни. Перед его введением за 15-20 минутдля предупреждения аллергических осложнений рекомендуется инъекция десенсибилизирующих препаратов.
Существуют следующие методы бициллинопрофилактики:
· круглогодичная (при частых рецидивах) на протяжении 2-3 лет с интервалом введения препарата 3 недели (в первые месяцы интервал может быть сокращен до 2 недель);
· сезонная (в течение 4 месяцев три сезона). Препарат начинают вводить за месяц до начала сезона заболеваемости;
· однокурсовая для предупреждения ранних рецидивов на протяжении 4-6 месяцев после перенесенного заболевания.
Мониторинг состояния пациента: проводится врачами КИЗ/врачами общей практики с привлечением врачей других специальностей путем диспансеризации.
Диспансеризации подлежат:
· 1 группа — лица, у которых возникают частые, не менее 3 за последний год, рецидивы рожи;
· 2 группа — лица, имеющие выраженный сезонный характер рецидивов;
· 3 группа — лица с прогностически неблагоприятными остаточными явлениями при выписке из стационара.
Для 1-й группы:
· Регулярный, не реже 1 раза в 3 месяца, врачебный осмотр больных, что позволяет своевременно выявлять ухудшение их состояния, нарастание явлений лимфостаза, обострение хронических сопутствующих заболеваний кожи и очагов хронической стрептококковой инфекции, способствующих развитию рецидивов рожи.
· Систематическое лабораторное обследование больных, включающее клинический анализ крови, определение уровня С-реактивного белка. Профилактическое круглогодичное (непрерывное) на протяжении 2-3 лет введение Бициллина-5 по 1,5 млн. ЕД 1 раз в 3-4 недели, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов).
· Повторное физиотерапевтическое лечение при наличии стойкого лимфостаза.
· Санация очагов хронической ЛОР-инфекции.
· Лечение кожной опрелости, микозов и других сопутствующих заболеваний кожи.
· Лечение в специализированных лечебных учреждениях хронических заболеваний сосудов, эндокринных заболеваний.
· Трудоустройство больных при неблагоприятных условиях работы. Диспансерное наблюдение больных этой группы целесообразно в течение 2–3 лет (при отсутствии рецидивов). В максимальных сроках наблюдения (3 года) нуждаются больные с особо отягощенными сопутствующими заболеваниями (трофическими язвами, другими дефектами кожи, лимфореей, глубокими трещинами кожи при гиперкератозе, папилломатозе, перенесшие операции по поводу слоновости).
Для 2-й группы:
· Регулярный врачебный осмотр не реже 1 раза в 6 месяцев.
· Ежегодное лабораторное обследование перед сезоном рецидива (клинический анализ крови, определение уровня С-реактивного белка).
· Профилактическое сезонное введение бициллина-5 (1,5 млн. ЕД 1 раз в сутки, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов) за 1 месяц до начала сезона заболеваемости у больного с 3-недельным интервалом на протяжении 3-4 месяцев ежегодно 3 сезона.
· При наличии соответствующих показаний – санация очагов хронической ЛОР-инфекции, лечение сопутствующих хронических заболеваний кожи и др.
Для 3-й группы:
· Врачебный осмотр через 1–4 месяца при необходимости и через 6 месяцев после перенесенного заболевания.
· Лабораторное обследование в начале и конце диспансерного наблюдения (клинический анализ крови, определение уровня С-реактивного белка).
· Физиотерапевтическое лечение прогностически неблагоприятных остаточных явлений рожи.
· Курсовое профилактическое введение бициллина-5 интервалом 3 недели на протяжении 4-6 месяцев.
Индикаторы эффективности лечения:
Критерии эффективности диспансерного наблюдения и лечения лиц, перенесших рожу:
· предупреждение рецидивов болезни, снижение их количества;
· купирование отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
В случае возможности амбулаторного лечения — передать актив в поликлинику по месту проживания больного.
Госпитализация в стационар по показаниям.
Транспортировать больного машиной скорой помощи в положении лежа с учетом болевого синдрома и признаков интоксикации.
Для снижения температуры тела и купирования болевого синдрома-введение 2,0 мл 50% раствора анальгина (можно в комбинации с 1% раствором димедрола 2,0).
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения[1,2,8]
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета №15– полноценная, легкоусвояемая пища, обильное питье. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия
| Стандартная схема лечения среднетяжелых форм | Стандартная схема лечения тяжелых форм | Стандартная схема лечения рецидивирующей рожи, тяжелой формы и осложнений | Альтернатив ная схема лечения тяжелой формы и осложнений |
№1
ная схема лечения тяжелой формы и осложнений
№2
1000000 ЕД х 6 раз/сут. в/м, 10 дней
Препарат резерва:
Цефтриаксон1,0 — 2,0г х 2 раза/сут., в/м, в/в, 7-10 дней
или цефазолин
2-4 г/сутки, в/м,7-10 дней
или цефуроксим 2,25-4,5 г/сутки в 3 приема в/м, в/в, 7-10 дней или цефотаксим 2-8 г/сутки в 2-4 приема в/в или в/м , 7-10 дней.
1000000 ЕД х 6-8 раз/сут. в/м, в/в, 10 дней
+
Ципрофлоксацин 200 мг х 2 раза/сут. в/в кап., 10 дней (разовая доза м.б. увеличена до 400 мг);
или цефазолин по 1,0 г 3-4 раза в сутки, 10 дней;
илицефтриаксон2,0 — 4,0 г/сут., в/м, в/в, 10 дней или цефуроксим по 0,75-1,5 г 3 раза в сутки в/м, в/в, 10 дней или цефотаксим по 1-2 г 2-4 раза в сутки в/в или в/м ,10 дней
+
Клиндамицин 300 мг х 4 раза в сут. в/м, в/в
(разовая доза м.б. увеличена до 600 мг),
10 дней
1000000 ЕД х 6-8 раз/сут. в/м, 10 дней
+
Гентамицина сульфат
80 мг х 3 раза в сутки в/м,
10 дней.
1000000 ЕД х6-8 раз/сут. в/м, 10 дней
+
Клиндамицин 300 мг х4 раза в сут. в/м, в/в
(разовая доза м.б. увеличена до 600 мг),
10 дней
При непереносимости антибиотиков классов пенициллина и цефалоспоринов используются один из антибиотиков других классов (макролиды, тетрациклины, сульфаниламиды и ко-тримоксазол, рифимицины).
Препараты резерва для лечения тяжелых форм рожи – карбапенемы (имипенем, меропенем), гликопептиды (ванкомицин, тейкопланин).
Лечение рецидивирующей формы рожи проводится в условиях стационара. Обязательное назначение резервных антибиотиков, не применявшихся при лечении предыдущих рецидивов – цефалоспорины:
· цефазолин 1,0 г 3-4 раза в сутки, 10 дней;
или
· цефтриаксон 1,0 — 2,0г х 2 раза/сут., в/м, в/в, 10 дней;
или
· цефуроксим по 0,75-1,5 г 3 раза в сутки в/м, в/в, 10 дней;
или
· цефотаксим по 1-2 г 2-4 раза в сутки, в/в, в/м, 10 дней.
При часто рецидивирующей роже 2 курса лечения:
1 курс: цефалоспорины (10 дней), перерыв 3-5 дня,
2 курс: антибиотики бактериостатического действия (препарат выбора – антибиотики ряда линкозамидов: линкомицин по 0,6-1,2г 1 – 2 раза в день внутримышечно или по 0,5 г внутрь три раза в день или другие), 7 дней.
Патогенетическая терапия:
Детоксикационная терапия (количество жидкости строго контролировать по показателям суточного диуреза, объем вводимой жидкости с учетом степени тяжести):
При средней степени тяжести инфекционного процесса больным — обильное питье из расчета 20-40 мл/кг.
При тяжелой степени инфекционного процесса — парентеральное введение изотонических (0,9% раствор хлорида натрия, 400; 0,5% раствора декстрозы, 400,0 и др.) и коллоидных (меглюмина натрия сукцинат, 400,0) растворов в соотношении 3-4:1 в общем объеме 1200-1500 мл в течение 3-5 дней.
Нестероидные противовоспалительные препараты (одновременно с антибиотикотерапией с учетом противопоказаний, курс 7-10 дней):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь [ УД – В];
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В];
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [УД – В];
или
· ибупрофен по 0,2 г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки [УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки [УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01 г внутрь 1 раз в сутки [УД-B].
Глюкокортикостероиды назначаются при упорно рецидивирующей рожей, с развитием лимфостаза: преднизолон внутрь, по 30 мг в сутки с постепенным ее снижением суточной дозы (курсовая доза 350-400 мг)[УД – В].
Для улучшения микроциркуляции и реологических свойств крови, с антиагрегантной целью (с учетом показателей коагулограммы):
· пентоксифиллин 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, в/в курс от 10 дней до 1 месяца [УД – В];
или
· гепарин подкожно (через каждые 6 часов) 50-100 ЕД/кг/сутки 5-7 дней [УД – А];
или
· варфарин2,5-5 мг/сут, внутрь;
или
· эноксапарин натрия 20-40 мг 1 раз/сутки п/к.
Симптоматическая терапия
При лихорадке:
один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, по 3-4 раза в день [УД – В];
или
· диклофенак 75 мг/2 мл, в/м [УД – В];
или
· парацетамол 500 мг, внутрь, с интервалом не менее 4 часов [УД – В];
или
· парацетамол (1г/6,7мл)1,5г-3 г в сутки в/в [УД – В].
Перечень основных лекарственных средств
· бензилпенициллина натриевая соль, для внутримышечного введения 1000000 ЕД;
· или цефтриаксон, для инъекций для внутримышечного и внутривенного введения 1г.
· или ципрофлоксацин, для инфузий 0,2%, 200 мг/100 мл; 1% раствор по 10 мл (концентрат, подлежащий разведению);
· или гентамицина сульфат, 4% для инъекций 40 мг/1 мл в ампулах 2 мл;
· клиндамицин, для внутримышечного и внутривенного введения 150 мг/мл, в 2 мл.
· или цефазолин, для внутримышечного и внутривенного введения, 0,5г, 1,0 г, 2,0г.
· или линкомицин, для внутримышечного и внутривенного введения, 300 мг, 600 мг.
· или цефуроксим, в/в и в/м введения, 750мг, 1,5г.
· или цефотаксим, в/в и в/м введения, 1,0 г.
Перечень дополнительных лекарственных средств
· натрия хлорида 0,9% — 100, 200, 400 мл
· декстрозы 5% — 400 мл;
· мегглюмина сукцинат для инфузий 400,0
· индометацин 25 мг, внутрь [УД – В];
или
· диклофенак 25 мг,100мг, внутрь [УД – В];
или
· нимесулид 100 мг внутрь[УД – В];
или
· ибупрофен 200 мг, 400 мг, внутрь [УД – В];
или
· парацетамол 500 мг, внутрь [УД – В];
· мебгидролин, 100 мг, внутрь [УД-С];
или
· хифенадин, 25 мг, внутрь [УД-D];
или
· хлоропирамин 25 мг, внутрь [УД – С];
или
· лоратадин 10 мг, внутрь [УД – В];
или
· цетиризин 5-10 мг, внутрь [УД – В];
· преднизолон5 мг, внутрь [УД – А];
· пентоксифиллин 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, ампулы.
· гепарин, 1 мл/5000 ЕД, ампулы 1,0 мл, 5,0 мл, по 5,0 мл.
или
· варфарин 2,5мг, внутрь;
или
· эноксапарин натрия 20-40 мг, шприцы для п/к.
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
| Антибиотик, биосинтетические пенициллины | бензилпенициллина натриевая соль | Активен в отношении грам «+» кокков (стрептококков) | Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. | А |
| Антибиотик, цефалоспорин III поколения | цефтриаксон | Активен в отношении грам «+», грам «-» м/о. Устойчив к бета-лактамазным ферментам. Хорошо проникает в ткани и жидкости. Период полувыведения 8-24ч. | Низкая активность к анаэробным патогенам. | А |
| Антибиотик, цефалоспорин I поколения | цефазолин | Активен в отношении грам «+», и некоторых грам «-» м/о., Spirochaetaceae и Leptospiraceae. | НеэффективенвотношенииP. aeruginosa, индолположительныхштаммовProteusspp., M. tuberculosis, анаэробныхмикроорганизмов | А |
| Антибиотик, цефалоспорин II поколения | цефуроксим | Оказывает бактерицидное действие. Высокоактивен в отношении грам «+», и некоторых грам «-» м/о. | Неактивен в отношении Clostridium difficile, Pseudomonas spp., Campylobacter spp., Acinetobacter calcoaceticus, Listeria monocytogenes, устойчивые к метициллину штаммы Staphylococcus aureus, Staphylococcus epidermidis, Legionella spp., Streptococcus (Enterococcus) faecalis, Morganella morganii, Proteus vulgaris, Enterobacter spp., Citrobacter spp., Serratia spp., Bacteroides fragilis. | А |
| Антибиотик, цефалоспорин III поколения | цефотаксим | Антибиотик широкого спектра действия. Оказывает бактерицидное действие., Высокоактивен в отношении грам «+», грам «-» м/о. | Устойчив к большинству бета-лактамаз грамположительных и грамотрицательных микроорганизмов. | |
| Фторхинолоны | ципрофлоксацин | Активен в отношении некоторых грам «+», грам «-» м/о. антисинегнойный препарат | Умеренная активность к Str.pn. При подозрении или наличии инфекции вызванной Pseudomonas aeruginosa | A |
| Антибиотик, аминогликозид | гентамицина сульфат | Потенцирует действие b-лактамных антибиотиков | Низкая активность к анаэробным патогенам. Ото-нефротоксическое действие | А |
| Антибиотик, линкозамид | клиндамицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.) | НизкаяактивностькClostridium sporogenesиClostridiumtertium | А |
| Антибиотик, линкозамид | линкомицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.), Corynebacteriumdiphtheriae, анаэробных бактерий Clostridiumspp., Bacteroidesspp., Mycoplasmaspp. | Низкая активность к большинству грамотрицательных бактерий, грибам, вирусам, простейшим. | А |
| Антигиcтаминные препараты | мебгидролин | Антигистаминное и противоаллергическое действие | Побочные эффекты: повышенная утомляемость, головокружение, парестезии; при использовании высоких доз — замедление скорости реакций, сонливость, нечеткость зрительного восприятия; редко — сухость во рту, тошнота, изжога, раздражение слизистой оболочки желудка, боль в эпигастральной области, рвота, запор, нарушение мочеиспускания. гранулоцитопения, агранулоцитоз. | С |
| хифенадин | Антигистаминное и противоаллеогическое действие. | Оказывает умеренное антисеротониновое действие. | D | |
| хлоропирамин | В сыворотке крови не накапливается, следовательно, даже при длительном применении не вызывает передозировки. Благодаря высокой антигистаминной активности, наблюдается быстрый лечебный эффект. | Побочные эффекты – сонливость, головокружение, заторможенность реакций и др. – присутствуют, хотя и выражены слабее. Лечебный эффект кратковременный, чтобы его продлить, хлоропирамин комбинируют с Н1-блокаторами, не обладающими седативными свойствами. | C | |
| лоратадин | Высокая эффективность при терапии аллергических заболеваний, не вызывает развития привыкания, сонливости. | Случаи появления побочных эффектов редки, они проявляются тошнотой, головной болью, гастритом, возбуждением, аллергическими реакциями, сонливостью. | B | |
| цетиризин | Эффективно предупреждает возникновение отеков, уменьшает капиллярную проницаемость, купирует спазм гладкой мускулатуры, не обладает антихолинергическим и антисеротониновым действием. | Неправильное применение препарата может привести к головокружению, мигрени, сонливости, аллергическим реакциям. | В | |
| НПВС | индометацин | Сильная выраженная противовоспалительная активность | Частое развитие нежелательных реакций. может привести к развитию аспириновой бронхиальной астме | В |
| диклофенак | Сильная выраженная противовоспалительная активность | Повышение риска развития сердечно-сосудистых осложнений. | В | |
| нимесулид | Оказывает противовоспалительное, анальгезирующее, жаропонижающее и антиагрегантное действие. | При передозировке могут развиться опасные для жизни состояния: падение давления, сбои сердечного ритма, дыхания, острая почечная недостаточность. | В | |
| ибупрофен | Преобладает анальгезирующее и жаропонижающее действие | Повышение риска возникновения токсической амблиопии. | В | |
| парацетамол | Преимущественно «центральное» анальгезирующее и жаропонижающее действие | Гепатотоксическое и нефротоксическое действие(при длительном приеме в больших дозах) | В |
Хирургическое вмешательство
В остром периоде при эритематозно-буллезной форме рожистого воспаления:
· вскрытие неповрежденных пузырей, удаление экссудата, наложение повязки с жидкими антисептиками (0,02% раствор фурацилина, 0,05% раствор хлоргексидина, 3% раствор перекиси водорода).
При обширных мокнущих эрозиях:
· местное лечение – марганцевые ванны для конечностей, затем наложение повязки с жидкими антисептиками.
При гнойно-некротических осложнениях рожистого воспаления:
· хирургическая обработка раны – иссечение некротизированных тканей, наложение повязки с жидкими антисептиками.
Категорически противопоказаны мазевые повязки (ихтиоловая мазь, бальзам Вишневского, мази с антибиотиками) в острый период болезни.
Другие виды лечения
Физиолечение
Субэритемные дозы УФО на область воспаления и токи ультразвуковой частоты на область региональных лимфатических узлов (5-10 процедур);
Метод низкоинтенсивной лазеротерапии с противовоспалительной целью, для нормализации микроциркуляции в очаге воспаления, восстановления реологических свойств крови, усиления репаративных процессов от 2 до 12 сеансов, с интервалами 1-2 суток.
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация реаниматолога: определение показаний для перевода в ОАРИТ;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении.
· консультация оториноларинголога: при заболеваниях ЛОР-органов;
· консультация клинического фармаколога для коррекции и обоснования терапии;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Показания для перевода в отделение интенсивной терапии и реанимации:
При развитии осложнений:
· инфекционно-токсическая энцефалопатия;
· инфекционно-токсический шок;
· вторичные пневмонии и сепсис (у лиц, страдающих иммунодефицитом).
Индикаторы эффективности лечения:
Клинические индикаторы:
При первичной роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· купирование местного воспалительного процесса;
· восстановление трудоспособности.
При рецидивирующей роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· ликвидация или уменьшение отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни;
· уменьшение количества рецидивов.
Лабораторные индикаторы:
· Нормализация показателей ОАК.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации (инфекционный стационар/отделение или хирургическое отделение):
— среднетяжелое и тяжелое течение рожи независимо от локализации процесса (особенно буллезно-геморрагическая форма рожи);
— наличие тяжелых сопутствующих заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— возраст больных старше 70 лет заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— течение рожи на фоне стойких нарушений лимфообращения и заболевания периферических сосудов конечностей, выраженных дефектов кожи (рубцов, язв и т.д.) независимо от степени интоксикации, характера местного процесса и его локализации;
— частые рецидивы рожи и ранние рецидивы независимо от степени интоксикации, характера местного процесса и его локализации;
— осложнения рожи.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Инфекционные болезни: национальное руководство /Под ред. Н.Д. Ющука, Ю.Я. Венгерова. М.: ГЭОТАР-Медиа, 2009, С. 441–53. 2) Черкасов В.Л. Рожа. Руководство по внутренним болезням: том Инфекционные болезни /Под ред. В.И. Покровского. М., 1996. С. 135–150. 3) Амиреев С.А., Бекшин Ж.М., Муминов Т.А. и др. Стандартные определения случаев и алгоритмы мероприятий при инфекционных болезнях. Практическое руководство, 2-ое издание дополненное. — Алматы, 2014 г.- 638 с. 4) Еровиченков А.А. Рожа. Стрептококки и стрептококкозы /Под ред. В.И. Покровского, Н.И. Брико, Л.А. Ряпис. М., 2006. С.195–213. 5) Ряпис Л.А., Брико Н.И., Ещина А.С., Дмитриева Н.Ф. Стрептококки: общая характеристика и методы лабораторной диагностики /Под ред. Н.И. Брико. М.,2009. 196с. 6) Erysipelas, a large retrospective study of aetiology and clinical presentation/Anna Bläckberg, Kristina Trell, and Magnus Rasmussen. BMC Infect Disease. 2015. 7) A systematic review of bacteremias in cellulitis and erysipelas/ Gunderson CG1, Martinello RA. JournalofInfection 2012 Feb.4. 8) Глухов А.А. Современный подход к комплексному лечению рожистого воспаления/Фундаментальные исследования.-№.10.-2014.С. 411-415.
Информация
| ИТШ | инфекционно-токсический шок |
| КИЗ | кабинет инфекционных заболеваний |
| МНО | международное нормализованное отношение |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОПН | острая почечная недостаточность |
| СОЭ | скорость оседания эритроцитов |
| СРБ | С-реактивный белок |
| УЗИ | ультразвуковое исследование |
| УФО | ультрафиолетовое облучение |
| ЭКГ | электрокардиограмма |
Список разработчиков:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный взрослый инфекционист МЗСР РК.
2) Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
3) Ким Антонина Аркадьевна – кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», доцент, заведующая кафедрой инфекционных болезней и дерматовенерологии.
4) Муковозова Лидия Алексеевна – доктор медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей» профессор кафедры неврологии и инфекционных болезней.
5) Нурпеисова Айман Женаевна – КГП «Поликлиника №1» Управление здравоохранения Костанайской области, заведующая отделением, врач-инфекционист, главный внештатный инфекционист Костанайской области.
6) Худайбергенова Махира Сейдуалиевна – АО «Национальный научный центр онкологии и трансплантологии», врач – клинический фармаколог.
Конфликт интересов: отсутствует.
Список рецензентов: Дуйсенова Амангуль Куандыковна – доктор медицинских наук, профессор, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой инфекционных и тропических болезней.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Источник