Способы кожной пластики при ожогах
Ожоги и раны кисти встречаются более чем у 44 % пострадавших. Рубцовая деформация кисти с контрактурами суставов составляет 25–40 % от всех послеожоговых и посттравматических деформаций, а у детей – до 66 % [1, 4, 5, 9]. Рубцовая деформация кисти с контрактурами суставов является одной из главных причин инвалидизации: до половины (48,5 %) всех случаев потери трудоспособности приходится на глубокие ожоги кисти [4, 6, 7, 10]. Данный вид травм – глубокие ожоги кисти – почти всегда является множественным: в процессе травмы повреждается не только кожа, но и мышцы, связки, сухожилия, суставы и кости. Это неизбежно ведет к образованию грубых рубцов, что, в свою очередь, становится причиной развитие контрактур, нарушает функцию кисти, а следовательно, ведет к значительному снижению качества жизни. Необходимость комплексного лечения, включающего восстановление десмо-мио-артро-остеогенного компонента, обуславливает, в первую очередь, важность адекватного восстановления дерматогенного компонента, так как нормальная функция кисти возможна лишь при целостности кожных покровов [2, 3, 5, 6, 7, 8]. И, если лечение ограниченных рубцов кисти (преимущественно посттравматического генеза), равно как варианты кожно-пластических операций при посттравматических и послеожоговых деформациях, достаточно исследованы и описаны во многих монографиях и трудах, то принципы выбора тактики и метода кожно-пластической операции при «свежем» ожоге кисти, а также при обширных послеожоговых рубцах и выраженной послеожоговой деформации кисти исследованы мало, не систематизированы и не конкретизированы [2, 3, 6, 7, 8, 9, 10, 11, 12, 13].
Цель. Определить наиболее оптимальные органо- и функциюсохраняющие варианты кожной пластики у больных с глубокими ожогами, обширными рвано-скальпированными ранами и послеожоговыми деформациями кисти; определить и обосновать принципы выбора тактики и метода кожно-пластической операции при «свежем» ожоге кисти, а также при обширных послеожоговых рубцах и выраженной послеожоговой деформации кисти.
Материалы и методы исследования
Проведен сплошной ретроспективный анализ результатов лечения пациентов с повреждением кисти: глубокими ожогами III степени (по МКБ-10) – 103 пациента, послеожоговой деформацией с контрактурами суставов пальцев II–III–IV степени по Парину – 62 пациента, а также обширными рвано-скальпированными ранами кисти – 12 пациентов. Всего обследовано 177 пациентов (105 мужчин и 72 женщины), лечившихся в областном ожоговом отделении г. Челябинска за период с 2008 по 2015 гг. Возраст пациентов составил от 15 до 78 лет. Из них 48 больным была выполнена пластика ран лоскутами с сохраненным кровоснабжением (5 – островковыми лоскутами предплечья с ретроградным кровотоком, 43 больным – ротационными кожно-жировыми лоскутами с передней брюшной стенки), 31 пациенту – пластика полнослойными кожными лоскутами, 6 – лоскутами с микрососудистым анастомозом, 81 больныму – расщепленными кожными лоскутами и 11 – комбинация различных видов пластики. У 56 пациентов с ожогами кисти повреждения были на обеих кистях. Таким образом, всего прооперированы 233 кисти.
Оценивался ближайший результат (приживаемость трансплантатов в период госпитализации, развитие осложнений), ранний послеоперационный результат – через 30–60 дней с момента операции, а также отдаленный результат через 6–12 месяцев с момента операции. При оценке отдаленного результата обращалось внимание на анатомо-функциональный результат и качество жизни пациента. Тяжесть травмы кисти и результаты оперативного лечения оценивались унифицированно путем использования компьютерной программы «Экспресс-обследование больных с патологией кисти» (патент РФ № 2010611112).
Расщепленные кожные лоскуты были получены путем забора аутотрансплантатов со стандартных донорских зон электрическим дисковым дерматомом ДЭ-60. Толщина трансплантатов составила 0,2–0,3 мм. Лоскуты кожи для улучшения приживаемости были перфорированы 1:1 и 1:2 с целью обеспечения дренажа из-под них раневого отделяемого. Толщина полнослойных кожных лоскутов составила 1,0–1,3 мм. После забора перед транспозицией данные лоскуты обрабатывались по Красовитову. Специальные дренажные отверстия в полнослойных кожных аутотрансплантатах не предусматривались. Из островковых лоскутов нами были использованы кожно-фасциальный лучевой лоскут в 4 случаях и кожно-фасциальный локтевой лоскут в 1 случае. Из ротационных нами был использован у всех пациентов кожно-жировой паховый лоскут, как наиболее удобный и приемлемый при закрытии ран кисти. Лоскуты на микрососудистом анастомозе нами были использованы с фиксацией к локтевой, лучевой и межкостным артериям. Использовались в 5 случаях кожно-фасциальный лучевой лоскут предплечья и в 1 случае кожно-мышечный торакодорсальный лоскут.
Во всех случаях лечения пациентов со «свежим» ожогом кисти первым этапом явилось предварительное удаление некротизированных тканей. У 41 пациента была выполнена ранняя некрэктомия с одномоментной аутодермопластикой различными способами. У 62 пациентов – этапная некрэктомия с отсроченной кожной пластикой после дополнительной подготовки ран, которая в себя включала, кроме всего прочего, тангенциальное иссечение грануляций. При оперативном лечении ран кисти не ожогового, а травматического генеза, первым этапом выполнялась адекватная первичная хирургическая обработка ран (ПХО) с восстановлением целостности костей и сухожильно-связочного аппарата. При лечении рубцовой послеожоговой деформации кисти и контрактур суставов пальцев аутодермопластику предваряло рассечение и иссечение рубцового массива в оперируемой зоне.
Результаты исследования и их обсуждение
По данным проведенного исследования после кожно-пластического оперативного лечения глубоких обширных ожогов кисти, рвано-скальпированных ран, а также послеожоговой деформации кисти и контрактур суставов пальцев нами отмечен ряд положительных и отрицательных моментов. Отрицательные моменты можно условно разделить на объективные и субъективные, а также по мере уменьшения выраженности проявлений, а именно: из объективных причин на первом месте по неблагоприятным последствиям для пациента (последствия, значительно снижающие качество жизни) – формирование и сохранение рубцовых деформаций кисти со значительным нарушением функции, образованием (и сохранением) контрактур суставов 3–4 степени. Это явилось следствием неизбежного развития в травмированной ожогом области рубцового процесса, в том числе в зонах, подвергшихся пересадке кожи. В рубцовый процесс нередко вовлекаются сухожилия, связки и капсула суставов пальцев, что и обусловливает развитие выраженной послеоперационной послеожоговой деформации кисти, а следовательно, значительно ухудшают качество жизни в части трудовой деятельности и самообслуживания.
По нашим данным, развитие рубцов, контрактур и деформаций после различных вариантов аутодермопластики составило:
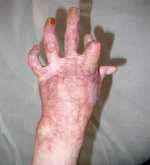
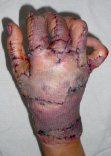
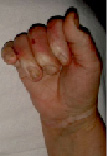
1. После операции с использованием расщепленных кожных лоскутов – 88,2 % (рис. 1).
2. После операции с использованием полнослойных кожных лоскутов – 42,6 %
3. После операции с использованием лоскутов кожи с сохраненным кровоснабжением и лоскутов на микрососудистом анастомозе – 36,7 %.
На втором месте из объективных отрицательных моментов находятся отторжение, некроз и лизис пересаженных аутодермотрансплантатов. Нами отмечено данное осложнение у 26 % пациентов после операции с расщепленными кожными лоскутами, что связано с инфицированностью ожоговой раны и нарушением перфузионного питания трансплантата (т.к. данная пластика используется при отсроченном закрытии ран). У 17,6 % пациентов с выполненной пластикой лоскутами с сохраненным кровоснабжением отмечено формирование краевого некроза, а также в 1 случае полное отторжение трансплантата на микрососудистом анастомозе. Это обусловлено тем, что обширные глубокие ожоги кисти затрагивают все структуры и ткани, в том числе кровеносные сосуды, а следовательно, значительно страдает микрососудисто-капиллярная трофика пересаженных кожных лоскутов. Кроме того, технически значительно сложнее выполнить адекватно-функционирующий сосудистый анастомоз у пациента, перенесшего термическую травму. Это возможно лишь в случае замещения небольшого участка тканей при оперативном лечении ограниченного по площади ожога, либо небольшой зоны послеожогового рубца с формированием микрососудистого анастомоза вне зоны поражения. У пациентов с выполненной пластикой полнослойными лоскутами нами лишь в 8,3 % отмечено формирование локальных краевых и островковых некрозов трансплантата, что говорит об оптимальной приживаемости данного вида аутотрансплантатов.
На третье место можно поставить объективно-субъективный отрицательный момент той или иной пластики – техническую сложность выполнения самой операции и трудность перенесения пациентом послеоперационного периода. В данном контексте наиболее технически трудоемкой является пластика ран на микрососудистом анастомозе, так как требует не только наличия специального оборудования в виде микроскопа или другой оптической аппаратуры, но и специальной подготовки хирурга для выполнения данного оперативного пособия. Несколько менее технически трудоемким является закрытие ран кожно-жировыми лоскутами с сохраненным кровоснабжением с передней брюшной стенки. Недостатками данной методики является то, что закрыть можно ограниченный участок раны кисти площадью до 100–120 см2 (так как невозможно технически получить кровоснабжаемый кожно-жировой лоскут большей площади), а также то, что в течение последующих за операцией 4–6 недель до момента реваскуляризации трансплантата на реципиентной зоне и выполнения второго этапа оперативного пособия (отсечения питающей ножки лоскута) пациент находится в вынужденном положении с фиксированной к туловищу конечностью. Еще одним недостатком данной методики является то, что в отдаленном послеоперационном периоде в некоторых случаях требуется выполнение косметической корригирующей операции липоэкстракции чрезмерной подкожно-жировой клетчатки из-под пересаженного кожного лоскута.
Однако, все указанные выше отрицательные моменты выполнения различных аутодермопластик нивелируются возможностью сохранения кисти как органа, а также возможностью частичного или полного восстановления функции.
При рассмотрении положительных моментов выполнения различных методик закрытия ожоговых и раневых дефектов кисти можно выделить следующее:
1. Аутодермопластика ран свободными расщепленными кожными лоскутами позволяет закрыть значительные по площади раневые дефекты, выполнять операции в отдаленном посттравматическом периоде, не требует специальной подготовки хирурга и наличия сложного оборудования (кроме дерматома); приживаемость трансплантатов высокая, кожные лоскуты легко моделируются; пациент имеет возможность уже в раннем послеоперационном периоде обслуживать себя, заниматься кинезотерапией для сохранения и восстановления функции кисти.
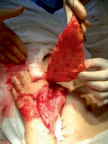
2. Пластика ран свободными полнослойными кожными лоскутами также не требует специального оборудования и подготовки хирурга, обладает высокой степенью приживаемости на ранах, а кроме того, в отдаленном послеоперационном периоде не дает столь выраженного рубцеобразования в зоне повреждения, что позволяет более полно восстанавливать функцию кисти и при необходимости выполнять в последующем реконструктивно-восстановительные операции на сухожильно-связочном аппарате и суставах (рис. 2).
3. Пластика лоскутами с сохраненным кровоснабжением и лоскутами на микрососудистом анастомозе позволяет наиболее качественно закрыть ожоговые и раневые дефекты кисти, в том числе глубокие дефекты с вовлечением всех структур (вплоть до костей), где жизнеспособность тканей является, на первый взгляд, сомнительной, за счет восстановления питания травмированной зоны через транспозированный лоскут и последующей реваскуляризации (рис. 3, 4, 5).
Это позволяет сохранить кисть как орган, в последующем выполнить весь комплекс необходимых оперативных реабилитационных мероприятий по восстановлению сухожильно-связочного аппарата, восстановления функции суставов, в том числе путем эндопротезирования мелких суставов кисти, а также при необходимости выполнять операции на костных структурах, как, например, удлинение путем дистракции (рис. 6).
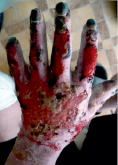
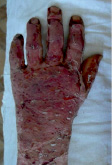
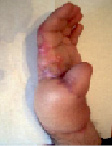
Рис. 1. Пациент Я., 39 лет. Термический ожог пламенем III степени. Раны до операции; пластика расщепленными кожными лоскутами – результат через 10 дней после операции; результат через 1 год. Имеется контрактура межфаланговых и пястно-фаланговых суставов 2–3–4 степени и деформация кисти
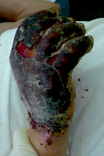
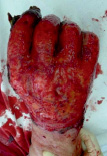
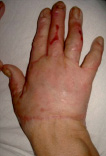
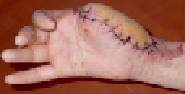
Рис. 2. Пациентка У., 53 года. Термический ожог пламенем III ст. Кисть до операции – с некрозами и струпом; после некрэктомии – гранулирующие раны; после пластики полнослойными лоскутами; результат через 10 дней после операции; результат через 1 год. Анатомия и функция кисти восстановлены
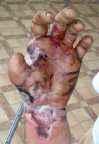
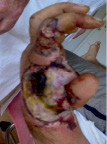
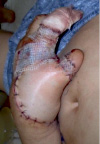
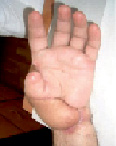
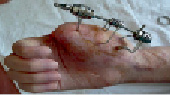
Рис. 3. Пациент К., 47 лет. Высоковольтная электротравма, электроожог III степени. Кисть до операции. Этапы лечения: пластика ротационным «паховым» лоскутом интраоперационно и через 5 дней после операции. Результат лечения через 12 мес.: имеется рубцовая деформация, однако удалось сохранить саму кисть и ее функцию

Рис. 4. Пациентка И., 36 лет. Термический контактный ожог III степени. Кисть до операции: рана тыла кисти и ожоговая мумификация 1 пальца. Этап операции: разметка кожно-фасциального лоскута предплечья с сохраненным кровоснабжением

Рис. 5. Пациентка И., 36 лет. Термический контактный ожог III степени. Этапы лечения: выделенный лоскут с сохраненным кровоснабжением и результат через 14 дней
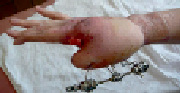
Рис. 6. Пациентка И., 36 лет. Термический контактный ожог III степени. Результат через 6 мес. Функция пальцев сохранена. Проводится удлинение первой пястной кости дистракционным мини-аппаратом
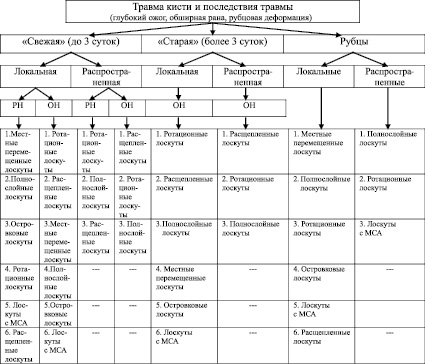
Таким образом, на основании проведенного исследования определены наиболее оптимальные органо- и функцию-сохраняющие варианты кожной пластики у больных с глубокими ожогами, обширными рвано-скальпированными ранами и послеожоговыми деформациями кисти, а также составлен алгоритм выбора тактики и способа хирургического лечения данной патологии, который представлен следующей схемой-алгоритмом (варианты кожной пластики расположены в порядке убывания эффективности и целесообразности):
(РН – ранняя некрэктомия с одновременной кожной пластикой, ОН – отсроченная некрэктомия с последующей подготовкой ран и отсроченной кожной пластикой, МСА – микрососудистый анастомоз).
Кроме того, во всех случаях применима комбинация из разных видов аутодермопластик.
Заключение
При лечении пациентов с глубокими ожогами III степени, послеожоговой деформацией кисти и обширными рвано-скальпированными ранами допустимо использование всего спектра кожно-пластических операций. Однако наиболее оптимальными являются пластика кожными лоскутами с сохраненным кровоснабжением и полнослойными лоскутами, так как они позволяют не только сохранить кисть как орган, но и дают возможность наиболее полно восстановить ее функцию, в том числе в последующем выполнить операции по этапному восстановлению сухожильно-связочного аппарата, подвижности суставов кисти, эндопротезированию суставов.
Рецензенты:
Атманский И.А., д.м.н., заведующий кафедрой травматологии и ортопедии, ГБОУ ВПО «Южно-Уральский государственный медицинский университет» Минздрава России, г. Челябинск;
Валиев М.М., д.м.н., профессор кафедры травматологии и ортопедии с курсом ИПО, ГБОУ ВПО «Башкирский государственный медицинский университет» Минздрава России, г. Уфа.
Источник