- Кожная пластика
- Несвободная кожная пластика
- Кожная пластика
- Содержание
- Классификация по ВОЗ
- Хирургическая классификация способов кожной пластики
- Несвободная кожная пластика (кожная пластика на питающей ножке)
- Местными тканями
- Отдаленная — с перемещением лоскута
- Сочетание различных способов
- Свободная кожная пластика
- Полнослойным лоскутом.
- Расщепленным кожным лоскутом (по Тиршу)
- Пересадка расщепленного лоскута кожи
- Кратко о методе лечения
- Преимущества лечения в ИСЦ
- Подготовка к лечению
- Обезболивание при лечении
- Как проходит метод лечения
- Возможные осложнения при лечении
- Прогноз после метода лечения
- Программа наблюдения после метода лечения
- Заболевания
Кожная пластика
Кожная пластика — наиболее распространённый вид тканевой пластики. Чаще используют аутопластику кожи, её свободный или несвободный вариант.
Свободная кожная пластика
Свободная кожная пластика имеет столетнюю историю. В 1869 г. Дж.Л. Реверден (J.L. Reverden) впервые перенёс несколько маленьких кусочков кожи на незаживающую гранулирующую поверхность в области локтя. Впоследствии С. Шкляровский (1870), А.С. Яценко (1871), М.С. Янович-Чаинский (1871), а также Дж.С. Дэвис (J.S. Davis, 1917) подробно разработали и усовершенствовали пересадку кожи мелкими кусочками на гранулирующие поверхности ран.
Под местным обезболиванием скальпелем или бритвой срезают мелкие трансплантаты (тонкий слой эпидермиса) диаметром 0,3-0,5 см с наружной поверхности бедра, предплечья или передней брюшной стенки и переносят черепицеобразно на рану. Затем на рану с трансплантатами накладывают повязку с индифферентным жиром (вазелиновым маслом) на 8-10 сут. Метод применяют редко в связи с быстрым разрушением эпидермиса.
Трансплантаты подготавливают таким образом, чтобы они содержали все слои кожи, поскольку полнослойные трансплантаты не подвергаются аутолизу и не смещаются. Кусочки кожи укладывают в шахматном порядке на гранулирующую поверхность на расстоянии 2,5-5 мм один от другого.
Бритвой или острым ножом отсекают полосы эпителия до верхушек сосочкового (мальпигиева) слоя шириной 2-3 см и длиной 4-5 см. Трансплантаты лучше формировать на передней поверхности бедра. Широкими эпидермальными полосками кожи прикрывают поверхность дефекта и на 6-10-е сутки накладывают асептическую повязку. Этот метод позволяет добиться хороших отдалённых результатов. Он более приемлем для лечения длительно незаживающих ран и трофических язв.
Трансплантат больших размеров, выкроенный во всю толщу кожи, переносят на гранулирующую поверхность и фиксируют отдельными швами к краям дефекта. Недостатки метода: трансплантат, взятый во всю толщу кожи, хуже приживается; большие размеры лоскута создают трудности закрытия донорского участка.
С внедрением в клиническую практику дерматома появилась возможность брать лоскут любой площади и толщины. В настоящее время используют ручные и электродерматомы, с их помощью одноэтапно можно покрыть обширные кожные дефекты (площадью до 2000 см 2 ). С использованием дерматома удаётся получить длинные расщеплённые кожные лоскуты, состоящие из эпидермиса и части собственно кожи. Трансплантат берут под общим обезболиванием. На полученный расщеплённый тонкий лоскут специальным аппаратом наносят в шахматном порядке сквозные разрезы определённой длины. При растягивании такого трансплантата можно получить поверхность с площадью, в 3-6 раз превышающей его первоначальные размеры. Сетчатые аутотрансплантаты широко применяют для закрытия обширных ран (рис. 179).
Несвободная кожная пластика
Несвободная кожная пластика предусматривает формирование лоскута кожи и подкожной клетчатки, сохраняющего связь с материнской тканью через питающую ножку. Ножка лоскута должна быть достаточно широкой, чтобы обеспечить его хорошее кровоснабжение. Ножку нельзя сдавливать повязкой, а при перемещении лоскута следует избегать перекрута ножки вокруг продольной оси.
Местную (регионарную) кожную пластику выполняют с использованием окружающих тканей путём их перемещения.
• В части случаев после мобилизации окружающих тканей дефект кожи можно ушить обычным способом.
• Послабляющие разрезы, проведённые на расстоянии нескольких сантиметров от краёв дефекта, позволяют сблизить края раны и наложить швы.
• Z-образную пластику применяют при деформации кожи грубыми рубцами для восстановления нормальных соотношений частей тела, изменённых рубцовыми сращениями. После иссечения рубцовых тканей выкраивают и перемещают кожные лоскуты (рис. 180).
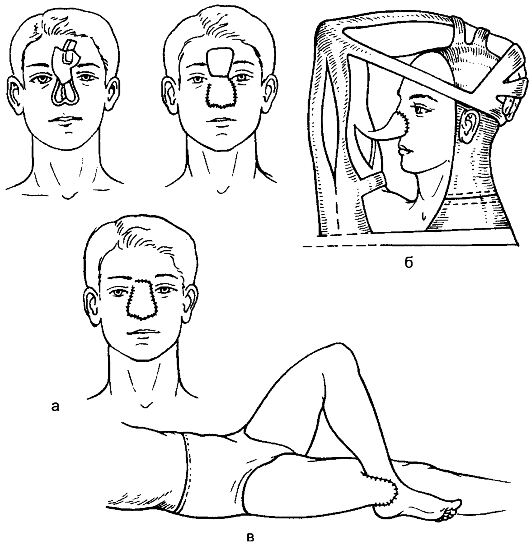
• Вращающийся языкообразный кожный лоскут выкраивают на участке здоровой кожи рядом с дефектом и, перемещая его, закрывают дефект (например, пластика носа по индийскому методу). Донорский участок закрывают свободным кожным лоскутом или ушивают обычным способом (рис. 181 а).
Пластику перемещением лоскута с отдалённых участков тела применяют в случаях, когда в окружности дефекта нет тканей, подходящих для формирования лоскута.
Прямую пересадку кожного лоскута с отдалённых участков тела используют, если представляется возможность близко сопоставить донорский участок и место дефекта, т.е. произвести одномоментное закрытие дефекта — итальянский метод (рис. 181, б, в, 182, см. цв. вкл.).
Рис. 180. Варианты закрытия дефектов кожи. Римскими цифрами обозначены виды операций, арабскими — этапы операций, латинскими буквами — ориентиры перемещений.
Мостовидную пластику, рекомендованную Н.В. Склифосовским, используют для пластики кожных дефектов пальцев, кисти, предплечья. Донорским участком может быть кожный лоскут на животе, в области предплечья. В области донорского участка проводят два параллельных разреза, между ними мобилизуют участок кожи — создают «мостик», под который помещают повреждённый фрагмент конечности (палец, предплечье) так, чтобы отслоённый лоскут покрывал дефект. Лоскут пришивают к ране. Приживление, как и при итальянском методе, наступает на 10-15-е сутки. В эти сроки можно отсечь лоскут от питающей ножки.
Пластика мигрирующим лоскутом предусматривает формирование лоскута в отдалённых частях тела, постепенно его перемещают к дефекту.
Стебельчатый лоскут формируют за счёт сшивания краёв кожного лоскута между собой с образованиемтрубчатого стебля в виде рукоятки чемодана — «филатовский стебель» (рис. 183). На передней поверхности живота проводят два параллельных разреза (1) до мышечной фасции (длина кожных разрезов зависит от величины дефекта), края кожно-жирового лоскута сшивают (2), а место взятия лоскута зашивают (3, 4). Отношение длины кожного стебля к ширине составляет не более 3:1. Через 10-14 дней в стебель прорастают кровеносные сосуды, спустя 4 нед конец стебля отсекают, подшивают к руке (5, 6) и через 10- 14 дней вшивают в место дефекта (7, 8).
Рис. 181. Пластика кожным лоскутом на ножке индийским (а) и итальянским (б, в) методами.
Рис. 183. Кожная пластика трубчатым кожным лоскутом («филатовский стебель»). Объяснение в тексте.
Круглый мигрирующий стебель используют при пластике обширных кожных дефектов, трофических язв и незаживающих ампутационных культей, пластике лица (создании искусственного носа, губ, закрытии «волчьей пасти»), в хирургии пищевода, глотки, трахеи, при пластике влагалища в случае его атрезии и при лечении гермафродитизма.
Если по каким-либо причинам аутотрансплантацию осуществить нельзя, применяют аллотрансплантацию.
Источник
Кожная пластика
Ко́жная пла́стика — хирургическая операция, заключающаяся в воссоздании участка кожного покрова человека. Необходимость в кожной пластике возникает при лечении хронических дефектов кожного покрова — ожоговой травмы, трофических язв, пролежней и свищей, как одномоментная кожная пластика при удалении рубцов, поверхностных опухолей и татуировок.
Содержание
Классификация по ВОЗ
Пересадка органов и тканей (трансплантация) по предложению ВОЗ классифицируется следующим образом:
- аутотрансплантация (пересадка собственных тканей и органов)
- аллотрансплантация (пересадка органов и тканей другого объекта того же вида)
- ксенотрансплантация (пересадка органов и тканей другого вида)
- эксплантация (вживление искусственных материалов)
Хирургическая классификация способов кожной пластики
Несвободная кожная пластика (кожная пластика на питающей ножке)
Местными тканями
- Реплантация частично отторгнутого кожного лоскута
- Нанесение послабляющих разрезов в области раны (например, V-Y пластика по И. Диффенбаху)
- С перемещением кожных лоскутов
- По Ю. К. Шимановскому (встречные прямоугольники)
- По А. А. Лимбергу (встречными треугольниками)
- Способы ротации кожного лоскута относительно основания («индийская» пластика по Сушрута — пластика носа при помощи кожи лба)
- Избыток кожи создают при помощи дермотензии (кожу вытягивают держалками или надувными подкладными экспандерами).
Отдаленная — с перемещением лоскута
- Прямая пересадка лоскута («итальянская» пластика — К. Тальякоцци — взятие лоскута с плеча для пластики носа), мостовидный лоскут
- Мигрирующий кожный лоскут
- плоский
- стебельчатый по В. П. Филатову
- Одномоментная пересадка лоскута на микрососудистых анастомозах
Сочетание различных способов
Позволяет более эффективно проводить пластику дефекта в сложных случаях.
Свободная кожная пластика
Полнослойным лоскутом.
Плохая приживаемость, лучший косметический эффект, проблемы с донорским участком. Применяются для косметически важных участков тела, в области крупных суставов, в местах большой нагрузки.
- По В. К. Красовитову. Реплантация кожных лоскутов после их травматического отрыва. Производится не позднее 4-6 часов после травмы. Лоскут моют с мылом, края его освежают. Подкожную клетчатку иссекают. Эпидермис обрабатывают йодом.
- Трансплантация лоскутов с отторгнутых или ампутированных частей
- Трансплантация кожи с пластикой донорской поверхности по Б. В. Парину — А. К. Тычинкиной
- Способ пластики перфорированным полнослойным лоскутом с послабляющими разрезами по краям по Ю. Ю. Джанелидзе.
Расщепленным кожным лоскутом (по Тиршу)
0,4-0,6 мм. Лоскут является расщепленным по толще, так что в донорской поверхности остаются кератинобласты и возможно её самостоятельное закрытие. Берутся бритвой, ножом Гамби или дерматомом (клеевым дерматомом Педжета, круговым М. В. Колокольцева). Донорскую поверхность дубят раствором перманганата калия или покрывают коллагеновым покрытием.
- Цельным лоскутом
- Лоскутом-ситом, лоскутом-сеткой
- Марочным способом по Ж. Ревердену — С. М. Янович-Чайнскому (подцепляют кожу прямой иглой, после чего срезают бритвой натягивающиеся круглые кусочки кожи 5-8 мм толщиной около 1 мм)
Источник
Пересадка расщепленного лоскута кожи
Кратко о методе лечения
Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой «водной подушки» производится забор лоскута с помощью специального инструмента — электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент — перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 — 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
Источник