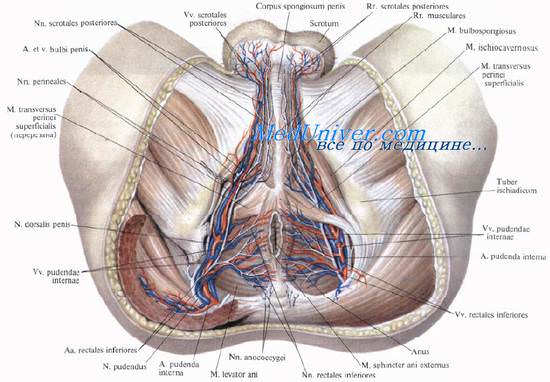
- Способы дренирования гнойных затеков органов таза
- Реферат. Гнойно-септические осложнения (ГСО) и несостоятельность швов колоректального анастомоза (КРА) являются одними из распространенных и грозных осложнений после операций по поводу рака прямой кишки (РПК). Наиболее часто эти осложнения встречаются при низкорасположенных опухолях прямой кишки и низких внутрибрюшных резекций. Основополагающим в профилактике и лечении таких осложнений является способ послеоперационного дренирования малого таза. Для дренирования малого таза в большинстве случаев используют пассивные дренажи, установленные через проколы в области промежности. В данной работе отражены результаты применения разработанной авторами дренажей и способа дренирования полости малого таза. Приведены результаты консервативного лечения несостоятельности швов КРА.
- Ключевые слова: рак прямой кишки, аспирационное дренирование, гнойно-септические осложнения, несостоятельность швов КРА, дренаж «труба в трубе».
- Рис. 1. Схема дренирования после низкой внутрибрюшной резекции прямой кишки с забрюшинным расположением КРА. Вид полости малого таза после восстановления целостности брюшины: 1 — дренажная трубка «труба в трубе», проведенная в полость малого таза забрюшинно через прокол передней брюшной стенки; 2 — брюшная полость; 3 — наружные подвздошные сосуды; 4 — забрюшинная часть полости малого таза; 5 — колоректальный анастомоз
- Целью данного исследования было изучение эффективности применения разработанных нами двухпросветных дренажей «труба в трубе», устанавливаемых по разработанной нами методике для консервативного лечения несостоятельности швов колоректального анастомоза.
- Материалы и методы
- Способы дренирования гнойных затеков органов таза
- Гнойный параметрит.
- Дренирование клетчаточных пространств малого таза
Способы дренирования гнойных затеков органов таза
© Ф.Ш. Ахметзянов, В.И. Егоров, Н.Т. Шайхутдинов, В.В. Стрункин, Д.М. Рувинский, Ф.Ф. Ахметзянова, 2015
Ф.Ш. Ахметзянов 1,2 , В.И. Егоров 1 , Н.Т. Шайхутдинов 2 , В.В. Стрункин 2 , Д.М. Рувинский 2 , Ф.Ф. Ахметзянова 1
1 ГБОУ ВПО «Казанский государственный медицинский университет» МЗ РФ, г. Казань
2 ГАУ3 «Республиканский клинический онкологический диспансер М3 РТ», г. Казань
Ахметзянов Фоат Шайхутдинович — доктор медицинских наук, профессор, заведующий кафедрой онкологии, лучевой диагностики и лучевой терапии
420012, г. Казань, ул. Бутлерова, д. 49, тел.: (843) 292-45-29, +7-917-254-50-86, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Реферат. Гнойно-септические осложнения (ГСО) и несостоятельность швов колоректального анастомоза (КРА) являются одними из распространенных и грозных осложнений после операций по поводу рака прямой кишки (РПК). Наиболее часто эти осложнения встречаются при низкорасположенных опухолях прямой кишки и низких внутрибрюшных резекций. Основополагающим в профилактике и лечении таких осложнений является способ послеоперационного дренирования малого таза. Для дренирования малого таза в большинстве случаев используют пассивные дренажи, установленные через проколы в области промежности. В данной работе отражены результаты применения разработанной авторами дренажей и способа дренирования полости малого таза. Приведены результаты консервативного лечения несостоятельности швов КРА.
Ключевые слова: рак прямой кишки, аспирационное дренирование, гнойно-септические осложнения, несостоятельность швов КРА, дренаж «труба в трубе».
В Российской Федерации заболеваемость РПК за период 1998-2012 гг. выросла с 12,2 до 16,7 на 100 тыс. населения, а по г. Казани — 1990-2013 гг. — более чем на 83% [9].
Хирургический метод лечения РПК является основным, определяющим результаты лечения РПК. Наиболее распространенными ближайшими послеоперационными осложнениями являются гнойно-септические, такие как абсцессы и флегмоны малого таза, нагноения послеоперационных ран и перитониты, встречающиеся до 25% случаев [2, 13, 17, 20]. Одним из грозных послеоперационных осложнений является несостоятельность швов колоректального анастомоза, частота которой, по данным разных авторов, может достигать до 40% [2, 13, 19, 21, 22]. При этом отмечается, что риск развития несостоятельности швов КРА особенно высок при расположении анастомоза на высоте ниже 6 см от анокутанной линии [21]. В связи с высокой частотой несостоятельности швов КРА, распространено использование превентивных кишечных стом с целью временно отключить зону сформированного анастомоза от пассажа каловых масс, частота таких стом достигает до 84% [1, 7, 8].
Большую роль в профилактике ГСО играет дренирование полости малого таза. Наиболее распространенным способом ее дренирования, ставшим общепринятым в РФ, является использование однопросветных дренажей и установка их через прокол кожи в области промежности [11, 12]. При этом в 16,4% случаев наблюдаются гнойно-воспалительные явления со стороны полости малого таза [12].
Предлагаются множество способов лечения несостоятельности швов КРА. Наиболее распространенный — формирование разгрузочной двуствольной или одноствольной колостомы после разъединения анастомоза. Однако способ требует проведения релапаротомии с тотальной ревизией брюшной полости и санацией всей брюшной полости, что является травматичным вмешательством и повышает риск осложнений и летальности [3].
Брюсов П.Г. с соавт. [6], после диагностики несостоятельности швов КРА, предлагают формировать трансверзостому через минилапаротомию с дальнейшим проведением промывания раствором антисептика отключенной кишки и брюшной полости через трубку, введенную в отводящий отдел трансверзостомы, при этом промывные воды, попадающие через дефект в анастомозе в брюшную полость, выводятся по дренажам, введенным через разрезы в подвздошных областях к зоне анастомоза, в полость таза и боковые каналы брюшной полости. Лаваж проводят ежедневно до исчезновения примеси гноя в промывных водах. В последующем, в основном через полгода после релапаротомии, производят закрытие трансверзостомы.
Федоров В.Д. [12] предлагает способ лечения несостоятельности швов анастомоза после внутрибрюшной резекции прямой кишки методом высоких очистительных клизм: при появлении клинических признаков несостоятельности швов анастомоза без симптомов перитонита выполняется проктография, при которой отмечается незначительное попадание контраста в параректальную клетчатку. Через анус проводят зонд и один раз в сутки делают очистительные клизмы. Промывают пресакральное пространство через установленный ранее дренаж раствором диоксидина 4-5 раз в сутки. Процедура проводится до ликвидации нагноительного процесса в малом тазу.
Яновой В.В. с соавт. [16] проводят консервативное лечение несостоятельности швов толстокишечного анастомоза методом кишечного лаважа, что осуществляется следующим образом: при появлении клинических признаков несостоятельности швов анастомоза, при частичном его дефекте без явлений перитонита, трансназально устанавливают зонд в двенадцатиперстную кишку, по которому вводят 9-12 л изотонического раствора со скоростью 2,5-3 л в час, после чего зонд удаляют. Лаваж проводят однократно или дважды с интервалом в 10 дней.
Мы предлагаем иной метод дренирования полости малого таза после внутрибрюшных резекций с низкорасположенным КРА [5]. В забрюшинную часть полости малого таза через прокол передней брюшной стенки устанавливается двухпросветный аспирационный дренаж «труба в трубе» [4], с помощью которого происходит постоянная аспирация содержимого из полости малого таза вакуумным насосом. Благодаря высокой аспирационной эффективности дренажей, обусловленной специальной системой отверстий и создаваемому турбулентному потоку и способу установки дренажей происходит постоянная аспирация отделяемого из полости малого таза.
Промывание полости малого таза в послеоперационном периоде не проводится. Схема дренирования представлена на рисунке 1.
Рис. 1. Схема дренирования после низкой внутрибрюшной резекции прямой кишки с забрюшинным расположением КРА. Вид полости малого таза после восстановления целостности брюшины: 1 — дренажная трубка «труба в трубе», проведенная в полость малого таза забрюшинно через прокол передней брюшной стенки; 2 — брюшная полость; 3 — наружные подвздошные сосуды; 4 — забрюшинная часть полости малого таза; 5 — колоректальный анастомоз
Предлагаемый нами метод лечения несостоятельности швов КРА основан на использовании аспирационных дренажей «труба в трубе», установленных еще при операции в забрюшинную часть полости малого таза [4, 5]. При констатации факта клинически значимой несостоятельности швов КРА (поступление по дренажу отделяемого толстокишечного характера) оценивали состояние пациента. При отсутствии симптомов интоксикации и клиники перитонита (100% среди наблюдаемых нами пациентов) проводили консервативное лечение. Сразу делали посев отделяемого из забрюшинного дренажа на микрофлору и чувствительность к антибиотикам. Профилактически, до получения результатов бактериологического исследования, пациенту назначали антибиотики широкого спектра действия. После диагностики несостоятельности швов КРА назначали голод не менее чем на 3 суток при позднем появлении несостоятельности швов анастомоза (на 8-10 сутки), не менее чем на 1 неделю — при раннем (на 4-5 сутки).
Проводился мониторинг лейкоцитарной формулы и динамический клинический осмотр. Назначали инфузионную терапию и комбинированную энтеральную и парентеральную нутритивную поддержку на время голода. В дальнейшем проводилась оценка дефекта анастомоза с помощью водорастворимого йода, вводимого по двухпросветной трубке, установленной в полость малого таза. Именно этот метод является, по нашему мнению, наиболее щадящим для КРА по сравнению с ФКС и проктографией, а способ установки дренажа позволяет выполнить данное обследование достаточно информативно. После оценки дефекта анастомоза, в случаях отсутствия затеков и хорошем самочувствии больного, разрешали пить воду, бульоны. Сроки удаления дренажей индивидуальны. После удаления дренажа обычно отделяемого по отверстию не наблюдается, а еще через день больного выписывают из стационара.
Целью данного исследования было изучение эффективности применения разработанных нами двухпросветных дренажей «труба в трубе», устанавливаемых по разработанной нами методике для консервативного лечения несостоятельности швов колоректального анастомоза.
Материалы и методы
Анализу подвергнуты данные о 124 пациентах, которым на базе №2 РКОД МЗ РТ в период с января 2011 по январь 2015 гг. выполнялись внутрибрюшные резекции прямой кишки с формированием забрюшинного КРА с установкой двухпросветных дренажей в забрюшинную часть полости малого таза через прокол на передней брюшной стенке. Непрерывность толстой кишки восстанавливалась формированием КРА ручным или аппаратным способом. Ни одному пациенту превентивная кишечная стома не накладывалась.
Демографические, нозологические данные, детали операции, данные о послеоперационных осложнениях и летальности, гистологические данные внесены в электронную архивную базу. Предоперационные обследования включали такие обязательные методы диагностики, как фиброколоноскопия, УЗИ органов брюшной полости, малого таза, почек, рентгенография органов грудной клетки, ирригография, а для оценки дефекта анастомоза, как уже сказано выше, контрастное исследование полости малого таза через забрюшинный дренаж. Оцениваемые параметры включали в себя пол, возраст, ИМТ, физическое состояние по ASA, TNM опухоли, высоту расположения опухоли от ануса, объем операции, высоту расположения анастомоза от ануса, сопутствующая патология, размеры дефекта анастомоза (табл. 1).
Источник
Способы дренирования гнойных затеков органов таза
Гнойники в клетчаточных пространствах малого таза чаще возникают как осложнение ранений этой области. Второй по частоте причиной являются развитие гнойной инфекции в области прямой кишки, парапроктиты.
Разрезы для дренирования флегмон боковых клетчаточных пространств подбрюшинного этажа таза. Операцию начинают разрезом Кромптона — Пирогова параллельно паховой связке и на 3—4 см выше нее. Разрез проходит от передней верхней ости подвздошной кости до наружного края прямой мышцы живота. После рассечения широких мышц живота и поперечной фасции отслаивают брюшину и вскрывают затек в подвздошной ямке. Продолжая отслаивать брюшину по направлению к малому тазу, попадают в боковое клетчаточное пространство таза.
Для адекватного дренирования флегмоны бокового клетчаточного пространства необходим дополнительный промежностный разрез (контрапертура). Радиальным разрезом вскрывают седалиш-но-анальную ямку, после чего тупым инструментом (корнцангом, изогнутым длинным зажимом Бильрота) расслаивают сухожильную дугу m. levator ani (способ Крайзельбурда) и проникают в боковое пристеночное клетчаточные пространства малого таза. Через промежностный разрез и разрез передней брюшной стенки проводят дренажные трубки для оттока гноя и введения антисептиков.
Гнойный параметрит.
Для вскрытия задних и ограниченных боковых абсцессов параметрия применяют заднюю кольпотомию. Как и при пункции заднего свода, обнажают зеркалами шейку матки, ее заднюю губу фиксируют пулевыми щипцами и подтягивают кпереди. Стенку влагалища рассекают поперечным разрезом у края шейки матки, после чего тупо расслаивают клетчатку по средней линии, строго придерживаясь задней поверхности шейки, чтобы не проникнуть в прямокишечно-маточное углубление, т.е. в брюшинную полость.
Передний абсцесс параметрия вскрывают передней кольпото-мией через передний свод влагалища.
При гнойном воспалении бокового параметрия клетчатку дренируют так же, как при дренировании бокового клетчаточного пространства.
Боковая кольпотомия опасна из-за возможности повреждения маточных сосудов или мочеточников.
Дренирование позадилобкового (предпузырного) клетчаточного пространства осуществляют двумя разрезами: по передней брюшной стенке и промежности. Если гнойник располагается в пе-реднемедиальном отделе пространства, используют поперечный или нижний срединный разрез брюшной стенки над лобком, как при цистостомии. При поражении заднебоковых отделов в области глубокого отверстия запирательного канала возможно использование внебрюшинного доступа по Пирогову.
Во всех случаях накладывают контрапертуру со стороны промежности по Буяльскому—Мак-Уортеру. Разрез длиной 8—9 см производят по внутренней поверхности бедра над возвышением приводящих мышц, отступя на 3-4 см от бедренно-промежност-ной складки. После рассечения собственной фасции пересекают короткую приводящую мышцу бедра и обнажают наружную запи-рательную мышцу. Оригинальный способ авторов предусматривал дренирование через запирательный канал. Однако частое повреждение запирательного сосудисто-нервного пучка заставило в настоящее время входить в позадилобковое пространство, рассекая наружную и внутреннюю запирательные мышцы и запирательную мембрану. Через разрезы вводят дренажные трубки. Раны послойно зашивают до дренажа.
Дренирование предпузырной клетчатки в зависимости от тяжести повреждения может быть односторонним или двусторонним.
Источник
Дренирование клетчаточных пространств малого таза
Дренирование клетчаточных пространств таза можно производить:
через переднюю брюшную стенку;
через прямую кишку;
При распространении гнойного процесса из параметрия выше лобкового симфиза или при поражении пристеночной клетчатки таза с выходом гнойного инфильтрата над паховой связкой, дренирование производится через переднюю брюшную стенку. Последовательность действий заключается в следующем:
1) намечается линия разреза над выпуклостью инфильтрата на 1-2 см выше паховой связки и параллельно ей;
2) рассекаются следующие слои:
апоневроз наружной косой мышцы живота;
внутренняя косая мышца живота;
поперечная мышца живота;
Дальнейшие действия по вскрытию гнойника выполняются вне брюшинно тупым способом. С этой целью осторожно отслаивают брюшину и проникают в полость таза по ходу подвздошных сосудов.
Для опорожнения гнойника заднего отдела параметрия задняя часть свода влагалища (влагалищный доступ) рассекается лезвием скальпеля, обязательно обращенным к шейке матки для предупреждения ранения прямой кишки.
В образовавшееся отверстие вводится корнцанг, выпуклостью обращенный кзади. За счет разведения браншей корнцанга производится увеличение кольпотомического отверстия. Рабочие концы этого инструмента фиксируются в разомкнутом положении. В образовавшееся отверстие вводится эластичная дренажная трубка с боковыми отверстиями. Рана вокруг дренажной трубки обкладывается марлевыми салфетками.
Вскрытие гнойника параметральной клетчатки может быть также произведено разрезом длиной 1-1,5 см передней стенки прямой кишки в зоне наибольшей флюктуации. После разведения краев разреза корнцангом в зону гнойного очага вводится дренажная трубка.
Разрезы со стороны промежности чаще используются при парапроктитах.
Методика вскрытия парапроктитов обусловлена локализацией гнойника.
При подкожных парапроктитах следует использовать дугообразный разрез, окаймляющий наружный сфинктер заднего прохода. Иногда делается продольный разрез по средней линии промежности между анальным отверстием и копчиком. Этот доступ рационален при абсцессах позадипрямокишечной клетчатки.
Низкорасположенные подслизистые парапроктиты могут быть вскрыты через стенку прямой кишки. Данный метод не может быть рекомендован для вскрытия гнойников, расположенных вне стенки прямой кишки (в параректальной клетчатке). В этих случаях поступающая из просвета прямой кишки вторичная инфекция может способствовать формированию внутренних свищей.
При дренировании глубокорасположенных гнойников седалищно-прямокишечной ямки разрез производится вдоль ветви седалищной кости с проникновением в глубину по наружной стенке ямки. При необходимости дренирования пельвиоректального пространства из указанного доступа расслаиваются волокна мышцы, поднимающей задний проход. В образовавшийся канал вводится толстая дренажная трубка, которая не должна пережиматься при сокращениях мышцы.
Реже для дренирования седалищно-прямокишечной ямки выполняется доступ со стороны бедра через запирательное отверстие. Такой доступ иногда используется при мочевых флегмонах и затеках в клетчатку седалищно-прямокишечной ямки. Действия выполняются в следующей последовательности:
— больной укладывается на край стола в положение для промежностных операций;
бедро отводится кнаружи и кверху до напряжения тонкой мышцы (m. gracilis);
отступя от паховой складки вниз на 2 см, по краю тонкой мышцы проводится разрез кожи и подкожной клетчатки длиной 7-8 см;
после рассечения кожи, подкожной клетчатки и широкой фасции тонкая мышца отводится кверху;
прилежащая короткая приводящая мышца отводится также кверху;
большая приводящая мышца отодвигается книзу;
наружная запирательная мышца расслаивается тупым способом и ее края раздвигаются в стороны;
запирательная мембрана и внутренняя запирательная мышца рассекаются у нижнемедиального края запирательного отверстия. Игнорирование этого условия может привести к повреждению запирательного сосудисто-нервного пучка. После выполнения этих действий в седалищно-прямокишечную ямку вводится эластичная трубка с боковыми отверстиями.
Пельвиоректальное клетчаточное пространство может быть дренировано со стороны передней брюшной стенки разрезом, проведенным над паховой связкой.
Изучение топографической анатомии брюшинного и подбрюшинного отделов полости женского таза
Для изучения подбрюшинного этажа полости таза используют горизонтальные, фронтальные и сагиттальные распилы.
Препарирование подбрюшинного отдела таза начинают с его переднего отдела. Для этого на всем протяжении выделяют круглую связку матки до глубокого пахового кольца. По возможности отыскиваются расположенные вдоль связки кровеносные сосуды. Под пузырно-маточным углублением на уровне шейки матки идентифицируют пузырно-маточные связки. Раздвигая промежуток между шейной матки и мочевым пузырем, следует проникнуть в spatium vesicovaginale. Продвигаясь в этом пространстве тупым способом в стороны и кзади, определяется на уровне верхней части переднебоковой стенки влагалища мочеточник, который прослеживается до места его входа в стенку мочевого пузыря. Обращается внимание на то, что мочеточник соприкасается сначала с боковой, а затем и с передней стенками влагалища. На этом участке он может быть поврежден (зона «хирургического риска») при экстирпации матки.
Мочеточник препарируют в направлении кзади и кверху. Обращают внимание на его положение относительно боковой стенки шейки матки и взаимоотношения с маточной артерией.
В заднем отделе подбрюшинного этажа определяют крестцово-маточные связки, которые прослеживают до кардинальной связки. В углу между ними находится околоматочная клетчатка.
После изучения топографической анатомии матки и ее придатков следует приступить к препарированию сосудов и нервов подбрюшинного этажа.
В области крестцово-подвздошного сустава выделяют короткий ствол внутренней подвздошной артерии, позади и медиальнее от него — одноименную вену. Для дальнейшего препарирования маточная труба с яичником и широкой связкой матки отслаивается от боковой стенки таза в медиальную сторону, обнажая пристеночное и околоматочное клетчаточные пространства. На боковой стенке таза обнажают мочеточник. Определяется место его пересечения с общей подвздошной артерией справа и наружной подвздошной артерией слева. Прослеживают ход мочеточника вниз. Вблизи связки, подвешивающей яичник, препарируется a. ovarica. Запоминается положение этой артерии кпереди от мочеточника на уровне пограничной линии, что может обусловить повреждение мочеточника при удалении придатков матки (зона «хирургического риска»).
На сагиттальном распиле таза изучают топографию маточной артерии. Отыскивают место ее отхождения, на боковой стенке таза выделяют первый перекрест с мочеточником (артерия проходит спереди), на уровне перешейка матки идентифицируют второй перекрест маточной артерии с мочеточником (артерия располагается сзади). Эти участки запоминаются как зоны «хирургического риска».
Изучение топографической анатомии брюшинного и подбрюшинного отделов полости мужского таза
Изучение начинают с осмотра органов таза после отведения книзу ранее сформированного лоскута передней брюшной стенки на мужском трупе. Из брюшинного этажа таза выводят петли тонкой кишки и отчасти сигмовидной ободочной кишки. Определяют края входа в малый таз: верхний край лобкового симфиза, подвздошные гребни, терминальная линия и мыс. Осматривается брюшина, покрывающая органы и стенки таза, углубление между мочевым пузырем и прямой кишкой. Обращается внимание на то, что опорожненный мочевой пузырь имеет вид уплотненной выпуклости треугольной формы с вершиной, обращенной кверху. При наполнении он принимает сферическую форму, однако вершина и широкое основание различимы при всех условиях. При этом брюшина покрывает верхнюю, а также частично заднюю и боковые стенки мочевого пузыря.
Между мочевым пузырем и прямой кишкой видна прямокишечно-пузырная впадина — самая низкая точка тазовой части брюшинной полости, в которой может скапливаться гной при затеках и аппендикулярных выпотах, жидкость при прободных язвах желудка и т. д.
Проникнув в глубину прямокишечно-пузырного кармана, на его дне следует найти поперечный желобок со стенками, образующими острый угол. Такая конфигурация объясняется тем, что брюшина на дне прямокишечно-пузырного углубления фиксирована идущей от нее к тазовому дну прямокишечно-пузырной фасцией (апоневрозом Денонвилье — Салищева).
При осмотре стенок малого таза вдоль пограничной линии идентифицируются подвздошные сосуды. На границе передней и средней третей пограничной линии прощупывают ductus deferens. Он перегибается через край подвздошной кости и идет спереди и снаружи, косо вниз и назад. На границе задней трети пограничной линии видна складка мочеточника, который перегибается через край входа в малый таз вперед и медиально к основанию мочевого пузыря. Складка левого мочеточника скрыта корнем брыжейки сигмовидной ободочной кишки. Осмотр заканчивается определением дугообразной складки семявыносящего протока.
На сагиттальном распиле таза находят предпузырное клетчаточное пространство. Отделив листок внутрибрюшной фасции в сторону, следует выйти на внутреннюю запирательную мышцу, вход в запирательный канал и лобково-пузырные связки. Следует усвоить, что это пространство при переломах лобковых костей служит местом скопления крови, а при повреждении стенки мочевого пузыря в нем образуются мочевые затеки. Здесь же после огнестрельных ранений мочевого пузыря возможно формирование флегмон. Рассматривают пути затеков гноя в соседние области: через запирательный канал в область приводящих мышц бедра; через бедренный канал — в передний отдел бедра. Следует также уяснить, что причина образования скользящих грыж заключается в том, что париетальная брюшина втягивается во внутреннее отверстие бедренного канала вместе со стенкой мочевого пузыря.
Рассматривают позадипрямокишечное клетчаточное пространство, расположенное впереди крестца. Определяют возможные направления распространения из него гнойных затеков: латерально по линии расположения подвздошных сосудов и кверху в забрюшинное пространство.
В подбрюшинном пространстве изучают топографическую анатомию находящихся в нем органов — мочеточников, семявыносящих протоков, мочевого пузыря, семенных пузырьков, предстательной железы. Затем препарируют пристеночные сосудисто-нервные образования.
Мочеточник препарируют от пограничной линии вниз, медиально и кпереди сначала по боковой стенке, а затем по дну малого таза до места впадения в нижнелатеральный участок стенки мочевого пузыря.
Отыскивают перекрещивание правого мочеточника с наружной подвздошной артерией. Для этого по медиальному краю m. iliopsoas рассекается брюшина и раздвигается клетчатка. Отодвигая клетчатку, кзади, идентифицируется начальный участок внутренней подвздошной артерии.
Пересечение тазового отдела левого мочеточника с общей подвздошной артерией находят позади корня брыжейки сигмовидной ободочной кишки.
Семявыносящий проток определяется после рассечения покрывающей его пристеночной фасции на протяжении передней трети пограничной линии. На схемах рассматривается топография семенных пузырьков, предстательной железы, прямой кишки, особенности их фасциальных футляров.
Выделение общей подвздошной артерии производят от бифуркации аорты вниз и кнаружи по поверхности V поясничного позвонка до медиального края m. psoas. Определяется место деления общей подвздошной артерии на наружную и внутреннюю подвздошные артерии. Для обнажения внутренней подвздошной артерии необходимо рассечь пристеночную пластинку подбрюшинной фасции таза в области крестцово-подвздошного сустава. Артерия препарируется до места деления ее на передний и задний стволы. Далее рассматривают ход ветвей переднего ствола a. iliaca interna — пупочной артерии с отходящими 1-2 верхними артериями мочевого пузыря, запирательной артерии, нижней артерии мочевого пузыря, артерии семявыносящего протока, внутренней половой артерии, нижней ягодичной и средней прямокишечной артерии. Препарируется отходящая от заднего ствола верхняя ягодичная артерия — наиболее крупная из пристеночных ветвей. Следует запомнить, что ранение верхней ягодичной артерии в ягодичной области может привести к обильному, трудно останавливаемому кровотечению. Эта артерия, выходя в ягодичную область через надгрушевидную щель, описывает крутую дугу вокруг большой седалищной вырезки. Вследствие этого при разрыве артерии ее центральный конец, сокращаясь, уходит в полость малого таза, вызывая трудно диагностируемое внутреннее кровотечение.
Важно также усвоить, что запирательная артерия может отходить и от заднего ствола внутренней подвздошной артерии. Важно знать, что приблизительно в ‘/3 случаев она отходит от нижней надчревной артерии и располагается у медиальной стенки внутреннего бедренного кольца.
Давыдов С. Н. Атлас гинекологических операций / С. Н. Давыдов, Б. М.Хромов, В. 3. Шейко. — Л.: Медицина, 1973. — 289 с.
Кованов В. В. Хирургическая анатомия фасций и клетчаточных пространств человека / В. В.Кованов, Т. И. Аникина. — М.: Медицина, 1956. — 427 с.
Кулаков В. И. Оперативная гинекология. / В. И. Кулаков, Н. Д. Селезнева, В. И. Краснопольский. — М.: Медицина, 1980. — 464 с.
Лопаткин А. М. Оперативная урология / А. М. Лопаткин, И. П. Шевцова. — Л.: Медицина, 1986. — 480 с.
Мещерякова М.А. Оперативная хирургия и топографическая анатомия / М.А. Мещерякова. — М.: ACADMA, 2005.- С. 1 12-140.
Николаев А.В, Топографическая анатомия и оперативная хирургия / А.В. Николаев. — М.: ГЭОТАР-Медиа, 2007.-С. 161-239.
Островерхов Г.Е. Курс оперативной хирургии и топографической анатомии / Г.Е. Островерхов, Ю.М. Бомаш, Д.Н. Лубоцкий, — М.: МИА, 2005.- С. 45-110.
Лопухин Ю.М. Лекции по топографической анатомии и оперативной хирургии. — М.: РГМУ., 1994 — С. 44-60.
Источник