Современные тенденции в выборе метода деривации мочи у пациентов после радикальной цистэктомии по поводу инвазивного рака мочевого пузыря
Кафедра урологии Центральной государственной медицинской академии Управления делами Президента РФ;
ФГБУ «Клиническая больница» Управления делами Президента РФ, Москва, Россия
Рак мочевого пузыря (РМП) занимает 7-е место в мире среди всех злокачественных новообразований у мужчин и 11-е – у лиц обоих полов. В большинстве стран радикальная цистэктомия служит «золотым» стандартом лечения инвазивного РМП. Разработана масса принципиально различных вариантов отведения мочи у пациентов, перенесших радикальную цистэктомию, в связи с этим вопрос выбора конкретного метода отведения мочи у конкретного пациента остается одним из важнейших и сложнейших этапов лечения подобных пациентов. В данном обзоре рассмотрены международные статьи по данной тематике за 2015–2018 гг.
РМП занимает 7-е место среди всех злокачественных новообразований у мужчин в мире и 11-е – у лиц обоих полов [1]. В структуре онкологической заболеваемости населения России РМП занимает 9-е место среди мужчин и 19-е – среди женщин. По возрастному составу преобладают пациенты старше 60 лет, в России они составляют 78,4%. Средний возраст заболевших в России мужчин составляет 66,4, женщин – 69,2 года [2]. РМП чаще встречается среди мужчин, чем среди женщин (соотношение 6:1), что объясняется более распространенным влиянием на мужское население канцерогенных факторов, увеличивающих риск развития заболевания (курение, профессии, связанные с канцерогенными веществами) [3]. В большинстве стран радикальная цистэктомия (РЦЭ) служит «золотым» стандартом лечения инвазивного РМП [4, 5].
Одним из важнейших дооперационных этапов считается выбор метода деривации мочи. По способности удержания мочи выделяют континентные и инконтинентные мочевые резервуары. Континентные резервуары в свою очередь подразделяются на гетеро- и ортотопические. На сегодняшний день все еще возникают споры по поводу значения возраста и типа деривации мочи у пациентов при выполнении радикальной цистэктомии. Цистэктомия способствует значительному снижению риска возникновения смерти, как связанной с заболеванием, так и не связанной с ним, больных в возрасте >80 лет [6]. В самом крупном ретроспективном исследовании, проведенном в одной из клиник США, выявлено, что выполнение цистэктомии больным в возрасте >80 лет сопровождалось увеличением числа осложнений, однако повышения смертности при этом не зафиксировано. Части пациентов этой группы с успехом проводили создание ортотопического мочевого пузыря, но большинству больных было проведено формирование подвздошного кондуита [7]. Выбор метода лечения и тип отведения мочи определяются общим состоянием и возрастом пациента. Общее состояние пациента и сопутствующие заболевания оказывают различное влияние на результаты лечения, и их необходимо оценивать независимо друг от друга [8]. Существует более 40 разновидностей оперативных техник формирования механизма деривации мочи, однако методики, отвечающей всем требованиям идеального артифициального резервуара, достоверно не найдено. В качестве основы преимущественно берется сегмент тонкой либо толстой кишки.
Распространенные методики на сегодняшний момент:
- Гетеротопические инконтинентные резервуары (подвздошный кондуит по Bricker, сигмокондуит и т.д.).
- Ортотопические резервуары (по Studer, Hautmann, Reddy и др.).
- Гетеротопические континентные резервуары (Indiana pouch, Kock pouch, Mansоura pouch (по Х. Абол-Энейну), Mainz-pouch I, Lund pouch и др.).
Seiffert впервые описал уретероилеокутанеостомию в 1935 г., впоследствии эта методика широко применялась Bricker и остается наиболее распространенным методом деривации мочи по сегодняшний день [9]. Желание совершенствовать качество жизни пациентов и поиск оптимального резервуара привели к тому, что в конце ХХ в. начали активно развиваться методики континентного отведения мочи. Goodwin в 1959 г. первым смог снизить давление в детубулизированном кишечном резервуаре. Это поспособствовало росту числа публикаций и развитию новых методов кишечной деривации мочи. В 1982 г. N. Kock опубликовал свою методику формирования кишечного резервуара. В 1983–1985 гг. Thüroff, Hohenfellner описывают методику использования тонкотолстокишечного сегмента (подвздошно-толстокишечный резервуар Mainz pouch I). Studer в 1988 г. предложил методику ортотопического замещения мочевого пузыря тонкокишечным резервуаром низкого давления.
Самым используемым способом деривации мочи во всем мире в настоящее время считается формирование инконтинентного илеокондуита (операция Bricker) и ортотопического континентного резервуара (операция Studer) [10].
Инконтинентный вариант деривации мочи (илеокондуит по Bricker и др.) наиболее часто используется при невозможности выполнения ортотопического отведения по тем или иным причинам. Он предпочтителен для пожилых больных сопутствующей соматической патологией, для пациентов с распространенными процессами и высоким риском прогрессирования основного заболевания [11]. Недостатком этой методики считается наличие «влажной стомы», которая может вызывать местное раздражение кожи с мацерацией, требует ношения мочеприемников, что снижает социальную адаптацию пациентов [12–14].
В крупном мультицентровом исследовании C. Groeben, R. Koch et al. сравнили предпочтения в выборе метода деривации мочи пациентов после радикальной цистэктомии в Германии и США [15]. 17 711 пациентов были отобраны из базы данных Nationwide Inpatient Sample (NIS) США и 60 447 – из базы данных German DRG database (Diagnosis-Related Groups) Германии. Средний возраст пациентов из США составил 68,2±10,5 лет, среди них 24,3% женщин, из Германии – 68,0±9,6 года, среди них 25,1% женщин. Частота формирования инконтинентных резервуаров в США с 2006 по 2014 г. была стабильной и составила в 2006 г. 92,8%, в 2014-м – 93,2%. В Германии.
Источник
Language
Оценка качества жизни больных инвазивным раком мочевого пузыря после радикальной цистэктомии
Проблема деривации мочи продолжает занимать одно из ведущих мест в реконструктивной урологии [14]. Впервые уретеросигмостомия была произведена в 1898 г., после этого началось развитие нового направления кишечная деривация мочи. Особую актуальность оно приобрело в последние годы [26]. Однако, несмотря на использование новых технологий, совершенствование хирургического оборудования, применение современных антибактериальных лекарственных средств и усовершенствование анестезиологических пособий, частота осложнений после подобных операций высока и составляет от 10 до 22% [210]. В связи с этим проблема улучшения качества жизни данной категории больных остается одной из важных задач современной медицины [24, 7, 9, 1113].
Качество жизни, связанное со здоровьем, является одним из ключевых понятий современной медицины, позволяющих дать глубокий многоплановый анализ важных составляющих здоровья человека в соответствии с критериями Всемирной организации здравоохранения, то есть физиологических, психологических и социальных проблем больного человека [11, 12, 14]. Указанные данные свидетельствуют о том, что кишечное отведение мочи в урологической практике представляет не только серьезную медицинскую, но и большую социальную проблему [16, 8, 13, 15].
Представленные данные послужили причиной проведения нашего исследования, позволившего оценить качество жизни больных, перенесших различные виды кишечного отведения мочи, и выработать оптимальные количественные критерии прогнозирования нарушений качества жизни по клиническим и социальнопсихологическим показателям.
Цель исследования. Повысить эффективность лечения и качество жизни больных после радикальной цистэктомии.
МАТЕРИАЛЫ И МЕТОДЫ
Под наблюдением в НИИ урологии с 1997 по 2009 гг. находятся 148 пациентов: 126 (85,14%) мужчин и 22 (14,86%) женщины с инвазивным РМП в возрасте от 36 до 78 лет, средний возраст 64,2 года.
В таблице 1 представлено распределение пациентов по стадиям, при этом более чем у половины больных стадия Т2Т3.
Таблица 1. Распределение пациентов по стадиям заболевания
| Стадия заболевания | Количество пациентов | % |
| 48 | 32,43 | |
| ^aN0M0 | 30 | 20,27 |
| ^N0M0 | 44 | 29,73 |
| LN0M0 | 5 | 3,38 |
| Т2N1M0 | 4 | 2,70 |
| ^aN1M0 | 7 | 4,73 |
| ^bN1M0 | 9 | 6,08 |
| Т4N1M0 | 1 | 0,67 |
| согласно Международной классификации TNM онкологических заболеваний, 1997 г | | ||
Радикальная цистэктомия выполнена 145 (97,9%) пациентам. Ортотопическая пластика мочевого пузыря произведена 44 больным, формирование гетеротопического резервуара 16, уретеросигмостомия в модификациях 19 пациентам. Наложение илеум кондуита (операция Брикера) 66 пациентам. Одномоментная уретрэктомия 23 больным. Трем больным была выполнена только деривация мочи без цистэктомии.
Морфологический тип опухоли был представлен переходноклеточным раком мочевого пузыря со степенью дифференцировки Gt у 2 (1,3%) больных, G2 у 77 (52,0%), G3 у 67 (45,3%) пациентов. В одном наблюдении выявлена лейомиофибросаркома (0,7%), в другом аде нокарцинома (0,7%).
Всем больным применяли как общепринятые клинические, так и специальные методы обследования: УЗИ, компьютерная и (или) магниторезонансная томография, эндоскопические и морфологические исследования, цитологическое исследование мочи, динамическая нефросцинтиграфия.
При физикальном осмотре оценивались следующие показатели: общий соматический статус пациента, уровень физического и интеллектуального развития, состояние передней брюшной стенки, обращали внимание на наличие рубцовой деформации.
Оперативное лечение проводилось с использованием всех доступных и апробированных методов, применяли различные виды кишечной деривации мочи. В послеоперационном периоде назначалась антибактериальная и противогрибковая терапия.
При поражении простатического отдела уретры и шейки мочевого пузыря, выявлении опухолевых клеток в препарате, полученном при уретроскопии с биопсией, обнаружении опухолевых клеток при экспрессбиопсии из свободного края уретры, поражении шейки мочевого пузыря и треугольника Льето в сочетании с низкой степенью дифференцировки рака у женщин, а также опухолевой инвазии передней стенки влагалища выполнялась уретрэктомия.
Неоадъювантная химиотерапия проведена 12 больным по схемам CAP: Циклофосфан 500 мг/м2 внутривенно в 1й день + Доксоруби цин (фарморубицин, адриабластин) 50 мг/м2 внутривенно в 1й день + Цисплатин 100 мг/м2 внутривенно в 1й день и GC: Гемзар (гемцитобин) 1000 мг/м2 внутривенно на 1й, 8й и 15й дни + Цисплатин 70 мг/м2 внутривенно во 2 день. Восемнадцати пациентам выполнена адъювантная химиотерапия. Лучевая терапия проводилась 4 больным курсовой дозой 6070 Грей.
Больные были разделены на три группы в зависимости от типа отведения мочи. I группу составили 66 больных, которым была выполнена инконтинентная форма деривации мочи илеум кондуит (операция Брикера). Во II группу были включены 19 больных после уретеросигмостомии по Mainz pouch II и в модификации Хасана. В третью группу были отнесены 60 пациентов с континетными формами отведения мочи в различных модификациях: 44 пациента с ортотопической пластикой мочевого пузыря и 16 пациентов с гетеротопическим резервуаром.
Оценка качества жизни проводилась при помощи общего опросника MOSSF36, хотя и не специфичного для кишечной деривации мочи, но признанного международным инструментом изучения качества жизни. Он содержит вопросы, касающиеся взглядов пациентов на свое здоровье. Шкалы группируются в два интегральных показателя: физический компонент здоровья (Physical health PH1) и психологический компонент здоровья (Psychical health PH2). Показатели каждой шкалы варьируют между 0 и 100, где 100 соответствует полному здоровью.
Для определения состояния здоровья после кишечной деривации мочи мы использовали составленную нами анкету. Она содержит вопросы, связанные с влиянием заболевания на осуществление повседневной деятельности, на возникновение дискомфорта, слабости, бессонницы, кишечных расстройств. Особое внимание в анкете уделялось пунктам, характеризующим влияние перенесенной операции на качество жизни (наличие или отсутствие гематурии, недержания и неудержания мочи, примеси крови к калу и т. д.) (приложение 1).
С использованием указанных показателей был проведен ретроспективный анализ отдаленных результатов лечения и влияния различных методов отведения мочи на качество жизни.
РЕЗУЛЬТАТЫ
Ранние послеоперационные осложнения выявлены у 20 больных, поздние у 24. Среди ранних осложнений послеоперационного периода мы выделяли: несостоятельность энтероэнтероанастомоза у 1, ранняя спаечная болезнь, S потребовавшая наложения колостомы, была выявлена у 2, расхождение послеоперационных швов и заживление вторичным натяжением у 6, острый пиелонефрит, возникший на фоне пузырномочеточникового рефлюкса, у 5, а также парез желудочнокишечного тракта у 6 пациентов, который потребовал в 2х случаях повторного оперативного вмешательства.
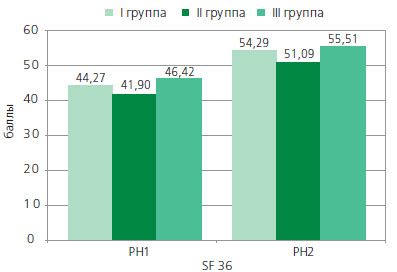
Рисунок. Качество жизни при разных видах кишечной деривации мочи
PH1Physical health (физический компонент здоровья) и
PH2Psychical health (психологический компонент здоровья)
Из поздних послеоперационных осложнений необходимо отметить гиперхлоремический ацидоз у 14 больных, перенесших уретеросигмостомию. Обострение хронического пиелонефрита на фоне стриктур нижних третей мочеточника отмечено у 3х пациентов, пузырно мочеточникового рефлюкса у 11. Интермиттирующая хроническая почечная недостаточность, как следствие прогрессирующего пиелонефрита, у 8 больных.
Эффективность континентного отведения мочи оценивалась в отношении функции удержания и емкости артифициального резервуара.
Ночное недержание мочи наблюдалось у 3 (5%) пациентов с континентным резервуаром и у 3х (15,8%) больных после уретеросигмостомии. Ночное неудержание мочи выявлено у 12 пациентов. Недержание и неудержание мочи у всех больных но сило преимуществ енно ночной характер. Средняя емкость артифициального резервуара составила более 300 мл. В связи с развитием рецидива опухоли и появлением метастазов 30 (20,3%) больным проведена системная химиотерапия и 4 пациентам лучевая терапия. Системная химиотерапия была эффективна у 26 (86,7%) больных, лучевая терапия у 2 (50%) пациентов. Рецидив рака мочевого пузыря к концу периода динамического наблюдения выявлен у 15 больных (10,1%). В процессе динамического наблюдения пациентам, перенесшим уретеросигмостомию, мы проводили уретроскопию с цитологическим исследованием, выявившим у 5 больных рецидив рака мочевого пузыря с инвазией в дистальный отдел уретры. Всем пациентам была выполнена отсроченная уретрэктомия.
Двум больным с раком мочевого пузыря и произведенной ранее уретеросигмостомией в дальнейшем была выполнена конверсия в илеумкондуит в связи с некорригируемым декомпенсированным гиперхлоремическим ацидозом и газовым рефлюксом.
Эффективность оперативного лечения рака мочевого пузыря мы оценивали по пятилетней выживаемости. За время наблюдения всего умерло 28 (19,3%) пациентов. Основной причиной смерти у 23 пациентов было прогрессирование онкологического заболевания, в I группе умерло 14 больных, во II 7 и в III группе 2 больных. К сопутствующим заболеваниям, ставшими причиной смерти, относились атеросклероз сосудов головного мозга, осложнившийся острым нарушением мозгового кровообращения, и ИБС, осложнившаяся инфарктом миокарда. Чаще всего смерть больных по этой причине наступала на протяжении первого года наблюдения.
Наличие эрекции отмечено у 16 (11,0%) оперированных больных.
Следующим этапом нашего исследования явилось изучение роли качества жизни пациентов с различными видами кишечной деривации мочи. Нам представляется наиболее приемлемым определение качества жизни, предложенное в работе N.K. Aaronson «Quality of life assessment in clinical trials» (1998): «Качество жизни интегральная характеристика физического, психологического, эмоционального и социального функционирования больного, основанная на собственном восприятии». Это позволяет оценить результаты по параметрам, которые находятся на стыке научного подхода специалистов и субъективной точки зрения пациентов.
Несмотря на значительное количество исследований, посвященных качеству жизни больных, перенесших кишечную деривацию мочи, ясности в этом вопросе пока не достигнуто. Объясняется это различием применяемых инструментов исследования (опросников и анкет), в ряде случаев недостаточным количеством обследуемых, их не вполне удачной группировкой, но, в первую очередь, отсутствием специализированных опросников для исследования урологических больных. Данный фактор вынуждает исследователей дополнять существующие опросники, в частности MOS SF36, использованный нами в работе, анкетами, большая часть вопросов которых посвящена урологическим проблемам.
При оценке качества жизни с разными формами кишечного отведения мочи мы выделили 3 составляющие: физический, психологический и биологический компоненты здоровья. Выраженная симптоматика, встречающаяся у больных (частое болезненное мочеиспускание, боли внизу живота, цистостомический дренаж, периодическая примесь крови в моче), приводит к ухудшению их физического состояния, а хроническое прогрессирующее течение вызывает проблемы психологического характера и ограничение социальной активности.
По нашему мнению, повышение точности оценки качества жизни предполагает раздельный анализ составляющих качества жизни по отдельным шкалам опросника.
Таблица 2.Функция удержания мочи у пациентов с континентными формами деривации мочи
Источник

















































