Корь — симптомы и лечение
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
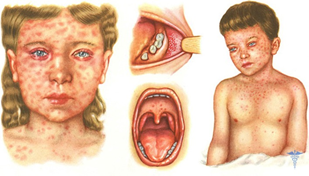
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
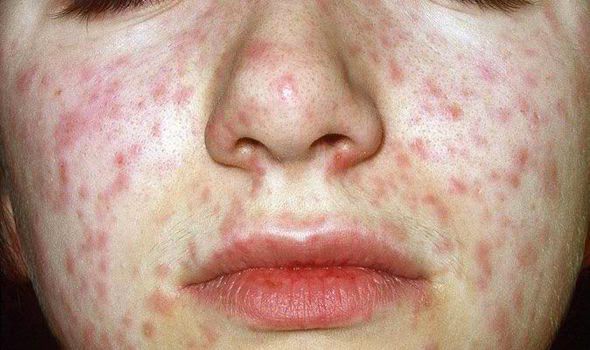
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
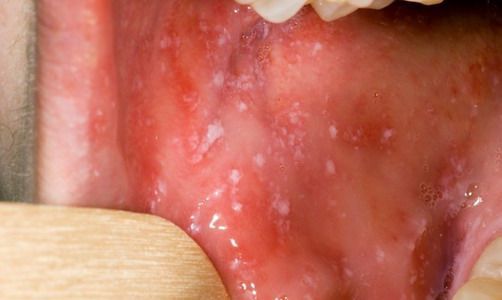
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Источник
Корь и меры её профилактики
Корь – острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем, характеризующееся высокой температурой, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом, характерной пятнисто-папулезной сыпью кожных покровов и общей интоксикацией.
Как заражаются корью?
Инкубационный период заболевания (период, когда человек заразен для окружающих, но не имеет симптомов заболевания) составляет в среднем 9-11 дней, максимальный инкубационный период составляет 21 день, признаки заболевания проявляются постепенно, не сразу. Вирус кори распространяется при кашле и чихании, личном общении, активном разговоре, непосредственном контакте с инфицированными выделениями из носоглотки.
Кто является источником инфекции?
Источником инфекции при кори является человек. Он считается заразен для окружающих до 4 дня высыпаний. При кашле, чихании с капельками слизи вирус распространяется во внешнюю среду и потоками воздуха может распространяться на значительные расстояния: в соседние комнаты, квартиры, с этажа на этаж. Лица, не болевшие корью и не привитые, могут заболеть в любом возрасте.
Как проявляется заболевания?
Заболевание начинается с повышения температуры тела до 38-39°С, у больного появляется насморк, «лающий» кашель, покраснение конъюктив, иногда с гнойным отделяемым, склеивающим ресницы по утрам, чувствуется слабость. Сыпь появляется с 4 — 5 дня болезни (1 день — лицо, шея; 2 день — туловище; 3 день — ноги, руки), затем превращаясь в пигментацию.
Чем опасна корь?
Корь также может вызывать такие осложнения, как отит, пневмония, бронхит, энцефалит. У взрослых течение болезни длительное, с многочисленными осложнениями, в то время как дети болеют корью 3-7 дней. При тяжелом течении болезни очень часто поражаются слуховой и зрительный нервы, может ухудшиться зрение и появится тугоухость. Болезнь оказывает негативное влияние на печень и почки. И это еще не все! У взрослого больного может развиться бронхит, пневмония, сильно подрывается иммунитет.
Профилактика
К этому вирусу восприимчивы люди, которые корью не болели и не вакцинированы. Поэтому единственный шанс защитить себя от кори — сделать необходимую прививку. Согласно национальному календарю профилактических прививок подлежат иммунизации взрослые от 18 до 55 лет (включительно), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори.
Однократная вакцинация не защищает от заболевания.
Вакцинацию от кори взрослым можно проводить одновременно с другими видами вакцин. У большинства вакцинальный процесс протекает бессимптомно. Редко легкая гиперемия зева, ринит; реже — покашливание и конъюнктивит, продолжающиеся в течение 1-3 суток.
Вы можете не только избежать тяжелых последствий коревого вируса, но и никогда не болеть этой неприятной болезнью.
Вас спасет обычная прививка от кори.
Источник
Способ распространения болезни корь
Корь — это острая вирусная инфекция, пожалуй, самая «заразная» среди детских инфекций.
До середины XX века число заболеваний корью на земле равнялось числу заново родившихся. Эта инфекция оказалась очень заразной, а основная заболеваемость приходилась на детей в возрасте до 10 лет. В России инфекционные больницы, куда поступали заболевшие корью дети, называли «клиниками ангелов», поскольку для многих это заболевание заканчивалось смертью.
Корь остается одной из основных причин смерти детей раннего возраста во всем мире. Большинство смертельных случаев происходит из-за осложнений кори. Чаще всего осложнения развиваются у детей до 5 лет и у взрослых старше 20. Возбудителем кори является вирус. Передается болезнь воздушно-капельным путем, реже — контактным. Источником инфекции является только человек, больной корью. Вирус кори при разговоре, кашле, с капельками слюны распространяется потоками воздуха не только в помещение, где находится больной, но может проникать по вентиляционной системе даже на другие этажи жилого дома. После контакта с больным корью обязательно заболевает каждый, кто еще не болел этой инфекцией.
Риску заболевания корью подвергаются:
- невакцинированные дети раннего возраста;
- невакцинированные беременные женщины;
- любой человек, не имеющий иммунитета к вирусу кори (не привитый или не выработавший иммунитет после вакцинации);
- работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Входные ворота инфекции — слизистые оболочки верхних дыхательных путей. Далее вирус разносится по кровяному руслу по всему организму.
Течение кори происходит с последовательной сменой трех периодов: катаральный, высыпаний, реконвалесценции.
Первые признаки заболевания появляются на 8-12 день после заражения и характеризуются лихорадкой, недомоганием, насморком, кашлем, воспалением слизистой глаз. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова-Коплика).
На 13-14 день за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала она появляется на теле, а затем—на руках и ногах. В период высыпания температура тела поднимается до 39 0 С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4х дней сыпь исчезает в той же последовательности, как и появлялась.
Осложнения кори:
- Слепота
- Энцефалит (инфекция, приводящая к отеку головного мозга), происходит в 1 из 1000 случаев
- Менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых).
- Инфекции дыхательных путей (пневмония)
- Корь может активизировать течение туберкулеза
- тяжелая диарея (дегидратация)
- Отит
- Корь у беременных женщин ведет к потере плода
Особенно тяжело корь протекает у детей с нарушениями иммунной системы, у ослабленных детей.
Перенесенная корь оставляет после себя пожизненный иммунитет (невосприимчивость) к повторному заражению.
Главным принципом профилактики кори является вакцинация. Надежным средством защиты от кори является живая коревая вакцина (ЖКВ). По своим характеристикам она соответствует всем требованиям ВОЗ. Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию до 35 лет.
Прививка делается детям в возрасте 1 года и в 6 лет. Если прививка не была проведена вовремя или если нет информации о прививках, то она проводится взрослым так же в 2 этапа с разницей в 3 месяца. После двукратного введения вакцины иммунитет формируется в 95% случаев.
Всем детям, которые находились в контакте с больным, проводится экстренная профилактика, которая заключается во введении человеческого иммуноглобулина на протяжении первых 5-и дней от момента контакта.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь — такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Специфических лекарственных средств лечения кори нет, поэтому только прививка сможет защитить Вашего ребенка от кори.
Коревая вакцина является слабореактогенным препаратом, именно поэтому перечень противопоказаний к ее проведению весьма ограничен. К противопоказаниям относятся первичные и вторичные иммунодефицитные состояния, аллергические реакции на предшествующее введение вакцины, содержащей коревой и/или паротитный компоненты, системные аллергические реакции на антибиотики из группы аминогликозидов, беременность.
При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры.
Если по каким-либо причинам Вы не привили своего ребенка против кори, сделайте
это без промедления, ведь корь совсем не безобидная инфекция.
Аллергические заболевания не являются противопоказанием к вакцинации. Корь у аллергиков может протекать в тяжелой форме.
ЗАЩИТИТЬ РЕБЕНКА ОТ КОРИ — ВАШ РОДИТЕЛЬСКИЙ ДОЛГ.
Источник