- Для чего нужен спейсер
- Что такое спейсер и как он работает
- Главная проблема, которую решает спейсер
- Почему спейсер незаменим при аллергии и астме
- Как пользоваться спейсером
- Как ухаживать за спейсером, чтобы он служил долго
- Как выбрать спейсер
- Ингаляционная терапия бронхиальной астмы.
- Ингаляция небулайзером в лечении заболеваний дыхательных путей
Для чего нужен спейсер
При лечении бронхиальной астмы или аллергии врачи назначают препараты в аэрозольных ингаляторах. Часто аэрозоль доходит до очага заболевания не в полном объёме, оседая в ротоглотке. Чтобы доставить медикамент точно в лёгкие, рекомендуется использовать спейсер. Сегодня расскажем, что это за прибор и в чём его польза.
Что такое спейсер и как он работает
Спейсер — это вспомогательное устройство для ингаляции, которое позволяет лекарству попасть в бронхи. Аллергологи и пульмонологи рекомендуют использовать его при хронических заболеваниях и аллергиях.
На вид спейсер — это дополнительная камера, которая крепится к аэрозолю для ингаляций. Есть спейсеры с клапанами и масками, а есть бесклапанные варианты. Вторые менее эффективны, но зато стоят дешевле современных моделей.
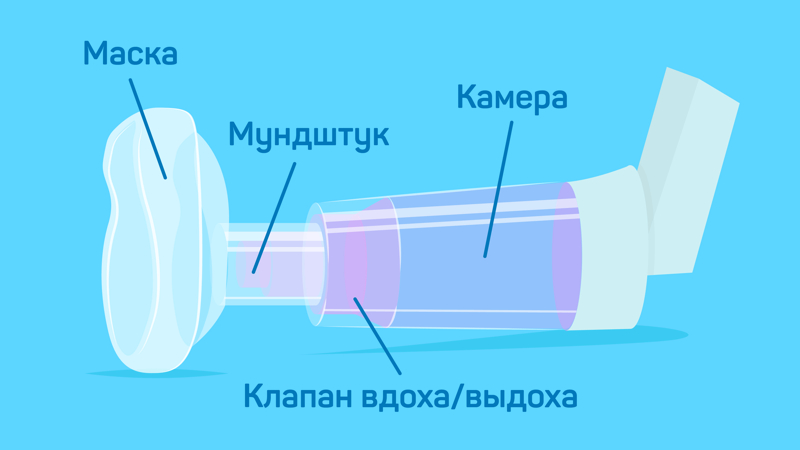
Все спейсеры работают по принципу дополнительной камеры — лекарство распыляется в полости спейсера и поступает в лёгкие, меньше оседая во рту и на гортани.
Современные модели спейсеров с клапаном создают статическое аэрозольное облако, что помогает лекарству попасть глубоко в лёгкие и бронхи в бóльшей концентрации.
- При распылении препарат попадает в камеру спейсера;
- в камере лекарство превращается в мелкодисперсную взвесь;
- затем по вдоху препарат попадает в организм.
Главная проблема, которую решает спейсер
При использовании аэрозольного ингалятора кажется, что лекарство попадает в лёгкие полностью, а спейсер — бесполезный аксессуар, который придумали маркетологи. На самом деле всё не так.
Аэрозоль выходит из ингалятора концентрированным облаком на высокой скорости, что не позволяет вдохнуть лекарство полностью. И часто мы делаем вдох уже после того, как нажали на ингалятор — всё лекарство остается в полости рта и на гортани. Это приводит к двум последствиям.
- Препарат действует не так эффективно. Его бóльшая часть не проникает глубоко в лёгкие и бронхи.
- Лекарство вызывает побочные эффекты,оседая на слизистой в полости рта — появляются воспаления, иногда лекарство провоцирует кандидоз. Это происходит из-за того, что препарат нарушает кислотно-щелочной баланс и убивает полезные бактерии. Кроме этого, лекарство при проглатывании попадает в желудок и может вызвать дисбактериоз.
Спейсер позволяет избежать этих последствий — лекарство поступает в организм точно по вдоху пациента. Препарат не задерживается на слизистой и проникает в бронхи в бóльшем объёме.

Слева — без спейсера лекарство поступает в меньшем объёме и оседает на слизистой рта. Справа — проникает глубоко в лёгкие, лечение становится эффективней.
Почему спейсер незаменим при аллергии и астме
Спейсеры используют только с ингаляторами аэрозольного типа, которые чаще всего назначают при хронических и приобретённых заболеваниях лёгких, а также при аллергии. Такие ингаляторы всегда под рукой и стоят недорого, поэтому они популярны среди людей с аллергией и астмой.
Со спейсером прощепользоваться аэрозольным ингалятором. Чтобы он эффективно облегчил симптомы, человеку нужно одновременно нажать на сам ингалятор и вдохнуть. Это не всегда получается сделать синхронно, особенно детям и пожилым людям — со спейсером такая необходимость отпадает, можно вдыхать после нажатия.
Спейсер удобно брать с собой в поездки — он занимает меньше места, чем небулайзер, но при этом столь же эффективен. В 2013 году это доказали исследователи из Лондонского университета в статье о безопасности спейсеров.
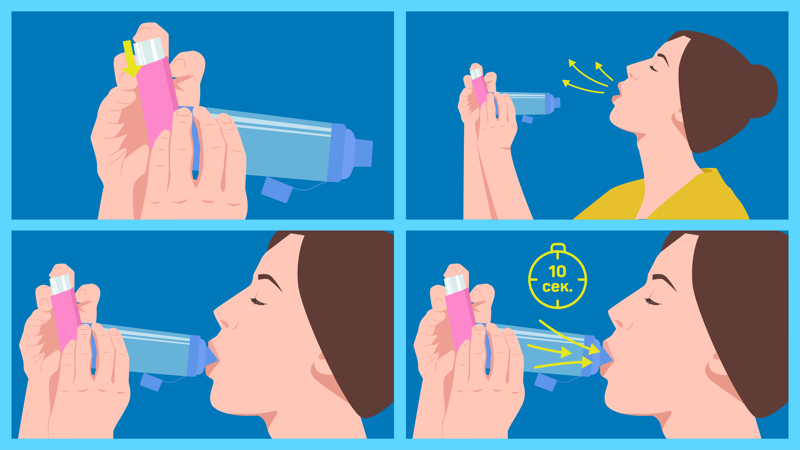
Как пользоваться спейсером
Перед использованием проверьте, нет ли в спейсере инородных тел. Встряхните ингалятор, соедините его со спейсером и снимите защитный колпачок.
Теперь можно начинать лечение.
- Сядьте или встаньте прямо → нажмите на ингалятор, чтобы лекарство попало в спейсер.
- Сделайте медленный и глубокий выдох → слегка запрокиньте голову назад.
- Возьмите мундштук спейсера в рот, обхватив его плотно зубами и губами.
- Сделайте медленный глубокий вдох через рот → задержите дыхание на 5–10 секунд.
- Медленно выдохните → повторите вдох ещё 2–3 раза.
Как использовать спейсер.
Если вам также назначили другие препараты, подождите одну минуту перед следующим вдохом.
После использования наденьте на спейсер защитный колпачок.
Несмотря на то, что спейсер позволяет снизить осадок лекарства на слизистой, врачи рекомендуют полоскать горло после ингаляций.
Как ухаживать за спейсером, чтобы он служил долго
- Если на спейсере не указано, что он антистатический, промойте его с мылом или средством для посуды перед первым применением. Это поможет лекарству не задерживаться в спейсере из-за статического заряда, который часто возникает в новых камерах.
- Спейсеры следует мыть один раз в неделю и давать высыхать естественным путём.
- Не рекомендуется во время использования несколько раз нажимать на ингалятор — так дозы лекарства только теряются при вдохе и оседают в ротоглотке.
Как выбрать спейсер
Спейсер — универсальное устройство, но при его выборе нужно учитывать четыре критерия.
- Объём спейсера.
- До 7 лет — 175 мл.
- Взрослым — 300 мл.
- Клапан и индикатор выдоха.
- Клапан не пропускает воздух внутрь спейсера, чтобы препарат не оседал на стенках. Выдох при этом не блокируется, воздух выводится наружу через клапан.
- Индикатор нужен родителям — следить, сколько раз вдохнул ребёнок.
- Звуковой сигнал.
- Вы услышите его, если вдохнёте слишком быстро.
- Позволяет избежать ошибок при ингаляции.
- Равномерный и медленный вдох делает лечение эффективнее.
- Маска для спейсера
- Нужна маленьким детям и пожилым людям.
- Должна плотно прилегать к лицу.
- Если в спейсере нет клапана выдоха, в маске он должен быть, чтобы выдыхать не было сложно.
Источник
Ингаляционная терапия бронхиальной астмы.

Правила использования ингалятора.
Основные группы препаратов, использующиеся в ингаляторах и механизм их действия.
Принципы подбора ингалятора
Применяемые дозы и симптомы передозировки.
Реквизит: ингаляторы, содержащие бронходилятирующие препараты, кортикостероидные гормоны, холинолитики; спейсер, пикфлоуметр.
В начале занятия мы предлагаем 1-2 больным продемонстрировать технику пользования ингалятором. За 2 года работы в астма-школах у нас были только единичные случаи правильного использования дозированных аэрозолей. Как правило, независимо от стажа болезни больные делают принципиальные ошибки – не плотно обхватывают губами мундштук, не делают предварительный выдох и т.д. После этого преподаватель рассказывает правильную технику ингаляций и сам ее демонстрирует. С этой целью мы используем атровент, т.к. он практически не обладает побочными действиями. Важно, что больные освоили правильную технику ингаляций:
1. Встряхнуть ингалятор
2. Снять защитный колпачок
3. Повернуть ингалятор дном вверх
4. Сделать полный выдох через сомкнутые губы
5. Плотно обхватить мундштук ингалятора губами
6. Начиная делать вдох, нажать на дно ингалятора и глубоко вдохнуть лекарство. При этом должно возникнуть ощущение, что лекарство не осталось во рту, а попало в бронхи
7. Задержать дыхание на 5-10 сек.
8. Сделать спокойный выдох
9. Надеть на ингалятор защитный колпачок
Важно подчеркнуть, что при бронхиальной астме существует 2 вида лечения: базовое – противовоспалительное и симптоматическое, применяющееся главным образом для купирования приступа. Существует 2 вида лекарств, которые находятся в ингаляторах. К противовоспалительным препаратам ингаляционные стероиды, хромогликат и недокромил натрия. К препаратам симптоматического действия относятся берстек, вентолин (сальбутамол), бриканил, атровент, беродуал. Обычно у больных сразу возникает большое количество вопросов – по названиям препаратов, механизму действия – на все вопросы необходимо ответить, не давая при этом индивидуальных лечебных рекомендаций – это дело лечащего врача. Необходимо донести до каждого больного принципиальное отличие профилактических противовоспалительных препаратов от бронходилятаторов. Вопрос типа «почему мне хорошо помогает беротек и совершенно не помогает бекотид?» будет часто повторяться больными. Опыт показывает, что к этой теме необходимо возвращаться на каждом занятии, так как больные забывают или не понимают с первого раза принципы использования ингалятора. Поэтому, по возможности, нужно повторять материал (см. список вопросов к занятию).
Больной должен знать, что подбирать лечение ему должен врач. Вредно пользоваться советами окружающих, т.к. существуют разные формы бронхиальной астмы и, соответственно, использует разное лечение. Однако, если трудно вовремя получить совет врача или при дефиците лекарств в аптеках, больные должны знать какие ингаляторы являются взаимозаменяемыми. Желательно, чтобы больные записали группы ингаляторов по механизму действия: бронходилятаторы (беротек, сальбутамол, бриканил), холинолитики (атровент, тровентол), препараты смешанного действия (беродуал, дитэк), противовоспалительные — интал (тайлед) и ингаляционные глюкокортикоиды (ингакорт, бекотид, пульмикорт и др.). Понимание – какие ингаляторы являются взаимозаменяемыми – достигается путем тренинга (см. вопросы к теме). Эффект от применяемого дозированногоаэрозоля больной может самостоятельно мониторировать с помощью пикфлоуметра.
Каждый больной использует индивидуально подобранную дозировку лекарственных препаратов. Так дозировка ингаляционных гормонов может достигать 1000-1500 мкг. Важно, что повышение количества вдыхаемого бронходилятатора свидетельствует об обострении болезни или неадекватно подобранном лечении. В этом случае больной должен обратиться к врачу или использовать уже имеющиеся рекомендации.
Основные побочные действия бронходилятаторов – тахикардия, мышечный тремор, психомотороное возбуждение – больше выражены у симпатомиметиков 1-го поколения: изадрина (новодрина), алупента. При появлении таких эффектов желательно снизить используемую дозу или поменять дозированный аэрозоль. Побочное действие атровента и тровентола, связанное с их атропиноподобным действием, встречается редко. При применении ингаляционных глюкокортикоидов, с цель предотвращения кандидоза слизистых мы рекомендуем больным полоскать рот и горло содовым раствором или просто водой после применения аэрозоля, а также по возможности применять аэрозоль после еды и пользоваться спейсером.
Некоторые больные не могут синхронизировать вдох с нажатием на дно баллончика. В настоящее время рекомендуют использовать спейсеры – пластиковые камеры различной конструкции и размера. Также они рекомендуются при применении ингаляционных КС. Спросите у больных – знают ли они о спейсерах, и если да, то пусть продемонстрируют как им пользоваться. Правила использования спейсера следующие:
1. Удалить защитный колпачок, встряхнуть ингалятор и вставить его в спейсер.
2. Обхватить губами ротовой конец спейсера.
3. Нажать на ингалятор так, чтобы лекарство попало в спейсер.
4. Глубоко медленно сделать вдох.
5. Задержать дыхание на 5-10 сек., затем выдохнуть через ротовой конец.
6. Повторить вдох, не нажимая на ингадятор.
7. Отсоединиться от спейсера.
8. Выждать 30 сек., затем впрыснуть вторую дозу аэрозоля (при необходимости) и повторить п. 1-7.
9. Во время астма-школы желательно, чтобы больные потренировались в использовании спейсеров.
Какие лекарства обладают профилактическим действием?
Какие лекарства быстро снимают приступ удушья?
Нужно ли использовать профилактические лекарства, если самочувствие хорошее?
В каких случаях применяют беротек (вентолин, бриканил)?
Какие лекарства обладают противовоспалительным эффектом?
если приступы удушья возникают по ночам, нужно ли пользоваться лекарствами днем?
Как правильно пользоваться ингалятором?
Для чего нужен спейсер? Как им пользоваться?
В чем разница между беротеком и беродуалом?
В чем разница между атровентом и беротеком?
Источник
Ингаляция небулайзером в лечении заболеваний дыхательных путей
Ингаляцию сегодня называют самым эффективным способом лечения заболеваний дыхательных путей. В сравнении с пилюлями и сиропами, этот метод имеет очевидное превосходство. Во-первых, распыленное лекарство соприкасается почти со всей поверхностью слизистой, быстрее всасывается в кровь и, как следствие, дает лучший результат и скорейшее выздоровление. Во-вторых, воздействие лекарственных веществ идет прямо на дыхательные пути, минуя долгий путь приема препарата через желудок. В-третьих, с помощью ингаляции из дыхательной системы быстрее выводятся микробы, что облегчает удаление слизи и мокроты.
Небулайзеры
.jpg)
Пациенты всех возрастов могут применять ингаляцию для профилактики приступов бронхиальной астмы, для облегчения дыхания и улучшения скорости вдоха, для ускорения отхождения мокроты во время острых респираторных заболеваний.
Наряду с другими видами ингаляций именно небулайзерная является наиболее безопасной, комфортной и современной.

Прибор обеспечивает непрерывную подачу лекарства, в связи с чем отсутствует необходимость выполнения глубоких вдохов-выдохов. Еще одно из наиболее важных преимуществ небулайзеров – это то, что в них не используются пропелленты – вещества, с помощью которых создается давление, обеспечивающее распыление.
Содержание:
В лечении каких болезней эффективно применение небулайзера?
Ингаляции используются не только как средство борьбы и устранения болезни, но и в качестве профилактических мероприятий для поддержания иммунитета, для лечения грибковых поражений слизистой. Спектр болезней, которые поддаются лечению с помощью метода ингаляции, достаточно широк, его можно разделить на несколько групп.
- К первой группе относятся заболевания, проявляющиеся приступами и требующие безотлагательного вмешательства. При обострении аллергической и астматической болезни ингаляция считается основным методом введения медицинского препарата. Препарат для ингаляции назначает аллерголог .
- Во второй группе – хронические воспалительные патологии дыхательных путей: хронический бронхит, хронический ринит и другие. Особенно актуально наличие небулайзера в семьях, где есть маленькие дети, подверженные частым простудным заболеваниям. Проводить ингаляцию ребенку для лечения кашля – значит ускорить процесс выздоровления. Поскольку ингаляция является местной терапией, воздействие лекарства идет прямо на очаги болезни.
- К третьей группе относятся острые респираторные заболевания: ларингит, фарингит, ринит.
- Четвертая группа – болезни, связанные с профессиональной деятельностью. К таким опасным профессиям относятся актеры, шахтеры, химики и др.
- Пятая группа – заболевания нервной, эндокринной, сердечно-сосудистой и других систем.
При каком кашле рекомендуется делать ингаляцию?

Ингаляционному лечению прекрасно поддается и влажный кашель. При лечении влажного кашля необходимо добиться разжижения трудноотделяемой мокроты и скорейшего выведения ее из бронхов. При сухом и влажном кашле врачи часто назначают ингаляции с амброгексалом. Препарат относится к группе муколитиков и мукорегуляторов и способствует образованию слизи. Ингаляцию с флуимуцилом применяют только при вязкой мокроте для улучшения отхаркивания. Амбробене также используется для ингаляций при острых и хронических заболеваниях дыхательных путей с выделением вязкой мокроты. Для профилактики и симптоматического лечения бронхиальной астмы, а также для устранения приступов удушья подходят ингаляции на основе вентолина. Дезинфицирующими свойствами широкого спектра действия обладает диоксидин. Обычно ингаляции с диоксидином назначают при длительном течении болезни после неэффективности других препаратов.
Схему лечения и состав раствора определяет только врач.
Как правильно пользоваться небулайзером?
Перед проведением ингаляции необходимо первым делом тщательно вымыть руки с мылом, чтобы избежать попадания микробов. Затем нужно соединить все части прибора, внимательно изучив прилагаемую инструкцию. После этого в стаканчик небулайзера вливается необходимое количество лекарственного вещества (не менее 5 мл). Первоначально вливается физиологический раствор, затем необходимая доза лекарства. Для заправки следует использовать только стерильные иглы и шприцы. Когда для проведения процедуры все готово, надевается маска, и терапию ингаляцией можно начинать. Важно быть уверенным в пригодности препарата, поэтому каждый раз нужно проверять срок годности. 
1 раз в неделю прибор требуется стерилизовать: делать это нужно либо в специально предназначенном термодезинфекторе, либо методом кипячения не менее 10 минут (если такой метод разрешен в инструкции к вашему небулайзеру), либо используя дезинфицирующие средства из линейки «Дезавид». Вымытый и высушенный небулайзер хранится в чистом сухом полотенце или салфетке.
Правила проведения ингаляции небулайзером
Ингаляции дадут должный эффект уже через несколько процедур. Однако не все знают, как все-таки правильно делать ингаляцию с помощью небулайзера. Существует ряд правил, пренебрегать которыми нельзя:
- начинать ингаляцию нужно спустя 1–1,5 часа после приема пищи и проведения серьезных физических нагрузок;
- во время процедуры нельзя отвлекаться на чтение и разговоры;
- одежда не должна стеснять область шеи, чтобы не затруднять дыхание;
- во время ингаляционной терапии не рекомендуется курение;
- при заболеваниях носоглотки, носа или околоносовых пазух рекомендуется проводить назальную ингаляцию (вдыхать аэрозоль лучше всего через нос), используя маску или специальные насадки;
- при заболеваниях глотки, гортани, трахеи, бронхов и легких вдыхать аэрозоль следует через рот, при этом дышать нужно ровно. Глубоко вдохнув, нужно постараться задержать дыхание на 2 секунды и спокойно выдохнуть через нос;
- перед ингаляцией не нужно принимать препараты, улучшающие отхождение мокроты, а также полоскать рот антисептическими средствами;
- после процедуры следует прополоскать рот охлажденной до комнатной температуры кипяченой водой. Если для ингаляции использовалась маска, также необходимо промыть лицо и глаза;
- принимать пищу, пить и разговаривать запрещено в течение 15–20 минут после ингаляции;
- проводить ингаляции с лекарственными средствами следует до 3 раз в сутки.
Когда нужно делать ингаляции ребенку?

Когда нельзя использовать ингаляционный метод?
Несмотря на эффективность ингаляций, существует и ряд противопоказаний для проведения лечения ингаляциями. Метод нельзя использовать, если у больного выявлены:
- склонность к носовым и легочным кровотечениям;
- гнойная ангина;
- заболевания сердечно-сосудистой системы (сердечная недостаточность, инфаркт миокарда, гипертоническая болезнь, инсульт);
- патологии дыхательной системы.
Таким образом, каждый конкретный случай индивидуален. Перед проведением ингаляций лучше проконсультироваться с лечащим врачом с целью выявления противопоказаний.
Какие лекарственные средства рекомендовано использовать для проведения ингаляций небулайзером?

В небулайзерах запрещено использовать масла, так как они повышают риск развития аллергии(детский аллерголог должен предупредить до начала лечения) и возникновения так называемых «масляных пневмоний». Для масляных ингаляций используется специальный паровой ингалятор.
В большинстве устройств нельзя использовать суспензии и сиропы – их применение может привести к поломке прибора. Самостоятельно приготовленные отвары и настои трав необходимо процеживать с особой тщательностью, чтобы в растворе не оставались взвешенные частицы.
Источник