- Способ повышения чувствительности бактериоскопического метода при диагностике туберкулеза
- Выделение возбудителя туберкулеза
- Методы микробиологической диагностики туберкулеза. Метод микрокультур
- Лабораторная диагностика. Для диагностики туберкулеза применяют все методы: бактериоскопический, бактериологический, серологический, биологический, аллергические пробы, ПЦР. При бактериоскопическом исследовании исходного материала (мокрота, моча, гной, спинномозговая жидкость, испражнения) необходимо учитывать, что содержание в нем микобактерий может быть незначительным, выделение их эпизодическим и в нем могут быть измененные варианты возбудителя, в том числе L-формы. Поэтому для повышения вероятности обнаружения микобактерий туберкулеза используют методы концентрирования их с помощью центрифугирования или флотации, а также фазово-контрастной (для обнаружения L-форм) и люминесцентной микроскопии (в качестве флуорохромов используют аурамин, аурамин-родамин, акридиновый оранжевый и др.).
- Лабораторные методы выявления микобактерий туберкулеза Методы обследования на МБТ
- Лабораторные методы исследования при туберкулезе
Способ повышения чувствительности бактериоскопического метода при диагностике туберкулеза
Для диагностики туберкулёза применяют бактериоскопические, бактериологические, биологические, серологические и аллергологические методы, входящие в обязательный диагностический минимум. Материалом для исследований служат мокрота, отделяемое свищей, моча, СМЖ, испражнения.
Микроскопия возбудителя туберкулеза в патологическом материале. В мазках, окрашенных по Цилю-Нильсену, обнаруживают кислотоустойчивые палочки возбудителя туберкулеза.
Нередко материал содержит мало бактерий туберкулеза и для повышения вероятности их обнаружения используют методы обогащения: центрифугирование и флотацию. В первом случае исследуемый материал обрабатывают смесью растворов NaCl и NaOH, центрифугируют и микроскопируют осадок. Второй метод включает обработку материала смесью NaOH, дистиллированной воды и ксилола (или бензола). Образец энергично встряхивают; образующаяся пена всплывает и захватывает микобактерии. Пену отсасывают и готовят мазки.
Наиболее результативна люминесцентная микросколия возбудителя туберкулеза. Материал обрабатывают аурамин-родамином и бактерии окрашиваются в бело-жёлтый цвет. Для выявления L-форм применяют AT, меченные флюорохромами.
Выделение возбудителя туберкулеза
Достоинство метода — возможность получения чистой культуры туберкулеза, позволяющая её идентифицировать, оценить вирулентные свойства и определить чувствительность к ЛС. Материал засевают, тщательно втирая, на твёрдые питательные среды.
Для повышения эффективности выделения возбудителя туберкулеза и уничтожения контаминирующей микрофлоры применяют методы обогащения или обрабатывают материал 6-12% серной кислотой. Основной недостаток бактериологического метода — длительность получения результата (от 2 до 12 нед). В связи с этим разработаны ускоренные микрометоды выделения возбудителя туберкулеза.
Один из распространённых методов выделения возбудителя туберкулеза, метод Прайса, заключается в следующем. Материал помещают на предметное стекло, обрабатывают серной кислотой, отмывают физиологическим раствором и вносят в питательную среду, дополненную цитратной лизированной кровью.
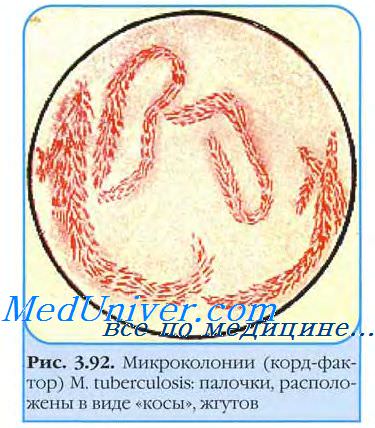
Стекло вынимают через 3-4 сут и окрашивают но Цилю-Нильсену. При микроскопии обнаруживают микроколонии микобактерии возбудителя туберкулеза. Вирулентные бактерии образуют змеевидные (рис. 22-2), а невирулентные — аморфные микроколонии. Культуры L-форм выделяют посевом в столбик полужидкой среды и инкубируют при 37 °С 1-2 мес.
Рост проявляется в виде облачка помутнения с мелкими вкраплениями. Вирулентность выделенной культуры возбудителя туберкулеза определяют заражением лабораторных животных и по наличию корд-фактора. Последний легко идентифицируют по способности микобактерии связывать нейтральный красный и нильский голубой и удерживать их после добавления щелочи. Вирулентные штаммы возбудителя туберкулеза удерживают красители, авирулентные — нет.
Источник
Методы микробиологической диагностики туберкулеза. Метод микрокультур
Лабораторная диагностика. Для диагностики туберкулеза применяют все методы: бактериоскопический, бактериологический, серологический, биологический, аллергические пробы, ПЦР. При бактериоскопическом исследовании исходного материала (мокрота, моча, гной, спинномозговая жидкость, испражнения) необходимо учитывать, что содержание в нем микобактерий может быть незначительным, выделение их эпизодическим и в нем могут быть измененные варианты возбудителя, в том числе L-формы. Поэтому для повышения вероятности обнаружения микобактерий туберкулеза используют методы концентрирования их с помощью центрифугирования или флотации, а также фазово-контрастной (для обнаружения L-форм) и люминесцентной микроскопии (в качестве флуорохромов используют аурамин, аурамин-родамин, акридиновый оранжевый и др.).
Биологический метод — заражение морских свинок — является одним из наиболее чувствительных. Считается, что заражающая доза возбудителя для них составляет несколько клеток. Морские свинки могут быть использованы и для обнаружения L-форм туберкулезных бактерий, но в этом случае необходимо сделать несколько последовательных заражений, так как L-формы обладают меньшей вирулентностью и вызывают у свинок доброкачественную форму туберкулеза, которая в случае реверсии L-форм в исходное состояние может перейти в генерализованный процесс.
Среди всех методов микробиологической диагностики туберкулеза решающим все же остается бактериологический. Он необходим не только для постановки диагноза болезни, но и для контроля эффективности химиотерапии, своевременной оценки чувствительности микобактерий к антибиотикам и химиопрепаратам, диагноза рецидивов туберкулеза, степени очищения больного организма от возбудителя и выявления его измененных вариантов, особенно L-форм. Исследуемый материал перед посевом необходимо обрабатывать слабым раствором серной кислоты (6— 12 %) для устранения сопутствующей микрофлоры. Выделение чистых культур микобактерий ведут с учетом скорости их роста, пигментообразования и синтеза ниа- цина. Дифференциацию между отдельными видами микобактерий осуществляют на основании их биологических свойств, как указано выше. Вопрос о вирулентности микобактерий решается с помощью биологических проб и на основании обнаружения корд-фактора. Для этой цели предложены цитохимические реакции. Они основаны на том, что вирулентные микобактерии (содержащие корд-фактор) прочно связывают красители — нейтральный красный или нильский голубой — и при добавлении щелочи сохраняют цвет краски, а раствор и невирулентные микобактерии изменяют свою окраску.
Для более быстрого выделения возбудителя туберкулеза предложен метод микрокультур. Суть его состоит в том, что на предметное стекло наносят исследуемый материал, обрабатывают его серной кислотой, отмывают, стекло помещают в цит- ратную лизированную кровь и инкубируют при температуре 37 «С. Уже через 3— 4 сут. рост микобактерий на стекле проявляется в виде микроколоний, которые к 7—10-му дню достигают максимального развития, а микобактерии хорошо выявляются при микроскопии. При этом вирулентные микобактерии образуют змеевидные колонии, а невирулентные растут в виде аморфных скоплений.
Для обнаружения L-форм используют культуральный, биологический и иммунофлуоресцентный методы. В связи с широким распространением лекарствен- ноустойчивых штаммов микобактерий возникла необходимость усилить контроль за этим процессом. С этой целью, а также для более точной идентификации и дифференциации микобактерий используют молекулярно-генетические методы, в частности, метод типирования штаммов, основанный на выявлении различий в структуре генома микобактерий — геномная дактилоскопия. Метод заключается в обнаружении в геноме микобактерии ряда повторяющихся нуклеотидных последовательностей и анализе полиморфизма длин фрагментов рестрикции. В качестве зонда (праймера) обычно используют IS6110 (англ. insertion sequence — вставочная последовательность). В хромосоме микобактерии, как правило, имеется несколько копий элемента IS6110, которые отличаются высокой стабильностью своего местоположения, что позволяет точно идентифицировать различные
Источник
Лабораторные методы выявления микобактерий туберкулеза Методы обследования на МБТ
Бактериологическая диагностика включает обработку клинического материала, микроскопическое исследование, выделение микроорганизма с применением культуральных методов, идентификацию микобактерий с использованием бактериологических и биохимических гестов, а также определение лекарственной чувствительности микобактерий.
Существует несколько групп методов, используемых для выявления МБТ в различном диагностическом материале: рутинные (микроскопия, культуральное исследование), биологические (биопроба, определение вирулентности штаммов МБТ). автоматические системы (MGIT, ВАСТЕС, МВ/ВасТ, ESP Culture System и др.), молекулярной генетические методики (PCR. I.CR, NASBA, Q-Bela и др.). Каждый из этих методов обладает определенной чувствительностью и специфичностью, что необходимо учитывать при клинической интерпретации полученных результатов.
Бактериоскопическое исследование мокроты с окраской мазка по Цилю-Нильсену для выявления кислотоустойчивых микобактерий (КУБ) является наиболее быстрым, доступным и экономически эффективным из существующих методов выявления больных туберкулезом. Оно может быть осуществлено в любой клинико- диагностической лаборатории (КДЛ) лечебно-профилактических учреждений всех уровней и ведомств. Бактериоскопия мокроты представляется чрезвычайно информативной для выяснения эпидемиологической опасности пациента для окружающих, которая коррелирует с числом микобактерий в образце. Бактериоскопическое исследование, проведенное должным образом, имеет положительную прогностическую ценность для легочного туберкулеза, более 90%. Разрешающая способность данного метода составляет 50-100 тыс. микобактерий в 1 миллилитре мокроты и существенно зависит от ряда факторов: правильности сбора мокроты, подготовленности лабораторного персонала и разрешающей способности используемых микроскопов. При микроскопии мазков, приготовленных из проб, взятых в течение трех последовательных дней, результативность метода повышается на 20-30%. Однако нет необходимости использовать более 4-5 проб мокроты.
Метод окраски по Цилю-Нильсену наиболее часто используется при бакгериоскопичсском выявлении микобактерий. Он заключается в следующем: мазки мокроты окрашивают фуксином при нагревании, затем обесцвечивают солянокислым спиртом и докрашивают метиленовым синим. В результате микобактерий окрашиваются в малиновый цвет, а фон — в синий. Это специфическое окрашивание обусловлено способностью микобактерий удерживать краситель при обработке кислотой или спиртом.
В бактериологических лабораториях, выполняющих большое количество исследований (100 и более ежедневно), используется люминесцентная микроскопия. Данный метод основан на способности липидов микобактрий воспринимать люминесцентные красители (акридиновый оранжевый, аурамин, родамин и др.) и затем светиться при облучении их ультрафиолетовыми лучами. В зависимости от красителей, микобактерий туберкулеза дают четкое ярко-красное свечение на зеленом фоне или золотисто-желтое — на темно-зеленом фоне. Метод люминесцентной микроскопии обладает большей чувствительностью, чем световая микроскопия, особенно в сочетании с методом обогащения диагностического материала (микроскопия осадка), поскольку люминесцентная микроскопия позволяет обнаружить измененные микобактерий, утратившие кислотоуетойчивость. в связи с чем они не выявляются при бактериоскопии по Цилю-Нильсену. Мазки для люминесцентной микроскопии готовят из осадка, полученного после обработки диагностического материапа детергентом с последующим отмыванием либо нейтрализацией. При положительном результате бактериоскопии мазков, окрашенных флуорохромами, должна быт ь проведена подтверждающая микроскопия мазков, окрашенных по Цилю-Нильсену
Источник
Лабораторные методы исследования при туберкулезе
Исследование мокроты . Выявление МБТ в мокроте имеет важное эпидемиологическое и клиническое значение.
Мокроту лучше собирать утром. Предварительно больной должен прополоскать рот, чтобы в мокроте было меньше слюны. При малом количестве мокроты ее собирают в течение суток.
При отсутствии мокроты следует вызвать ее появление раздражающими ингаляциями аэрозоля гипертонического раствора поваренной соли с содой.
Исследуют также промывные воды бронхов, получаемые после введения через трахею 10—12 мл теплого изотонического раствора хлорида натрия.
Исследование мокроты начинают с ее осмотра. У больных туберкулезом легких в мокроте могут быть прожилки или сгустки крови, кусочки обызвествленных камней бронхов — бронхолитов.
При микроскопическом исследовании окрашенных мазков мокроты у больных с деструкцией легочной ткани выявляются эластические волокна. Иногда встречаются так называемые коралловые волокна, которые образуются в результате отложения на эластических волокнах жирных кислот, а также покрытые известью эластические волокна и аморфные известковые частицы.
Для выявления в мокроте МБТ ее исследуют неоднократно, направляя в лабораторию утреннюю порцию не менее 3 дней подряд. В ряде случаев МБТ могут быть обнаружены в мокроте и при отсутствии рентгенологических изменений в легких (в этом случае нельзя исключить и язвенный туберкулез бронха). Проводить исследование мокроты необходимо до начала противотуберкулезной химиотерапии.
Выявление МБТ в патологическом материале осуществляется бактериоскопическим, бактериологическим (культуральным) и биологическим методами.
Кроме мокроты, объектами исследования для обнаружения МБТ могут быть также моча, кал, спинномозговая жидкость, экссудат из полостей, биоптаты различных тканей.
Основным методом выявления МБТ является бактериоскопический. Во многих развивающихся странах он широко применяется не только для диагностики, но и для выявления больных туберкулезом при массовых обследованиях населения.
При прямой бактериоскопии препарат окрашивают по методу Циля — Нильсена: вначале карболовым раствором фуксина, а затем после обесцвечивания 5 % раствором серной кислоты или 3 % раствором солянокислого спирта, докрашивают 0,25 % раствором метиленового синего. Окрашенные препараты микроскопируют в иммерсионной системе. МБТ окрашиваются в красный, а окружающий фон и некислотоустойчивые микроорганизмы — в синий цвет.
Информативность бактериоскопического метода выявления МБТ увеличивается на 14—30 % при применении люминесцентной микроскопии. Для окраски препарата используют флюорохромы — органические красители, флюоресцирующие при освещении ультрафиолетовыми, фиолетовыми или синими лучами. Такими красителями являются аурамин, родамин С. Препарат исследуют с помощью люминесцентного микроскопа. МБТ светятся золотисто-желтым цветом на темном фоне.
Для обнаружения бактериоскопическим методом МБТ в препарате необходимо, чтобы в 1 мл мокроты содержалось не менее 100 000 микробных тел. При меньшем числе микобактерий исследование может дать ложноотрицательный результат.
Для увеличения количества МБТ в единице исследуемого объема мокроты используют методы флотации и седиментации, особенно при отрицательных результатах прямой бактериоскопии.
Наибольшее распространение получил метод флотации, основанный на том, что после встряхивания водной суспензии с углеводородом МБТ всплывают вместе с образующейся пеной на поверхность. В качестве углеводорода используют бензин, бензол, ксилол. Образующееся на поверхности сливкообразное (флотационное) кольцо из частиц углеводорода с микобактериями служит материалом для приготовления препаратов. При использовании метода флотации число положительных результатов бактериоскопии увеличивается на 10 %.
Бактериологический (культуральный) метод выявления МБТ заключается в посеве мокроты на питательные среды. Перед посевом мокроту обрабатывают с целью подавления роста неспецифической микрофлоры. Стандартной питательной средой для выращивания МБТ служит твердая яичная среда Левенштейна — Йенсена. Существуют также полужидкие и жидкие питательные среды. Рост культуры МБТ происходит за 14—90 дней.
Для выделения культуры МБТ достаточно 20—100 микробных клеток в 1 мл мокроты. Получение чистой культуры микобактерий позволяет определить их жизнеспособность, вирулентность, а также чувствительность к лекарственным препаратам.
Нередко определяемые при бактериоскопии микобактерии не растут на питательных средах вследствие утраты способности к размножению под влиянием химиопрепаратов. По данным бактериологического исследования проводится количественная оценка бактериовыделения: скудное — до 50 колоний на среде и обильное — более 50 колоний.
Биологический метод заключается в заражении инфицированной мокротой животных (морских свинок), обладающих высокой чувствительностью к МБТ.
Перед заражением животных мокроту обрабатывают серной кислотой с целью уничтожения неспецифической микрофлоры и центрифугируют. Осадок (в изотоническом растворе хлорида натрия) вводят свинке подкожно в паховую область, внутрибрюшинно или в яичко. С целью снижения резистентности морской свинки к МБТ ей ежедневно вводят большие дозы кортизона. Примерно через месяц после заражения у свинки увеличиваются лимфатические узлы и развивается генерализованный туберкулез.
Среди методов выявления МБТ и диагностики туберкулеза биологический метод до последнего времени считался наиболее чувствительным, так как туберкулез у морских свинок может быть вызван при введении мокроты, содержащей менее 5 микробных тел в 1 мл.
В настоящее время доказана возможность потери вирулентности микобактериями туберкулеза. Такие микобактерии жизнеспособны, могут расти на питательных средах, но не вызывают заболевания экспериментальных животных. Поэтому для выявления в патологическом материале МБТ необходимо применять различные методы микробиологического исследования.
Исследование крови . В крови больных туберкулезом обычно отмечаются небольшие изменения. Гипохромная анемия определяется лишь у больных с распространенным процессом и выраженной интоксикацией или при повторяющихся легочных кровотечениях. СОЭ увеличивается в периоды обострения туберкулезного процесса.
Изменение числа лейкоцитов и лейкоцитарной формулы крови происходит главным образом при острых процессах и распаде легочной ткани. Могут наблюдаться лейкоцитоз, увеличение числа палочкоядерных нейтрофилов, лимфопения, моноцитоз, эозинопения.
Для оценки состояния больного, его неспецифической и специфической реактивности, а также для определения активности туберкулезного процесса и выбора оптимальной лечебной тактики существенное значение имеет определение некоторых биохимических и иммунологических показателей.
У больных туберкулезом, выделяющих большое количество мокроты, с обильным гнойным плевральным экссудатом, амилоидозом почек может иметь место гипопротеинемия в отличие от больных с другими формами туберкулеза.
При остром туберкулезном воспалении уменьшается альбумин-глобулиновый коэффициент, увеличивается содержание в плазме фибриногена и сиаловых кислот, появляется С-реактивный белок.
Для контроля функционального состояния печени и почек в крови определяют содержание аланиновой и аспарагиновой аминотрансфераз, щелочной фосфатазы, билирубина, уровень остаточного азота, мочевины, креатинина, с сывороткой крови ставят коагуляционные пробы — тимоловую, сулемовую. С целью исключения часто сочетающегося с туберкулезом сахарного диабета в крови определяют содержание глюкозы.
Для подтверждения туберкулезной этиологии заболевания используют иммуноферментный метод, основанный на реакции антиген — антитело. При подозрении на иммунодефицит в сыворотке крови определяют содержание иммуноглобулинов. Для диагностики иммунодефицита и контроля за его течением определяют количество В- и Т-лимфоцитов.
При активном туберкулезе все иммунологические реакции положительны, причем их выраженность зависит от фазы туберкулезного процесса. У больных с благоприятным течением туберкулеза наиболее выражена реакция бласттрансформации лимфоцитов, а с прогрессирующим — реакция торможения миграции лейкоцитов в присутствии туберкулина ППД.
При вспышке процесса снижается число Т-розеткообразующих лимфоцитов и повышается число В-розеткообразующих лимфоцитов, одновременно уменьшается содержание G- и А-иммуноглобулинов.
Иммунологические тесты используются для дифференциальной диагностики туберкулеза. Например, при раке и саркоидозе в отличие от туберкулеза отмечается подавление активности Т-лимфоцитов в реакции бласттрансформации с фитогемагглютинином (ФГА), у большинства больных отмечаются отрицательные реакции бласттрансформации лимфоцитов и миграции лейкоцитов с ППД.
Исследование мочи . У больных туберкулезом легких анализ мочи обычно
не дает существенной диагностической информации, но иногда выявляются серьезные осложнения основного заболевания. При туберкулезе почек в моче обнаруживают белок, лейкоциты, нередко эритроциты, а также МБТ. При осложнении легочного туберкулеза амилоидозом наблюдаются стойкая протеинурия, микрогематурия.
По выделению с суточной мочой 17-кетостероидов и 17-оксикортикостероидов судят о функциональном состоянии коры надпочечников.
Подготовила: Кулмаганбетова Ж.Ш — врач бактериолог ГККП Кызылординский Областной противотуберкулезный диспансер
Источник