- Как правильно использовать соду для лечения молочницы в домашних условиях
- Можно ли лечить молочницу содой: лечебные свойства и показания
- Как лечить молочницу: способы применения соды
- Спринцевания
- Подмывания
- Ванночки
- Тампоны
- Прием внутрь
- Как повысить эффективность лечения
- Кому противопоказана сода
- Лечение кандидоза содой: возможные последствия
- Лечение молочницы
- Клиническая картина заболевания: обзор
- Причины дискомфорта при молочнице
- Существует ряд факторов, предрасполагающих к возникновению молочницы:
- Клинические проявления острого ВВК
- Диагностика вагинального кандидоза
- Рекомендуемый препарат от молочницы
Как правильно использовать соду для лечения молочницы в домашних условиях
Молочница – заболевание, вызванное дрожжеподобными грибами рода Candida. Сода при молочнице применяется для того, чтобы изменить кислотность влагалища. В таких условиях возбудитель жить не способен – он гибнет. Содовые растворы при правильном применении абсолютно безопасны, устраняют неприятную симптоматику болезни и способствуют скорому выздоровлению от кандидоза.
Можно ли лечить молочницу содой: лечебные свойства и показания
Применение пищевой соды в терапии молочницы в большинстве случаев безопасно. Вдобавок это недорого в сравнении с использованием препаратов. Свойства соды во многом не уступают медикаментам для лечения грибка Кандиды – источника заболевания. Так, содовые растворы, применяемые при борьбе с молочницей, обладают следующими качествами:
- сохраняют микрофлору влагалища;
- создают щелочную, неблагоприятную для распространения грибка, среду;
- мягко подсушивают слизистую, существенно снижая риск повторного кандидоза и других инфекций репродуктивной системы;
- подходят для применения женщинами в период вынашивания и вскармливания ребенка;
- снимают воспаление и уничтожают патогенные микробы.
Пищевая сода при молочнице применяется в качестве лечебного или профилактического средства:
- для проведения спринцеваний у небеременных женщин;
- для подмываний с целью снятия симптоматики молочницы: зуда и болезненного мочеиспускания.
Как лечить молочницу: способы применения соды
Сода против молочницы используется несколькими способами:
- спринцевания;
- подмывания;
- сидячие ванночки;
- компрессы (делаются с помощью тампонов).

Спринцевания
Наиболее часто содовый раствор от молочницы используется для спринцеваний. Во время этой процедуры вымываются творожистые выделения из влагалища, благодаря чему устраняется зуд и ускоряется выздоровление.
Для проведения необходимо:
- Начисто вымыть руки.
- Растворить 7 г соды в 1 л теплой воды (не кипятка!).
- Набрать состав в заранее приготовленную чистую спринцовку.
- Присесть над пустой емкостью или в ванне в устойчивом положении. Можно лечь на спину.
- Ввести кончик (примерно 5-7 см) спринцовки во влагалище.
- Медленно и плавно выдавить содовый раствор, следя за тем, чтобы жидкость не застаивалась внутри.
- Вытереться полотенцем, не обмываясь водой после спринцевания.
Спринцеваться следует 2 раза в сутки на протяжении 3-7 дней. Проводить спринцевания со щелочным раствором нужно регулярно даже после исчезновения симптоматики болезни.
Уже после первых спринцеваний уменьшается зуд и снижаются болевые ощущения.

Подмывания
При невозможности по тем или иным причинам провести спринцевание следует заменить его подмыванием содой при молочнице. Однако поможет оно только при проявлении первых признаков вагинального кандидоза – несильного зуда, выделений.
Эта процедура проводится следующим образом:
- Добавить 1 ст.л. соды в 1 л теплой воды, перемешать.
- Капнуть 3-4 капли масла чайного дерева (если такого дома нет, можно обойтись без него).
- Чисто вымытыми руками тщательно подмыться.
- Промокнуть наружные половые органы одноразовым бумажным полотенцем.
Подмывания с содой как у мужчин, так и у женщин необходимо проводить дважды в день. Процедуру повторяют ежедневно 7-10 дней.
Для усиления эффекта рекомендуется можно подмываться в литре воды, куда добавили:
- 5 капель йода;
- по 30 г соли и соды (примерно столовая ложка с горкой).
В комплексе с этими компонентами сода при кандидозе не допускает размножение грибков, устраняет воспаление. Рецепт применяют так же, как при обычном подмывании, но не дольше 5 дней подряд.
Ванночки
Еще одним простым способом лечения являются содовые ванночки при молочнице. Для их принятия необходимо:
- Развести 1 ст.л. бикарбоната натрия в 1 литре горячей воды (но не кипятка!).
- Вылить смесь в 4-5 л подогретой воды.
- Налить всю воду в большую емкость.
- Сесть в таз в удобное положение на 20 минут.
Можно усилить домашнее лекарство травяными отварами и настоями (ромашки, дубовой коры, календулы), что позволяет сократить процедуру до 15 минут, сохранив ее эффективность. Стандартный раствор рекомендуется использовать 5-7 дней подряд.

Тампоны
Раствор с содой от молочницы подойдет для пропитки лечебных тампонов. Для изготовления необходимо запастись стерильным бинтом. Порядок действий:
- Плотно скрутить бинт в виде тампона.
- Приготовить раствор, смешав 1 л воды и 7 г соды (чайная ложка).
- Смочить сжатый бинт в жидкости.
- Осторожно ввести тампон во влагалище.
- Через 10 минут вынуть бинт.
Именно тампоны с содовым раствором являются самым эффективным домашним средством, способным в короткие сроки вывести творожистые выделения. Повторять достаточно раз в сутки 3-4 дня. Каждый раз требуется новый тампон.
Прием внутрь
Чтобы вылечить молочницу, допускается применение соды внутрь. Делать это необходимо исключительно утром натощак, за 30 мин. до завтрака. Дозировка рассчитывается следующим образом: на протяжении первых 2-3 дней лечения – по 1,5-2 г, постепенно увеличивая дозу до 4 г. Соду нужно обязательно запивать горячей водой в больших количествах.
Если по тем или иным причинам употреблять сухую соду нельзя, рекомендуется разводить ее в тех же количествах в стакане теплой воды. Принимать средство от молочницы нужно дважды в сутки на протяжении недели.
Эта методика довольно спорная. Запрещена беременным, при менструациях, при болезнях желудка и кишечника, при гипертонии.
Как повысить эффективность лечения
Чтобы сода от молочницы оказывала более сильный эффект и ускорила выздоровление, рекомендуется дополнить лечение следующим:
- Соблюдать диету – есть поменьше сладкого и мучного, зато увеличить количество овощей, мяса, печени в рационе.
- Вместо воды в растворах использовать травяные отвары на основе ромашки, шалфея и других лекарственных растений.
- При сидячей работе – раз в час вставать и прохаживаться, чтобы избежать застоя в органах малого таза.

Кому противопоказана сода
Хотя сода – средство универсальное, существуют противопоказания, когда запрещается применять этот продукт при молочнице у женщин. Среди них:
- открытые раны и эрозии на половых органах;
- прогрессирующее воспаление репродуктивной сферы;
- период беременности (конкретнее можно уточнить у врача);
- повреждения и воспалительные процессы в области шейки матки;
- первые 30 дней после хирургического прерывания беременности;
- нарушения микрофлоры влагалища;
- день перед посещением гинеколога;
- наличие половых инфекций, венерических заболеваний;
- любой день менструации.
Во время терапии молочницы с помощью соды не рекомендуется употреблять кофеиносодержащие и алкогольные напитки, посещать баню.
Лечение кандидоза содой: возможные последствия
При нарушении правил лечения, игнорировании противопоказаний, а также при использовании неправильно приготовленного раствора возможны последствия:
- раздражения и ожоги;
- чрезмерная сухость слизистой влагалища, воспаление;
- усиление зуда и жжения;
- повышение температуры тела;
- некорректные результаты анализов;
- угроза выкидыша (при беременности).
Сода – продукт эффективный, который допустимо использовать различными способами для лечения кандидоза. Но она не является панацеей, а представляет собой лишь вспомогательное средство в борьбе с молочницей.
Источник
Лечение молочницы
Клиническая картина заболевания: обзор
Молочница (вульвовагинальный кандидоз, ВВК) является одним из самых распространенных видов инфекционного воспаления влагалища, вызываемого грибами рода Candida [1]. По разным данным, частота ВВК варьируется от 20% до 40% [2,3], при этом число воспалительных заболеваний половых органов продолжает неуклонно расти [4]. Многие авторы отмечают, что 75% женщин репродуктивного возраста хотя бы раз в жизни сталкивались с данным заболеванием [5,6]. ВВК характеризуется достаточно высоким процентом рецидивов: почти каждая вторая женщина переживает как минимум один повторный эпизод молочницы [1], а у 10-15% женщин данное заболевание переходит в хроническую форму [5].
Основными возбудителями вагинального кандидоза являются грибы рода Candida.
Среди их многообразия (более 170 видов [4]) наиболее часто воспаление влагалища провоцируют Candida albicans (75-85% случаев [3,7]). Однако в последнее время наблюдается учащение случаев инфицирования Candida non-albicans [3,7], среди которых наиболее часто встречаются Candida glabrata (10-15% случаев [4]). До 5% случаев возбуждения вагинального кандидоза приходится на Candida tropicalis, Candida parapsilosis, Candida krusei [3,4]. Данные виды грибов Candida чаще ассоциируются с хроническим течением ВВК и трудно поддаются лечению [1,3,7].
Следует отметить, что присутствие грибов Candida в микрофлоре влагалища далеко не всегда свидетельствует о его инфицировании [1]. От 10% до 20% женщин являются бессимптомными носителями данного рода грибов [1,7], являющихся частью их нормальной влагалищной микрофлоры [1]. Таким образом, вагинальный кандидоз вызывается условно-патогенной микрофлорой, что происходит при ослаблении защитных механизмов организма [3].
Причины дискомфорта при молочнице
Существует ряд факторов, предрасполагающих к возникновению молочницы:
- — Ослабление местного иммунитета [5]
- — Фоновые гинекологические заболевания [5]
- — Дисбактериоз [3]
- — Нарушение обмена веществ (ожирение) [5]
- — Нарушение функций эндокринной системы (сахарный диабет, дисфункция щитовидной железы) [3]
- — Иммунодефицитные состояния [4]
- — Онкологические заболевания [3]
- — Длительный бесконтрольный прием антибиотиков [7]
- — Длительное использование оральных контрацептивов [3]
- — Длительное использование внутриматочного контрацептива [3]
- — Лучевая терапия [3]
- — Микротравмы кожи и слизистых [4]
- — Ношение тесной одежды [7]
- — Микроклимат с повышенной температурой и влажностью [4]
- — Несоблюдение гигиенических условий [7]
Зачастую оказывается сложно выделить какой-то один фактор, повышающий риск инфицирования, так как чаще всего к заболеванию приводит целый ряд факторов, находящихся в тесном взаимодействии друг с другом [7].
К факторам, предрасполагающим к заболеванию ВВК, также относят беременность, во время которой риск заражения повышается на 10-20% [2]. Также одним из факторов риска является возраст: доказано, что случаи заболевания молочницей сравнительно редки до первой менструации [8], однако после 17 лет риск возникновения ВВК резко возрастает, достигая своего максимума к 40 годам [1]. Случаи заболевания молочницей в постклимактерическом возрасте так же редки, как и до начала менструации [1,8].
В медицинской практике принято различать неосложненный (90%
случаев [1]) и осложненный (10% случаев [1]) вагинальной кандидоз
- Острый (длительность 2 месяцев [3]) и и рецидивирующий (≥ 4 эпизодов в год) ВВК [7]
- Возбудитель – Candida non-albicans [8]
- Пациенты с фоновыми заболеваниями (сахарный диабет, иммунодефицит), а также с беременностью [4]
Предполагают, что хронический вагинальный кандидоз может развиться двумя путями: вследствие реинфицирования или вследствие неполного устранения возбудителя заболевания и рецидивирования [7]. При этом рецидивирование, как правило, вызывается одним и тем же штаммом гриба [4].
Клинические проявления острого ВВК
Интенсивные зуд и жжение в области вульвы и влагалища [5], нарушающие сон [4]
Отечность слизистых [4], обильные выделения из влагалища различного цвета (белые, «творожистые») и консистенции (жидкие [1], густые, хлопьевидные), имеющие нерезкий, кисловатый запах [7]
При распространении инфекции на мочевыводящие пути возможно нарушение мочеиспускания (дизурии) [3].
Исследователи отмечают прямую зависимость между интенсивностью зуда, объемом влагалищных выделений и количеством возбудителей [1]. Симптомы обычно обостряются за неделю до начала менструации и во время беременности [1].
На сегодняшний день лечение молочницы осложняется рядом взаимосвязанных факторов.
Зачастую диагноз устанавливается без проведения надлежащих диагностических мер, что приводит к неправильному медицинскому заключению и назначению ошибочного лечения [1,8]. Также часты случаи самостоятельного диагностирования пациентов [8], а легкодоступность и безрецептурный отпуск многих противогрибковых препаратов [9] только повышают процент самолечения пациентов [7].
Бесконтрольный прием антибиотиков приводит к развитию резистентности к лекарственным препаратам в штаммах грибов [1]. Также одной из потенциальных причин развития резистентности к антибиотикам является способность грибов образовывать биопленки, непроницаемые для противогрибковых средств [4].
Диагностика вагинального кандидоза
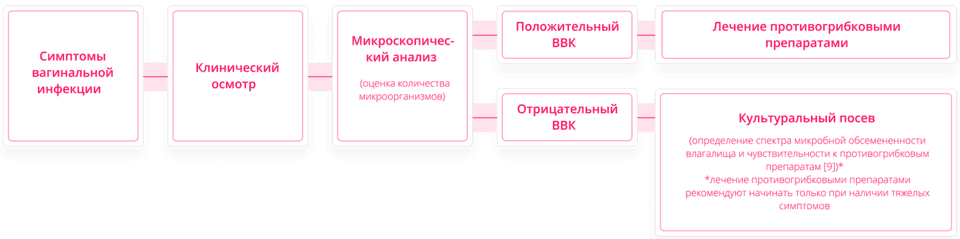
В этой связи важно не пренебрегать существующими мерами диагностики вагинального кандидоза. Постановка диагноза должна в первую очередь опираться на клинико-лабораторные методы исследования [7]. Один из ведущих экспертов в области изучения ВВК Джэк Д. Собель предложил следующую схему диагностирования вагинального кандидоза [8]:
Для постановки адекватного диагноза необходимо последовательно применять данные методы диагностики. Не специфичность симптомов молочницы не позволяет поставить точный диагноз при одном лишь клиническом осмотре [8].
При наличии у пациента характерных симптомов, а также положительного микроскопического анализа на ВВК дальнейшая диагностика не требуется [8].
В то же время положительный микроскопический анализ в отсутствие симптомов не свидетельствует о наличии заболевания и не является показанием к лечению, так как грибки рода Candida могут быть частью нормальной вагинальной микрофлоры пациентки, поэтому женщинам без выраженной симптоматики не cледует проводить обследование на выявление грибов Candida в микрофлоре [5].
Дж.Д.Собель выделил следующие характеристики, которыми должно обладать идеальное противогрибковое лекарственное вещество [8]:
Удобные формы выпуска и схема приема
Эффективно при краткосрочной терапии
Моментально облегчает симптомы, сопутствующие ВВК
Не вызывает системные и местные побочные эффекты
Его прием безопасен при беременности
Не вызывает изменения нормальной влагалищной микрофлоры
Широкий спектр противогрибковой активности
Местные и системные лекарственные препараты
Существующие на сегодняшний день и применяемые в лечении вагинального кандидоза лекарственные вещества отвечают не всем заявленным требованиям. Так, системные препараты хуже снимают симптомы заболевания, а местные препараты облегчают их не столько за счет свойств самого лекарственного вещества, сколько из-за способа их применения [8]. Кроме того, системные препараты оказывают больше побочных эффектов, чем местная терапия, в связи с чем их применение не рекомендовано во время беременности [8].
Однако ряд недостатков существует и у местной противогрибковой терапии. Препарат может неравномерно распределяться по слизистой, что приводит к образованию «резервуаров» инфекции и, как следствие, неполному излечиванию [7]. Также многие пациентки отмечают неудобство использования местных лекарственных препаратов и отдают предпочтение пероральной терапии [7,10].
Факторы выбора лекарственного средства для лечения ВВК (азоловая группа) [10]
Возможны к использованию
Не возможны к использованию
Менее удобны в применении (зависит от продолжительности терапии)
В целом более удобны для применения
Зависит от страны (в целом системные обычно дороже) [10]
Использование в терапии хронического ВВК
Противогрибковые препараты, использующиеся в современной практике лечения ВВК, можно разделить на две основные группы:
Противогрибковые вещества (группа полиеновых антибиотиков)
Синтетические противогрибковые вещества (азоловая группа)
- Кетоконазол
- Клотримазол
- Миконазол
- Бутоконазол
- Эконазол
- Флуконазол
- Итраконазол
Природные противогрибковые вещества
Нистатин был получен в 50-х годах XX века и стал одним из первых широко используемых противогрибковых препаратов [3]. Однако с тех пор возникло много устойчивых к данному веществу штаммов гриба, что снижает эффективность нистатина в терапии ВВК [3]. Эффективность другого противогрибкового препарата полиеновой группы – леворина – также невелика, при этом данное вещество является довольно токсичным: его прием запрещен при беременности, заболеваниях печени и желудочно-кишечного тракта [3]. Высокотоксичным является и амфотерицин В, поэтому в настоящее время его не используют для лечения вагинального кандидоза [3]. Последний препарат из группы полиеновых антибиотиков – натамицин – используется только для местного применения. Натамицин может применяться во время беременности и в период лактации, так как обладает низкой токсичностью и не оказывает системного действия на организм [3].
Синтетические противогрибковые веществ
Существенным прорывом в лечении вагинального кандидоза стало создание синтетических противогрибковых препаратов [3]. Исследования продемонстрировали, что препараты азоловой группы обладают сопоставимой эффективностью, однако они не идентичны с точки зрения оказываемых ими местных побочных эффектов [10]. Самой высокой переносимостью обладает клотримазол. Прием других азоловых противогрибковых средств – миконазола, бутоконазола – может ассоциироваться с возникновением таких местных побочных эффектов, как зуд и жжение [10]. Высокая токсичность для печени кетоконазола послужила основанием для прекращения его использования в терапии молочницы [10].Наиболее широко используемым в лечении молочницы системным противогрибковым средством является флюконазол [10]. Препарат, как правило, хорошо переносится, системные эффекты в виде сыпи, головной боли и головокружения встречаются редко [3].
Рекомендуемый препарат от молочницы
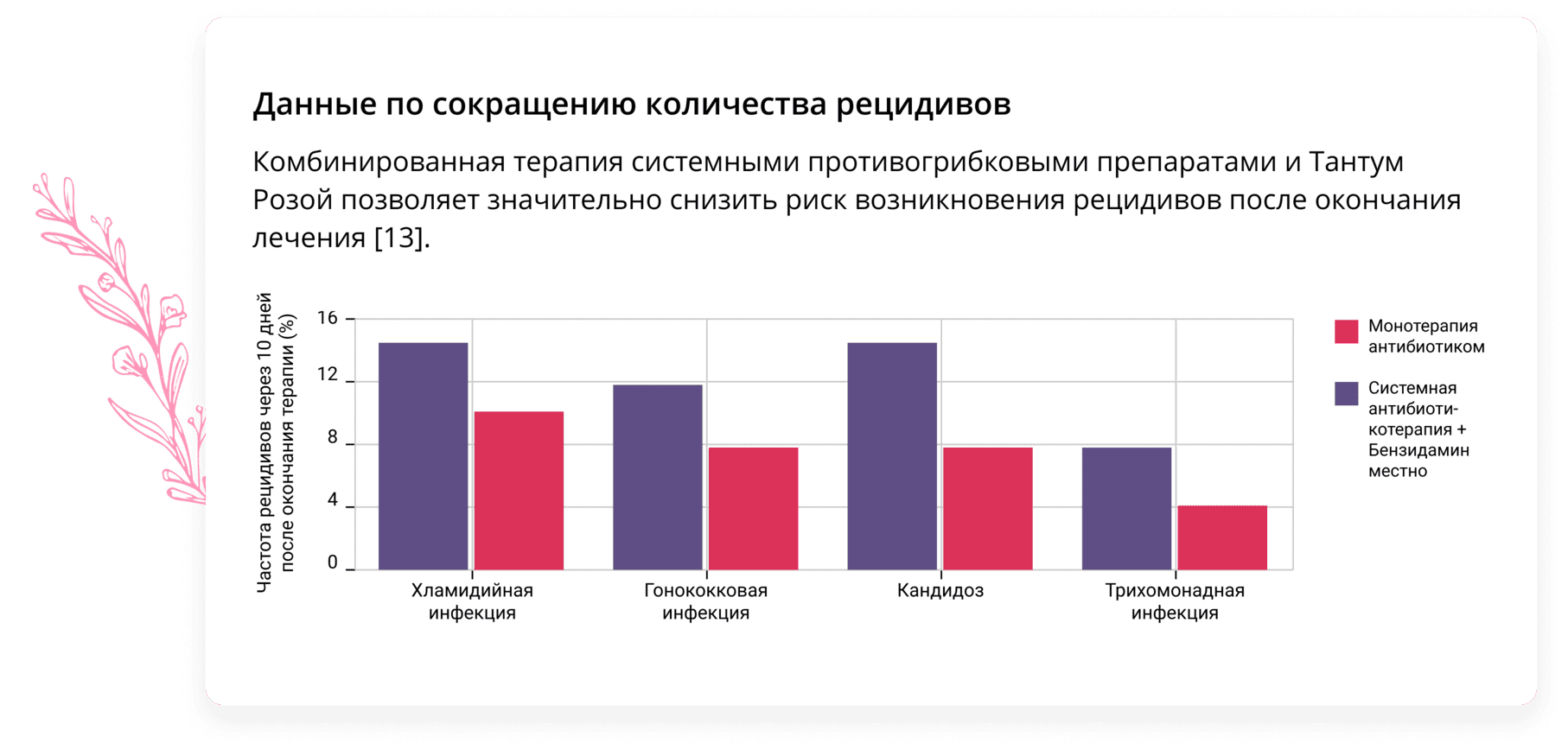
Многие исследователи сходятся во мнении о необходимости комплексной терапии при лечении вагинального кандидоза [3,4].
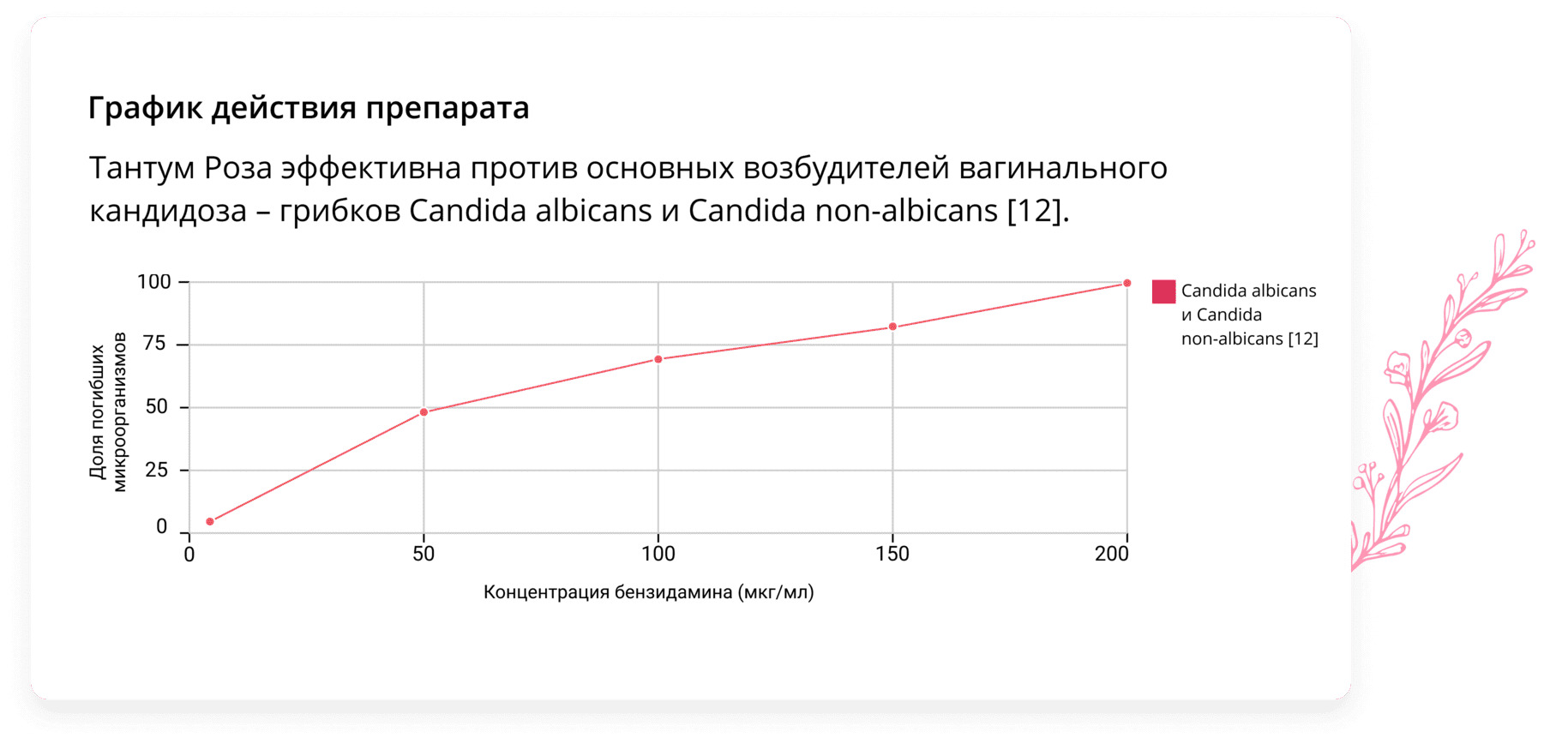
Эффективным лекарственным средством в комбинированной терапии молочницы противогрибковыми лекарствами может стать препарат Тантум Роза. Тантум Роза представляет собой раствор для вагинальных орошений. Действующим веществом Тантум Розы является бензидамин, благодаря которому препарат оказывает комплексное противогрибковое, противовоспалительное и болеутоляющее действие [11].
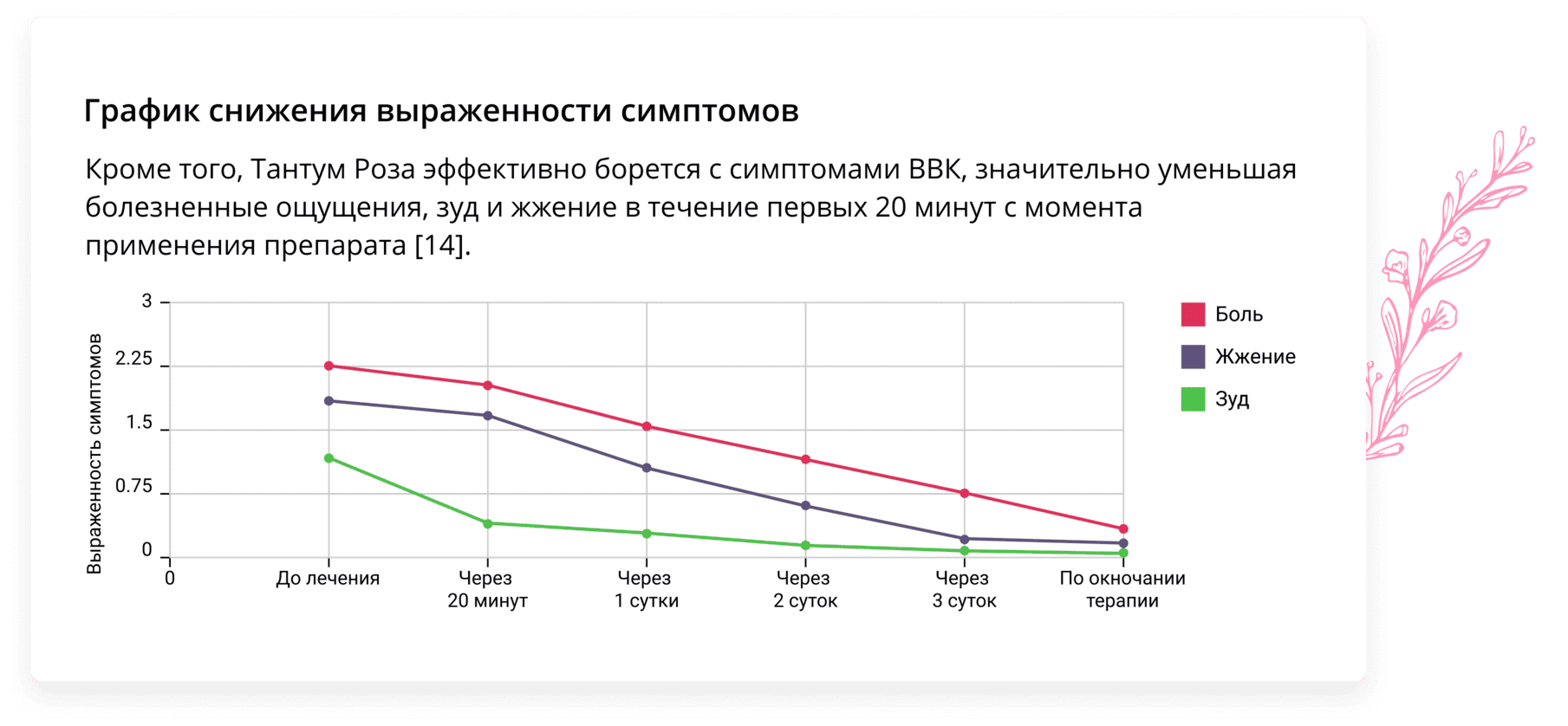
Низкая токсичность препарата делает его применение безопасным во время беременности и грудного вскармливания [15]. Препарат удобен в применении, а его лекарственная форма способствует вымыванию влагалищных выделений, сопровождающих течение молочницы [14].
[1] Ilkit M., Guzel A. The epidemiology, pathogenesis, and diagnosis of vulvovaginal candidosis: A mycological perspective // Critical reviews in microbiology, 2011(37): 250-261.
[2] Новые статистические данные инфекционных заболеваний влагалища : https://tantum-rosa.net/toexperts/news/novye-statisticheskie-dannye-infektsionnykh-zabolevaniy-vlagalishcha/ (дата обращения: 18.07.2019)
[3] Евсеев, А. А. Современные принципы диагностики и лечения вагинального кандидоза // Вестник репродуктивного здоровья, 2009(2): 20-25.
[4] Байрамова Г.Р., Баранов И.И., Припутневич Т.В., Чернова В.Ф. Вульвовагинальный кандидоз: клинические и терапевтические аспекты в практике акушера-гинеколога // Акушерство и гинекология: Новости. Мнения. Обучения, 2017, 4(18): 63-69.
[5] Федеральные клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин, РОАГ, 2013.
[6] Watson M.C., Grimshaw J.M., Bond C.M., Mollison J., Ludbrook A. Oral versus intra-vaginal imidazole and triazole anti-fungal treatment of uncomplicated vulvovaginal candidiasis (thrush). Cochrane Database of Systematic Reviews 2001, Issue 3. Art.No.: CD002845.
[7] Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз – современные пути решения проблемы // Трудный пациент, 2006, 4(9): 33-36.
[8] Sobel J.D. Faro S., Force R., Foxman B., Ledger W., Nyirjesy P., Reed B., Summers P. R. Vulvovaginal candidiasis: Epidemiologic, diagnostic, and therapeutic considerations // American journal of obstetrics and gynecology, 1998(178): 203-211.
[9] Мальбахова Е.Т., Арзуманян В.Г. Современный взгляд на проблему диагностики и лечения вульвовагинального кандидоза // Вестник дерматологии и венерологии. 2015(2): 111-115.
[10] Sobel J. Factors involved in patient choice of oral or vaginal treatment for vulvovaginal candidiasis // Patient preference and adherence, 2013(8): 31-34.
[11] Перламутров Ю.Н., Чернова Н.И. Пути повышения эффективности терапии микст-инфекций гениталий у женщин репродуктивного возраста // Клиническая дерматология и венерология. – 2009. – № 6. – С. 81-85.
[12] Pina-Vaz C., Rodrigues A.G., Sansonetty F., Martinez-De-Oliveira J., Fonseca A.F., Mårdh P.A. Antifungal activity of local anesthetics against Candida species // Infectious Diseases in Obstetrics and Gynecology. – 2000. – № 8 (3-4). – С. 124-137.
[13] Kosian K et al. Therapeutische Aspekte vaginaler und zervikaler Infektionen bei adjuvanter Benzydaminapplikation // Der Frauen arzt, 1992.
[14] Тихомиров А.Л., Маклецова С.А. Бензидамин – антисептик со свойствами НПСВ как инструмент лечения инфекционных заболеваний вульвы и влагалища // StatusPraesens. – 2017. — № 6 (43). – С. 50-56.
[15] Жабченко И.А. Современные представления о патогенезе и лечении воспалительных заболеваний нижних отделов половых путей у женщин // Медичні аспекти здоров’я жінки. – 2017. – № 5 (110).
Источник