- Сонное апноэ: как обнаружить и что с ним делать?
- Что такое сонное апноэ?
- Симптомы остановки дыхания
- Что происходит в организме при приступе апноэ?
- Чем опасно сонное апноэ при отсутствии лечения
- Кто поможет в диагностике?
- Профилактика может снизить риски
- СОННЫЙ ПАРАЛИЧ
- Что такое сонный паралич?
- Как это происходит?
- Почему это происходит?
- Несколько фактов:
- Насколько это опасно?
- Это лечится?
- Куда обращаться
- Явление сонного паралича
- Раздел 1. Эпидемиология сонного паралича
- Раздел 2. Нейрофизиологические основы возникновения явления
- 2.1. Механизмы перехода в быстрый сон
- 2.2. Как нарушение механизмов перехода в быстрый сон может приводить к СП?
- Раздел 3. Методы исследования сонного паралича
- 3.1. Опросы
- 3.2. Полисомнография
- Раздел 4. Факторы риска при явлении паралича сна
- Заключение
Сонное апноэ: как обнаружить и что с ним делать?
Рассказываем, чем так опасно сонное апноэ — остановка дыхания во сне. И почему нужно срочно лечить апноэ, если у вас или ваших родных есть симптомы.
Люди часто не принимают всерьёз храп или внезапные пробуждения среди ночи. Однако их причина — сонное апноэ, или остановка дыхания — весьма опасна и может привести к тяжёлым последствиям.
Что такое сонное апноэ?
Апноэ — это приостановка дыхания. Она может происходить в самых разных условиях. Например, после быстрых глубоких вдохов. Однако сонное апноэ выделяют в отдельное заболевание.
Дыхание у больного может останавливаться до сотни раз за один час. Если сложить все секунды приступов за ночь, может набраться до 4 часов сна без поступления кислорода.
Есть две основных разновидности апноэ во время сна:
- Обструктивная. Задержка дыхания связана с механическими трудностями. Страдают этим недугом пожилые или люди с избыточным весом. У них дыхательные пути становятся очень узкими. Курильщики входят в зону риска из-за воспалённой носоглотки. А любители алкоголя — по причине чересчур расслабленных мышц.
- Центральная. Отделы мозга, ответственные за дыхание, перестают отправлять сигналы мышцам. Такое апноэ возникает после приёма опиатов, при заболеваниях сердца и после инсульта.

Симптомы остановки дыхания
Главные признаки болезни, которые вы можете заметить, если спите рядом с больным: громкий храп и периодическое прекращение вдохов. После «затишья» секунд на десять человек внезапно начинает громко храпеть и ворочаться во сне.
В бодрствующем состоянии можно начать подозревать сонное апноэ, если обратить внимание на:
- самочувствие по утрам. При затруднённом дыхании будет сильно болеть голова после пробуждения;
- отсутствие бодрости. Днём человек сонный, невнимательный и рассеянный, ведь у него ночью толком не было отдыха;
- процесс засыпания. Несмотря на усталость, заснуть будет очень тяжело;
- память и внимание.
Слабое течение болезни не всегда требует вмешательства. Но стоит точно обратиться к врачу, если громкий храп нарушает покой близких. Или сонливость днём настолько сильная, что вы дремлете даже за рулём.
Что происходит в организме при приступе апноэ?
В состоянии бодрствования мы можем осознанно задержать дыхание на 1-2 минуты, а потом по своей воле его возобновить. Например, при плавании. Во сне же организму приходится самостоятельно решать эту проблему.
Во время приступа в мозг подаются сигналы, что уровень кислорода в крови слишком низок. В результате человек мгновенно просыпается. У него резко повышается давление, из-за чего появляется риск стенокардии и инсульта. А ткани при недостатке кислорода становятся менее восприимчивы к инсулину — гормону, контролирующему уровень сахара. Именно поэтому в организме ощущается недостаток сил.
Остановка дыхания негативно влияет на все части нашего организма. Без воздуха мы можем прожить не более десяти минут. И чем дольше длятся приступы сонного апноэ, чем чаще они происходят во время отдыха, тем тяжелее будут последствия для больного.
Чем опасно сонное апноэ при отсутствии лечения
У трудностей с дыханием во время сна масса последствий. От относительно безопасных, вроде сухости во рту и головной боли, до инвалидности и даже летального исхода от долгой остановки дыхания без пробуждения. Больной без лечения рискует заработать:
- хроническую усталость;
- заболевания сердца;
- сахарный диабет II типа;
- различные патологии печени;
- аритмию, стенокардию и сердечную недостаточность;
- гипертонию;
- бронхиальную астму;
- инфаркт, инсульт, кровоизлияние в мозг — одни из самых тяжёлых последствий кислородного голодания и резко поднявшегося давления;
- в очень редких случаях может наступить полная остановка дыхания со смертельным исходом.
Кто поможет в диагностике?
Если вы или ваши близкие заметили такие симптомы, как громкий храп и прерывистое дыхание во сне, желательно как можно скорее проконсультироваться у специалиста. Если попасть к врачу-сомнологу не удалось, стоит обратиться к неврологу и отоларингологу. Они смогут установить и устранить причину апноэ.
Близкие люди помогут измерить продолжительность пауз в дыхании. А на общем осмотре проверят давление и выяснят состояние сердца.
Самые верные способы диагностики — полисомнография, суточное ЭКГ и пульсометрия. Они отслеживают все изменения тела: дыхание, сердцебиение, активность нервов и электрические импульсы.
Профилактика может снизить риски
Лечение апноэ напрямую связано с его причиной. Поэтому распространённые методы: удаление помех в носовых путях и коррекция носовой перегородки. Также применяют устройства, которые поддерживают органы ротовой полости и горла в правильном положении.
Профилактика совпадает с терапией самой лёгкой формы. Необходимо прийти к здоровому образу жизни, снизить вес до нормы, прекратить употребление алкоголя и табака. Поможет тренировка мышц горла: игра на духовых музыкальных инструментах или пение. Привычка спать на боку намного снижает симптомы и облегчает дыхание. И, разумеется, придётся своевременно лечить все ЛОР-заболевания.
Источник
СОННЫЙ ПАРАЛИЧ
Вам знакомо это ужасное чувство: вы просыпаетесь в своей постели среди ночи и понимаете, что кто-то стоит над вами. Вы пытаетесь повернуть голову, чтобы посмотреть кто это, но не можете. Такое ощущение, как будто что-то держит вас. Вы пытаетесь пошевелить руками и ногами, но они не двигаются. Вы хотите что-то сказать или крикнуть, но не издаете ни звука. Вас охватывает настоящая паника, которая нарастает с каждой секундой, ведь вы парализованы. И тут вы окончательно просыпаетесь, приходите в себя и понимаете, что случилось с вами — это был сонный паралич.
Что такое сонный паралич?
Сонный паралич — это состояние, которое происходит сразу после засыпания или пробуждения и характеризуется кратковременной потерей мышечного контроля, известное как атония.
В зависимости от фазы сна выделяют гипнагогическую форму (при засыпании) и гипнопомпическую (при пробуждении).
Помимо атонии, у людей часто возникают обманы восприятия (иллюзии и галлюцинации) во время эпизодов сонного паралича.Может показаться, что в комнате находится еще кто-то кроме вас, или над кроватью парит чья-то фигура, или какое-то существо стоит рядом и смотрит на вас.
Паралич сна относится к одной из разновидностей парасомнии. Парасомнии — это двигательные или поведенческие нарушения во время сна.
Как это происходит?
Сонный паралич возникает во время фазы быстрого сна, когда мы видим яркие сновидения. Если в этот момент сделать полисомнографию (инструментальное исследование сна), то мы увидим, что активность мозга приблизительно такая же, как в режиме бодрствования. Для того чтобы мы не вскочили и не побежали участвовать в наших сновидениях, мозг придумал атонию,мы не можем двигаться, чтобы себе не навредить.Обычно атония заканчивается после пробуждения, поэтому человек никогда не осознает эту неспособность двигаться во сне.
Исследователи считают, что сонный паралич — этократковременное,смешанное состояние сознания, которое сочетает в себе бодрствование, быстрый сон и мышечную атонию.
Почему это происходит?
Считается, что сонный паралич может быть вызван стрессом, хроническим недосыпанием или нарушением режима сна. Он может быть также связан с тревожными расстройствами, которые так или иначе вызывают бессонницу. Как правило, сонный паралич не является предиктором каких-либо психических заболеваний.

Несколько фактов:
- Паралич сна возникает у достаточно молодых людей, чаще всего в возрасте от 7 до 25 лет.
- Это явление встречается у 8-10% населения.
- Эпизоды паралича могут длиться от нескольких секунд до 15- 20 минут.
- Средняя продолжительность приступа составляет 2-4 минуты.
- Чаще всего сонный паралич возникает в положении лежа на спине.
Насколько это опасно?
Сонный паралич не опасен. Это явление классифицируется как доброкачественное и обычно возникает недостаточно часто, чтобы вызвать проблемы со здоровьем. Хотя ощущения могут быть пугающими, сам по себе параличсна не представляет серьезного риска для здоровья и не мешает вам высыпаться.
Это лечится?
Лечение сонного паралича направлено на все, что вызвало его появление. Нужно хорошо высыпаться и поддерживать гигиену сна. Если у вас повышенный уровень тревоги и бессонница, обратитесь к врачу-психотерапевту. Для устранения беспокойства и стресса, уменьшения тревожности помогает когнитивно-поведенческая терапия. В некоторых случаях, необходима медикаментозная терапия, например, препараты группы СИОЗС вызывают сокращение фазы быстрого сна и могут помочь предотвратить эти состояния. В любом случае, не стоит заниматься самолечением и если какие-то опасения, лучше всего проконсультироваться с врачом.
Куда обращаться
Клиника РОСА — место, где собраны лучшие специалисты в области неврологии, психиатрии и психологии. Мы располагаем всеми возможностями для диагностики, лечения и профилактики расстройств нервной системы и психической сферы. Работаем круглосуточно!
Источник
Явление сонного паралича

Представьте, что вы открываете глаза незадолго до рассвета, пытаетесь перевернуться в постели — и внезапно понимаете, что полностью парализованы. Беспомощно лежа на спине и не в силах кричать о помощи, вы замечаете зловещие фигуры, скрывающиеся в вашей спальне. По мере того, как они подходят к кровати, ваше сердце начинает биться сильнее, и вы чувствуете, что задыхаетесь. Вы слышите жужжание и ощущаете электрические импульсы, разносимые по всему телу. Через мгновение видения исчезают, и вы снова можете двигаться. В ужасе вы думаете о том, что только что произошло. Вышеупомянутый опыт представляет собой эпизод сонного паралича, сопровождаемый гипнопомпическими галлюцинациями гипнопомпическими галлюцинациями [1] . Это пугающее описание со времен древних греков интерпретировалось в различных культурных контекстах, сопровождаясь разнообразными духовными и сверхъестественными пояснениями — начиная от колдовства и злых духов, заканчивая инопланетянами [2] , [3] . Современные медицинские объяснения СП не так красочны, однако помогают нам понять проблему гораздо глубже.
Художник Генри Фюзели посвятил этому явлению серию из четырех картин — «Ночной кошмар». Воплощение кошмара олицетворяет распутный демон мифологии средневековых легенд — инкуб, сидящий на груди юной девушки. Тон картины вызывает гнетущее чувство, погружая наблюдателя в атмосферу безысходности и ужаса, заставляя прочувствовать всю тяжесть состояния очаровательной девушки под давлением «сонного ступора».
Раздел 1. Эпидемиология сонного паралича
По данным исследований, проведенных американскими и белорусскими учеными, распространенность явления паралича сна варьирует среди психически здорового населения в основном от 5 до 30%, но по некоторым данным может достигать и 62% [1]. Так, большинство опрошенных отмечают единичные или редкие эпизоды, но у некоторых паралич рецидивирует [4]. Средний возраст возникновения первого эпизода явления — 17±1 лет [5]. Чаще явление наблюдается у лиц женского пола (18,8%), чем у мужского (15,7%) [2]. Показатели могут варьировать также в зависимости от этнической принадлежности. Здесь степень распространенности явления самая высокая у лиц негроидной расы, а представители азиатской расы в наименьшей степени подвластны сонному параличу [6]. Среди людей, принадлежащих к европеоидной расе, наибольшую «популярность» явление получило у студентов и лиц среднего возраста. Однако выявить достоверную зависимость от этнической принадлежности среди всего населения на данный момент представляется затруднительным, так как исследователям не удается найти достаточного количества испытуемых чистой расы [2].
Данное состояние может передаваться по наследству при мутации гена PER2, отвечающего за проявление циркадных ритмов у человека [7]. Этот ген принадлежит к семейству генов Per и является одним из ключевых генов биологических часов. Показан четкий циркадианный ритм его экспрессии в нейронах супрахиазматических ядер. Гены этого семейства кодируют компоненты циркадных ритмов двигательной активности, метаболизма и поведения. Было показано, что у людей мутация в гене PER2 вызывает семейный синдром продвинутой фазы сна (FASPS) [8].
Еще несколько столетий назад, в конце эпохи Средневековья, ученые задумались над механизмами паралича сна. К этому времени уже накопилось достаточно описаний данному явлению. Каждый народ по-своему объяснял это состояние: одни люди верили в существование ведьм, другие — в шаманов, отнимающих жизни, третьи же считали, что так «развлекаются» демоны. Первый задокументированный случай паралича описан врачом голландского происхождения Исбрандом ван Димербреком в трактате 17 века [9]. Автор изложил историю пятидесятилетней физически и психически здоровой женщины, испытывающей приступы паралича сна: «Когда она пыталась уснуть, иногда верила, что дьявол лежит и держит ее. Иногда она задыхалась от большой собаки или вора, которые лежали на груди». Автор писал, что испытуемая не могла даже пошевелиться, чтобы прогнать воображаемых гостей. С того времени внешние проявления паралича не изменились, однако ученым удалось описать явление с научной точки зрения.
Раздел 2. Нейрофизиологические основы возникновения явления
2.1. Механизмы перехода в быстрый сон
Структура нашего сна включает две чередующиеся фазы: быструю REM-фазу (фаза быстрого сна, или стадия быстрых движений глаз — rapid eye movement) и медленную NREM-фазу (non-rapid eye movement sleep, т.е. сон без быстрых движений глаз — медленный сон). В этой статье мы подробнее затронем первую из этих фаз, так как именно она играет ключевую роль в возникновении явления сонного паралича. Эту фазу также называют парадоксальной, так как она характеризуется повышенной активностью головного мозга, усилением мозгового кровотока и увеличением уровня серотонина, что сопровождается повышением артериального давления и частоты пульса; отмечаются учащенное и поверхностное дыхание, а также интенсивные движения глазных яблок, сокращения мимических мышц. Сновидения возникают, как правило, в фазу быстрого сна.
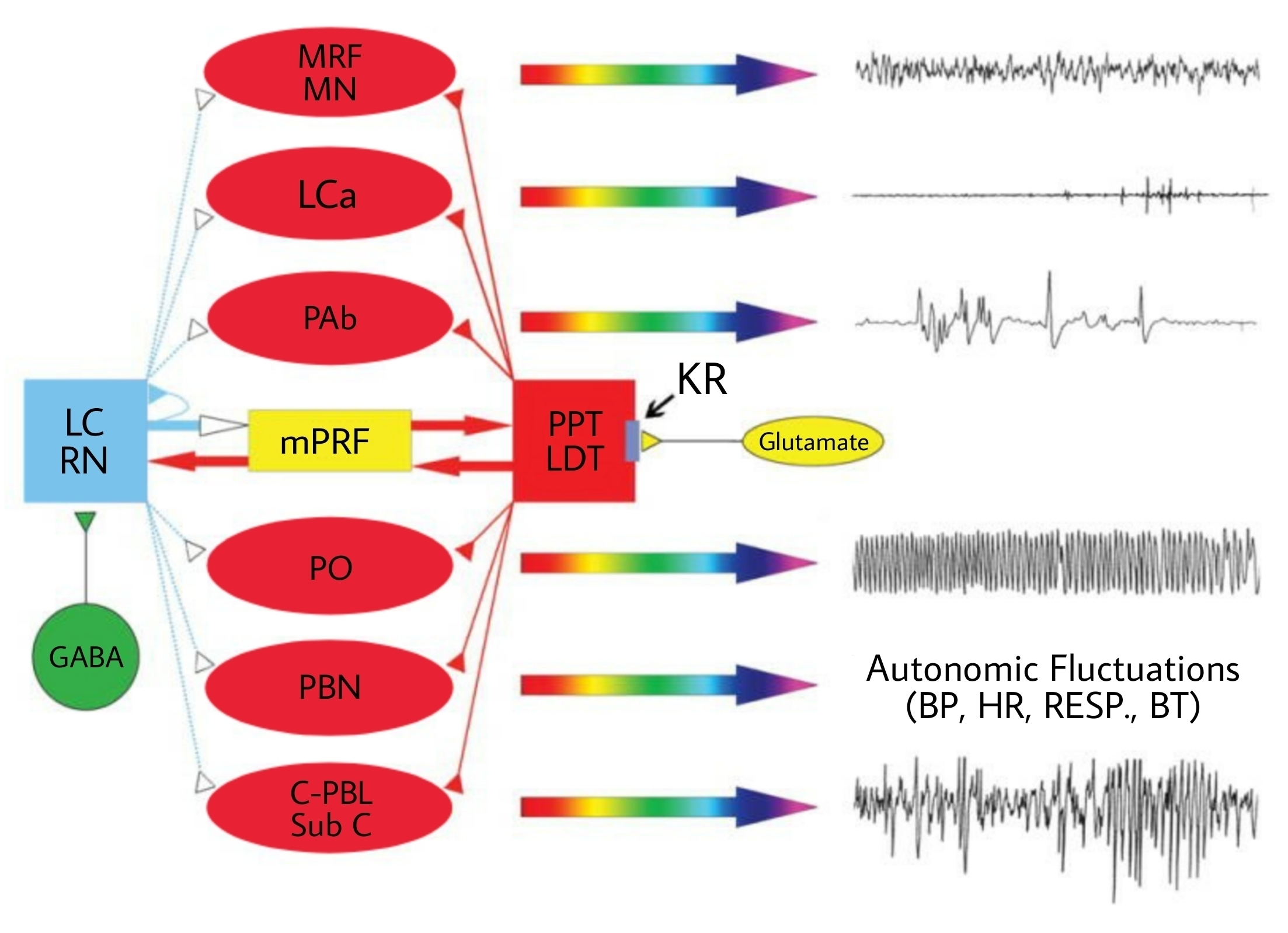
Одна из теорий предполагает, что инициаторами быстрого сна выступают небольшие скопления клеток, расположенные в области варолиева моста и продолговатого мозга. Основные медиаторы данных структур — ацетилхолин и глутамат [10]. Группы этих клеток не скомпонованы в единый «центр» быстрого сна, а работают как отдельные компоненты широкой сети (рис. 1) [11]. Например, активация нейронов голубого пятна (LCα) приводит к развитию атонии мышц; быстрые движения глаз инициируют нейроны ретикулярной формации (РФ), расположенные вблизи ядра отводящего нерва (PAb); мышечные сокращения возникают при активации нейронов гигантоклеточного ядра [11], [12].
Данные группы клеток ствола мозга, отвечающие за запуск REM-сигналов, активируются при повышенном высвобождении холинергических нейромедиаторов, в то время как количество аминергических нейромедиаторов либо снижено, либо полностью отсутствует. Источниками ацетилхолина (рис. 1, стрелки красного цвета) являются холинергические нейроны педункулопонтинного ядра (PPT) и заднебоковой части покрышки (LDT). Источниками аминергических нейромедиаторов (рис.1, стрелки синего цвета) являются норадренергические нейроны голубого пятна (LC) и серотонинергические нейроны ядра шва (RN). На мембране первых находятся каинатные рецепторы, необходимые этим нейронам для начала работы. Похожую систему образуют и ГАМК-ергические, и аминергические нейроны.
Развитие фазы быстрого сна начинается с повышенного высвобождения глутамата (рис. 1, желтый овал); вследствие этого активируются каинатные рецепторы холинергических нейронов (KR), что приводит к их возбуждению и увеличивает высвобождение ацетилхолина в каждом из генераторов сигналов быстрого сна (рис. 1, красные стрелки). Также запускается двусторонняя связь холинергических нейронов педункулопонтинного ядра (PPT) и группы клеток заднебоковой части покрышки (LDT) с нейронами медиальной ретикулярной формации моста (mPRF). Одновременно с описанными процессами активируются и локальные ГАМК-ергические клетки (рис. 1, зеленый круг), что приводит к активному торможению аминергических нейронов голубого пятна и ядер шва и снижает или полностью прекращает высвобождение аминергических нейромедиаторов в структурах, отвечающих за генерацию быстрого сна.
Ключевая роль аминергической системы состоит в том, чтобы вовремя прекратить свою активность при высвобождении холинергических нейромедиаторов. Для дальнейшего поддержания эпизодов REM-сна повышенное высвобождение ацетилхолина в нейронах mPRF активирует глутаматергические нейроны, которые продолжают высвобождать глутамат в PPT и LDT для поддержиания активности холинергических нейронов. Таким образом, холинергические клетки PPT и LDT и глутаматергические клетки LC и RN образуют петлю положительной обратной связи для поддержания циклов REM-сна [11].
Другой механизм возникновения REM-сна предложили Жуве и Томпсон и назвали его «гипотезой активации-синтеза». По мнению ученых, сны — так же, как и в механизме, описанном выше, — являются результатом неспецифической активации нейронов стволовой части мозга. Но на этом анализ не заканчивается, и сигнал далее передается в кору больших полушарий и подкорковые образования для последующего синтеза полученной информации. Ученые разделили все нервные клетки на две категории: холинергические и моноаминергические нейроны «быстрого сна». Быстрый сон является результатом реципрокного взаимодействия этих нервный клеток [9].
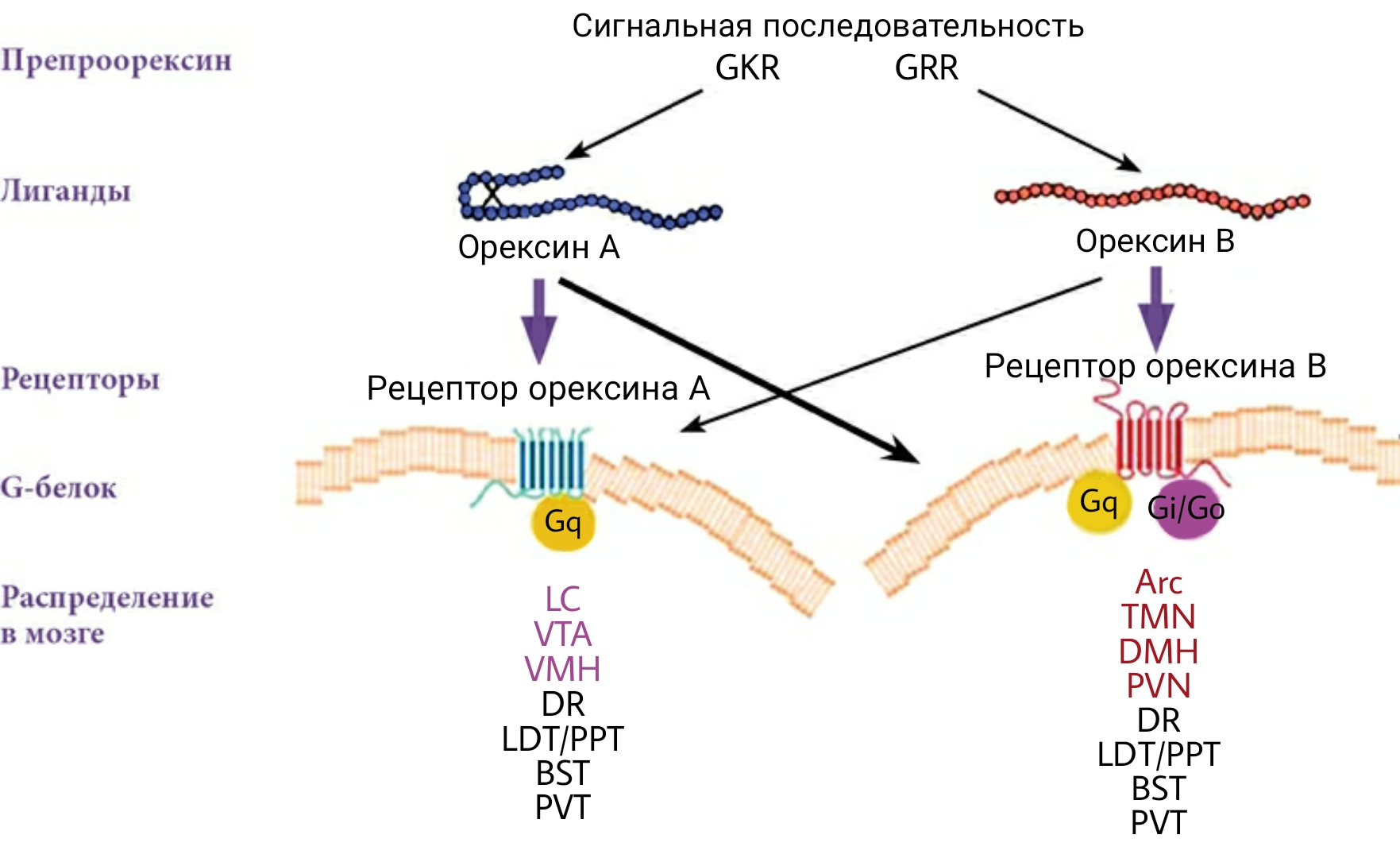
Однако нервные центры регуляции сна заложены не только в стволе, но и в промежуточном мозге. ГАМК-ергический «центр NREM-сна» заложен в переднем гипоталамусе, а орексинергические нейроны, обеспечивающие процесс включения «центра REM-сна», — в срединной его части (рис. 2).
Практически одновременно две группы исследователей из Японии и США обнаружили две последовательности аминокислот, похожих друг на друга, но назвали их по-разному [14]. Вскоре выяснилось, что это одно и то же вещество — олигопептиды орексин А, содержащий 33 остатка аминокислот, и орексин B, состоящий из 28 аминокислот [15]. От препроорексина отщепляется белок проорексин, из которого и происходят орексины А и В. Эффект последних предопределяется двумя связанными с G-белком метаботропными рецепторами. OX1R — рецептор 1-го типа, который выборочно связывается только с орексином А, а OX2R — рецептор 2-го типа — не избирателен и связывается с обоими орексинами. Рецептор орексина А связан только с подклассом Gq гетеротримерных G-белков, рецептор орексина B — с подклассами Gq или Go и Gi белками (рис. 2) [16]. Орексинергические нервные клетки взаимодействуют с нейронами голубого пятна, тормозя их [14].
2.2. Как нарушение механизмов перехода в быстрый сон может приводить к СП?
Исследования американских ученых университета Пенсильвании показали, что в основе СП лежит персеверация REM-активности, то есть нарушение переключения из сна в бодрствование [2].
— Персеверация (лат. perseveratio — «настойчивость», «упорство») — устойчивое повторение чего-либо, в данном случае — REM-активности.
В REM-фазу сна системы нашего мозга активно работают, в чем мы удостоверились выше, однако тело при этом остается неподвижным [6]. Но иногда в этот период происходит пробуждение, и, если структуры мозга не успевают синхронизироваться между собой, возникает паралич [17]. На молекулярном уровне пробуждение опосредуется следующими механизмами. Считается, что холинергическая и глутаматергическая системы в основном связаны с биоэлектрическими и поведенческими проявлениями процесса пробуждения [18]. Ядра ствола головного мозга, отвечающие за возбуждение и содержащие ацетилхолин, дофамин, серотонин или норадреналин, активируют таламус, гипоталамус, двигательные нейроны спинного мозга, передний мозг и оказывают подавляющее воздействие на вентролатеральную преоптическую область (ГАМК, галанин); возбуждающие центры гипоталамического и таламического активируют кору и связанные с возбуждением области в базальной части переднего мозга и стволе мозга [19].
Один из наиболее примечательных аспектов СП — это яркие гипногогические или гипнопомпические галлюцинации [1]. Они могут возникать во время резкого пробуждения наряду с видением демонических образов, состоянием панического ужаса и чувством присутствия посторонних [20]. Возможным объяснением данного явления может быть то, что во время быстрого сна происходит снижение активности дыхательных мышц; это связано с угнетением двигательных нейронов. Во время быстрого сна дыхание становится нерегулярным, возникает гипотония скелетных мышц, что приводит к значительному снижению вентиляции легких и дыхательного объема, что приводит к избыточному накоплению углекислого газа в крови — гиперкапнии — и снижению количества кислорода — гипоксии [21]. Кроме того, олигодендроциты — миелинпродуцирующие клетки ЦНС — избирательно чувствительны к гипоксии и фрагментации сна [22].
— Гипногогические галлюцинации — зрительные обманы восприятия, появляющиеся перед засыпанием.
— Гипнопомпические галлюцинации — зрительные обманы восприятия, появляющиеся после пробуждения.
Предполагается, что кроме вторичной (а иногда и первичной) сенсорной коры, нарушение функций в других областях — премоторной области коры, в области поясной извилины, подкорковой и мозжечковой областях — также способствует возникновению галлюцинаций. Нарушение, в результате которого возникают галлюцинации, почти всегда локализовано в областях мозга, связанных с сенсорными системами. Предполагается, что компенсаторная сверхактивация мозговых участков, окружающих эти пути, также является причиной возникновения галлюцинаций [24]. Однако в течение нескольких секунд или минут после пробуждения перцептивные, когнитивные и двигательные компоненты цикла сна синхронизируются, галлюцинации исчезают, и подвижность восстанавливается, когда человек просыпается полностью.
Механизмы REM-on и REM-off систем блокируют импульсы, поступающие по входящим сенсорным волокнам, снабжая кору внутренними стимулами, формирующими содержание сновидений. Они блокируют также активность моторных нейронов коры, тем самым обездвиживая сновидца [1].
Таким образом, при возникновении сонного паралича во время внезапного незапланированного пробуждения в фазу быстрого сна, глазные движения остаются неизменными, проявляя прежнюю высокую активность, а сенсорные ощущения — ясными.
Раздел 3. Методы исследования сонного паралича
3.1. Опросы
Важными методами исследования и диагностики явления сонного паралича считают опрос и обследование людей, испытавших подобный опыт, а также проведение полисомнографии [25], [26].
Опросы проводятся среди здоровых людей, которым задают различного рода вопросы об их ощущениях в период возникновения явления [27]. В основном оценивают состояние нервной системы человека в период возникновения паралича, наличие сопутствующей патологии или повышенной тревожности, темп жизни, место работы или учебы. Сегодня в исследованиях часто используют следующие опросы:
- FISPI — fearful isolated sleep paralysis inventory;
- ISPQ — isolated sleep paralysis questionnaire[28];
- SEQ — sleep experiences questionnaire;
- SPQ — sleep paralysis questionnaire[6];
- USEQ — Unusual sleep experiences questionnaire;
- WUSEQ — Waterloo unusual sleep experiences questionnaire.
Полуструктурированное интервью (FISPI) оценивает частоту эпизодов сонного паралича, наличие страха и конкретные галлюцинации, опасные варианты СП и наличие повторяющихся эпизодов. Благодаря этому опросу, можно провести и общую оценку дистресса как во время СП, так и после за последние 6 месяцев [6].Анкета ISPQ, созданная учеными госпиталя Сакре-Кёр де Монреаль и Университета Монреаля, оценивает частоту эпизодов СП, используя шкалу от «никогда» до «более чем 10 раз». Часть вопросов анкеты касается наличия ощущения чьего-либо присутствия, которое может, например, описываться следующим образом: «Непосредственно перед сном или после пробуждения я почувствовал присутствие, не обязательно что-то видя и слыша, в комнате, где я лежал» (перевод с французского оригинала) [29].Тестовый опрос USEQ был разработан американскими учеными с целью проведения оценки феноменологии СП. Для начала опрашиваемым предлагается вводный вопрос, после ответа на который часть испытуемых обычно прекращает участие в опросе: «У некоторых людей был опыт, когда они ложились спать или просыпались, когда они не могли пошевелить руками или ногами, или говорить, даже если они этого хотели. У вас когда-нибудь был такой опыт?». Участники, которые отрицали наличие подобных ощущений, прекращали заполнение анкеты. Важность такого вводного вопроса состоит в том, что иногда люди могут ошибочно интерпретировать полученный опыт. Если опрос продолжается, то испытуемых просят вспомнить свой самый яркий эпизод паралича и описать его по основным характеристикам: продолжительность, давность эпизода, события, ему сопутствующие и т.д. Анкета также содержит вопросы, с вариантами ответа по 4-балльной шкале — от 1 («никогда») до 4 («всегда») и по 5-балльной — от 1 («совсем нет») до 5 («сильно») [29].Опросник Ватерлоо (WUSEQ) также использует описанную выше 4-балльную шкалу для выявления частоты возникновения явления. Таким же образом оцениваются яркость и интенсивность переживаний, но уже в 7-балльном диапазоне: от 1 (испытание нечетких признаков явления) до 7 (испытание очень отчетливого впечатления от явления). Всего анкета состоит из 42 пунктов [30].
Существует также форма опроса, при которой испытуемый делится своим опытом в формате полного описания происходящего с ним в момент протекания сонного паралича: «Однажды, во время сна раздался резкий неприятный шум. Я вроде бы проснулся, но в каком-то другом мире. Дрожь сковала с головы до ног. Следом я почувствовал сильное давление на грудь; было ощущение, что кто-то сидит сверху и, пытаясь задушить, вдавливает меня в кровать. Стало тяжело дышать. Меня охватили ужас и страх. Я пытался кричать, но тщетно, — ни единого звука издать не смог. Какие только мысли не проносились у меня в голове: „я сейчас умру“, „я уже умер“, „я в коме“ и т.д. Происходящее казалось вечностью, давление становилось невыносимым. Но вдруг, дрожь резко отпустила, шум исчез» [20].
Несмотря на то, что у многих людей, ощутивших это явление на себе, остаются не очень приятные ощущения, есть и те, кому новый опыт доставляет позитивные эмоции. Так, исследования группы чешских ученых показали, что более открытые люди с меньшей вероятностью будут негативно интерпретировать часто аномальные переживания, связанные с СП, и с большей вероятностью будут получать удовольствие от новых ощущений и галлюцинаций [25].
Согласно рекомендациям, любую оценку СП необходимо проводить более широко в диагностическом контексте других психических состояний. Например, с использованием структурированного клинического интервью — диагностическое и статистическое руководство по психическим расстройствам 5-го издания DSM-5 (Diagnostic and Statistical Manual of mental disorders, fifth edition) [3].
3.2. Полисомнография
Метод полисомнографии применяют для диагностики некоторых заболеваний, проявление которых можно заметить только во время ночного сна. Это исследование безболезненно, практически не ощущается пациентом и не имеет противопоказаний к применению [26].
Полисомнография представляет собой комплекс исследований изменений физиологических показателей организма во время сна, который включает: электроэнцефалографию (ЭЭГ), электроокулографию (ЭОГ), электромиографию (ЭМГ), электрокардиографию (ЭКГ) и пульсоксиметрию [3]. Параллельно ведется запись аудио и видео, что дает представление обо всех изменениях в поведении, которые могут происходить из-за нарушений сна, воздействия на сон терапии и других факторов.
Процедура полисомнографии чаще всего проводится в стационарных условиях, однако может проводиться и дома у пациента [26], [31].
В литературе описаны изменения, зарегистрированные у лиц, испытавших эпизоды СП [32]. Так, при полисомнографическом исследовании ночного сна у одной из испытуемых с периодичностью в 2 минуты были выявлены следующие изменения: эпизоды изменяющегося ритма на ЭЭГ и ЭОГ, характерные для парасомний, то есть нарушения сна, а также удлиненные по сравнению с нормой эпизоды микропробуждений в фазу быстрого сна, которые могут провоцировать развитие парасомний и часто встречаются при нарколепсии; удлинение фазы S4 глубокого сна до 20%, что нарушает архитектуру всего ночного сна и порядок смены фаз сна.
Раздел 4. Факторы риска при явлении паралича сна
Эпизоды паралича могут возникать во время засыпания или после пробуждения [1]. Ученые Великобритании и США подтвердили, что чаще всего патология возникает во время сна на спине [6]. Возможным объяснением этому может быть то, что кровь отливает от лобных долей головного мозга, что провоцирует возникновение галлюцинаций. Риск также увеличивается при ночном апноэ, когда мозг испытывает кислородное голодание [33]. При этом, как уже было описано выше, развивается гипоксия. Тяжелая и продолжительная ее форма провоцирует поражение центров дыхания и кровообращения, расстройство дыхательных рефлексов, появление судорог и т.д.
Сонный паралич может возникать на фоне частых и длительных стрессовых ситуаций, снижения продолжительности сна до критических пределов, при физическом перенапряжении [5].
Заключение
Несмотря на относительно низкую частоту встречаемости явления сонного паралича в популяции, пережитый индивидуальный опыт оставляет настолько яркие и неизгладимые впечатления у людей, испытавших СП даже единожды, что это вдохновляет ученых на протяжении многих веков искать потенциальные механизмы развития сонного паралича, а также находит воплощение в многочисленных произведениях искусства. Одним из потенциальных объяснений считают нарушение переключения из сна в бодрствование, то есть персеверацию REM-активности, в основе которой лежит нарушение сложных взаимодействий холин-, амин- и ГАМК-ергических подкорковых структур и коры больших полушарий на фоне генетической предрасположенности или наличия факторов риска, таких как стресс, повышенный уровень тревожности и систематическое недосыпание.
Источник