- Кратко о коронавирусе SARS-COV-2 и его мутациях
- ЧТО ТАКОЕ ШТАММ КОРОНАВИРУСА SARS-COV-2?
- КАКИЕ ШТАММЫ КОРОНАВИРУСА СУЩЕСТВУЮТ?
- ЧТО НУЖНО ЗНАТЬ О СТРУКТУРЕ И ДЕЙСТВИИ КОРОНАВИРУСА SARS-COV-2?
- КАК РАЗВИВАЛСЯ КОРОНАВИРУС SARS-COV-2 В РОССИИ?
- ДОЛЖНЫ ЛИ МЫ БОЯТЬСЯ МУТАЦИЙ?
- БУДУТ ЛИ ВАКЦИНЫ ЭФФЕКТИВНЫМИ, ЕСЛИ ВИРУС МУТИРУЕТ?
- Коронавирусная инфекция — симптомы и лечение
- Определение болезни. Причины заболевания
- Этиология
- Эпидемиология
- Коронавирус: статистика в России и в мире
- Коронавирус в Москве
- Причины коронавирусной инфекции
- Симптомы коронавирусной инфекции
- Патогенез коронавирусной инфекции
- Классификация и стадии развития коронавирусной инфекции
- Осложнения коронавирусной инфекции
- Диагностика коронавирусной инфекции
- Дифференциальная диагностика
- Лечение коронавирусной инфекции
- Реабилитация после коронавируса
- Прогноз. Профилактика
- Вакцина (прививка) от коронавируса
- Побочные эффекты вакцины от коронавируса
- Увеличивает ли вакцина риск развития тромбозов
- Какая вакцина от коронавируса подходит пожилым людям
- Вакцина от коронавируса для детей
- Вакцинация беременных
- Вакцинация от коронавируса при ВИЧ и онкологии
- Повторное заражение коронавирусом
- Через какое время нужна повторная прививка от коронавируса
- Профилактика коронавируса
Кратко о коронавирусе SARS-COV-2 и его мутациях
В последнее время в некоторых странах мира зафиксированы случаи повторного заражения (реинфекции) возбудителем новой коронавирусной инфекции под названием COVID-19.
Также установлено, что если человек заболевает снова, то это, скорее всего, связано со встречей с другим вариантом той же инфекции. Кроме того, известно, что в этом случае заболевание может протекать в тяжелой форме.
ЧТО ТАКОЕ ШТАММ КОРОНАВИРУСА SARS-COV-2?
Каждый вирус имеет свой собственный геном — уникальную специфическую последовательность ДНК или РНК. Коронавирус SARS-CoV-2 представляет собой самосборную наночастицу, внутри которой находится одноцепочечная РНК (рибонуклеиновая кислота).
Геном SARS-CoV-2 представляет собой длинную последовательность РНК, состоящую почти из 30 000 символов (нуклеотидов), которые работают в строгой последовательности. Этот порядок может измениться: если каждая новая копия вируса собрана в одном из этих соединений, может произойти ошибка — замена одного нуклеотида другим — и в результате код всей цепи немного изменится. В каждом новом» хозяине» геном вируса изменяется незначительно.
Эти изменения могут быть очень незначительными, но они позволяют установить связь между инфицированными людьми или следовать по пути, который выбрал вирус. Под словом «племя» ученые подразумевают генетически иную ветвь вируса, которая отличается от своего «отца» одной или несколькими мутациями. Разница может составлять лишь долю процента от общего генома, но каждая новая последовательность РНК может вызвать новую ветвь вируса, то есть новый штамм.
Скорость, с которой происходят генетические изменения, варьируется от вируса к вирусу, и SARS-CoV-2 мутирует относительно медленно. Большинство геномов этого вируса отличаются друг от друга небольшим количеством точечных заменителей, а число отличий от исходного варианта не превышает 30-почти 30 тысяч нуклеотидов.
КАКИЕ ШТАММЫ КОРОНАВИРУСА СУЩЕСТВУЮТ?
Основных штаммов нового коронавируса семь, они начинались с букв GR, G, GH, O, S, L и V. С индексом L — вирус был обнаружен в декабре 2019 года в Ухане, Китай. Но теперь он постепенно исчезает.
Остальные штаммы неравномерно распределены по всему миру: на каждом континенте, как правило, наиболее распространены не более двух основных вариаций.
ЧТО НУЖНО ЗНАТЬ О СТРУКТУРЕ И ДЕЙСТВИИ КОРОНАВИРУСА SARS-COV-2?
Российский исследовательский центр «Вектор» в октябре 2020 года сообщил, что обнаружил в стране более 80 мутаций коронавируса. Но в основном были распространены два племени — европейское и азиатское.
Последний импортируется не из Китая, а из других азиатских стран. Эти два штамма были обнаружены в 99% образцов, протестированных в России. На рисунке схематически показано, как проявляет себя коронавирус в отношении человека.
КАК РАЗВИВАЛСЯ КОРОНАВИРУС SARS-COV-2 В РОССИИ?
Общее число мутаций, обнаруженных в секвенированных геномах вируса SARS-CoV-2, составляет многие тысячи, но лишь немногие из них были зарегистрированы и стабильно наследуются.
Сейчас таких единичных мутаций насчитывается около 22, они произошли в январе-марте этого года. Позднее новые племена перестали широко распространяться, т. е. до начала эпидемии в России в геноме вируса стабильно регистрировались три основные группы мутаций, которые, согласно исследованию Роспотребнадзора, формировали «три ветви эволюционного развития».
К концу марта 2020 года развитие этих трех основных направлений и циркулирующих штаммов с мутациями в генах orf1b (P314L) и S (D614G) замедлилось. Эти две мутации были основными долгосрочными изменениями в геноме вируса SARS-CoV-2, подчеркивается в исследовании.
Роспотребнадзор считает, что мутация в гене S связана со снижением патогенности (способности вызывать заболевания, попадающие в организм). Агентство отмечает, что это также связано с улучшением лечения пациентов во время пандемии. Влияние мутации в гене orf1b (P314L) до сих пор плохо изучено.
Вирусы постоянно мутируют, но коронавирусы мутируют гораздо медленнее, чем другие РНК-вирусы. Несмотря на активную циркуляцию по всему миру, SARS-CoV-2 изменился менее чем на 0,1% по сравнению с вирусом, первоначально выделенным в Китае 11 месяцев назад.
Основные изменения были выявлены в первые месяцы размножения, и распространенные в настоящее время варианты вируса аналогичны тем, которые были выделены весной. Штамм S (D614G) в настоящее время является предметом пристального внимания ученых.
Впервые он был обнаружен в Индонезии в августе 2020 года; в то время сообщалось, что этот штамм был в 10 раз более заразным, чем исходный штамм вируса. Некоторые исследования, проведенные в Forerunner (т. е. не рецензируемые и не опубликованные в научных публикациях), заключают, что эта мутация действительно может иметь более высокую инфекционную способность и более высокую вирусную нагрузку при заражении этой разновидностью. Но окончательных решений нет. Вирус быстро замещает S (Спайк) вирион в поверхностном белке, что повышает переносимость (свойство инфекционных заболеваний, венерических организмов — здоровых), но не клиническое течение заболевания, так как другие различия в штаммах вируса минимальны.
Первые варианты вируса двух мутаций, распространенные в России, были обнаружены в конце января 2020 года в Китае, а затем и в Австралии. В феврале 2020 года эти варианты были обнаружены в большинстве западноевропейских стран, Саудовской Аравии, США, Канаде, Мексике, Бразилии, Марокко и Сенегале. Детальное сравнение геномов вирусов в России и за рубежом показывает, что в стране циркулируют штаммы, завезенные из Западной Европы. Они были отправлены в марте и апреле 2020 года.
Коронавирус очень мало мутировал за эти девять месяцев и не изменился в местах, ответственных за проявления эпидемического процесса, за его, скажем так, агрессивность и ожесточенность. Минздрав России считает, что вирус обладает низкой способностью к мутациям — он накапливает всего около двух точечных изменений в месяц, то есть за год может произойти около 24 мутаций. Распространение основных вариантов вируса, циркулирующих в России, в целом аналогично распространению в Европе.
Есть некоторые различия, но у нас нет оснований полагать, что эти различия каким-то образом изменяют клиническое течение или эпидемиологию COVID-19 в России по сравнению с европейскими странами. Роспотребнадзор сообщил, что ежемесячно ученые ФБУН ГНЦ совместно с РИЦ «Вектор» полностью расшифровывают более 150 геномов нового коронавируса. Полученные ими данные будут использованы для анализа актуальности используемых диагностических тест-систем, выявления завозных случаев заболевания и оценки региональных особенностей генетического разнообразия SARS-CoV-2.
Сейчас геномы вирусов секвенируются и собирают данные в различных лабораториях по всему миру, в том числе в российском центре имени Чумакова. Ученые, по ее словам, будут коррелировать геномы вирусов с клинической картиной пациентов, от которых они изолированы, что прольет свет на важность наиболее распространенных мутаций. Она признает, что изучение влияния каждой конкретной мутации на клиническую картину КОВИДА-19 сложно.
Ученые должны изучить важность каждой конкретной мутации для структуры мутировавших белков и определить роль этих мутаций в развитии клинических симптомов и повреждении легких в экспериментах на животных. В настоящее время разрабатываются, анонсируются и регистрируются всё новые вакцины против SARS-CoV-2.
ДОЛЖНЫ ЛИ МЫ БОЯТЬСЯ МУТАЦИЙ?
Основные вопросы, с которыми сталкиваются ученые, связанные с коронавирусными мутациями, — это способность вакцины формировать иммунную защиту, одинаково устойчивую к различным штаммам.
Важен также вопрос о различном воздействии инфицированных, например, могут ли некоторые штаммы быть более заразными, чем другие. Из заявлений Роспотребнадзора следует, что мутации вируса не так уж плохи. Однако в научной литературе уже сообщалось о нескольких случаях повторной коронавирусной инфекции. Для повторного выявления инфекции ученые каждый раз проверяют генетический состав возбудителя и убеждаются, что штамм вируса отличается от первого, чем вызывает заболевания, — иначе нельзя с уверенностью сказать, что это вторичная инфекция, а не длительный первичный случай. Голландское информационное агентство BNO подсчитывает все повторяющиеся заболевания, когда-либо записанные, и сопровождает их ссылкой на источник.
По данным агентства, во всем мире известно 24 случая повторных инфекций, один из которых был смертельным. 89-летний пациент из Нидерландов скончался от рака. Повторные случаи заражения также произошли в Гонконге, Бельгии, США и Эквадоре. Каждый день в России почти 20 тысяч случаев, некоторые из которых связаны с вирусами, издавна циркулирующими в стране, частично с импортными вариантами, связанными с инфекциями в других странах, часто очень далекими.
Поэтому, конечно, можно импортировать, а затем изолировать вариант вируса, который ранее не был обнаружен в России, как это было недавно в Норвегии. Однако это не означает немедленного изменения эпидемиологической ситуации с Ковид-19.
В октябре 2020 года The Lancet опубликовала исследование, в котором были описаны два случая повторной коронавирусной инфекции. У пациента из американского штата Невада болезнь была более тяжелой после очередной инфекции. 25- летний мужчина должен был попасть в больницу из-за недостатка кислорода, и компьютерная томография показала, что у него вирусная пневмония.
Ученые обнаружили, что он был заражен другим штаммом, генетически отличным от предыдущего возбудителя. Таким образом, более раннее воздействие SARS-CoV-2 не может гарантировать полный иммунитет. Все люди, независимо от того, был ли ранее диагностирован коронавирус или нет, должны принимать те же меры предосторожности.
БУДУТ ЛИ ВАКЦИНЫ ЭФФЕКТИВНЫМИ, ЕСЛИ ВИРУС МУТИРУЕТ?
Известно, что коронавирус мутирует медленнее, чем вирус гриппа: по разным оценкам, в два раза медленнее или, в худшем случае, на треть. По словам почетного профессора и клинического вирусолога из Университета Лестера Джулиана Тана в HuffPost — в этом отношении вакцина против коронавируса вероятно, стабильная и эффективная дольше, чем вакцина против гриппа.
При этом пока неизвестно, как долго сохранится иммунитет, приобретенный с помощью вакцины, даже если она будет функционировать должным образом, напоминает ученый. Эффективность вакцины также может зависеть от индивидуальных особенностей организма — так же, как вакцина против гриппа, говорит Тан.
До сих пор ученые считают, что вакцины, разработанные во всем мире для борьбы с первыми штаммами нового коронавирус, будут столь же эффективны против новых мутаций. Ученые пояснили, что большинство вакцин, разработанных во всем мире, были смоделированы оригинальным штаммом d-вируса, который чаще встречается в последовательностях, опубликованных в начале пандемии.
С тех пор вирус мутировал в штамм G, вариации которого в настоящее время доминируют в мире. Исследователи были обеспокоены тем, что эта мутация негативно повлияет на эффективность разработанных вакцин. Несмотря на мутацию d614g в белке, эксперименты и моделирование подтвердили, что вакцины остаются эффективными.
Наиболее распространенный штамм G, вероятно, не требует частого выбора новых вакцин, в отличие от гриппа, который требует разработки вакцин против циркулирующих штаммов каждый год. Поскольку различия в штаммах, циркулирующих в России, минимальные, они, вероятно, существенно не влияют на структуру вирусных белков.
Таким образом, созданные и применяемые вакцины от COVID-19, не нужно воспроизводить каждый год.
Составили: канд. мед. наук, доцент Гуменюк С.А., врач-оториноларинголог Байчорова О.Х. , 2021 год
Источник
Коронавирусная инфекция — симптомы и лечение
Что такое коронавирусная инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Коронавирусная инфекция — это группа острых инфекционных заболеваний, вызываемых различными серотипами коронавирусов. Характеризуется синдромом общей инфекционной интоксикации и синдромом поражения респираторного тракта, в основном верхних и средних его отделов — носа, глотки, гортани, трахеи и бронхов. При некоторых вариантах вируса, таких как MERS-CoV, SARS-CoV, SARS-CoV-2, в 20 % случаев развивается тяжёлый острый респираторный синдром с высокой летальностью [3] [4] .
Этиология
Штаммы, патогенные для человека, относятся к роду Betacoronavirus. Их можно разделить на две группы:
- Штаммы, круглогодично приводящие к заболеваниям по типу нетяжёлогоОРВИ : HCoV-229E, HCoV-OC43, HCoV-NL63, HCoV-HKU1. Они различаются на генетическом уровне по размеру генома и свойствам антигенов. Такие разновидности коронавируса вызывают недомогание, насморк, першение в горле, небольшое повышение температуры и редкий кашель.
- Штаммы, приводящие к тяжёлым поражениям нижних дыхательных путей :
- MERS-CoV (природный источник вируса — одногорбые верблюды);
- SARS-CoV (природный источник вируса — летучие мыши; промежуточный носитель вируса — верблюды, циветы гималайские);
- SARS-CoV-2 — новый вид коронавируса, вызвавший пандемию в 2019-2020 гг. (природный источник неизвестен).
Вирус COVID-19 подвержен мутациям и постоянно изменяется, вследствие чего регулярно появляются и исчезают его новые варианты. Сейчас выделяют не менее пяти основных:
- B.1.1.7 (впервые выявлен в Великобритании);
- B.1.351 (США);
- P.1 (Бразилия);
- B.1.427 и B.1.429 (США, Калифорния).
- B.1.617, или «Дельта» (Индия).
Гипотетически какие-то из этих вариантов могут ускользать из-под действия вакцинных антител, но общепризнанных сведений об этом пока нет, исследования продолжаются. Известно, что некоторые из этих штаммов могут быть более заразными и распространяться быстрее, что увеличивает число новых случаев заболевания.
Индийский штамм коронавируса («Дельта») — это лишь один из сотен разновидностей нового коронавируса. Кардинально он не отличается от китайского и сохраняет всё основные свойства коронавирусов, но, по недостаточно понятным пока причинам, является более заразным, поражает больше молодых людей, чаще приводит к госпитализации и развитию пневмонии. Существующие вакцины оказывают на него тормозящее влияние, но, возможно, чуть меньшей силы.
Коронавирусы — это спирально-симметричные РНК-содержащие вирусы с одной цепью РНК. Они представляют собой сферические образования размером 80-220 нм. Внешне напоминают солнечную корону благодаря своей суперкапсид-липидной оболочке, окружённой белковыми шипами. Отсюда и происходит название этих вирусов.
Коронавирусы вырабатывают ряд ферментов (протеазу, хеликазу, репликазу) и неструктурные белки, которые расщепляют белковые связи в человеческих клетках. Также они подавляют выработку интерферона, который помогает бороться с вирусами, провоцируют воспаление и запускают апоптоз — запрограммированную гибель клеток.
Коронавирусная инфекция имеет достаточно изощрённый метод проникновения в клетки организма. Поверхностные белковые «шипики» на границе вирусной частицы имитируют полезные для клетки вещества. Их ошибочно распознают трансмембранные рецепторы клетки и дают «разрешение» на вход. Иммунная система при этом не реагирует на проникновение вируса, так как она не видит оснований атаковать неопасный для организма материал.
SARS-CoV-2 в этом отношении имеет более выгодные условия для входа в клетку. Хотя он более заразный, но зачастую не приводит к катастрофе на уровне клеток и органов — тяжёлое течение, как правило, связано с обострением и ухудшением имеющихся хронических заболеваний на фоне болезни.
После прикрепления к клетке вирус «продавливает» клеточную оболочку и вводит в её цитоплазму свой РНК. Далее запускается сборка белков и готовых вирусных образований. После формирования вирусного нуклеокапсида готовые вирусы покидают клетку, сливаясь с внешней мембраной, а сама клетка погибает.
Во внешней среде стандартные штаммы коронавирусов не отличаются устойчивостью: их большая часть погибает в течение нескольких часов. При благоприятных условиях эти вирусы могут прожить до 2 суток. Они высоко чувствительны к бытовым дезинфектантам (гибнут за 2 минуты), высушиванию, солнечной радиации, нагреванию свыше 56°С (инактивируются за 10-15 минут).
Более патогенными и жизнестойкими вирусами являются MERS-CoV, SARS-CoV, SARS-CoV-2 :
- при комнатной температуре они могут сохраняться до 7 дней в жидкой мокроте, до 3 суток на пластике и нержавеющей стали, до суток на картоне, до 4 часов на меди;
- при оптимальных условиях они могут сохраняться до 3 часов в форме аэрозоля, до 4 суток в моче и фекалиях;
- при замораживании вирусы сохраняются до 3 недель;
- небольшое нагревание (свыше 56°С) уничтожает их не более чем за полчаса, 70 % спирт и 0,5 % раствор перекиси — за минуту;
- солнечное ультрафиолетовое излучение сокращает жизненный цикл таких вирусов, но не приводит к их быстрой инактивации. Кварцевание уничтожат вирусы эффективнее естественного ультрафиолета, но его можно использовать при отсутствии людей в помещении, так как они рискуют получить ожоги. К варцевые лампы применяются только в медицинских учреждениях, операционных, лабораториях. В домашних условиях для профилактики коронавируса и других вирусных респираторных болезней они малоэффективны, а при большой мощности могут быть опасны. Для профилактики рекомендована обработка поверхности антисептиком с содержанием спирта от 70 % и дезинфицирующими средствами [3][5] .
- в лабораторных условиях при заморозке до -70°С и лиофилизации при 4°С (мягком высушивании, замораживании и помещении в вакуум) вирусы сохраняются довольно долго [1][3][7][9] .
Эпидемиология
Всего известно около 40 видов коронавирусов (как патогенных, так и непатогенных для человека). Большинство патогенных форм коронавируса постоянно курсируют среди людей по всему миру и вызывают нетяжёлые ОРВИ — фарингит, трахеит, бронхит и др. Они возникают в зимне-весенний период из-за ослабления защитных сил организма и обострения хронической ЛОР-патологии.
Впервые коронавирусы были обнаружены в 1965 году учёными Д. Тиреллом и М. Бино у пациента с ОРВИ. До 2002 года считалось, что коронавирусы могут вызвать у людей только нетяжёлые респираторные инфекции. Однако с этого времени в мире накопился опыт изучения тяжёлых острых респираторных синдромов, причиной которых стали коронавирусы. Ими были спровоцированы такие заболевания, как:
- атипичная пневмония (вызвана штаммом SARS-CoV);
- ближневосточный респираторный синдром — ОРЗ, плавно переходящее в тяжёлую вирусную пневмонию с дыхательной и иногда почечной недостаточностью (вызван штаммом MERS-CoV);
- потенциально тяжёлое ОРЗ COVID-19 (вызвано штаммом SARS-CoV-2).
Коронавирус SARS-CoV-2 возник недавно : первые сообщения о болезни появились 8 декабря 2019 года. Предположительно данный штамм является рекомбинантом, т. е. вирусом, в котором генетический материал частично дополнен чужеродным геномом коронавируса летучей мыши и неизвестного коронавируса (возможно, змеи или панголина). Местом рождения вируса и появления заболевания является город Ухань, расположенный в провинция Хубэй Китайской Народной Республики. Первичный источник инфекции неизвестен. Предположительно заражение могло произойти на рынке морепродуктов и экзотической пищи (летучие мыши, змеи).
За короткий промежуток времени (около 2 месяцев) вирус достаточно быстро распространился и вызвал пандемию — об этом 11 марта 2020 года заявила Всемирная организация здравоохранения. Особенно пострадали жители Италии, Ирана, Южной Кореи и США.
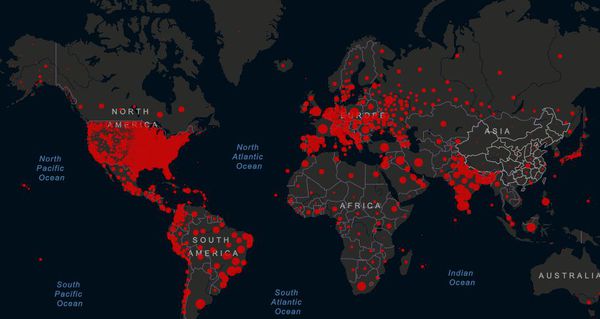
Коронавирус: статистика в России и в мире
На 28 июня 2021 года количество заболевших составило более 181 млн человек (лидеры — США: более 34 млн, Индия: более 30 млн, Бразилия: более 18 млн, Франция: более 5 млн, Россия: более 5,4 млн), из которых скончались более 3,9 млн человек (США: более 619 тыс, Бразилия: более 513 тыс, Индия: более 396 тыс, Россия: более 133 тыс). Тяжело болеют преимущественно пожилые люди, для которых вирус особо опасен (до 80 % всех летальных случаев).
Коронавирус в Москве
По данным на 28 июня, в Москве выявлено 1 338 937 случаев, 1 143 858 выздоровели, 22 086 скончались.
Причины коронавирусной инфекции
Источник инфекции — больные люди (с конца инкубационного периода, включая лёгкие и бессимптомные формы болезни) и собаки, однако риск передачи вируса от животных человеку очень низкий. Штамм SARS-CoV-2 потенциально может передаваться от человека домашним животным, после чего, мутировав, возвращаться к обратно к человеку. Сейчас подтверждена лишь возможность передачи вируса от человека к кошкам и хорькам [12] .
Механизмы передачи:
- Аэрозольный:
- воздушно-капельный путь — при разговоре, чихании и кашле на расстоянии менее 2 м;
- воздушно-пылевой путь — при попадании пылевых частиц с частицами вируса;
- Контактный — при переносе частиц вируса с заражённых участков тела или предметов в глаза, рот или нос после рукопожатий, прикосновений к дверным ручкам и пр.
- Фекально-оральный — при анально-оральных контактах, приготовлении пищи, несоблюдении правил гигиены после уборных.
Факторы передачи — воздух, пыль, предметы быта, пищевые продукты, загрязнённые вирусом. Чем ближе и теснее контакт здорового и больного, тем выше вероятность передачи инфекции. Повышенный риск заражения имеют медицинские работники, люди, связанные с тесным прямым общением с людьми, а также организованные коллективы.
В виду своей нестойкости во внешней среде любой коронавирус не может передаться через посылки из Китая ни при каких условиях. Они идут гораздо дольше возможного периода сохранения жизни вируса на любых материалах.
Пока у людей нет врождённого или приобретенного иммунитета к новому типу коронавируса SARS-CoV-2, поэтому восприимчивы к заболеванию все люди на планете. После перенесённого заболевания формируется стойкий гуморальный иммунитет, но только к тому серотипу, которым переболел человек. Поэтому возможны повторные заболевания, вызванные другими типами коронавирусов. Ребёнок после рождения унаследует от матери непродолжительный пассивный иммунитет примерно на полтора месяца (иногда немного дольше при грудном вскармливании).
Как и при любом ОРВИ возможны редкие повторные случаи заражения тем же типом вируса (у ослабленных больных или при дефектном варианте антителообразования, однако это бывает редко).
Сегодня средний уровень смертности от COVID-19 составляет примерно 5 %. Спрогнозировать динамику этого заболевания пока довольно сложно. Тот факт, что часть вирусных изолятов уже стала менее патогенной, не говорит о спаде заболеваемости, так как масштабное тестирование на новый штамм коронавируса доступно не во всех странах. По приблизительным оценкам, COVID-19 будет активно распространяться примерно 1,5-2 года до того момента, пока у подавляющего числа людей не появятся защитные антитела [1] [2] [6] [8] .
Симптомы коронавирусной инфекции
При стандартных типах вируса инкубационный период длится 1-10 дней, при инфекции COVID-19 — до 14 дней (в среднем 5-7 дней).
Чаще всего типичная коронавирусная инфекция протекает бессимптомно или приводит к развитию малозаметных симптомов по типу ОРЗ с поражением носовой полости и глотки. Наблюдается слезотечение, щекотание в носу, насморк с необильным слизистым отделяемым, нарушение обоняния, першение или лёгкие боли в горле, сухой кашель (спустя время — с небольшим количеством мокроты). Больной чувствует недомогание, слабость, познабливание, возможны умеренные головные боли, повышение температура тела не более чем на 38°С. У детей ко всем перечисленным симптомам могут присоединиться признаки поражения пищеварительного тракта в виде дискомфорта в животе, неустойчивого стула и тошноты. В течение недели выраженность симптоматики снижается и наступает выздоровлен ие. Иногда заболевание проявляется лишь небольшой слабостью даже при поражении около 25 % лёгких, которое визуализируется только на КТ органов грудной клетки.
В отличие от круглогодичных форм коронавирусной инфекции высокопатогенные формы болезни проявляются гораздо тяжелее, их прогноз в 20 % очень серьёзен.
Наиболее распространённые симптомы COVID‑19 :
- увеличение температуры тела до 38°С;
- повышенная утомляемость;
- потливость;
- сухой кашель;
- потеря вкуса и обоняния;
- тошнота;
- диарея.
У части больных могут отмечаться боли в мышцах и суставах, насморк, заложенность носа, снижение или исчезновение обоняния, першение в горле, умеренная диарея. Обычно эти симптомы развиваются постепенно и выражены неярко.
У большинства инфицированных не возникают какие-либо серьёзные симптомы или плохое самочувствие, как и при остальных формах коронавирусной инфекции. В 80 % болезнь заканчивается полным выздоровлением.
Примерно в одном из шести случаев COVID-19 (преимущественно у пожилых и ослабленных сопутствующими заболеваниями людей) возникает тяжёлая симптоматика с развитием дыхательной недостаточности :
- усиливается лихорадка и кашель;
- появляется одышка, атипичный тип дыхания;
- нарастает слабость;
- возможны боли в груди при дыхании и кашле, боли в животе и тахикардия ;
- губы и нос приобретают синюшный оттенок;
- возможно нарушение и спутанность сознания.
Все эти признаки могут указывать на развивающуюся пневмонию или респираторный дистресс-синдром лёгких. В этих случаях требуется срочная госпитализация в отделение реанимации и интенсивной терапии. Время от появления симптомов COVID-19 (при подтверждении возбудителя) до смерти в тяжёлых случаях составляет от 6 до 41 дня (в среднем 14 дней).
Коронавирусная инфекция у беременных. Пока нет исчерпывающих данных о специфическом негативном влиянии коронавирусной инфекции и инфекции COVID-19 в частности на исход и течение беременности, состояние плода и ребёнка, развитие внутриутробной патологии. Однако течение болезни при новой коронавирусной инфекции достаточно тяжёлое.
Коронавирусная инфекция у детей. Дети, как правило, переносят заболевание легче, чем взрослые. В некоторых случаях возможно развитие пневмонии. Обычно она возникает у детей с отягощённым фоном по простудным заболеваниям или лёгочной патологии.
Также заболевание может развиться у новорождённых. В основном вирус передаётся от матери к ребёнку после родов через дыхательные пути. Тяжёлое течение болезни в таких случаях наблюдается редко [1] [4] [5] [6] .
Патогенез коронавирусной инфекции
Входные ворота — эпителий верхних дыхательных путей, эпителиальные клетки желудка и кишечника . Коронавирус проникает в клетки, имеющие рецепторы ангиотензинпревращающего фермента II типа (ACE2) , там он накапливается и размножается. Из носоглотки вирус распространяется по кровеносным сосудам, поражая клетки нижних дыхательных путей, желудка, кишечника, проникая глубже в ткань. В большинстве случаев данный процесс самостоятельно ограничивается, что приводит к полному выздоровлению по мере формирования запаса защитных антител в организме.
При инфекции COVID-19 вирусы могут продолжать выделяться даже спустя некоторое время после их исчезновения из дыхательных путей. Это указывает на вероятность более позднего фекально-орального механизма передачи заболевания.
При одновременном отсутствии иммунитета к инфекции и наличии иммунодефицита на фоне сопутствующих заболеваний вирус может прорвать иммунную защиту и массивно распространиться по тканям организма. Так, например, происходит при заражении новым штаммом SARS-CoV-2. Распространение инфекции ведёт к каскаду патологических реакций, в ходе которых прогрессирует поражение альвеол, возникает тяжёлая дыхательная недостаточность и наступает смерть. Схематично это можно представить следующим образом:
- в ответ на воспалительный процесс образуются провоспалительные факторы, которые активируют альвеолярные нейтрофилы и макрофаги — клетки, пожирающие чужеродные и ненужные субстанции;
- нейтрофилы прикрепляются к внутренней поверхности лёгочных капилляров и вызывают цитокиновый шторм: они высвобождают цитотоксические факторы (в том числе агрессивные соединения кислорода), которые повреждают стенки мелких альвеолярных сосудов [11] .
- из-за повреждения сосудов воспалительная жидкость (экссудат) проникает в само воздушное лёгочное пространство, что ведёт к гипоксии — кислородному голоданию;
- также из-за повреждения клеток нарушается выработка сурфактанта — вещества, препятствующего спаданию альвеол.
- на фоне спадения альвеол усиливается гипоксия, снижается жизненная ёмкость лёгких. В результате в лёгочной артерии образуются тромбы, развивается лёгочная гипертензия — повышение давления в малом круге кровообращения. Тяжёлая лёгочная гипертензия может привести к сердечной недостаточности и летальному исходу [2][3][5][6] .
Вирус одинаково влияет на организм человека независимо от возраста. Опасность для пожилых и ослабленных людей заключается лишь в разбалансировке работы организма и ухудшении уже имеющихся хронических заболеваний. Подобное происходит и при других возбудителях респираторных инфекций, например при гриппе . Однако опасность нового коронавируса заключается в более частом развитии осложнений из-за полной неспособности иммунитета противостоять неизвестному для него патогену.
Классификация и стадии развития коронавирусной инфекции
Выделяют четыре степени тяжести коронавирусной инфекции:
- лёгкая — длится до 7 дней. Сопровождается нормальной или незначительно высокой температурой тела, слабостью, насморком, першением в горле, редким кашлем;
- среднетяжёлая — длится до 10-12 дней. Сопровождается умеренно повышенной температурой тела до 38°С , выраженной слабостью, головной болью, насморком, першением и болью в горле, сухим кашлем, иногда с умеренным отделением мокроты;
- тяжёлая — длится более 2 недель. Сопровождается высокой температурой тела, резкой слабостью, тошнотой, головокружением, сильным кашлем (сухим и с мокротой), болью в груди, одышкой;
- крайне тяжёлая — чаще всего развивается на фоне тяжёлого заболевания, отличается неблагоприятным прогнозом. Сопровождается прогрессирующей одышкой, тахикардией, снижением артериального давления, посинением губ и носа;
Заболевания, вызванные потенциально опасными видами коронавируса, разделяют по клинической форме на три группы:
- нетяжёлое ОРЗ, сопровождающееся поражением верхних дыхательных путей (носа и глотки);
- ОРЗ, сопровождающееся пневмонией без угрозы жизни;
- ОРЗ, сопровождающееся тяжёлой пневмонией с присоединением острого респираторного дистресс-синдрома [1][5][7][9] .
Осложнения коронавирусной инфекции
Пневмония. Температура тела резко увеличивается, кашель усиливается, выделяется мокрота (при присоединении вторичной бактериальной крови она приобретает зеленовато-жёлтый оттенок, иногда можно заметить буроватые прожилки), возникают боли в груди во время кашля на стороне поражения и одышка, нарастает слабость и головная боль, возможно появление нейтрофильного лейкоцитоза в периферической крови (увеличение количества нейтрофилов).
Острый респираторный дистресс-синдром. Развивается в течение 2-6 дней от начала болезни. Характеризуется нарастанием сухого кашля, одышки, появлением учащённого поверхностного дыхания, участием вспомогательной мускулатуры во время дыхания, тахикардией, посинением губ и носа, прогрессирующим снижением уровня кислорода в крови ниже 90 %, нарушением кислотно-основного равновесия в организме. При выслушивании лёгких возможны хрипы, при рентгенографии — инфильтраты в лёгких, плевральный выпот. Прогноз часто неблагоприятный.
Мультисистемный воспалительный синдром. Развивается у детей и людей до 21 года. Проявляется длительной лихорадкой с температурой более 38°C, воспалительными изменениями большинства систем организма и повышением уровня воспалительных маркеров (С-реактивного белка, СОЭ, прокальцитонина, фибриногена и др.) [2] [3] [7] [9] .
«Длительный COVID» (лонг-ковид), или постковидный синдром, — симптомы, продолжающиеся несколько месяцев: повышенная утомляемость, головные боли, головокружение, потеря вкуса и запаха, депрессия, непроходящий кашель, боли в груди, мышцах и суставах. В Международной классификации болезней (МКБ-10) это осложнение кодируется как U09.9 «Состояние после COVID-19 неуточнённое.
Спустя шесть месяцев после перенесённой коронавирусной инфекции у пациентов сохранялись тревожность (22,82 % больных), проблемы с дыханием (18,7 %), усталость (12,82 %), боли в груди и горле (12,6 %), головная боль (8,67 %) и когнитивные нарушения (7,88 %) . Симптомы чаще встречались у госпитализированных больных. Среди мужчин и пожилых пациентов более распространены проблемы с дыханием и когнитивные нарушения, среди женщин — головные боли, тревожность и депрессия [21] .
Повреждения мозга при коронавирусе зачастую обусловлены декомпенсацией хронической патологии или остро возникающими нарушениями мозгового кровообращения (чаще у пожилых пациентов). Повреждает ли сам коронавирус головной мозг, пока неизвестно, исследования продолжаются.
Ещё одним осложнением коронавирусной инфекции может быть синдром Гийена — Барре. Это острое воспалительное заболевание, при котором иммунная система атакует собственные нервные клетки, вызывая мышечную слабость и иногда паралич. Пока связь этого заболевания с инфекцией не доказана: выявлены лишь единичные случаи [20] .
Диагностика коронавирусной инфекции
Клинический анализ крови выявляет реакции иммунитета. При коронавирусной инфекции наблюдаются признаки стандартного вирусного заболевания: снижение уровня лейкоцитов (вплоть до абсолютной лейкопении) или нормальный размер эритроцитов, снижение уровня нейтрофилов, эозинофилов и тромбоцитов, увеличение числа лимфоцитов и моноцитов.
Общий анализ мочи, как правило, без изменений. При развитии тяжёлых форм заболевания наблюдается протеинурия и цилиндрурия (появление в моче белка и цилиндров).
Биохимический анализ крови оценивает функциональную активность органов. Возможно повышение АЛТ, АСТ, С-реактивного белка, креатинина, провоспалительных цитокинов, молочной кислоты и прокальцитонина — маркера сепсиса (прогностически указывает на неблагоприятное течение заболевания).
РИФ — реакция иммунофлюоресценции на выявление антигена. Материалом для исследования служат мазки-отпечатки слизистой носа или отделяемого носоглотки, которые берутся с помощью специального стерильного тампона.
ИФА — иммуноферментный анализ на выявление специфических антител (IgM и IgG). Для исследования кровь из вены берётся дважды с интервалом в 10-14 дней.
Интерпретация результатов теста:
- отрицательны оба класса антител — вероятнее всего, человек пока не болел коронавирусной инфекцией, но может заболеть (нужны повторные тесты);
- положительны только IgM — в настоящий момент пациент переносит острую инфекцию;
- положительны оба класса антител — человек болеет уже длительное время;
- положительны только IgG — обследуемый переболел давно и имеет иммунитет.
Ставить утвердительный диагноз только на основании результатов ИФА не стоит.
ПЦР диагностика позволяет определить тип вируса с помощью выявления РНК. В случае с SARS-CoV-2 материал для диагностики (мазок) берётся из полости носа и ротоглотки, реже используется кровь, моча и фекалии. Результаты теста будут известны через 3-4 часа [11] .
Оценивать результаты ПЦР следует совместно с ИФА:
- если ПЦР положительна, то с высокой вероятностью в настоящий момент человек переносит заболевание (нужен карантин);
- если ПЦР отрицательна и при этом выявлены антитела IgM и IgG (или только IgG), то можно говорить о перенесённом ранее заболевании и отсутствии эпидемиологической опасности (не нужен карантин).
Иногда контрольная ПЦР после получения отрицательного результата ПЦР в подтверждённом ранее случае коронавирусной инфекции показывает положительный результат. Это возможно в небольшом количестве случаев: когда в организме действительно присутствуют вирусные частицы, причём их концентрация будет намного меньше предыдущей (когда человек был в разгаре болезни), либо когда тест-система реагирует на нежизнеспособный вирус. Такие люди, вероятнее всего, не представляют явной опасности для окружающих, но для однозначных выводов пока недостаточно данных.
Культивирование вируса на культуре клеток мышей — выделение вируса в специализированных лабораториях.
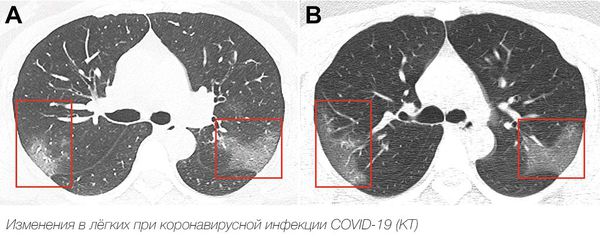
Рентгенологическое исследование позволяет обнаружить инфильтраты в лёгочной ткани при пневмонии, например по типу «матового стекла».
Компьютерная томография также может выявить пневмонические изменения, в т. ч. на начальных этапах [1] [2] [6] [9] .
Медицинское обследование на новый коронавирус SARS-CoV-2 обязательно должны пройти люди, которые прибыли из неблагополучных по заболеванию районов, контактировали с больными или имеют симптомы ОРЗ. Это можно сделать в аккредитованной поликлинике по месту жительства.
Дифференциальная диагностика
Никаких специфичных симптомов, отличающих коронавирусную инфекцию от других ОРЗ, не существует. Значение имеет лишь совокупность симптомов с эпидемиологической ситуации по коронавирусной инфекции в регионе, фактом контакта с больными людьми и посещением страны, неблагополучной по данному заболеванию.
Лечение коронавирусной инфекции
Никакого специфического лечения коронавирусной инфекции на сегодняшний день не существует. Попытки использования противовирусных средств в большинстве случаев несут больше вреда нежели пользы. Эти препараты обладают побочными эффектами: обостряют хронические болезни, приводят к патологии крови и т. д. Такое «лечение» может погубить человека и без коронавируса.
На данный момент одобрен лишь один препарат прямого противовирусного действия – «Ремдесивир». Его применяют в определённых ситуациях у госпитализированных пациентов, которые нуждаются в дополнительном кислороде (но без искусственной вентиляции лёгких).
Лопинавир, ритонавир и другие ингибиторы ВИЧ, которые используются для антиретровирусной терапии при ВИЧ-инфекции, показали некоторое действие в борьбе с коронавирусом в пробирке, но при испытании на людях оказались неэффективны и опасны (обладают серьёзными побочными эффектами в тех дозах, которые необходимы для минимального влияния на вирусные частицы). В стандартных случаях эти препараты не используются — их применение возможно только в условиях испытаний и строго под контролем врача. Также проходят тестирования использования моноклональных антител.
На данный момент препараты для лечения ВИЧ-инфекции, а также хлорохин и гидроксихлорохин, ивермектин в мировой практике при лечении коронавируса, в т. ч. тяжёлых форм заболевания, признаны неэффективными и не рекомендуются [14] .
Большинство случаев течения коронавирусной инфекции не нуждается в какой-либо медикаментозной терапии. Больным лёгкими и среднетяжёлыми формами болезни (в т. ч. и новой COVID-19) требуется лишь в покой (домашний режим без выхода на улицу минимум на 7 дней), отдых, рациональное питание (не переедать, не заставлять себя есть через силу) и обильное тёплое питьё (вода, морс, компоты). Воздух в помещении спальни, где находится больной, должен быть умеренно прохладным (18-20°С) и влажным (40-60 %). Это позволяет не пересушивать слизистую респираторного тракта, сохраняя её иммунологическую и очищающую функции. При наличии кашля применяются отхаркивающие и разжижающие мокроту средства, при першении в горле — полоскания и орошения растворами антисептиков.
При тяжёлых формах болезни (в основном COVID-19) и потенциально высоком риске осложнений (у пожилых людей с сопутствующими заболеваниями, иммунодефицитных больных и людей с сахарным диабетом, онкологией, сердечно-сосудистой и бронхолёгочной патологией) показана госпитализация в инфекционный стационар, оснащённый аппаратами искусственной вентиляции лёгких и средствами неотложной терапии. При развитии сопутствующей бактериальной пневмонии или других осложнений показано назначение антибиотиков (при коронавирусной инфекции без бактериальных осложнений применение антибиотиков бессмысленно — они никак не воздействуют на вирус). В безвыходной ситуации при угрозе неблагоприятного исхода в условиях реанимации возможно назначение средств, не имеющих достаточную доказательную базу, например некоторых препаратов для лечения малярии и перспективных противовирусных средств общевирусного спектра [2] [3] [4] [9] .
В виду повышенного риска тромбообразования при новой коронавирусной инфекции госпитализированным пациентам (у которых проводились исследования гемостаза) и больным коронавирусной инфекцией с хроническими заболеваниями сердечно-сосудистой системы показано назначение антитромботической терапии (или продолжение её приёма). У негоспитализированных лиц, у больных нетяжёлыми формами новой коронавирусной инфекции и у лиц без сопутствующей патологии (у которых не проводилось исследование гемостаза) назначение такой терапии не рекомендуется и может быть опасно. Предупреждение и лечение тромбооборазования и кровотечений имеет очень тонкую грань и в порыве помочь можно только навредить [15] .
Применение ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина, статинов показано лишь тем людям, которые принимали их до болезни COVID-19, для лечения коронавирусной инфекции они не рекомендованы.
НПВС назначаются согласно общим основаниям их применения, приём кортикостероидов ограничивается лишь тяжёлыми случаями в реанимации или при сопутствующих показаниях [16] . В настоящее время проводятся исследования эффективности и целесообразности применения плазмы выздоравливающих.
Реабилитация после коронавируса
Всемирная организация здравоохранения разработала рекомендации для самостоятельной реабилитации после коронавирусной инфекции. Из брошюры можно узнать, как уменьшить одышку, восстановить физическую форму, улучшить память, мышление и преодолеть стресс. Все упражнения подробно описаны, есть пошаговые инструкции в картинках [19] .
Прогноз. Профилактика
При круглогодичных формах заболевания, а также при лёгкой и среднетяжёлой форме COVID-19 прогноз благоприятный. При тяжёлой форме COVID-19 (особенно у пожилых людей, лиц с иммунодефицитом, хроническими сердечно-сосудистыми и бронхолёгочными заболеваниями) прогноз серьёзный — у этой категории людей вероятность летального исхода достигает 80 %.
Вакцина (прививка) от коронавируса
В настоящее время применяются несколько различных типов потенциальных вакцин против COVID-19, в том числе:
- Инактивированные или ослабленные вирусные вакцины с использованием вируса, который был инактивирован или ослаблен и не вызывает болезни, но при этом генерирует иммунный ответ (вакцина от компании Sinopharm).
- Вакцины на основе белка с использованием безвредных фрагментов белка или содержащей белок скорлупы, имитирующих вирус COVID-19, для безопасного иммунного ответа. «ЭпиВакКорона» — пример такой вакцины.
- Вирусные векторные вакцины с использованием генетически модифицированного вируса, который не может вызывать болезни, но производит белки коронавируса, способные безопасно генерировать иммунный ответ. К таким вакцинам относится «Спутник V» (Гам-Ковид-Вак).
- РНК-вакцины и ДНК-вакцины — передовой подход, использующий генетически модифицированные РНК или ДНК для создания белка, который безопасно вызывает иммунный ответ (вакцины от компаний Pfizer и Moderna, пока не зарегистрированы в России).
После вакцинации эффект наступает примерно через три недели. Вакцина «ЭпиВакКорона» переносится незначительно легче, чем «Спутник V», но принципиальных отличий нет. Преимущества вакцин от COVID-19: в целом хорошая переносимость, отсутствие тяжёлых побочных эффектов и хороший иммунный ответ у большинства привитых. Недостатком можно назвать лишь неопределённый период действия появившегося иммунитета после вакцинации.
Вакцина «Спутник лайт» является обычным «Спутником», только с одной дозой вакцины, эффективность её значительно ниже. Она позволяет получить иммунитет немного быстрее, возможно будет применяться для ревакцинации.
Побочные эффекты вакцины от коронавируса
Все потенциально возможные и используемые вакцины против COVID-19 проходят тщательные исследования, чтобы гарантировать их максимальную безопасность перед широким применением. На сегодняшний день использование доступных вакцин показало достаточную их безопасность и возможность применения исходя из соотношения риск-польза для популяции. Как и у любой вакцины имеются определённые противопоказания, возможны аллергические реакции, однако они случаются редко [18] .
Никаких серьёзных побочных эффектов от вакцины «Спутник V» и других зарегистрированных в России вакцин не выявлено. В них нет живого коронавируса — только его компоненты на разных носителях, поэтому никакого риска привитые для окружающих людей не предоставляют.
Увеличивает ли вакцина риск развития тромбозов
Нет никаких доказательств, что вакцины от коронавируса значимо увеличивают риск развития тромбоза, сейчас это относится к редким побочным явлениям, не превышающим таковые при любых медицинских манипуляциях. Специально следить за за уровнем D-димера (маркера тромбообразования) после вакцинации на требуется.
Независимо от штаммов (вариантов), все коронавирусные агенты, вызывающие COVID-19, имеют в своём составе одинаковые участки, которые и содержатся в вакцинах, поэтому вероятность, что вакцины будут неэффективны против нового, например британского штамма, минимальна.
Какая вакцина от коронавируса подходит пожилым людям
Пожилым людям подходит любая из зарегистрированных в РФ вакцин, начинать лучше всего со «Спутник V».
Вакцина от коронавируса для детей
Идёт разработка вакцин для детей и подростков, но будет ли их вакцинация массовой или только для имеющих серьёзные заболевания, пока неясно.
Вакцинация беременных
Вакцины от коронавируса пока противопоказаны беременным, хотя многочисленные наблюдения не выявили каких-либо проблем с течением беременности и развитием ребёнка, но долгосрочных наблюдений ещё нет. Каких-то новых особенностей течения болезни у беременных пока также не выявлено.
Вакцинация от коронавируса при ВИЧ и онкологии
Людям с ВИЧ-инфекцией и раком можно и нужно прививаться от коронавируса, поскольку их иммунитет наиболее уязвим перед вирусом и болезнь протекает тяжелее. Никаких рисков, связанных с вакцинацией у этой группы людей, на данный момент не установлено.
Повторное заражение коронавирусом
Повторное заражение коронавирусной инфекцией возможно. Однако это единичные случаи, и пока неясно, с чем они связаны. Вероятно, повторно могут заболеть люди с иммунодефицитом, имеющие серьёзные хронические заболевания.
После болезни иммунитет сохраняется как минимум три месяца, в это время повторные заболевания крайне редки, данных о максимальной иммунной памяти пока нет. Уровень антител класса G, необходимый для защиты организма от повторного заболевания, отличается у разных людей, его точное значение, гарантирующее длительную защиту, пока не определено. Повторные заражения у пациентов с иммунодефицитом могут возникнуть через 4-6 месяцев после перенесённой инфекции. Результаты исследований показывают, что иммунитет после вакцинации ни в чём не уступает иммунитету, приобретённому после болезни.
Через какое время нужна повторная прививка от коронавируса
Иммунитет у всех людей разный, точных данных о том, когда нужно проходить повторную вакцинацию, нет. Есть смысл сделать анализ на антитела класса G через месяц и через 6 месяцев после окончания вакцинации, чтобы оценить динамику и дальше действовать осознанно.
Профилактика коронавируса
Неспецифическая профилактика во время пандемии предполагает следующие меры:
- регулярно мойте руки с мылом (не меньше 20 секунд) и обрабатывайте их спиртосодержащим средством. Это позволит механически удалить вирус;
- ежедневно дезинфицируйте антисептиками дверные ручки, выключатели, телефоны, клавиатуры, туалеты, смесители и раковины. Если вы сначала дотронетесь до заражённых предметов, а потом прикоснётесь к глазам, носу или рту, то можете заболеть;
- соблюдайте режим изоляции от окружающих до 14 дней в обязательном порядке после посещения стран с высокой вероятностью заражения (даже при отсутствии симптомов болезни). Так вы убережёте близких и других людей от заражения и распространения инфекции;
- держитесь на расстоянии минимум 1 метра от людей, особенно если у них кашель, насморк и повышенная температура. Соблюдайте дистанцию в общественных местах (вирус не передаётся на больших расстояниях).
- старайтесь не прикасаться руками к глазам, носу и рту, иначе вирус может попасть с грязных рук на слизистые и вызвать заражение;
- при кашле и чихании не забывайте прикрывать рот и нос салфеткой или сгибом локтя. После этого обязательно выбрасывайте салфетку в контейнер для мусора с крышкой, обрабатывайте руки спиртосодержащим антисептиком или мойте их водой с мылом. Это снизит вероятность заражения других людей;
- тщательно мойте овощи и фрукты без упаковки под проточной водой;
- как можно быстрее обращайтесь за медицинской помощью при повышении температуры, появлении кашля и затруднении дыхания, посинении губ или носа. Это поможет вовремя распознать болезнь и принять срочные меры при возникновении осложнений;
- носите маску, независимо от того больны вы или здоровы. Маска предназначена для того, чтобы снизить риск заражения окружающих от больного и не заразиться здоровым людям в тех ситуациях, когда невозможно избежать близкого контакта (в метро, в магазине, в аптеке и др.). Важно помнить, что коронавирусная инфекция может протекать без симптомов, и определить, болен человек или здоров без лабораторной диагностики невозможно;
- чаще проветривайте помещение.
Кому нужно обязательно оставаться дома: людям с симптомами коронавирусной инфекции, пожилым, лицам с заболеваниями лёгких, сердца и другими ослабляющими организм патологиями. В период эпидемии всем остальным предпочтительнее не посещать общественные места и магазины за исключением случаев крайней необходимости — это позволит избежать заражения и дальнейшего распространения вируса [1] [3] [7] [10] [11] .
В подготовке и обновлении материала также участвовала Вера Васильева , литературный редактор портала «ПроБолезни».
Источник