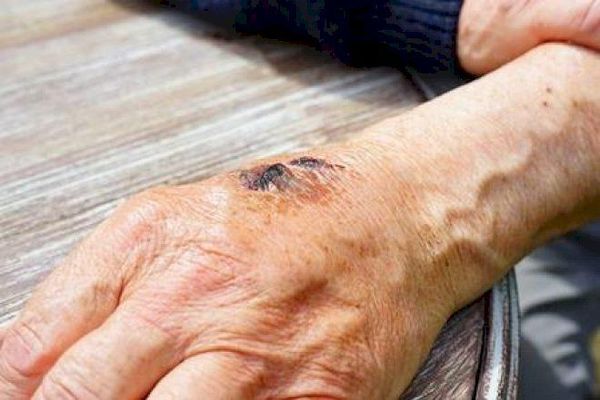
Рожистое воспаление.
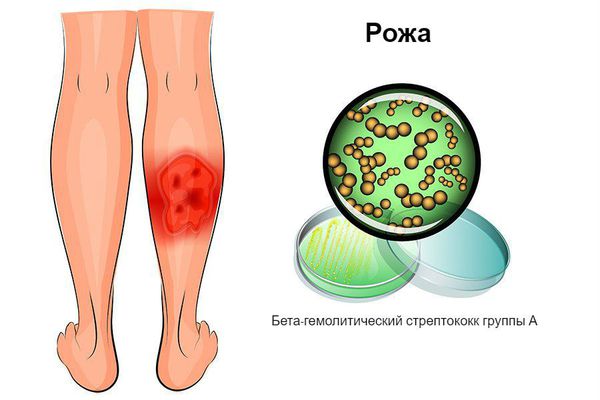
Рожистое воспаление (рожа) представляет собой инфекционное заболевание, вызываемое стрептококком группы А, преимущественно поражающее кожные покровы и слизистые оболочки, характеризующееся возникновением ограниченного серозного или серозно-геморрагического воспаления, сопровождающегося лихорадкой и общей интоксикацией. Клинически рожа проявляется типичным ярко-красным отечным очагом поражения кожи, имеющим четкие границы и признаки лимфостаза. К осложнениям рожи относятся: формирование некротических очагов, абсцессы и флегмоны, тромбофлебиты, вторичная пневмония, лимфедема, гиперкератоз и др. Рожа входит в число самых распространенных бактериальных инфекций.
Этиология.
Рожу вызывает бета-гемолитический стрептококк группы А, чаще всего вида Streptococcus pyogenes, имеющий разнообразный набор антигенов, ферментов, эндо- и экзотоксинов. Этот микроорганизм может быть составляющей частью нормальной флоры ротоглотки, присутствовать на кожных покровах здоровых людей. Резервуаром и источником рожевой инфекции является человек, как страдающий одной из форм стрептокок- ковой инфекции, так и здоровый носитель.
Патогенез.
Рожа передается по аэрозольному механизму преимущественно воздушно-капельным, иногда контактным путем. Входными воротами для этой инфекции служат повреждения и микротравмы кожи и слизистых оболочек ротовой полости, носа, половых органов. Поскольку стрептококки нередко обитают на поверхности кожи и слизистых оболочек здоровых людей, опасность заражения при несоблюдении правил элементарной гигиены крайне велика. Развитию инфекции способствуют факторы индивидуальной предрасположенности.
Женщины заболевают чаще мужчин, восприимчивость повышается при продолжительном приеме препаратов группы стероидных гормонов. Выше в 5-6 раз риск развития рожи у лиц, страдающих хроническим тонзиллитом, другими стрептококковыми инфекциями. Рожа лица чаще развивается у людей с хроническими заболеваниями полости рта, ЛОР-органов, кариесом. Поражение грудной клетки и конечностей нередко возникает у больных с лимфовенозной недостаточностью, лимфедемой, отеками разнообразного происхождения, при грибковых поражениях стоп, нарушениях трофики. Инфекция может развиться в области посттравматических и постопера- ционных рубцов. Отмечается некоторая сезонность: пик заболеваемости приходится на вторую половину лета – начало осени.
Возбудитель может попадать в организм через поврежденные покровные ткани, либо при имеющейся хронической инфекции проникать в капилляры кожи с током крови. Стрептококк размножается в лимфатических капиллярах дермы и формирует очаг инфекции, провоцируя активное воспаление, либо латентное носительство. Активное размножение бактерий способствует массированному выделению в кровяное русло продуктов их жизнедея- тельности (экзотоксинов, ферментов, антигенов). Следствием этого становится интоксикация, лихорадка, вероятно развитие токсико-инфекцион- ного шока.
Классификация рожи.
Рожа классифицируется по нескольким признакам: по характеру местных проявления (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая и буллезно-геморрагическая формы), по тяжести течения (легкая, среднетяжелая и тяжелая формы в зависимости от выраженности интоксикации), по распространенности процесса (локализованная, распространенная, мигрирующая (блуждающая, ползучая) и метастатическая). Кроме того, выделяют первичную, повторную и рецидивирующую рожу.
Рецидивирующая рожа представляет собой повторяющийся случай в период от двух дней до двух лет после предыдущего эпизода, либо рецидив происходит позднее, но воспаление неоднократно развивается в той же области. Повторная рожа возникает не ранее чем через два года, либо локализуется в отличном от предыдущего эпизода месте.
Локализованная рожа характеризуется ограничением инфекции местным очагом воспаления в одной анатомической области. При выходе очага за границы анатомической области заболевание считается распространенным. Присоединение флегмоны или некротические изменения в пораженных тканях считаются осложнениями основного заболевания.
Симптомы и течение рожистого воспаления
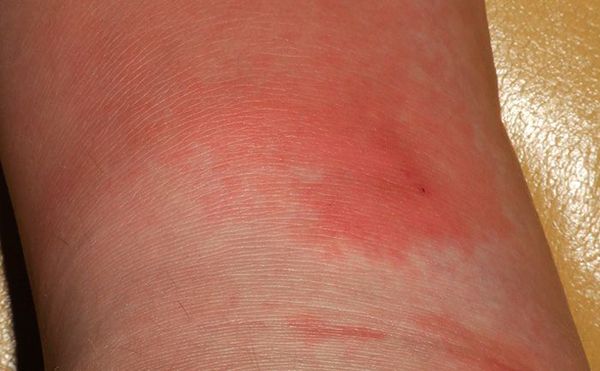
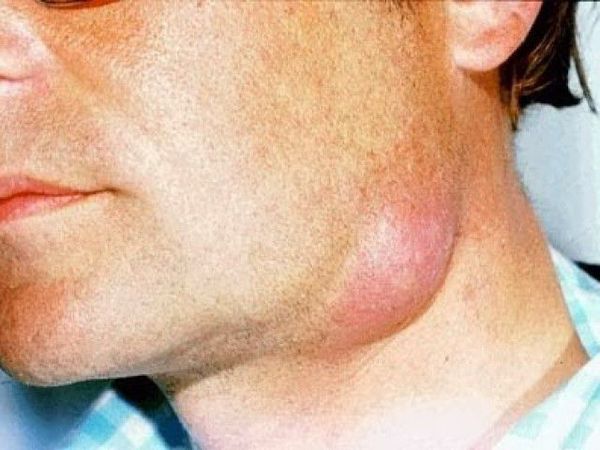
Инкубационный период определяется только в случае посттравматической рожи и составляет от нескольких часов до пяти дней. В подавляющем большинстве случаев (более 90%) рожа имеет острое начало (время появления клинических симптомов отмечается с точностью до часов), быстро развивается лихорадка, сопровождающаяся симптомами интоксикации (озноб, головная боль, слабость, ломота в теле). Тяжелое течение характеризуется возникновением рвоты центрального генеза, судорог, бреда. Спустя несколько часов (иногда на следующий день) проявляются местные симптомы: на ограниченном участке кожи или слизистой появляется жжение, зуд, чувство распирания и умеренная болезненность при ощупывании, надавливании. Выраженная боль характерна при рожистом воспалении волосистой части головы. Может отмечаться болезненность регионарных лимфоузлов при пальпации и движении. В области очага появляется эритема и отечность.
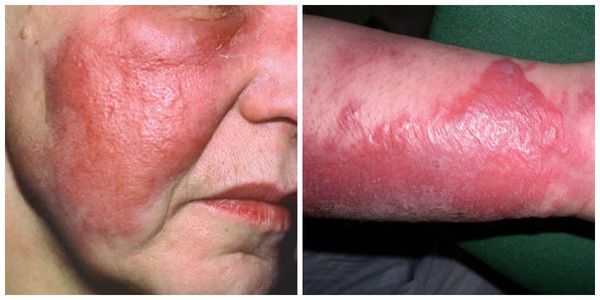
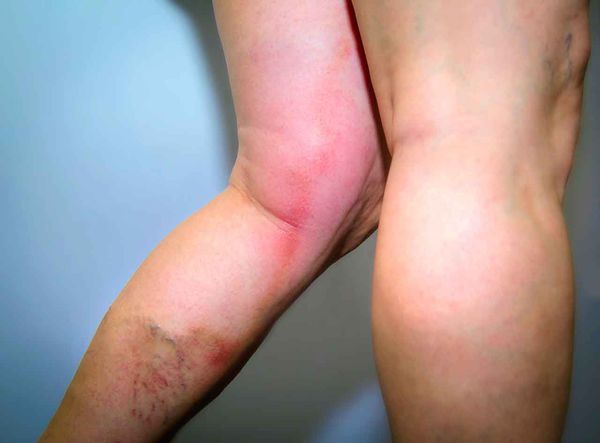
Период разгара характеризуется прогрессией интоксикации, апатией, бессонницей, тошнотой и рвотой, симптоматикой со стороны ЦНС (потеря сознания, бред). Область очага представляет собой плотное ярко-красное пятно с четко очерченными неровными границами (симптом «языков пламени» или «географической карты»), с выраженным отеком. Цвет эритемы может колебаться от цианотичного (при лимфостазе) до буроватого (при нарушении трофики). Отмечается кратковременное (1-2 с) исчезновение покраснения после надавливания. В большинстве случаев обнаруживают уплотнение, ограничение подвижности и болезненность при пальпации регионарных лимфоузлов.
Лихорадка и интоксикация сохраняются около недели, после чего температура нормализуется, регресс кожных симптомов происходит несколько позднее. Эритема оставляет после себя мелкочешуйчатое шелушение, иногда – пигментацию. Регионарный лимфаденит и инфильтрация кожи в некоторых случаях может сохраняться длительное время, что является признаком вероятного раннего рецидива. Стойкий отек является симптомом развивающегося лимфостаза. Рожа чаще всего локализуется на нижних конечностях, затем по частоте развития идет рожа лица, верхних конечностей, грудной клетки (рожистое воспаление грудной клетки наиболее характерно при развитии лимфостаза в области послеоперационного рубца).
Эритематозно-геморрагическая рожа отличается присутствием с области местного очага на фоне общей эритемы кровоизлияний: от мелких (петехий) до обширных, сливных. Лихорадка при этой форме заболевания обычно более длительная (до двух недель) и регресс клинических проявлений происходит заметно медленнее. Кроме того, такая форма рожистого воспаления может осложняться некрозом местных тканей.
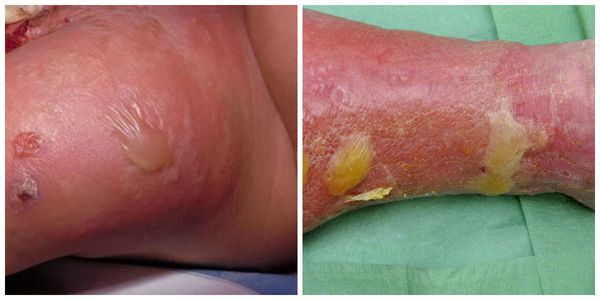
При эритематозно-буллезной форме в области эритемы образуются пузырьки (буллы), как мелкие, так и довольно крупные, с прозрачным содержимым серозного характера. Пузыри возникают через 2-3 дня после формирования эритемы, вскрываются самостоятельно, либо их вскрывают стерильными ножницами. Рубцов буллы при роже обычно не оставляют. При буллезно-геморрагической форме содержимое пузырьков носит серозно-геморрагический характер, и, нередко, оставляют после вскрытия эрозии и изъязвления. Такая форма часто осложняется флегмоной или некрозом, после выздоровления могут оставаться рубцы и участки пигментации.
Вне зависимости от формы заболевания рожа имеет особенности течения в различных возрастных группах. В пожилом возрасте первичное и повторное воспаление протекает, как правило, более тяжело, с удлиненным периодом лихорадки (вплоть до месяца) и обострением имеющихся хронических заболеваний. Воспаление регионарных лимфоузлов обычно не отмечается. Стихание клинической симптоматики происходит медленно, нередки рецидивы: ранние (в первую половину года) и поздние. Частота рецидивов так же варьируется от редких эпизодов, до частых (3 и более раз за год) обострений. Часто рецидивирующая рожа считается хронической, при этом интоксикация, зачастую, становится довольно умеренной, эритема не имеет четких границ и более бледная, лимфоузлы не измене
Осложнения рожистого воспаления.
Наиболее частыми осложнениями рожи являются нагноения: абсцессы и флегмоны, а также некротические поражения местного очага, язвы, пустулы, воспаления вен (флебиты и тромбофлебиты). Иногда развивается вторичная пневмония, при значительном ослаблении организма возможен сепсис.
Длительно существующий застой лимфы, в особенности при рецидивирующей форме, способствует возникновению лимфедемы и слоновости. К осложнениям лимфостаза также относят гиперкератоз, папилломы, экзему, лимфорею. На коже после клинического выздоровления может остаться стойкая пигментация.
Диагностика рожистого воспаления.
Диагностика рожи обычно осуществляется на основании клинической симптоматики. Для дифференциации рожистого воспаления от других кожных заболеваний может потребоваться консультация дерматолога. Лабораторные анализы показывают признаки бактериальной инфекции. Специфическую диагностику и выделение возбудителя, как правило, не производят.
Лечение рожистого воспаления.
Рожистое воспаление обычно лечат амбулаторно. В тяжелых случаях, при развитии гнойно-некротических осложнений, частых рецидивов, в старческом и раннем детском возрасте показано помещение больного в стационар. Этиотропная терапия заключается в назначении курса антибиотиков цефалоспоринового ряда первого и второго поколений, пенициллинов, некоторых макролидов, фторхинолонов длительностью 7-10 дней в среднетерапевтических дозировках. Эритромицин, олеандомицин, нитрофураны и сульфаниламиды менее эффективны.
При частых рецидивах рекомендовано последовательное назначение двух видов антибиотиков разных групп: после бета-лактамов применяют линкомицин. Патогенетическое лечение включает дезинтоксикационную и витаминотерапию, антигистаминные средства. При буллезных формах рожи производят вскрытие пузырей и накладывают часто сменяемые марлевые салфетки с антисептическими средствами. Мази не прописывают, чтобы лишний раз не раздражать кожу и не замедлять заживление. Могут быть рекомендованы препараты местного применения: декспантенол, сульфадиазин серебра. В качестве средства, способствующего ускорению регресса кожных проявлений, рекомендована физиотерапия (УВЧ, УФО, парафин, озокерит и т. д.).
В некоторых случаях рецидивирующих форм больным назначают курсы противорецидивного лечения бензилпенициллином внутримышечно раз в три недели. Упорно рецидивирующая рожа нередко лечится курсами инъекций на протяжении двух лет. При имеющихся остаточных явлениях после выписки больным могут назначать курс антибиотикотерапии на срок до полугода.
Прогноз и профилактика рожистого воспаления.
Рожистое воспаление типичного течения обычно имеет благоприятный прогноз и при адекватной терапии заканчивается выздоровлением. Менее благоприятный прогноз бывает в случае развития осложнений, слоновости и частых рецидивах. Ухудшается прогноз и у ослабленных больных, лиц старческого возраста, людей, страдающих авитаминозами, хроническими заболеваниями с интоксикацией, расстройствами пищеварения и лимфовенозного аппарата, иммунодефицитом.
Общая профилактика рожи включает меры по санитарно-гигиеническому режиму лечебно-профилактических учреждений, соблюдение правил асептики и антисептики при обработке ран и ссадин, профилактику и лечение гнойничковых заболеваний, кариеса, стрептококковых инфекций. Индивидуальная профилактика заклю- чается в соблюдении личной гигиены и своевременной обработке повреждений кожи дезинфицирующими средствами.
УЗ «1-я городская детская поликлиника».
Источник
Рожа — симптомы и лечение
Что такое рожа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николаенко А. А., инфекциониста со стажем в 8 лет.
Определение болезни. Причины заболевания
Рожа — это инфекционное заболевание человека, которое поражает кожные покровы, а также может затрагивать слизистые оболочки и поверхностные лимфатические сосуды. Характеризуется появлением на коже (как правило, на лице или голени) ярко-красного отёчного очага с чёткими границами, в той или иной степени сопровождается симптомами общей инфекционной интоксикации ( повышением температуры тела, ознобом, головной болью и слабостью) . Заболевание может протекать в острой и хронической формах.
Возбудителем рожи является бактерия — бета-гемолитический стрептококк группы А.
- домен — бактерии;
- тип — тирмикуты;
- класс — бациллы;
- порядок — Lactobacillales;
- семейство — Streptococcaceae;
- род — стрептококки;
- вид — Streptococcus pyogenes (бета-гемолитический стрептококк группы А).
Стрептококк чувствителен к высыханию, при нагревании до 60 °C погибает за 30 минут, при кипячении — почти мгновенно, высокочувствителен к различным антибиотикам (например, пенициллинового и цефалоспоринового рядов). Любые антисептики (например, йод и зелёнка), спирт и т. п. губительны для него. Хорошо переносит замораживание (может сохраняться до месяца).
В патогенезе инфекции ведущее значение имеют капсула и элементы клеточной стенки бактерии. Капсула повышает способность стрептококка прикрепляться к тканям и поддерживать с ними контакт, а также помогает скрыться от иммунных клеток и избежать фагоцитоза (поглощения и уничтожения иммунной системой).
В развитии различных форм заболевания выделяют провоцирующие и предрасполагающие факторы:
- Провоцирующие:
- травмы и нарушение целостности кожных покровов (ссадины, царапины, опрелости, трещины, порезы, язвы, укусы, татуировки, раны от инъекций и др.);
- излишнее воздействие ультрафиолетового излучения;
- нервные перенапряжения и стрессы;
- резкие смены температур.
- Предрасполагающие:
- ожирение и сахарный диабет;
- заболевания сосудов;
- аллергические заболевания кожи;
- микозы стоп и ногтей;
- наличие очагов хронической инфекции (тонзиллит, отит, кариес и др.);
- профессиональные вредности, приводящие к травматизации кожи механическим или химическим путём;
- шунтирование коронарной артерии (при этом происходит удаление здоровой вены нижней конечности) [1][5][6][7][8][9] .
Рожа является типичным антропонозом (т. е. болеет только человек). Чаще всего стрептококк попадает в место развития рожи от самого больного (т. е. он уже имеется в организме, например в очаге хронической инфекции). Передача от человека к человеку и последующее развитие рожи возможно, но происходит редко.
В Российской Федерации заболеваемость составляет 10-20 случаев на 10 тысяч населения [2] . Распространённость рожи в европейских странах оценивается в 9-24 случая на 10 тысяч населения, однако точных данных нет, так как специальный учёт за этим заболеванием не ведётся. Пик заболеваемости приходится на возраст от 60 до 80 лет. Женщины заболевают чаще мужчин [11] [12] .
Не у всех людей при контакте с данной бактерией развивается рожа. Заболеть могут лишь те, у кого есть генетическая или приобретённая предрасположенность. Если предрасположенности нет, то при контакте с бактерией могут развиваться другие формы стрептококковой инфекции, например импетиго или абсцесс.
Перенесённая рожа не вызывает развития полноценного иммунитета, поэтому человек может заражаться и болеть повторно.
Симптомы рожи
Перед появлением полноценной картины рожи пациенты испытывают симптомы продромального периода ( предвестника основного заболевания ) в виде головной боли, слабости и озноба.
Позже отмечается резкое повышение температуры до 38-40 °C . Максимальная температура достигает своего пика в первые 8-12 часов заболевания, длится этот период от 3 до 7 дней при условии адекватного лечения. На фоне высокой температуры через несколько часов или на следующие сутки на ограниченном участке кожного покрова проявляются местные симптомы заболевания: приподнятые, уплотнённые, блестящие и болезненные бляшки красного цвета. В области поражённой кожи больные чувствуют распирание, жжение и зуд.
В очаге появляется покраснение и отёк, в области воспаления увеличиваются регионарные лимфатические узлы. Чаще всего рожистые воспаления появляются на лице или нижних конечностях [1] [4] [5] [10] .
Патогенез рожи
Путь заражения может быть экзогенным (из внешней среды) или эндогенным (из внутренней среды). При экзогенном заражении бета-гемолитический стрептококк внедряется в организм через повреждённую кожу (ссадины, царапины, раны и т. д.), а также через слизистые оболочки. Эндогенный путь заражения подразумевает занесение возбудителя в кожу из очагов стрептококковой инфекции в организме (например, тонзиллит, кариозные зубы) с током крови или лимфы.
Попадая в кожные лимфатические капилляры, стрептококк начинает там размножаться и формирует активный воспалительный или латентный (скрытый) очаг инфекции в дерме. В случае образования скрытого очага, возбудитель длительно присутствует в коже в неактивном состоянии (в L-форме) или с током крови распространяется по организму, где затем также преобразуется в L-формы. Этот процесс лежит в основе формирования стойких очагов хронической стрептококковой инфекции. При наличии провоцирующих факторов бактерии снова становятся активными, что приводит к рецидивам.
Патологический процесс при роже проходит несколько этапов:
1. Инкубационный период. Бактерии внедряются в кожу при её повреждении или при попадании из очага хронической инфекции. Далее возбудитель накапливается в лимфатических капиллярах дермы.
2. Токсинемический период. Стрептококк активно размножается в коже, его токсические продукты (экзотоксины, компоненты клеточной стенки, ферменты) проникают в кровоток, что проявляется нарастанием симптомов интоксикации: повышением температуры тела, ознобом, головной болью и слабостью.
3. Период основных проявлений болезни. Начало болезни всегда острое. В очаге размножения стрептококка возникает инфекционно-аллергическая реакция на токсины и ферменты бактерий. В то же время возникает аутоиммунная реакция: иммунные клетки атакуют клетки кожи. Это происходит, так как структура некоторых компонентов кожи человека похожа на структуру антигенов стрептококка, и иммунитет ошибочно распознает клетки собственного организма как чужеродные. Вместе с тем в дерме и сосочковом слое кожи антитела связываются с антигенами и формируют иммунные комплексы. Аутоиммунные и иммунные комплексы могут поражать кожу, кровеносные и лимфатические капилляры. В ответ на эти повреждения активируется внутрисосудистое свёртывание крови, образуются микротромбы, которые запечатывают повреждения в сосудистой стенке. Нарушается капиллярное крово- и лимфообращение в коже. Из-за скопления лимфы формируется отёк, образуются геморрагии (кровоизлияния), а также серозные и геморрагические пузыри (буллы, в которые произошло кровоизлияние) [1] [2] [3] [4] [5] [6] [9] .
4. Завершающий период. Происходит уничтожение бактериальных форм бета-гемолитического стрептококка с помощью фагоцитоза, после чего пациент выздоравливает.
Классификация и стадии развития рожи
Рожа по частоте возникновения:
- Первичная — первый случай заболевания.
- Повторная — заболевание повторяется через 2 года или больше после первичного случая либо возникает раньше , но очаг воспаления находится в другом месте .
- Рецидивирующая — болезнь повторяется много раз, при этом очаг воспаления находится в одном и том же месте. Частыми называют рецидивы, которые возникают 3 и более раз в год . Ранние рецидивы рожи возникают в первые 6 месяцев от начала болезни, поздние — после 6 месяцев.
По характеру местных проявлений:
- Эритематозная. Данная форма заболевания может быть самостоятельной или являться началом других форм рожи. Начинается с появления на коже красного или розового пятна, которое распространяется и превращается в эритему ( ограниченное интенсивное покраснение кожи, обусловленное расширением сосудов кожи) . В этом участке кожа отёчна, напряжена, на ощупь горячая, при прощупывании чувствительна по периферии, где находится инфильтрированный валик (скопление клеточных элементов с примесью крови и лимфы).
- Эритематозно-буллёзная. Буллёзная форма рожи может проявиться через несколько часов после начала заболевания, а может развиться только через 2-5 дней. Начинается с появления на эритеме буллёзных элементов (пузырей) разной величины — от самых мелких до крупных с серозной жидкостью внутри. Пузыри появляются из-за того, что воспалительная жидкость (экссудат) отслаивает эпидермис от дермы. Когда пузыри подсыхают, образуются жёлтые корки. Если пузырь повредить, то из него вытекает серозная жидкость, а на его месте появляется эрозия, а в тяжёлых случаях — трофическая язва.
- Эритематозно-геморрагическая. На фоне эритемы через 1-3 дня появляются кровоизлияния в кожу разного размера: от мелких точечных до больших, имеющих размер самой эритемы.
- Буллёзно-геморрагическая. Развивается из эритематозно-геморрагической или эритематозно-буллёзной форм вследствие поражения сосудов дермы, пузыри в себе содержат экссудат с геморрагическим и фибринозным компонентом.
Регионарный лимфаденит (воспаление лимфоузлов) и лимфангит (воспаление лимфатических сосудов) сопровождают все формы рожи.
Возможные локализации местного воспалительного процесса:
- Лицо и нижние конечности. Встречается чаще всего.
- Волосистая часть головы.
- Верхние конечности. Чаще встречается у женщин после удаления молочной железы по поводу рака на фоне постоянного лимфостаза (затруднения оттока лимфы от конечности).
- Туловище.
- Половые органы.
По степени тяжести (критерии — выраженность интоксикации, выраженность местных изменений, наличие или отсутствие осложнений):
- Лёгкая степень:
- температура тела субфебрильная (до 38 °C) , держится несколько дней;
- интоксикация выражена слабо или отсутствует;
- местно, как правило, имеется ограниченный участок эритематозного воспаления;
- осложнений нет.
- Среднетяжёлая степень:
- температура тела фебрильная (до 39 °C), держится не менее четырёх дней;
- умеренно выраженная общая интоксикация;
- воспаление кожи может распространяться и захватывать до двух анатомических областей, характер воспаления, как правило, эритематозный;
- осложнения возникают редко и жизни не угрожают.
- Тяжёлая степень:
- температура тела пиретическая (до 40 °С и выше), держится более четырёх дней;
- сильно выраженная интоксикация, вплоть до явлений менингизма ( например, скованности затылочных мышц) и нарушений сознания;
- распространённый воспалительный процесс буллёзно-геморрагического характера;
- развитие осложнений, в т. ч. жизнеугрожающего характера.
По распространённости местных проявлений:
- Локализованная — при данной форме воспалительный процесс поражает только одну анатомическую область.
- Распространённая или мигрирующая — воспалительный процесс поражает несколько смежных анатомических областей.
- Метастатическая форма — возникают удалённые друг от друга воспалительные очаги, например голень и лицо [1][4][10] .
Осложнения рожи
Общие осложнения
Данные осложнения развиваются редко:
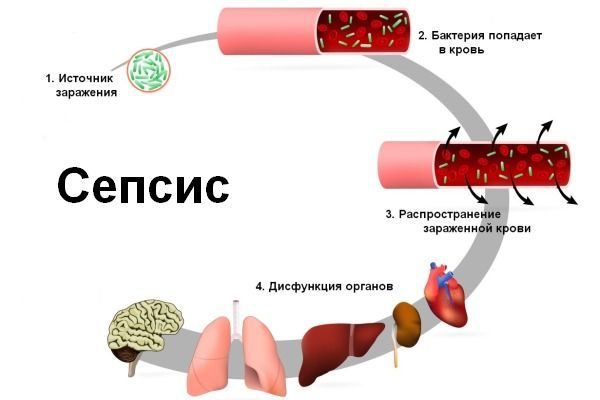
- Сепсис — тяжёлое патологическое состояние, при котором возбудитель заболевания попадает в кровь и распространяется по всему организму .
- Инфекцинно-токсический шок (ИТШ) — шоковое состояние, вызванное массовым проникновением бактерий и их токсинов в кровь.
- Остраясердечно-сосудистая недостаточность — это внезапное нарушение кровообращения, вызванное ослаблением насосной функции сердца. В данном случае это осложнение возникает на фоне других грозных осложнений, в частности сепсиса и ИТШ.
- Тромбоэмболия лёгочной артерии (ТЭЛА) — закрытие просвета ствола или основных ветвей лёгочной артерии частичками тромба, занесёнными в лёгочную артерию с током крови.
- Эндокардит — воспалительное поражение камер и клапанов сердца.
- Остеомиелит — гнойно-некротический процесс костей.
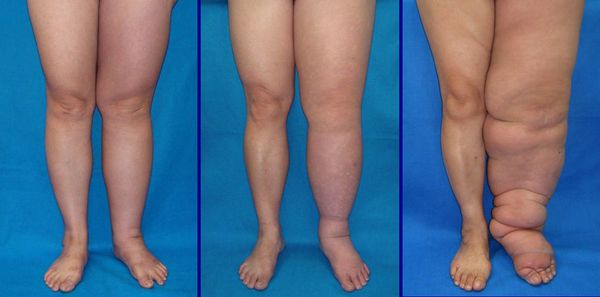
- Стойкий лимфостаз — нарушение лимфообращения и задержка лимфатической жидкости в тканях с дальнейшим появлением на его фоне слоновости кожи. Рецидивы рожи усугубляют этот процесс ещё больше, приводя к сохранению патологического состояния [1][4][7][10] .
- Слоновость — это стойкое увеличение размеров какой-либо части тела за счёт болезненного разрастания кожи и подкожной клетчатки, которое вызывается постоянным застоем лимфы с образованием отёка. Часто это состояние развивается у пациентов с функциональной недостаточностью лимфообращения.
Осложнения рожи местного характера
Чаще всего такие осложнения возникают у больных буллёзно-геморрагической формой рожи:
- Абсцесс кожи — воспаление тканей с их расплавлением и образованием гнойной полости. Опасен развитием сепсиса, инфекционно-токсического шока при массивном попадании бактерий и их токсинов в кровь, а также остеомиелита (воспаления костного мозга). Однако чаще всего абсцессы кожи заканчиваются выздоровлением.
- Флегмона — острое разлитое гнойное воспаление клетчаточных пространств, в отличие от абсцесса не имеет чётких границ. Опасно развитием сепсиса, инфекционно-токсического шока и остеомиелита.
- Некроз — омертвение ткани в живом организме в результате какого-либо внутреннего или внешнего её повреждения. Опасно дефектами тканей, развитием сепсиса, ИТШ и остеомиелита.
- Пустулизация булл — процесс образование гноя внутри пузырей. Осложняет течение заболевания и процесса лечения. Может перейти в абсцесс или флегмону.
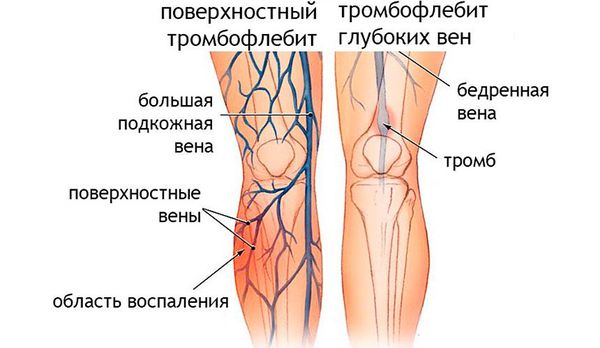
- Флебит — воспаление вен, происходит при углублении воспалительного процесса и на фоне имеющихся болезней сосудов. Опасно развитием ТЭЛА.
- Тромбофлебиты— воспаление вен с отложением в них тромботических масс.
- Лимфангит — воспаление лимфатических сосудов. Длительный воспалительный процесс может привести к закупорке лимфатических сосудов, нарушению лимфообращения, развитию лимфостаза и слоновости. При своевременно проведённой терапии лимфангит можно вылечить.
- Периадениты — воспаление тканей вокруг лимфатического узла. Опасно проникновением бактерий в кровоток с развитием сепсиса и ИТШ.
Диагностика рожи
В клинической практике диагностика рожи осуществляется на основании симптомов, анамнеза и результатов осмотра. Как правило, не требуется каких-либо специальных методов подтверждения диагноза, врач устанавливает его уже при осмотре (очень характерный внешний вид).
Симптомы включают в себя:
- Острое начало заболевания, локализацию на лице и/или нижних конечностях.
- Наличие эритемы, геморрагий, пузырей.
- Воспаления лимфоузлов рядом с очагом и появление розового пятна над воспалённым лимфоузлом.
Сбор анамнеза. Врач уточняет наличие сопутствующей патологии, травм кожных покровов, укусов насекомых, микоза ногтей и стоп, действия химических веществ.
При необходимости проводится осмотр врачом дерматологом и хирургом.
Лабораторные исследования:
- Общий анализ крови (ОАК):
- увеличение числа лейкоцитов со сдвигом лейкоцитарной формулы влево (это значит, что в кровотоке преобладают незрелые нейтрофилы, которые не способны нормально поддерживать иммунитет).
- тромбоцитопения ( снижение количества тромбоцитов) в тяжёлых случаях;
- ускорение скорости оседания эритроцитов (СОЭ), что указывает на выраженный воспалительный процесс.
- Общий анализ мочи (ОАМ) — в тяжёлых случаях возможно появление белка, эритроцитов, цилиндров и лейкоцитов.
- Биохимический анализ крови — повышение С-реактивного белка (показывает наличие воспаления).
- Бактериологические методы исследования нецелесообразны, так как не удаётся обнаружить в крови стрептококк. Исключение — развитие осложнений (абсцессов, флегмон, сепсиса).
- Серологические методы ( обнаружение антител к антигенам стрептококка) могут помочь в прогнозировании рецидивов заболевания в дальнейшем.
Инструментальные исследования. При подозрении на развитие тромбофле бита, тромбозов и патологии почек проводится УЗИ сосудов и почек, при подозрении на поражения сердца — ЭКГ и ЭХО-КГ.
Дифференциальный диагноз
- Экземаи дерматиты. При дерматитах и экземе боли не возникает, имеется инфильтрация кожи, возникают корочки, мелкие пузыри, чешуйки, в месте высыпаний больные ощущают жар и сильный зуд. Лихорадки и симптомов интоксикации нет, отсутствует лимфаденит и лимфангит.
- Флегмона. Несмотря на то, что флегмона может возникнуть как осложнение рожи, она может оказаться самостоятельным заболеванием, не связанным с рожей. Оба заболевания имеют схожие симптомы: эритема с отёком, повышенная температура, интоксикация и болезненность тканей. Однако в отличие от рожи при флегмоне о чаг покраснения не имеет чётких границ, в центре он более яркий. Характерны резкая болезненность при прощупывании и самостоятельные боли.
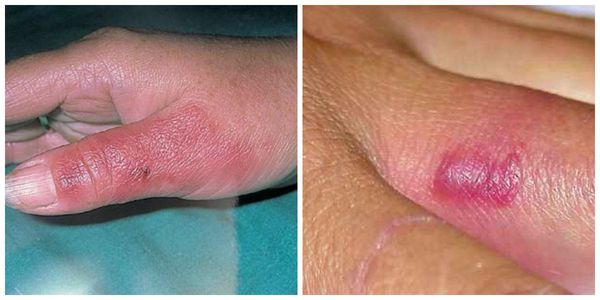
- Эризипелоид (рожа свиней) — и нфекционное заболевание, которое передаётся человеку от животных и проявляется воспалительным поражением кожи и суставов. Болезнь часто имеет профессиональный характер, развивается у людей, работающих на фермах. Температура при этой патологии нормальная или субфебрильная (до 38 °C), интоксикация не отмечается. Эризипелоид выглядит как бляшки багрово-красного цвета, иногда со светло-фиолетовым оттенком, обычно края ярче центра. Эритема локализуется в области пальцев и кисти, часто поражаются межфаланговые суставы.
- Тромбофлебит. Он тоже даёт температуру, боль, отёк тканей и покраснение кожных покровов и может быть как самостоятельным заболеванием, так и осложнением рожи. В отличие от рожи боль в поражённой конечности отмечается по ходу сосудов. Со временем боль усиливается, появляется и нарастает отёк. Наблюдается гиперемия в виде пятен и уплотнение над поражёнными венами. Во время пальпации, которая будет болезненной, можно определить подкожные узелки.
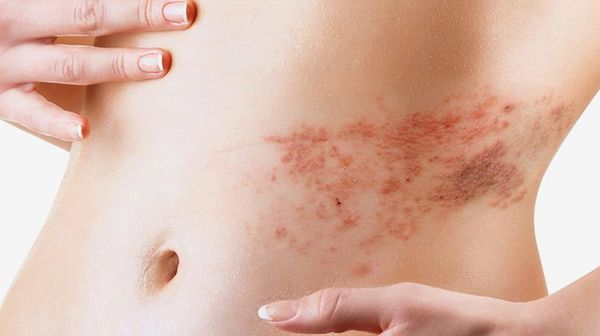
- Опоясывающий герпес — инфекционное заболевание, вызываемое герпесвирусом третьего типа. Начинается с лёгкого недомогания, нарушения чувствительности и умеренных болевых ощущений в местах будущих высыпаний. Затем пациенты жалуются на боль или жжение по ходу нервных стволов, характерно возникновение лихорадки. Развивается эритема, позже на ней появляются высыпания в виде многочисленных пузырьков с серозным или геморрагическим содержимым.
- Сибирская язва — опасная инфекционная болезнь животных и человека, поражающая кожный покров, реже лёгкие и кишечник. Процесс чаще всего локализуется на коже головы и рук. Местные проявления появляются раньше лихорадки, границы эритемы нечёткие, болезненности нет, характерно наличие карбункула (острого гнойно-некротического воспаления кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз, которое имеет тенденцию к быстрому распространению в центре [1][4][5][7][10] .
Лечение рожи
Режим лечения зависит от тяжести заболевания.
- Лёгкие формы лечатся амбулаторно.
- Пациенты с тяжёлой соматической патологией, рецидивирующей рожей или тяжёлыми клиническими формами лечатся в стационаре.
Ни одно лечение рожи не обходится без назначения этиотропной терапии, которая направлена на уничтожение возбудителя и состоит в назначении курса антибиотиков: пенициллинового и цефалоспоринового рядов, макролидов, фторхинолонов, линкозамидов и сульфаниламидных препаратов. Для лечения частых рецидивов используется последовательное назначение двух видов антибиотиков разных групп.
Патогенетическое лечение ( направлено на механизмы развития болезни) :
- Приём НПВС (нестероидных противовоспалительных препаратов) при сильном отёке и боли.
- Приём антигистаминных препаратов при зуде.
- Холодные компрессы и анальгетики для облегчения местного дискомфорта.
- При тяжёлых формах для очищения организма от токсинов бактерий проводят дезинтоксикационную терапию: внутривенно вводят коллоидные и кристаллоидные растворы.
- При буллёзных формах рожи врачи-хирурги вскрывают пузыри и накладывают часто сменяемые повязки.
- Могут быть рекомендованы препараты местного применения, усиливающие регенерацию тканей.
- При поражении конечности её следует поддерживать в приподнятом положении (это помогает уменьшить отёк и ускорить выздоровление).
- Лазеротерапия. Применяется в остром периоде болезни, помогает быстро восстановить ткани.
- Электрофорез лидазы, гиалуронидазы (10-12 сеансов), магнитотерапия и гипербарическая оксигенация. Улучшают кровообращение в области нижних конечностей.
Лечение рецидивов проводится в стационаре препаратами, которые не использовались ранее.
Возможные осложнения лечения: появление трофических язв, аллергические реакции на антибактериальные препараты, антибиотикоассоциированные диареи (ААД), псевдомембранозный колит. Чтобы не возникло осложнений, лечение должно проходить под постоянным контролем врача.
Пациенты после лечения рожи должны находиться на диспансерном наблюдении хирурга и инфекциониста [1] [2] [4] [7] [8] [10] .
Народные методы лечения рожи не имеют никакой доказанной эффективности, но пациенты все же иногда их используют.
- Мел и красная ткань. Самый известный народный метод — это лечение мелом и «красной тряпкой». Мел измельчают в порошок, посыпают им поражённые участки, потом оборачивают красной тканью. Закрепляют другой тканью или бинтом, делают такую процедуру в основном на ночь. Такое лечение может ещё больше навредить, так как мел может содержать в себе возбудителей инфекций.
- Травы, их кора и корни. Используют шалфей, мать-и-мачеху, терн, малину, лопух и др. Сырьё измельчают и наносят в свежем виде, делают настои и примочки.
- Картофель. Натирают на мелкой терке, пропитывают марлевые повязки соком и прикладывают на воспаление.
- Заговоры. Возможно, кому-то такой метод лечения помогает, но доказательств эффективности у него нет.
Прогноз. Профилактика
Течение рожи будет иметь благоприятный исход при правильном подходе к лечению. Менее благоприятный прогноз возможен при развитии осложнений, таких как частые рецидивы, слоновость, старческий возраст, наличие иммунодефицита и другой соматической патологии (сахарный диабет, ожирение, заболевание сосудов).
Специфическая профилактика рожи не разработана.
В качестве неспецифической профилактики можно рекомендовать:
- Соблюдать правила личной гигиены (чаще мыть руки с мылом или использовать спиртовые салфетки, стараться не касаться грязными руками повреждённой кожи).
- Избегать травм.
- Своевременно лечить заболевания, которые предрасполагают к развитию рожи: микозы стоп и ногтей , хронические инфекции полости рта (кариес, пульпит и др.), гнойничковые заболевания кожи и стрептококковые инфекции (тонзиллит, скарлатину и др.) [1][3][4] .
- Соблюдение всех правил асептики и антисептики при обработке ран: после получения мелких повреждений адекватно провести промывание водой с мылом, при серьёзных ранах незамедлительно обратиться в травмпункт.
- После травмы и при наличии кожных заболеваний не посещать бани, сауны, бассейны и естественные водоёмы.
Для предотвращения рецидивов проводится бициллинопрофилактика препаратом Бициллин-5 в течение 4-6 месяцев.
Показания для назначения бициллинопрофилактики:
- Частые (не менее трёх раз за год) рецидивы рожи.
- Отчётливо выраженная сезонность рецидивов.
- Сохранение выраженных остаточных явлений в период выздоровления у пациентов, которые перенесли рецидив, повторную или первичную рожу.
Чтобы избежать аллергических осложнений, за 15-20 минут до введения препарата рекомендуется проводить инъекцию антигистаминных препаратов [13] .
Источник