- Регионарная анестезия.
- Регионарная анестезия
- Проводниковая анестезия
- Регионарные методы местной анестезии классификация способы проведения
- Местная анестезия
- Достоинства и недостатки
- Виды местной анестезии
- Препараты для местной анестезии
- Что оперируют под местной анестезией в маммологии
- Больно ли делать местную инфильтрационную анестезию
- Противопоказания для местной анестезии
- Осложнения местной инфильтрационной анестезии
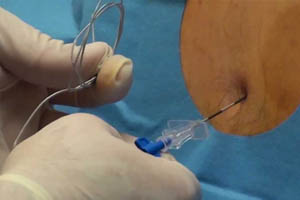
Регионарная анестезия.
Проводниковую, внутрисосудистую (внутривенную, внутриартериальную), внутрикостную, спинномозговую, эпидуральную анестезии относят к регионарным методам обезболивания, т. к. при их применении происходит обезболивание целой анатомической области или части тела.
Внутриартериальная анестезия. Предложена В. А. Оппелем в 1909 году. Выполняется следующим образом. После обескровливания конечности, пунктируют артерию и вводят 50-100 мл 0,5 % раствора новокаина. Анальгезирующий эффект наступает через 1-2 минуты. В настоящее время метод не применяется.
Внутривенная анестезия. Этот вид анестезии предложен А. Биром в 1908 году. Метод основан на действии анестезирующего препарата на нервные рецепторы благодаря диффузии в ткани препарата введенного в вену конечности, изолированной жгутом от общего кровотока. Техника внутривенной регионарной анестезии несложна. В начале производится обескровливание конечности. Для этого эластичный бинт спирально накладывается на конечность от периферии к центру. Проксимально накладывается второй бинт или жгут до полного прекращения кровообращения, после чего первый бинт снимается и вновь накладывается на конечность в нижнем отделе операционного поля. Операционное поле оказывается расположенным между двумя эластическими бинтами. Внутривенно в зоне операционного поля вводится анестезирующий раствор — 50-100 мл 0,5 % новокаина или 50 мл 0,5 % лидокаина. В обескровленной зоне раствор анестетика начинает быстро выходить из вены в ткани, вызывая анальгезию. Анестезия наступает быстро и после снятия жгута быстро исчезает.
По окончании операции жгут или бинт нужно снимают медленно, иначе быстрое поступление анестезирующего вещества в общий кровоток может вызвать выраженную токсическую реакцию. С целью профилактики токсического действия анестезирующего вещества больному перед снятием жгута вводят подкожно 2 мл раствора кофеина, и только после этого медленно снимают жгут.
Внутривенная анестезия показана и может применяться при хирургических вмешательствах на конечностях (хирургическая обработка ран, вправление вывиха, репозиция костных отломков, артротомия).
Существенным недостатком внутривенной анестезии является относительно короткий период обезболивания, кроме того, может развиться тромбоз вены в месте ее пункции.
Внутрикостная анестезия — это разновидность внутривенной местной анестезии. Метод основан на том, что анестезирующее вещество, введенное внутрикостно, попадает в венозную систему конечности, откуда диффундирует в ткани.
Методика выполнения. На конечность для изоляции от общего кровотока накладывают эластичный бинт или жгут. Анестетик вводят на верхней конечности в мыщелки плеча, локтевой отросток, кости кисти, на нижней — в мыщелки бедра, большеберцовой кости, пяточную кость. В начале кожу в зоне пункции вводят 0,25 % раствор новокаина, а затем анестезируют глубжележащие ткани и надкостницу. Для пункции кости используют иглу с мандреном. Её проводят через кожу, подкожную клетчатку и вращательными движениями проводят через кортикальную пластинку в губчатое вещество кости. Чаще всего используется 0,25 % раствор новокаина. При операциях на верхних конечностях вводят 100-150 мл новокаина, нижних конечностях — 150-200 мл. Анестезия наступает через 10-15 минут и сохраняется до снятия жгута. После окончания операции жгут снимают. Однако следует помнить, что может возникнуть токсический эффект из-за быстрого попадания анестетика в общий кровоток.
Применяется внутрикостная анестезия при операциях на конечностях.
Внутривенная и внутрикостная анестезии обеспечивают хороший анельгезирующий эффект. Однако широко распространения эти методы не получили. Во-первых, из-за возможности развития осложнений, во-вторых из-за того, что они не имеют никаких преимуществ перед другими методами регионарного обезболивания.
Источник
Регионарная анестезия
Регионарную анестезию осуществляют для обезболивания определённой топографической области или части тела. Существуют следующие виды регионарной анестезии: проводниковая, внутрисосудистая (внутривенная, внутриартериальная), внутрикостная, спинномозговая, эпидуральная и др.
Проводниковая анестезия
Разделяют следующие её виды: анестезия нервных стволов, анестезия нервных сплетений, анестезия нервных узлов (паравертебральная), спинномозговая и эпидуральная (перидуральная) анестезия. Анестетик вводят пери- или эндоневрально.
Проводниковую анестезию пальца по Лукашевичу-Оберсту применяют при операциях на пальце (при панарициях, ранах, опухолях). На основание пальца накладывают резиновый жгут, дистальнее которого на тыльной поверхности основной фаланги анестезируют кожу, подкожную клетчатку и далее продвигают иглу до кости (рис. 11). После этого иглу перемещают сначала на одну сторону костной фаланги и вводят 2-3 мл 1-2% раствора прокаина или лидокаина, затем таким же количеством прокаина анестезируют другую сторону. Таким образом, прокаин вводят в непосредственной близости от нервов пальца, которые проходят по его боковой поверхности.
Рис. 11. Проводниковая анестезия по Лукашевичу-Оберсту
Рис. 12. Межрёберная анестезия.
Межрёберную анестезию используют при переломах рёбер. Отступив на несколько сантиметров от места перелома ребра по направлению к позвоночнику, анестезируют кожу путём внутрикожного введения раствора прокаина из шприца с иглой (рис. 12). Перпендикулярно к сломанному ребру в месте анестезии кожи вкалывают иглу и при её продвижении до упора в ребро медленно вводят прокаин. Оттянув иглу на 2-3 мм, её концом смещают мягкие ткани, продвигают иглу к нижнему краю ребра, соскальзывая по его поверхности, и вводят периневрально 3-5 мл 1-2% раствора прокаина, лидокаина. Не вынимая иглы, возвращают её на наружную поверхность ребра, продвигают путём соскальзывания к верхнему его краю и вводят 2-3 мл 1-2% раствора прокаина или лидокаина, после чего иглу извлекают. При переломе нескольких рёбер процедуру повторяют.
Анестезию плечевого сплетения по Куленкампфу применяют при операциях на верхней конечности. Положение больного — на спине, голова повёрнута в противоположную сторону, рука свободно свисает со стола. На середине ключицы по верхнему её краю определяют проекцию подключичной артерии. Плечевое сплетение проецируется кнаружи от подключичной артерии. Длинную иглу без шприца после инфильтрации кожи раствором прокаина вводят кнаружи от места пульсации артерии на 1 см выше ключицы и, скользя по верхнему краю I ребра, продвигают кверху в направлении остистых отростков I и II грудных позвонков (ThI-II) и доходят до сплетения (рис. 13). Появление неприятных ощущений в руке, чувства онемения или ощущения «стреляющей» боли указывает на встречу иглы с одним из нервных стволов сплетения. Выделение крови из иглы свидетельствует о попадании её в сосуд. В таких случаях иглу несколько оттягивают и изменяют направление её хода. Убедившись, что кровь из иглы не выделяется, вводят 30-35 мл 1% раствора прокаина или лидокаина. Анестезия наступает через 10-15 мин и продолжается в течение 2-6 ч.
Рис. 13. Анестезия плечевого сплетения по Куленкампфу.
Внутрибрюшную анестезию чревных нервов по Брауну применяют как дополнение к местной инфильтрационной анестезии во время резекции желудка. После лапаротомии отводят крючком левую долю печени кверху и вправо, а желудок — влево и книзу. В области малого сальника указательным пальцем левой руки прощупывают пульсацию аорты выше отхождения чревной артерии и упираются пальцем в позвоночник справа от аорты. Таким образом, палец располагается между аортой и нижней полой веной. Для анестезии используют длинную иглу, насаженную на шприц с 0,5% раствором прокаина. Иглу проводят по пальцу левой руки до упора в ThXII и затем несколько оттягивают. Потянув поршень шприца, убеждаются в том, что кровь не поступает, и вводят в клетчатку 50-70 мл 0,5% раствора прокаина или лидокаина, который распространяется в ретроперитонеальном пространстве и омывает солнечное сплетение. Анестезия наступает через 5-10 мин и продолжается 1,5-2 ч.
Источник
Регионарные методы местной анестезии классификация способы проведения
Регионарная анестезия — вид анестезиологического пособия, заключающийся в локальном прерывании болевой импульсации от места вмешательства путем блокады проводящих путей. Регионарная анестезия может выступать как в качестве основного элемента анестезиологического пособия, так и входить состав т.н. сочетанной анестезии, то есть применяться как ее компонент. Степень участия регионарной анестезии в этом случае различна: она может выступать в качестве основного анальгетического компонента пособия, усиливать действие системной анальгезии или же применяться для послеоперационного обезболивания.
Регионарная анестезия очень привлекательна в физиологическом смысле, так как позволяет локально пресечь болевую импульсацию, не допуская системного воздействия боли на организм и позволяя либо вообще отказаться от системного воздействия анестетиков, либо значительно уменьшить степень такого воздействия. Применение регионарной анестезии способствует более эффективному лечению послеоперационного болевого синдрома, предупреждает формирование хронических болей после операции, оказывает благотворное влияние на трофику и регенерацию тканей, что, в конечном счете, ускоряет выздоровление и реабилитацию пациента. Ранняя активизация пациентов после регионарной анестезии способствует профилактике тромбоэмболических осложнений в послеоперационном периоде.
Различают следующие виды регионарной анестезии:
- Инфильтрационная (терминальная) анестезия — блокада болевых импульсов непосредственно в зоне вмешательства, чаще всего выполняется хирургом;
- Проводниковая — блокада нервных сплетений и отдельных нервов, которая проводится уже на удалении от зоны операции;
- Нейроаксиальные (центральные) блокады — спинальная, эпидуральная и каудальная анестезии, а также их сочетания.
Инфильтрационная анестезия является самым простым видом местной анестезии. Она выполняется непосредственно оператором путем инфильтрации места предполагаемого вмешательства раствором анестетика. Инфильтрация может быть ограничена кожей и подкожной клетчаткой, а может затрагивать и более глубокие слои. Ее разновидностью является терминальная (топикальная) анестезия, когда анестетик наносится на слизистые оболочки (офтальмология, оториноларингология, эндоскопия и т.д.).
Проводниковая анестезия представляет собой блокаду нервных сплетений, а также отдельных нервов. Получила широкое распространение при операциях на верхней конечности (блокада плечевого сплетения и отдельных нервов). Блокада плечевого сплетения имеет высокий процент успеха, так как при ее правильном выполнении достаточно попадания анестетика в фасциальный футляр сплетения, блок достаточно качественный и достаточен по продолжительности. В противоположность этому, блокады нервов нижней конечности такого успеха не получили, так как имеют более низкий процент успеха и с легкостью заменяются спинальной или эпидуральной анестезией. В последнее время получили широкое распространение блокады нервов передней брюшной стенки – TAP-блок и ему подобные. Верификация сплетений или отдельных нервов при проведении проводниковых блокад может осуществляться различными способами: по парестезиям, при помощи нейростимулятора или посредством ультразвуковой навигации. Верификация по парестезиям постепенно уходит в прошлое, так как этот метод сопровождается неприятными ощущениями для пациента и высоким риском повреждения нервов. Классической методикой остается верификация при помощи нейростимулятора, что дает высокую частоту успеха блокады, позволяет проводить манипуляцию под седацией и боле безопасно для пациента. УЗИ-навигация при проведении регионарных блокад активно развивается в последнее время. Она позволяет видеть непосредственно нервные структуры и сократить количество вводимого местного анестетика. В настоящее время большинством специалистов для верификации нервных структур рекомендуется сочетание УЗИ-навигации с использованием нейростимулятора.
Центральные (нейроаксиальные) блокады очень распространены благодаря их эффективности, возможности продленного выполнения и относительно простой техники проведения. Спинальная анестезия широко применяется при вмешательствах ниже уровня пупка, кесаревом сечении, для обезболивания родов. Эпидуральная анестезия является золотым стандартом продленного обезболивания родов, широко применяется в послеоперационной анальгезии, для стимуляции моторной функции кишечника, в составе многокомпонентных анестезиологических пособий на органах грудной клетки и брюшной полости. Каудальная анестезия находит применение в гинекологической и урологической практике. Существенным плюсом эпидуральной и каудальной анестезии является возможность продленного обезболивания, когда установленный катетер позволяет вводить пациенту местный анестетик в течение длительного времени.
Источник
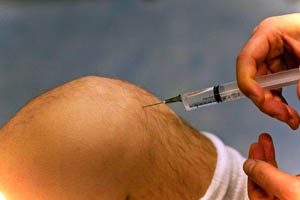
Местная анестезия
Местная (инфильтрационная) анестезия – это способ обезболивания, при котором с помощью специальных препаратов нарушается проведение нервных импульсов от раны. Этот способ уменьшения неприятных ощущений применяется в хирургической практике и для проведения некоторых болезненных диагностических процедур.
Достоинства и недостатки
Для проведения несложных хирургических вмешательств местное обезболивание незаменимо, оно имеет преимущества перед другими видами подавления чувствительности. Препарат, который применяется, раствор анестетика, воздействует строго в месте введения, что помогает избежать тяжелых осложнений и побочных реакций.
Блокада болевой чувствительности развивается в среднем за 10-15 минут. Эффект сохраняется в течение часа и больше, поэтому местная анестезия позволяет уменьшить боль в области послеоперационной раны. От действия местного анестетика не страдает сознание пациента, поэтому после манипуляции он может покинуть клинику и не находиться в палате.
Но у местной анестезии есть свои недостатки. Еще несколько лет назад его широко использовали для операций на поверхностных тканях, конечностях, были разработаны методы внутривенного введения препаратов с одновременным наложением жгута. Широко применялась внутрикостная анестезия. Но из-за большого количества побочных реакций и осложнений эти методы стали использовать реже. А после получения качественных препаратов для наркоза, от опасных способов обезболивания практически отказались.
Недостаток местного способа в ограниченной сфере применения. Она эффективна для обезболивания слизистых оболочек, кожи и поверхностных тканей, но не применятся при операциях на органах брюшной полости и малого таза, области шеи и головы.
Инфильтрационный тип местной анестезии нельзя применять при оперировании злокачественных опухолей из-за возможности попадания опухолевых клеток за пределы раны в другие ткани. Это увеличивает риск развития метастазов.
Виды местной анестезии
В хирургической практике применяется несколько видов местной анестезии, но некоторые из них имеют уже историческое значение. Основными способами обезболивания являются следующие:
поверхностная анестезия – подавляется болевая чувствительность после соприкосновения анестетика с поверхностью тканей, чаще всего применяется для обезболивания слизистых оболочек. Раствор обезболивающего средства наносят путем смазывания или орошения, эффекта хватает на 10 минут;
инфильтрационная анестезия – обезболивание путем пропитывания, или инфильтрации слоев тканей местным анестетиком. Методика позволяет контролировать глубину и ширину введения препарата, в зависимости от предполагаемого разреза. Лекарство вводят осторожно сначала в подкожную область до появления эффекта лимонной корки, потом постепенно продвигают иглу внутрь и впрыскивают дополнительные доза препарата;
анестезия по Вишневскому – усовершенствованный вариант инфильтрационного метода. Слабый раствор анестетика вводится послойно под большим давлением. В тканях формируется тугой ползучий инфильтрат. Он распространяется по межфасциальным пространствам и нарушает проведение импульсов по проходящим в них нервам. После рассечения раны жидкость постепенно вытекает из раны, поэтому нет риска ее всасывания в системный кровоток и развития токсических реакций;
проводниковая анестезия – суть метода в обезболивании определенного участка тела, иннервируемого нервным стволом. Обезболивающий препарат вводят в ткани вокруг нерва, методика применяется при операциях на конечностях;
спинномозговая анестезия – обезболивающий эффект достигается при введении препарата анестетика под сосудистую оболочку спинного мозга, основное место введения лекарственного средства – поясничная область, при этом пропадает болевая чувствительность в органах малого таза и нижних конечностях. Но тактильная чувствительность не страдает;
эпидуральная анестезия – вид обезболивания, при котором местный анестетик вводят в пространство, поверх твердой оболочки спинного мозга, прокол также выполняют в области поясничного отдела. Чувствительность теряется через 15-20 минут, а хватает эффекта на 3-4 часа. Использование этого вида анестезии позволяет после операции рано возобновлять активность;
костная анестезия – тип обезболивания, когда раствор анестетика вводят в губчатую кость. В настоящее время практически не используется, ранее применяли при операциях на конечностях.
Препараты для местной анестезии
Местные анестетики – это лекарства из группы нейротропных средств, которые полностью или частично перекрыть поток сигналов по нервным волокнам от места болезненной манипуляции или операции в центральные отделы нервной системы.
Особенность действия препаратов связана с их спектром действия. Они подавляют передачу сигналов по миелинизированным нервным волокнам А типа, которые распространяют чувство боли, запахи, температуру. Тактильные ощущения проводятся по волокнам типа В, а на них анестетики не влияют. Поэтому при использовании местного обезболивания пациент не чувствует боли, но ощущает прикосновения врача и хирургического инструмента.
Препараты для местной анестезии делятся на 3 группы в зависимости от продолжительности действия:
короткого действия – эффект сохраняется 30-50 минут, к ним относится Новокаин;
средней продолжительности – до 90 минут, это препараты Лидокаин, Тримекаин, Ультракаин;
длительного действия – эффект больше 90 минут, характерен для Бупивакаина.
Препараты для местной анестезии влияют на электрохимические процессы обмена ионами в нервных окончаниях. Лекарственные средства эффективно работают в щелочной среде и тканях, богатых липидами, к которым и относятся нервы. Но обезболивающий эффект снижается при выраженном воспалении тканей, что связано с переходом рН в кислую сторону.
Усиливают эффект местных анестетиков препараты, влияющие на тонус сосудов. Поэтому их часто сочетают с адреналином, чтобы продлить действие. Это позволяет снизить дозу обезболивающего и избежать токсичных реакций.
Что оперируют под местной анестезией в маммологии
Молочные железы расположены поверхностно, в них нет мышц и крупных нервных стволов. Ткани груди расположены рыхло, у молодых женщин преобладает железистая, которая с возрастом заменяется жировой. Поэтому при многочисленных манипуляциях и операциях можно применять местную анестезию.
В маммологии обезболивание используют для выполнения инвазивной диагностики, к которой относится биопсия тканей груди. Для этого местный анестетик вводят тонкой иглой в область предполагаемой пункции. Через 10-15 минут врач может брать ткани молочной железы на исследование без страха причинить боль пациентке.
Местная инфильтрационная анестезия в маммологии применяется при небольших малоинвазивных операциях. Женщине можно провести пункцию кисты молочной железы после предварительной инфильтрационной анестезии. Аналогичный подход может использоваться при удалении небольших доброкачественных новообразований в груди.
У мужчин анестезия используется при проведении операции на гинекомастии 1 типа, когда размер железы еще небольшой. Инфильтрация тканей повышает в них гидростатическое давление, благодаря чему врач легко отделит патологические ткани от здоровых.
Больно ли делать местную инфильтрационную анестезию
При проведении обезболивания используется стандартный одноразовый шприц с тонкой иглой. Больно ли делать местную анестезию, зависит от общего порога болевой чувствительности. Пациент ощущает момент первого прокола кожи и небольшое чувство распирания при введении препарата. После начала действия лекарства чувствительность исчезает. Врач проверяет, насколько эффективен укол, постукивая по коже. В ответ появляется ощущение, что место инъекции стало дервенистым.
После окончания анестезии постепенно усиливается чувствительность, может появиться небольшое покалывание. Если обезболивание проводилось для хирургической операции, начинает беспокоить боль в области раны, которую можно уменьшить при помощи нестероидных противовоспалительных средств.
Противопоказания для местной анестезии
Местная инфильтрационная анестезия – относительно безопасный способ обезболивания. Но для уменьшения рисков во время операции и после нее, необходимо учитывать противопоказания к использованию метода. Основными из них являются следующие:
аллергия на анестетик – если ранее при лечении зубов под местной анестезией появилась аллергия на обезболивающее, то при операции на грудной железе эффект повторится, а может быть более выраженным, вплоть до анафилактического шока;
психомоторное возбуждение и психические заболевания, реакция на введение анестетика и само проведение хирургического вмешательства может вызвать непредсказуемое поведение пациента;
при операциях на злокачественных опухолях – когда инфильтрационная анестезия не позволяет соблюсти правило абластики;
при продолжительных операциях, которые требуют использования микрохирургической техники;
при вмешательствах на участках тела с выраженной кровеносной сетью, например, на шее.
Если местная анестезия противопоказана, предпочтение отдают общему обезболиванию.
Осложнения местной инфильтрационной анестезии
Использование обезболивания тканей в маммологии редко сопровождается осложнениями или негативными реакциями. Чаще это связано с недостаточной подготовкой пациентки к манипуляции.
После обезболивания может возникнуть аллергическая реакция, поэтому врач перед введением препарата обязательно интересуется, были ли реакции непереносимости ранее на Лидокаин, Ультракаин или аналогичные средства.
В редких случаях анестетик может проникнуть в сосудистое русло. Тогда появляются системные токсические эффекты. Наиболее опасным является угнетение сократительной способности миокарда, выражено это побочное действие у Лидокаина.
Препараты Новокаин и Тримекаин обладают фетотоксическим действием, поэтому запрещены для использования у беременных женщин. Если возникает необходимость операции на молочной железе или инвазивной диагностики, предпочтение отдают Артикаину.
После введения лекарственного препарата в месте инъекции может возникнуть гематома. Но обычно она не опасна и проходит самостоятельно через несколько дней.
В Клинике Маммологии при проведении пункции кист молочной железы, взятии тканей для биопсии применяется местная анестезия современными препаратами с минимальными побочными эффектами. Мастерство наших враче позволяет избежать нежелательных реакций и добиться быстрого восстановления после операций. Записывайтесь на прием по телефонам, указанным на сайте.
Источник