- Как разжижать кровь народными средствами
- Что разжижает кровь?
- Как разжижать кровь народными средствами: рецепты
- Тромбозы при короновирусе
- Почему развивается тромбоз в организме людей с коронавирусом?
- Повышенный риск инсульта
- Низкий уровень кислорода
- Как лечить и диагностировать тромбы
- Почему COVID-19 вызывает свёртывание крови?
- Двойной удар
- Как избежать тромбоза лёгких при коронавирусе?
- Антикоагулянтные препараты
- Назначаемые схемы
- Как долго нужно пить антикоагулянты?
- Что делать, если вы пропустите приём?
Как разжижать кровь народными средствами
Как разжижать кровь народными средствами: WebMD
Одна из функций крови в организме — доставлять необходимое питание и кислород в каждую клетку. Ей необходимо проникать в самые мелкие сосуды и капилляры. Но если она будет густой, плотной, то такое проникновение затруднится или будет невозможным. Как разжижать кровь? Узнаем мнение специалистов.
Что разжижает кровь?
Уже после 30–35 лет даже у здорового человека плотность крови увеличивается. К этому приводят такие факторы:
- Несбалансированное питание, курение, алкоголь, нехватка витаминов.
- Нарушение водного режима, недостаточное питье или употребление некачественной водопроводной воды.
- Прием некоторых препаратов, в первую очередь мочегонных.
Некоторые заболевания почек, печени, даже вирусные инфекции сопровождаются изменениями густоты крови.
Что в работе организма должно насторожить и возбудить подозрение, что с кровью не все благополучно? Обратите внимание на такие явления:
- Покалывание или онемение конечностей.
- Медленное течение крови при порезах. При этом она темного цвета.
- Одышка — сердцу тяжело прокачивать густую жидкость.
- Сонливость, вялость, хроническая усталость, которые вызывает недостаток кислорода в клетках.
Густая кровь — причина инсульта: WebMD
Но описанные симптомы могут сопровождать и другие заболевания, поэтому требуют подтверждения у доктора. Обратитесь за консультацией в медицинское учреждение, при необходимости сдайте анализы. Самый главный из них — на определение уровня гематокрита, который покажет плотность крови.
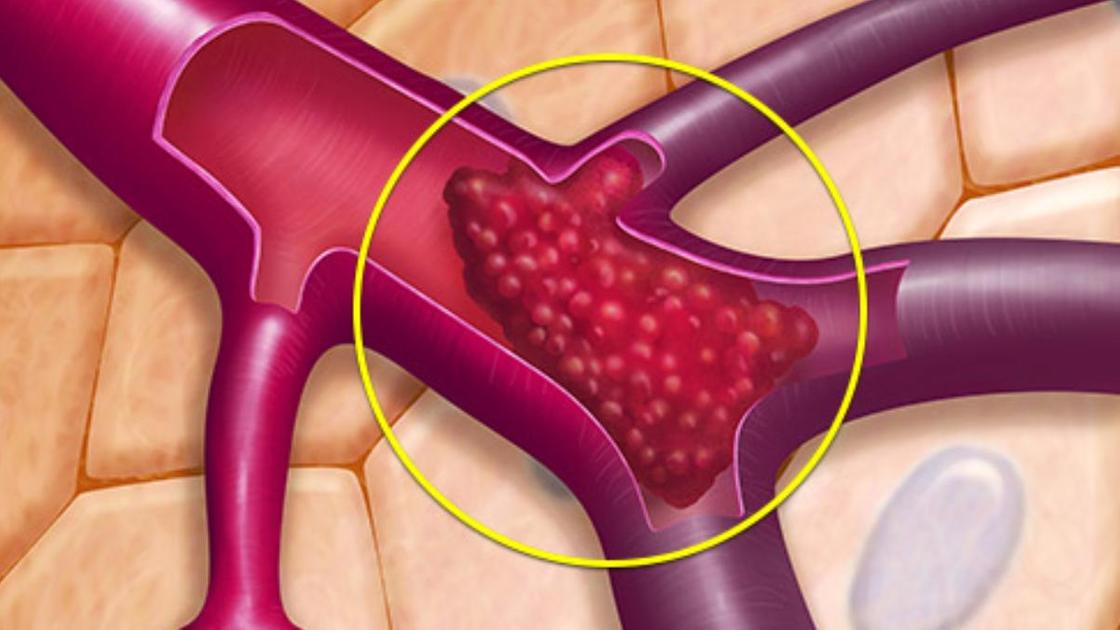
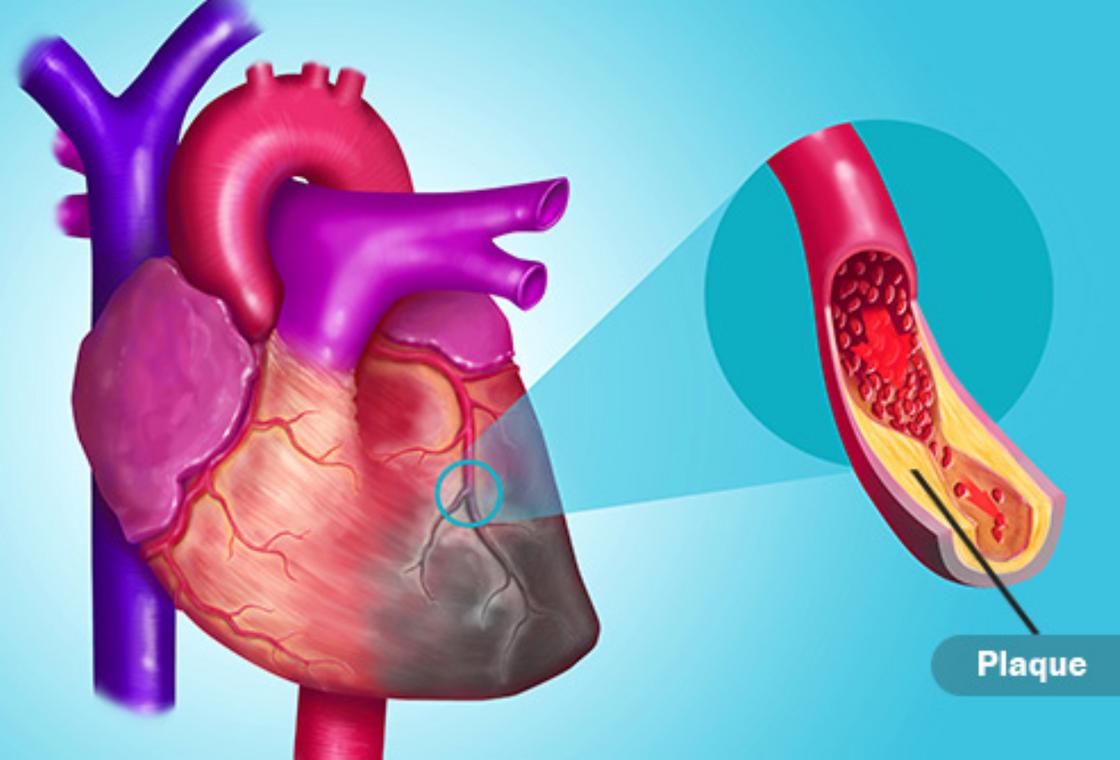
Если не поинтересоваться вовремя, как разжижить кровь, то можно приблизить инсульт или инфаркт, появление тромбов. Насколько коварен и непредсказуем тромбоз, рассказали наши зарубежные коллеги на сайте PubMed.
Тромб может вызвать инфаркт: WebMD
Если случай сложный и требуется медицинская помощь, то не занимайтесь самолечением, которое может привести к серьезным последствиям — обязательно проконсультируйтесь с лечащим врачом. Ради поддержания оптимальной густоты крови практикуйте разжижение крови в домашних условиях такими способами:
- Самый простой — пейте больше воды. Сколько именно для вас будет полезно — обсудите с доктором.
- Незначительную вязкость можно отрегулировать диетой. Употребляйте продукты, разжижающие кровь: чеснок, льняное или оливковое масло, ягоды (особенно клюкву), апельсиновый сок. Полезна нежирная рыба, морепродукты, мясо курицы и кролика.
- Еще какие продукты разжижают кровь? Это широко известные приправы: имбирь, корица, кайенский перец, куркума, орегано, тимьян.
- Есть и народные средства для разжижения крови — это отвары и настойки из лекарственных растений.
Из других рекомендаций, как сделать кровь жидкой, предлагаю такой: перед завтраком перекатывайте во рту минут 10 подсолнечное масло, затем выплюньте его. Это поддержит оптимальную густоту плазмы — одной из двух главных составляющих крови.
Если кровь густая, исключите из рациона жирные молочные продукты, гречку, чечевицу, а также продукты с высоким содержанием витамина К (бананы, киви, виноград и др.).
Как разжижать кровь народными средствами: рецепты
Если не требуется медикаментозное лечение, то с простыми возрастными изменениями помогут справиться народные средства, разжижающие кровь. Главное при этом не переусердствовать, потому что можно получить обратный результат. О риске кровотечений от таких средств предупреждает и авторитетный медицинский сайт WebMD.
Хорошо зарекомендовали себя лекарственные растения, некоторые из них признаны официальной медициной. Итак, если у вас густая кровь, народные средства применяйте по мере возрастания их эффективности:
- Настой из сухих соцветий конского каштана — распространенное средство для улучшения формулы крови, в том числе и ее вязкости. Залейте 10 г цветков стаканом кипятка, потомите на огне минут 5 и отставьте на 6 часов. Или в тех же пропорциях залейте в термос на ночь. В течение дня принимайте настой по несколько глотков в любое время. Курс — 15–20 дней.
- Настойка из кожуры конского каштана: 50 г кожуры залейте 500 мл водки, настаивайте 2 недели. Принимайте по 30 капель, разбавив водой, перед едой в течение 3 недель.
- Настойка из чеснока. Измельчите 2–3 головки чеснока, залейте 0,5 л водки. Настойку держите в темноте 2 недели, ежедневно взбалтывая. Затем процедите, добавьте такие же части меда и лимонного сока. Принимайте это средство по 1 ст. л. перед сном.
- Настой на основе имбиря. Натрите 20 г корня имбиря, добавьте щепотку корицы и 1 ч. л. зеленого чая. Залейте смесь двумя стаканами кипятка, после остывания добавьте сок половинки лимона и мед по вкусу. Принимайте средство в течение дня небольшими порциями.
- Одно из самых эффективных средств для разжижения крови — донник лекарственный, продающийся в аптеках. Залейте 1 ст. л. травы стаканом кипятка, дайте настояться 3 часа. Процедите и принимайте по 60–70 мл несколько раз в день перед едой. Курс лечения — не более 1 месяца.
- Более эффективный настой делают из донника, сухой полыни и таволги вязолистной, взятых в равных частях. Залейте стаканом кипятка 1 ст. л. этой смеси на ночь. Утром настой процедите, выпейте в несколько приемов перед едой в течение дня.
- Кора белой ивы — источник природного аспирина. На его основе изготовляют все самые распространенные медикаментозные средства против образования тромбов. Состав растения хорошо изучен и современными исследователями. Можно приготовить настой из коры белой ивы: 1 ч. л. сырья залейте 400 мл кипятка, варите на маленьком огне минут 20, настаивайте до 5 часов. Принимать такой настой следует 3 раза в день по 160 мл, в течение 10 дней.
При густой крови не рекомендуются отвары и другие формы из крапивы, подорожника, хвоща полевого.
Разжижение крови народными средствами может быть так же эффективно, как и с помощью медицинских препаратов. Поэтому при приеме настоев из донника или коры белой ивы не используйте лекарства. Помните, что настои и настойки из растений нельзя принимать постоянно, необходимо делать перерывы. Лучше продолжительность курса приема и перерывы обсудить с доктором.
Отрегулировать вязкость крови в домашних условиях вполне доступно каждому. Это поможет избежать тяжелых последствий.
Внимание! Материал носит ознакомительный характер. Не следует прибегать к описанным в нем методам без предварительной консультации с врачом.
- Кароматов И.Д., Махмудова Г.Ф. Перспективное лекарственное средство ива белая // Биология и интегративная медицина. — 2016. — №3. — С.48–56.
- Robert Preidt. Study: Bleeding Risk From Common Blood Thinners // WebMD. — 2017. — 28 Febrary.
- Shaun P. Jacson. Arterial thrombosis—insidious, unpredictable and deadly. Reviev // PubMed. — 2011. — 07 November.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова.
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков.
Узнавайте обо всем первыми
Подпишитесь и узнавайте о свежих новостях Казахстана, фото, видео и других эксклюзивах.
Источник
Тромбозы при короновирусе
Используйте навигацию по текущей странице

Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
Экспертные аппараты и Лучшие специалисты
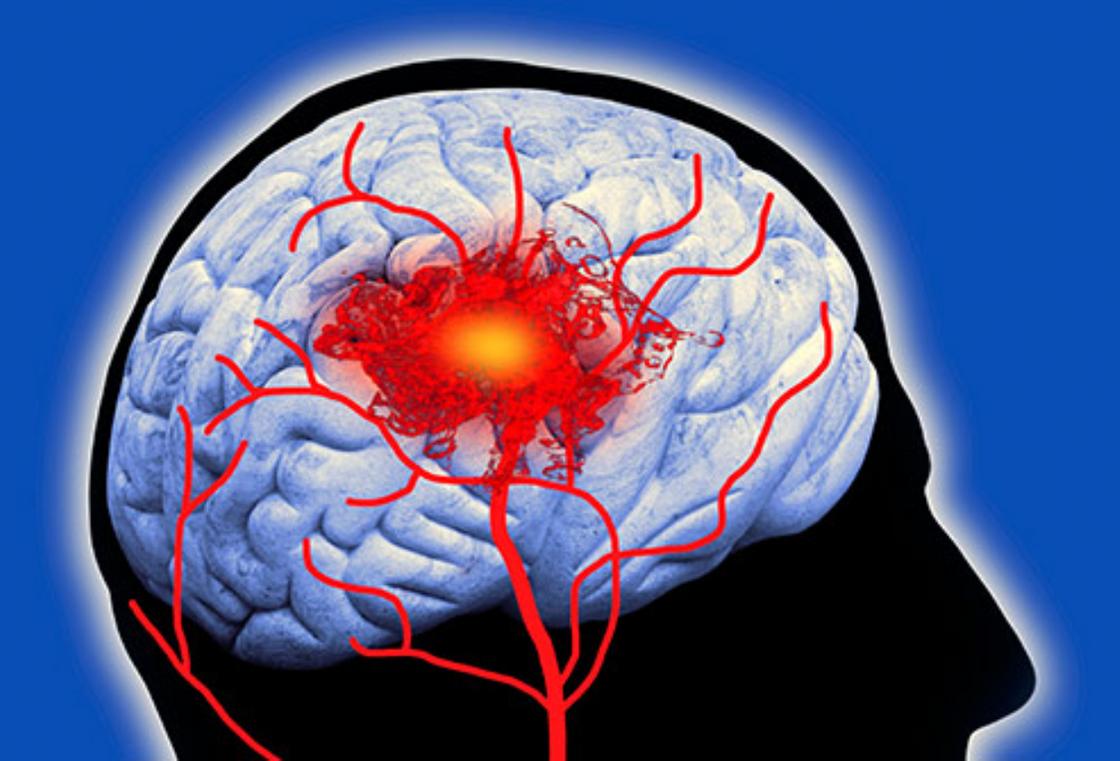
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
- Отёк голени и стопы.
- Болезненность мышц голени.
- Вздутие подкожных вен.
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Другое возможное объяснение заключается в том, что вирус напрямую влияет на клетки, выстилающие наши кровеносные сосуды. Когда организм борется с инфекцией, иммунная система активируется, чтобы попытаться убить захватчика, и исследования показывают, что при атаке активированной иммунной системы в стенках сосудов образуются тромбы, которые довольно редко отрываются.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Фиолетовые высыпания, опухшие ноги, закупоренные катетеры и внезапная смерть — это тромбы сосудов при коронавирусе, большие и маленькие, являются частым осложнением.
Двойной удар
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Препараты, разжижающие кровь, являются стандартом лечения пациентов в отделении интенсивной терапии, и пациенты с COVID-19 не являются исключением. Но дозировка — это вопрос горячих дебатов. Истинная распространённость тромбоза, связанного с инфекцией COVID-19, неизвестна, поскольку большинство исследований на сегодняшний день не включают протоколы систематических и всеобъемлющих исследований.
Похоже, что также важно учитывать стадию течения болезни и место обследования пациента: обычная палата или отделение интенсивной терапии (ОИТ). Оба этих фактора будут влиять на количество антикоагулянтов, которое может получить пациент, что, в свою очередь, может повлиять на последующий тромбоз. Большинство исследований относится к тромбоэмболии лёгочной артерии (ТЭЛА), тогда как есть убедительные доказательства того, что большая часть этого может быть тромбозом лёгочной артерии « in situ». Высокая частота тромбоза лёгких при COVID-19, вероятно, обусловлена слиянием трёх процессов:
интенсивного эндотелиального воспаления, описанного выше, приводящего к тромбозу « in situ », включая тромбоз микрососудов;
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Таблетка ривароксабана, 10 мг один раз в день — принимать примерно в одно и то же время каждый день. Ривароксабан не лицензирован для предотвращения образования тромбов у людей с COVID-19, но используется по другим показаниям, чтобы избежать образования тромбов.
Инъекция эноксапарина, доза зависит от вашего веса и функции почек — принимать примерно в одно и то же время каждый день. В отличие от обычного гепарина при приёме этих лекарственных средств нет необходимости делать анализы крови на свёртываемость.
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.
Источник