- Пролежень
- МКБ-10
- Общие сведения
- Причины пролежня
- Классификация
- Симптомы пролежня
- Осложнения
- Диагностика
- Лечение пролежня
- Прогноз и профилактика
- Пролежни: причины, факторы риска, профилактика
- Развитие пролежней
- Когда обратиться к врачу с пролежнями
- Консультация по вопросам лечения пролежней
- Распространенные места возникновения пролежней
- Причины возникновения пролежней
- Факторы риска развития пролежней
- Осложнения пролежней
- Профилактика пролежней
- Уход за лежачим больным для профилактики пролежней
- Уход за кожей для профилактики пролежней:
Пролежень
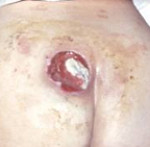
Пролежень – это некроз мягких тканей, возникающий вследствие нарушения их питания и длительного давления на определенную область тела. Развитию патологии способствует ограниченная подвижность больного, недостаточный уход, нарушения чувствительности и трофики. Пролежни обычно возникают в местах прилегания костных выступов к коже (крестец, пятки, лопатки). Тактика лечения зависит от глубины и стадии некроза. При поверхностных пролежнях выполняются перевязки, при глубоких поражениях необходимо иссечение омертвевших тканей.
МКБ-10
Общие сведения
Пролежень – омертвение тканей, возникающее вследствие длительного давления в сочетании с нарушением иннервации и кровообращения на определенном участке тела. Развивается у ослабленных лежачих больных. Кроме того, пролежень может появиться у пациентов с переломами вследствие давления слишком тугой или неровной гипсовой повязки, а также у людей с зубными протезами (при его плохой подгонке).
Вероятность развития пролежня в первую очередь зависит от двух факторов: качества ухода и тяжести заболевания. В некоторых случаях появления пролежней достаточно трудно избежать и для их профилактики приходится применять целый арсенал специальных средств: противопролежневые матрасы, специальные впитывающие пеленки, круги, подкладываемые под определенные участки тела и т. д.
Причины пролежня
Основной причиной возникновения патологии является сдавление тканей между костью и находящейся снаружи твердой поверхностью. Мягкие ткани сдавливаются между костью и кроватью или костью и инвалидным креслом, что приводит к нарушению кровообращения в мелких сосудах. К клеткам сдавленной области перестает поступать кислород и питательные вещества, в результате участок ткани мертвеет и погибает.
Дополнительными причинами повреждения кожи в типичных местах образования пролежней становятся трение и скольжение. Трение о простыни или одежду возникает, когда пациент самостоятельно меняет позу, либо его переворачивают или пересаживают члены семьи или мед. работники. Скольжению способствует слишком высокий подъем головного конца кровати, при котором пациент соскальзывает вниз, а также попытка удержаться в сидячем или полусидячем положении без должной опоры.
В группу риска возникновения пролежней относятся все люди с ограниченной подвижностью, которая может возникнуть вследствие оперативных вмешательств, параличей, комы, седации, слабости и общего плохого самочувствия, а также заболеваний или травм при которых необходим постельный режим или использование инвалидного кресла. Вероятность развития заболевания увеличивается у курильщиков и людей пожилого возраста, при плохом питании и недостатке жидкости. К числу других факторов, повышающих риск возникновения пролежней, относятся:
- Ухудшение чувствительности вследствие неврологических заболеваний, повреждений спинного мозга и т. д. При таких состояниях пациенты не ощущают боли и дискомфорта, свидетельствующих о сдавлении мягких тканей. Пролежни у пациентов с параличами склонны к затяжному, упорному течению и могут возникать даже в нетипичных местах (например, вследствие давления края обуви).
- Потеря веса и мышечная атрофия. Мышцы и жировая ткань являются естественными прослойками между костными выступами и кожей. При их уменьшении кожа при давлении подвергается увеличенным нагрузкам. Поэтому пролежни часто образуются у истощенных больных.
- Слишком влажная или слишком сухая кожа. Кожа становится сухой при повышении температуры, а влажной – при усиленном потоотделении, которое может быть обусловлено как болезнью, так и чрезмерным перегревом больного (слишком теплое одеяло, слишком высокая температура в помещении).
- Недержание мочи или кала. У пациентов, не контролирующих свой мочевой пузырь, кожа часто бывает влажной, что делает ее более уязвимой к образованию пролежней. А бактерии, присутствующие в каловых массах, могут способствовать инфицированию пролежней и становиться причиной развития тяжелых местных осложнений.
- Заболевания, вызывающие нарушения кровообращения (сахарный диабет, облитерирующий эндартериит, острая окклюзия сосудов, облитерирующий атеросклероз).
- Мышечные спазмы. При непроизвольных движениях кожа постоянно страдает от трения о простыни, одежду и другие поверхности.
- Нарушения сознания. Пациенты не могут адекватно оценивать свое состояние и воздерживаться от действий, провоцирующих образование пролежней или выполнять действия, препятствующие их появлению.
Классификация
В современной гнойной хирургии наибольшей популярностью пользуется классификация пролежней с учетом степени тяжести:
- I стадия пролежня. Целостность кожных покровов не нарушена. Отмечается покраснение, цианотичность или багровый оттенок кожи. Кожа может выглядеть раздраженной. Иногда пациенты жалуются на болезненность или повышенную чувствительность в области формирующегося пролежня.
- II стадия пролежня. Есть поверхностная рана с повреждением эпидермиса и части дермы. Пролежень может представлять собой пузырь с жидкостью или красно-розовую, отечную, напоминающую язву рану.
- III стадия пролежня. Некроз распространяется на всю глубину дермы и захватывает подкожную жировую клетчатку. При этом фасция и подлежащие органы и ткани остаются интактными. Визуально выявляется пролежень в виде кратерообразной раны с дном из желтоватой омертвевшей ткани.
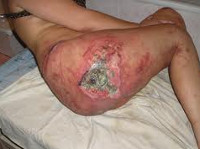
- IV стадия пролежня. Обширный, глубокий пролежень. Некротические процессы распространяются на сухожилия, мышцы и кости, которые могут выстоять в ране. Дно пролежня заполнено омертвевшей темной тканью.
Кроме того, существует классификация пролежней с учетом размера поражения: небольшой пролежень (диаметром до 5 см), средний пролежень (от 5 до 10 см), большой пролежень (от 10 до 15 см) и гигантский пролежень (более 15 см). Отдельно выделяют свищевую форму пролежней, при которой в мягких тканях имеется большая полость, сообщающаяся с наружной средой через небольшое отверстие на коже (свищ). Полость может находиться на значительном расстоянии от ранки. При этом отделяемое «проходит» через свищевой ход, нередко – изогнутый, тонкий и извилистый. При свищевой форме пролежней часто наблюдается остеомиелит подлежащей кости.
Симптомы пролежня
У пациентов, лежащих на спине, участки некроза чаще всего образуются в области крестца. Возможно также развитие пролежней в области лопаток, пяток и затылка. При положении в постели на боку пролежни возникают в области большого вертела бедренной кости, ушных раковин, висков, наружной поверхности плеча, колена и голеностопного сустава. Если больной лежит на животе, пролежень может образоваться в области крыльев подвздошных костей и по передней поверхности коленных суставов. У людей, пользующихся инвалидным креслом, пролежни наиболее часто возникают в области крестца, ягодиц, позвоночника, лопаток, а также задней поверхности рук и ног – в местах, где конечности опираются о кресло.
Вначале появляется покраснение или синюшность. Возможны неприятные ощущения и повышенная чувствительность в зоне поражения. В последующем формируются пузыри, при их вскрытии образуются поверхностные раны. Раны постепенно углубляются, становятся кратерообразными, появляется гнойное отделяемое. На дне раны образуется вначале желтоватые, а затем темные участки некроза.
Осложнения
Самым тяжелым осложнением пролежня является сепсис – опасное для жизни состояние, при котором бактерии с током крови распространяются по организму, что может стать причиной полиорганной недостаточности и смерти больного. Кроме того, пролежень может привести к развитию флегмоны, гнойного артрита, контактного остеомиелита подлежащей кости и раневого миаза (инфектации раны личинками насекомых). При расплавлении стенок сосудов возможно арозивное кровотечение. В отдельных случаях в области хронического, длительно незаживающего пролежня может развиться рак кожи.
Диагностика
Диагноз пролежня выставляется гнойным хирургом, травматологом или другим врачом, осуществляющим ведение больного, на основании типичной клинической картины и локализации повреждения. Специальные методы диагностики не требуются. Следует учитывать, что на начальных стадиях пролежни нередко бывают безболезненными или практически безболезненными, поэтому всех ослабленных, малоподвижных пациентов необходимо регулярно осматривать, уделяя особое внимание «зонам риска» — местам прилегания костных выступов. При нагноении пролежня может потребоваться забор материала для определения возбудителя и определения его устойчивости к различным антибиотикам. В отдельных случаях необходима дифференциальная диагностика пролежня с раком кожи. Диагноз уточняется на основании биопсии.
Лечение пролежня
Лечение всех поражений, даже небольших и поверхностных, должно проводиться с участием врача. Самолечение недопустимо, поскольку при таком подходе возможно дальнейшее прогрессирование пролежня и развитие тяжелых осложнений. К числу основных принципов лечения пролежней относится вВосстановление кровотока в поврежденной области, мероприятия, способствующие отторжению некротических масс и заживлению раны.
Для восстановления кровотока в области пролежня принимают специальные меры профилактики, о которых будет рассказано ниже. Для стимуляции отторжения некротических масс используют специальные лекарственные препараты (клостридиопептидаза + хлорамфеникол). При необходимости в ходе первичной обработки участки некроза удаляют с помощью специальных инструментов.
После того, как рана будет полностью очищена от некротических тканей, проводят перевязки с альгинатами (специальный порошок или салфетки для заполнения ран), накладывают гидроколлоидные повязки и повязки с ранозаживляющими препаратами. При осложнении пролежня бактериальной инфекцией применяют местные антисептические и антибактериальные средства. Пожилым пациентам и больным с тяжелыми пролежнями проводят антибиотикотерапию. Если после пролежня образовался обширный дефект, может потребоваться кожная пластика.
Прогноз и профилактика
Прогноз определяется тяжестью пролежня и характером основной патологии. Профилактика включает следующие мероприятия:
- Ежедневная проверка кожи является обязательной процедурой, которая должна проводиться при уходе за всеми тяжелыми больными и инвалидами. Необходимо обращать особое внимание на области костных выступов и зоны риска развития пролежней.
- Для профилактики пролежней следует каждые 2-3 часа менять положение больного в постели, использовать специальные приспособления (надувные круги и т. д.) и противопролежневые матрасы. Все перемещения пациента должны проводиться с максимальной осторожностью, так, чтобы не допустить трения или растяжения кожи.
- Нужно использовать мягкое постельное белье и одежду из натуральных материалов. Желательно, чтобы на одежде не было пуговиц, застежек и других элементов, способных создать очаг повышенного давления на кожу.
- Необходимо поддерживать в помещении комфортную температуру – не слишком низкую, чтобы больной не простудился, и не слишком высокую, чтобы избежать излишнего потоотделения и образования опрелостей, которые в последующем могут превратиться в пролежни.
- Постельное белье должно своевременно меняться, быть сухим и чистым. При необходимости следует использовать специальные гигиенические средства (впитывающие пеленки, памперсы, прокладки и т. д.).
Кожа лежачих больных становится тонкой и очень уязвимой к повреждениям, поэтому уход за ней должен быть бережным, деликатным. Нежелательно использовать сильнопахнущие и спиртосодержащие косметические средства, которые могут вызвать аллергию и раздражение кожи. Предпочтительно применять специальные щадящие гигиенические средства. Нужно следить за тем, чтобы кожа пациента всегда оставалась сухой и чистой: протирать его мягким полотенцем при повышенном потоотделении, максимально быстро удалять с кожи естественные выделения (кал, мочу), проводить гигиену интимных зон после каждой дефекации и мочеиспускания.
Смену постельного белья необходимо выполнять с использованием специальных приемов, переворачивая больного и перекатывая его на чистые простыни, но ни в коем случае не выдергивая из-под него белье. Следует также стимулировать пациента к движению и следить за тем, чтобы его питание было умеренным, сбалансированным, богатым минеральными веществами и витаминами, но относительно некалорийным, поскольку из-за малой подвижности количество необходимых калорий в таких случаях уменьшается.
Источник
Пролежни: причины, факторы риска, профилактика
Пролежни — это повреждения кожи и находящихся под ней тканей из-за длительного неправильного давления на определенный участок.
Чаще всего развиваются на тех частях тела, где кожа покрывает близлежащие кости. Таких как: пятки, лодыжки, бедра и копчик.
Риск развития пролежней значительно выше у людей с заболеваниями, приводящими к низкой подвижности.
Пролежни могут появиться в течение нескольких часов или дней, если состояние человека вынуждает его проводить большую часть времени в постели, на кресле или ограничивает его способность менять позу.
Важно учесть, что пролежни могут возникнуть как у лежачих, так и у сидящих пациентов.
При правильном лечении язвы заживают, но некоторые никогда не проходят полностью.
Развитие пролежней
Предвестниками пролежней являются следующие признаки:
- Необычные изменения цвета или текстуры кожи (покраснения, побеления, синеватость, неровности)
- Припухлость
- Гной или влага на коже
- Появление участка кожи, который на ощупь холоднее или теплее, чем другие участки.
- Болезненные участки кожи
Пролежни делятся на разные стадии, в зависимости от глубины, серьезности и других характеристик. Степень повреждения кожи и тканей варьируется от покрасневшей неповрежденной кожи до глубокого повреждения мышц и костей.
Когда обратиться к врачу с пролежнями
Если появились симптомы пролежней, следует изменить позу, чтобы уменьшить давление на эту область. Если в течение 24-48 часов улучшения не произошло, необходимо обратиться к врачу.
Немедленно обратиться за медицинской помощью нужно при появлении признаков инфекции, таких как:
- высокая температура
- выделения из пролежней
- язвы с неприятным запахом
- сильное покраснение и припухлость
- область с повреждением становится горячей
Консультация по вопросам лечения пролежней
Распространенные места возникновения пролежней
У людей, которые пользуются инвалидными колясками, пролежни часто возникают на коже в следующих местах:
- Копчик или ягодицы
- Лопатки и позвоночник
- Задняя часть рук и ног, где они упираются в стул
У пациентов, которым приходится длительно оставаться в постели, пролежни могут возникать на:
- Задней и боковых поверхностях головы
- Лопатках
- Бедрах, пояснице или копчике
- Пятках, щиколотках и коже под коленями
Причины возникновения пролежней
Три основных фактора, способствующих пролежням:
1. Давление
Постоянное давление на любую часть тела может уменьшить приток крови к тканям. Кровоток необходим для доставки кислорода и других питательных веществ. Без них кожа и близлежащие ткани повреждаются, и в конечном итоге могут погибнуть. У людей с ограниченной подвижностью такое давление возникает в областях, которые не покрыты мышцами или жиром и лежат над костями.
2. Трение
Возникает, когда кожа трется об одежду или постельное белье. Трение может сделать хрупкую кожу более уязвимой для травм, особенно если кожа влажная.
3. Сдвиг
Возникает, когда две поверхности двигаются в противоположном направлении. Например, пациента перемещали без использования специальных средств, или он соскользнул вниз при поднятом изголовье кровати. Когда копчик движется вниз, кожа над костью может оставаться на месте, растягиваясь в противоположном направлении.
Факторы риска развития пролежней
Риск развития пролежней выше, если пациенту трудно двигаться, и он не может легко изменить положение тела.
Факторы риска включают:
- Неподвижность: она может быть связана с тяжелым заболеванием, травмой спинного мозга, инсультом и другими причинами.
- Недержание мочи: кожа становится более уязвимой при длительном контакте с мочой и калом.
- Нарушения чувствительности: травмы спинного мозга, неврологические расстройства и другие состояния могут привести к потере чувствительности. Неспособность ощущать боль или дискомфорт может привести к тому, что пациент не замечает первые признаки и не меняет позу.
- Плохое питание и недостаток жидкости: для поддержания здоровья кожи и предотвращения повреждения тканей нам требуется достаточное количество жидкости, калорий, белков, витаминов и минералов в ежедневном рационе.
- Заболевания, влияющие на кровоток: проблемы со здоровьем, которые могут повлиять на кровоток, такие как диабет и сосудистые заболевания, могут увеличить риск развития пролежней.
Осложнения пролежней
Осложнения пролежней, в том числе опасные для жизни, включают:
- Воспаление подкожной жировой клетчатки: в медицинском понимании целлюлит — это инфекция кожи и связанных с ней мягких тканей. При этом состоянии отмечается жар, покраснение и отек пораженного участка. Пациенты с поражением нервов часто не чувствуют боли в области, пораженной целлюлитом.
- Костные и суставные инфекции: инфекция от пролежня может проникнуть в суставы и кости. Инфекции суставов (септический артрит) могут повредить хрящи и ткани. Костные инфекции (остеомиелит) могут нарушить функцию суставов и конечностей.
- Рак: долговременные незаживающие раны (язвы Марджолена) могут перерасти в плоскоклеточный рак.
- Сепсис: в редких случаях кожные язвы приводят к сепсису.
Подробнее о лечении пролежней: Лечение пролежней в клинике Альмадея
Профилактика пролежней
Чтобы избежать нагрузки на кожу следует часто менять положение тела.
Также помогает тщательный уход за кожей, правильное питание, потребление жидкости, отказ от курения, управление стрессом и ежедневные упражнения.
Для профилактики пролежней у лежачих пациентов могут помочь специальные противопролежневые подушки или матрас.
Не следует подкладывать под кожу так называемый «бублик», т.к. он может сосредоточить давление на окружающие ткани и образование пролежней усилится.
Уход за лежачим больным для профилактики пролежней
- Следует менять положение тела примерно раз в час. Если пациент не может делать этого сам, ухаживающие должны переворачивать или пересаживать его, либо менять положение конечностей.
- Если у пациента достаточно силы в верхней части тела, можно делать отжимания в инвалидной коляске — поднимать тело с сиденья, нажимая на подлокотники.
- Есть специальные инвалидные коляски, которые можно наклонять, это уменьшает давление.
- Нужно отрегулировать высоту кровати. Если изголовье кровати можно регулировать, то лучше не поднимать его выше 30 градусов. Это помогает предотвратить сдвиг тканей из-за скольжения.
- Необходимо научиться правильному перемещению пациента в домашних условиях. Этому учат на бесплатных школах пациентов. Есть и обучающие ролики в интернете.
Уход за кожей для профилактики пролежней:
- Кожа должна быть чистой и сухой, лучше ее мыть мягким очищающим средством, а потом сушить. Это ограничит воздействие влаги, мочи и стула на кожу.
- Кожа не должна быть ни слишком сухой, ни слишком влажной. Нужно учесть, что кожа малоподвижного человека более сухая, менее эластичная и требует крайне бережного отношения. Для ухода за кожей лучше всего использовать специальные кремы для кожи лежачих пациентов или детские.
- Защита кожи. Рекомендуется частая смена постельного белья и одежды. Также нужно следить, чтобы пуговицы на одежде и складки на постельном белье не раздражали кожу.
- Чтобы не пропустить пролежень, кожу нужно ежедневно осматривать.
В команде нашей клиники работают высококлассные врачи и специалисты по реабилитации, которые любят свою работу.
Напишите нам и мы проконсультируем вас по вопросам лечения пролежней.
Источник