- При переломе грудины оптимальным способом местной анестезии является
- При переломе грудины оптимальным способом местной анестезии является
- Перелом грудины
- МКБ-10
- Общие сведения
- Причины
- Патогенез
- Симптомы перелома грудины
- Осложнения
- Диагностика
- Лечение перелома грудины
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Переломы ребра (ребер), грудины, лопатки у детей
- Общая информация
- Краткое описание
- Автоматизация клиники: быстро и недорого!
- Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
- Классификация
- Диагностика (амбулатория)
- Диагностика (стационар)
- Дифференциальный диагноз
- Лечение
- Лечение (амбулатория)
- Лечение (скорая помощь)
- Лечение (стационар)
- Медицинская реабилитация
При переломе грудины оптимальным способом местной анестезии является
Переломы грудины — другое редкое повреждение после тупой травмы груди. Классическим механизмом повреждения продолжает быть прямой удар в грудину нефиксированного водителя рулевой колонкой автомобиля при резком аварийном торможении. Еще неясно, повлияло ли широкое распространение подушек безопасности на частоту этих переломов. Иногда переломы грудины бывают после падения или другого прямого воздействия на грудь. Большинство переломов грудины вовлекает верхнюю или среднюю часть кости.
Переломы грудины после автоаварий сочетаются с другими значительными грудными и внегрудными повреждениями у 50-60% пациентов. Следовательно, подобно переломам лопатки, переломы грудины должны расцениваться как признак тяжелых множественных повреждений, пока не будет доказано обратное. Они включают переломы ребер у 40% пациентов, переломы длинных костей у 25% и черепно-мозговые травмы у 18%.
Могут развиться сердечные аритмии, но связь между переломами грудины и тупым повреждением миокарда оказалось непостоянной. Клинические проявления перелома грудины по существу включают боль в передних отделах груди, болезненность, кровоподтек, отек, пальпируемую деформацию и подвижность отломков при дыхании. Первичное лечение пациентов с переломами грудины должно сосредоточиться на сочетанных повреждениях. Необходимо выполнить ЭКГ, особенно у пациентов старше 40 лет.
У большинства пациентов со значительной травмой передней грудной стенки будет кратковременная правожелудочковая дисфункция, но потребность в продолжающемся кардиологическом контроле основывается на сочетанных повреждениях и кардиальном статусе, а не на наличии перелома грудины. При изолированных переломах грудины и нормальных результатах обследования в отделении неотложной помощи госпитализация не требуется. Специфическое лечение перелома грудины состоит в обезболивании и предотвращении движений. Иногда у пациентов с сильной болью и выраженным смещением отломков показана открытая репозиция и внутренняя фиксация переломов грудины.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
При переломе грудины оптимальным способом местной анестезии является
Сдавления грудной клетки возможны при авариях на производстве, автомобильных травмах и других ситуациях. Диагноз ставится на основании признаков так называемой травматической асфиксии: голова, лицо и грудная клетка пострадавшего приобретают багрово-фиолетовую окраску с резко выраженной нижней границей. На коже и видимых слизистых наблюдаются петехиаль-ные высыпания.
Неотложная помощь при сдавлении грудной клетки. Купирование болевого синдрома. Кисло-родотерапия. Симптоматическая терапия. Срочная госпитализация в хирургический стационар.
Переломы ребер бывают при ударе, падении, сжатии грудной клетки и можут быть одиночными и множественными, со смещением или без него. При смещении возможны осложнения в виде повреждения межреберных сосудов и нервов, плевры и легкого, с образованием различных видов пневмоторакса, гемоторакса, подкожной эмфиземы.
Диагностика перелома ребер строится на анамнезе, локализованном болевом синдроме, взаимосвязанном с дыханием, движениями грудной клетки, кашлем. К достоверным признакам перелома ребер относятся наличие патологической недвижности отломков ребер, крепитация костных фрагментов и деформация грудной клетки (при множественных переломах). При множественных переломах может развиться шоковое состояние с признаками ОДН I—III стадии (см. тему ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ).
Ведущим дополнительным методом диагностики переломов ребер является рентгенография грудной клетки.
Неотложная помощь при переломе ребер. Проводится межреберная новокаиновая или спирт-новокаиновая блокада в месте перелома. Кислородоте-рапия. При наличии признаков шока — противошоковая терапия (см. главу 8. ШОКОВЫЕ СОСТОЯНИЯ). Срочная госпитализация в хирургическое отделение.
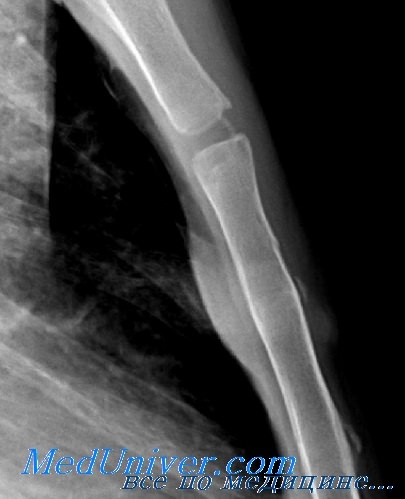
Перелом грудины обычно бывает на границе ее тела и рукоятки или мечевидного отростка. Возникает типичная локализованная боль, связанная с дыханием. Дифференциальная диагностика производится, в первую очередь, с ИБС.
Неотложная помощь при переломе грудины: обезболивание производится в/м или в/в введением 2—4 мл 50% р-ра анальгина. При сильных болях показана новокаиновая или спирт-новокаиновая блокада в месте перелома. Консультация хирурга.
Источник
Перелом грудины
Перелом грудины — это нарушение целостности грудины. Сопровождается локальным отеком, кровоподтеками, интенсивной болью, усиливающейся при дыхании. Смещенные отломки грудины могут повредить плевру и легкие, что приводит к развитию пневмо- и гемоторакса. Диагностика переломов грудины основывается на жалобах, результатах осмотра и рентгенологических данных. Лечение состоит в фиксации места перелома сроком на 14 дней. При переломах грудины со смещением и многооскольчатых переломах производится репозиция отломков и их фиксация винтами.
МКБ-10
Общие сведения
Перелом грудины встречается редко, составляет около 5% от общего количества закрытых травматических поражений грудной клетки. Может быть изолированным или встречаться в составе сочетанных травм груди. В последнем случае сопряжен с достаточно высокой летальностью (от 25 до 45%) из-за сопутствующих травм внутренних органов и тяжелых нарушений дыхания. Для пациентов детского возраста подобные переломы нехарактерны, поскольку их грудная клетка очень эластична.
Причины
Как правило, повреждение грудной клетки с переломом грудины возникает в результате дорожно-транспортного происшествия (при ударе грудью о рулевую колонку), сильного прямого удара в грудь или сдавления грудной клетки между деформированными частями автомобиля и сочетается с множественными переломами ребер. Реже травма становится следствием резкого перерастяжения при форсированном разгибании или разгибании корпуса.
Патогенез
Грудина – плоская вытянутая кость, расположенная по передней поверхности грудной клетки. Своими верхнебоковыми отделами она соединяется с ключицами. По бокам к грудине прикрепляются хрящевые части ребер. Соединение с хрящами, играющими роль амортизаторов, обеспечивает достаточную подвижность грудины, поэтому для возникновения перелома требуется приложение значительной травмирующей силы.
Наиболее распространенными локализациями переломов являются зона соединения тела и рукоятки грудины, а также область прикрепления четвертого ребра. При сдавлении перекатывающимся колесом автомобиля или движущимся прессом на производстве могут развиваться Z-образные переломы. Повреждения могут сопровождаться или не сопровождаться смещением отломков. При переломе со смещением центральная часть грудины вдавливается внутрь.
Симптомы перелома грудины
Пациент жалуется на боль в месте повреждения. При дыхании боль усиливается, поэтому больной старается делать поверхностные вдохи. В области перелома выявляются отек и кровоизлияния различной степени выраженности. Пальпация болезненна, иногда во время ощупывания удается прощупать отломки грудины. При смещении костных фрагментов может обнаруживаться видимая деформация по передней поверхности грудной клетки. Западение отломков грудины на вдохе выявляется очень редко, обычно – при многооскольчатых переломах.
При переломе грудины без смещения отломков боли могут быть выражены относительно слабо, особенно если травма сопровождается множественными переломами ребер, определяющими основную клиническую симптоматику. При изолированных повреждениях грудины состояние чаще удовлетворительное, значимые нарушения дыхания отсутствуют. При сочетанной травме состояние нередко тяжелое, возможен шок, выявляются выраженные дыхательные расстройства.
Осложнения
При переломе грудины с большим смещением отломков возможно повреждение органов грудной клетки. В результате повреждения плевры и легких может развиться гемоторакс (скопление крови) или пневмоторакс (скопление воздуха в грудной клетке). Достаточно распространенным осложнением такого перелома считается ушиб сердца. В отсутствие срочной медицинской помощи перечисленные осложнения представляют опасность для жизни больного.
Диагностика
Диагноз перелома грудины выставляется врачом-травматологом. Из-за незначительной распространенности повреждения и неинтенсивных болях при изолированных переломах без смещения иногда наблюдается позднее обращение за медицинской помощью, ошибки при диагностике. План обследования включает следующие мероприятия:
- Опрос. Повысить настороженность врача относительно возможного перелома грудины позволяет тщательно собранный анамнез с уточнением характерного механизма травматического воздействия.
- Внешний осмотр. При объективном обследовании обращают внимание на наличие и расположение кровоподтеков. Пальпируют грудину для выявления отломков и крепитации (костного хруста).
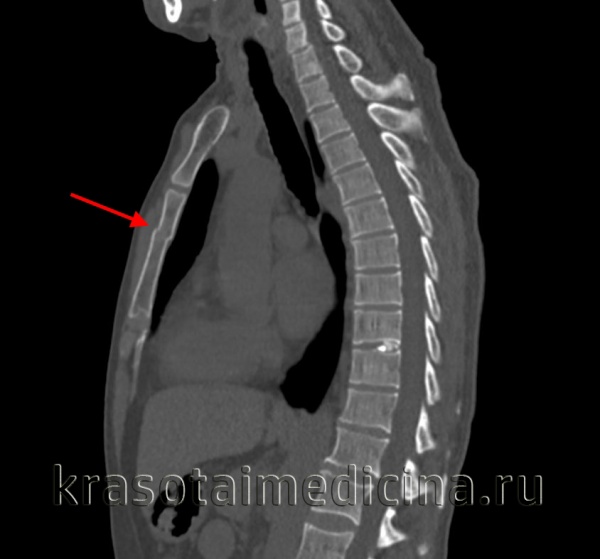
- Лучевые методики. Выполняют рентгенограммы грудины в прямой и боковой проекциях. В большинстве случаев наиболее информативен боковой снимок. При сомнительных результатах рентгенологического исследования дополнительно назначают КТ.
При сопутствующих тяжелых повреждениях ОГК показана консультация грудного хирурга. При выраженных дыхательных нарушениях, нестабильности гемодинамики, признаках шока требуется осмотр реаниматолога.
Лечение перелома грудины
Консервативная терапия
Лечение осуществляется в отделении травматологии и ортопедии. Производится местное обезболивание области перелома. Всем пациентам назначают болеутоляющие средства. Производят иммобилизацию:
- При переломе без смещения отломков место повреждения фиксируют широкой полосой липкого пластыря сроком на 2 недели.
- При переломе со смещением проводят репозицию отломков. Пациента укладывают на кровать со щитом. Между лопатками помещают специальный валик, благодаря которому тело больного находится в состоянии переразгибания. Мышцы тянут отломки грудины, и смещение постепенно устраняется.
Физиотерапевтические методы лечения включают кварц, УВЧ, дыхательную гимнастику для предупреждения застойных явлений в легких.
Хирургическое лечение
Оперативное лечение при переломах грудины требуется редко. В отдельных случаях (переломы с большим смещением отломков и многооскольчатые повреждения) осуществляется открытая фиксация фрагментов. Остеосинтез грудины проводят с использованием спиц, проволоки или специальных винтов.
Прогноз и профилактика
При изолированных повреждениях прогноз обычно благоприятный. Перелом грудины полностью срастается примерно за полтора месяца. При сочетанных травмах, многоскольчатых переломах и значительном смещении костных фрагментов исход определяется тяжестью сопутствующих повреждений органов грудной клетки. Профилактика включает мероприятия по предупреждению автодорожного и производственного травматизма.
Источник
Переломы ребра (ребер), грудины, лопатки у детей
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Общая информация
Краткое описание
Перелом ребра (ребер)— патологическое состояние, возникающее в ходе нарушения анатомической целостности ребра (ребер) [1].
Перелом грудины — патологическое состояние, возникающее в ходе нарушения анатомической целостности грудины [1].
Перелом лопатки— патологическое состояние, возникающее в ходе нарушения анатомической целостности лопатки [1].
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| S22.2 Перелом грудины S22.8 Перелом других отделов костной грудной клетки S22.9 Перелом неуточненного отдела костной грудной клетки S22.3 Перелом ребра (ребер) S42.1 Перелом лопатки: Акромиального отростка; Акромиона; Лопатки (тела) (суставной впадины) (шейки) | 78.11 | Применение внешнего фиксирующего устройства на кость лопатки, ключицы и грудной клетки (ребер и грудины) | |
| 78.51 | Внутренняя фиксация лопатки, ключицы и грудной клетки (ребер и грудины) без вправления перелома | ||
| 79.09 | Закрытая репозиция костных отломков другой уточненной кости без внутренней фиксации | ||
| 79.29 | Открытая репозиция костных обломков другой уточненной кости без внутренней фиксации | ||
| 79.39 | Открытая репозиция костных обломков другой уточненной кости с внутренней фиксацией | ||
| 79.391 | Открытая репозиция костных отломков другой уточненной кости с внутренней фиксацией блокирующим экстрамедуллярным имплантом | ||
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи скорой помощи, врачи общей практики, педиатры, травматологи, ортопеды, детские хирурги, хирурги, реабилитологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1]
Повреждения бывают:
· Закрытые;
· Открытые;
· Со смещением;
· Без смещения.
Переломы лопатки:
· Тела;
· Перелом шейки;
· Перелом акромиона;
· Перелом плечевого отростка;
· Перелом клювовидного отростка.
Переломы тела лопатки по линии излома:
· Продольный;
· Поперечный.
Переломы ребер:
· Трещина ребра;
· Поднадкостничный перелом ребра;
· Полный перелом ребра;
· Односторонние;
· Двусторонние;
· Единичные;
· Множественные;
· «Окончатые» (перелом одного ребра в 2х местах).
Переломы грудины:
· Рукоятки;
· Тела.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ 1-3]
Диагностические критерии
Жалобы:
· боли в месте перелома;
· боли усиливаются при кашле и глубоком дыхании (при переломах ребра (ребер), грудины);
· нарушение функции дыхания (при переломах ребра (ребер), грудины).
Анамнез: наличие травмы.
Физикальное обследование:
При осмотре:
· Вынужденное положение конечности (при переломе лопатки);
· Вынужденное положение тела (при переломах ребра (ребер), грудин);
· Отек в месте перелома;
· Деформация;
· Кровоизлияние в окружающие ткани;
· Уплощение надплечья (при переломах лопатки);
При пальпации:
· Болезненность, усиливающая при осевой нагрузке (при переломах лопатки);
· Болезненность, усиливающаяся при глубоком дыхании, кашле (при переломах ребра (ребер), грудины);
· Патологическая подвижность;
· Крепитация костных отломков;
· Пострадавший не может самостоятельно поднять руку (при переломах лопатки);
Лабораторные исследования: нет.
Инструментальные исследования:
· Рентгенографиялопатки(при переломах лопатки);
· Рентгенография грудины – боковая проекция (при переломах грудины);
· Рентгенография грудной клетки в 2х проекциях (при переломах ребра (ребер).
Диагностический алгоритм

Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ 3
Диагностические критерии на стационарном уровне
Жалобы:
· Боли в месте перелома;
· Боли усиливаются при кашле и глубоком дыхании (при переломах ребра (ребер), грудины);
· Нарушение функции дыхания (при переломах ребра (ребер), грудины).
Анамнез: наличие травмы.
Физикальное обследование:
При осмотре:
· Вынужденное положение конечности (при переломе лопатки);
· Вынужденное положение тела (при переломах ребра (ребер), грудин);
· Отек в месте перелома;
· Деформация;
· Кровоизлияние в окружающие ткани;
· Уплощение надплечья (при переломах лопатки);
При пальпации:
· Болезненность, усиливающая при осевой нагрузке (при переломах лопатки);
· Болезненность, усиливающаяся при глубоком дыхании, кашле (при переломах ребра (ребер), грудины);
· Патологическая подвижность;
· Крепитация костных отломков;
· Пострадавший не может самостоятельно поднять руку (при переломах лопатки);
Лабораторные исследования: нет.
Инструментальные исследования:
· Рентгенография лопатки (при переломах лопатки);
· Рентгенография грудины – боковая проекция (при переломах грудины);
· Рентгенография органов грудной клетки в 2х проекциях (при переломах ребра (ребер)).
· Компьютерная томография — для уточнения сложности перелома;
· Магнитно-резонансная томография — для уточнения повреждения капсульно-связочного аппарата и сухожилий (при переломах лопатки и для определения наличия повреждений органов грудной клетки (при переломах ребра (ребер), грудины).
Диагностический алгоритм


Перечень основных диагностических мероприятий:
· Общий анализ крови;
· Общий анализ мочи;
· Рентгенографиялопатки, грудины в боковой проекции, грудной клетки в 2-х проекциях;
· Исследование кала на яйца гельминтов;
· Микрореакция детям старше 12 лет;
· Определение времени свертываемости длительности кровотечения;
· ЭКГ;
· Биохимический анализ крови;
· Определение группы крови и резус-фактора.
Перечень дополнительных диагностических мероприятий: нет.
Дифференциальный диагноз
Клинико-рентгенологическая картина достаточна для выставления диагноза.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Дифенгидрамин (Diphenhydramine) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Метамизол натрия (Metamizole) |
| Прокаин (Procaine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ 1-3]
Тактика лечения
При переломах без смещения костных отломков и при удовлетворительном состоянии костных фрагментов после одномоментной ручной репозиции проводится консервативное лечение в амбулаторных условиях. При неудовлетворительном стоянии отломков и вторичном смещении отломков пациента направляют на оперативное лечение в стационар.
Немедикаментозное лечение: нет.
Медикаментозное лечение
Перечень основных лекарственных средств: (имеющих 100% вероятность применения):
Обезболивание ненаркотическими и наркотическими анальгетиками:
· Метамизол натрия — 2,0 мл;
· Тримепередин — 1,0 мл;
· Трамадол 50мг/мл – 1,0 мл;
· Дифенгидрамин — 1,0 мл
Из расчета 0,1 мл на 1 год жизни ребенка.
Перечень дополнительных лекарственных средств: (менее 100% вероятности применения):
· кеторолак 30мг/мл – 1,0 мл (0,1 мл на 1 год жизни ребенка).
Из расчета 0,1 мл на 1 год жизни ребенка.
Таблица сравнения препаратов
Таблица 1. Лекарственные средства, применяемые при переломах ребра (ребер), грудины, лопатки (за исключением анестезиологического сопровождения):
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Местноанестезирующие препараты: | ||||
| 1 | Прокаин | Раствор для инъекций — 0,25%,0,5%, 1%, 2%. Не более 15 мг/кг массы тела. | 1 раз при поступлении пациента в стационар | В |
| Опиоидные анальгетики | ||||
| 2 | Тримеперидин | Вводят в/в, в/м, п/к 1 мл при необходимости можно повторить через 12-24ч. Дозировка для детей: 0.1 — 0.5 мг/кг массы тела | 1-3 сут. | В |
| 3 | Трамадол | 50 мг – 1 мл из расчета 0,1 мл на 1 год жизни ребенка. вводится в/в, в/м, п/к из расчета детя до 12 лет — 1-2мг/кг массы, старше 12 лет — 50-100мг. | 1-3 сут. | А |
| Ненаркотические анальгетики | ||||
| 4 | Метамизол натрия | 2,0 мл из расчета 0,1 мл на 1 год жизни ребенка | 1-5 дней | С |
| 5 | Дифенгидрамин | 1,0 мл из расчета 0,1 мл на 1 год жизни ребенка | 1-5 дней | С |
| Нестероидные противовоспалительные средства | ||||
| 6 | Кеторолак | Вводится в/м 10-30 мг. | 1-5 дней | B |
Другие виды лечения:
· наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс, ортез);
· необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности.
Показания для консультации специалистов: нет.
Профилактические мероприятия:
· обезболивание;
· транспортная иммобилизация.
Мониторинг состояния пациента**: (карта наблюдения за пациентом, индивидуальная карта наблюдения пациента, индивидуальный план действий);
| Дата посещения | Диагноз | Манипуляции | Осложнения |
| 04.04.2016 (образец) | Перелом грудины (образец) | Транспортировка в вынужденном положении (образец) | Нет (образец) |
Индикаторы эффективности лечения:
· уменьшение болевого симптома;
· возможность транспортировки больного.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ 1
Диагностические мероприятия:
· Оценка тяжести состояния больного.
Медикаментозное лечение
Обезболивание ненаркотическими и наркотическими анальгетиками:
· Метамизол натрия — 2,0 мл;
· Дифенгидрамин — 1,0 мл;
· Кетопрофен – 2,0 мл;
· Промедол
Из расчета 0,1 мл на 1 год жизни ребенка.
· Иммобилизация конечности в физиологическом положении
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ 2
Тактика лечения
Немедикаментозное лечение:
Режим в зависимости от тяжести состояния:
· Режим 1 — постельный режим;
· Диета – 15.
Медикаментозное лечение
Перечень основных лекарственных средств: (имеющих 100% вероятность применения):
Обезболивание ненаркотическими и наркотическими анальгетиками:
· метамизол натрия — 2,0 мл;
· тримепередин — 1,0 мл;
· трамадол – 1,0мл;
· дифенгидрамин — 1,0 мл.
Из расчета 0,1 мл на 1 год жизни ребенка.
Перечень дополнительных лекарственных средств: (менее 100% вероятности применения):
· кеторолак 30мг/мл – 1,0 мл (0,1 мл на 1 год жизни ребенка).
Таблица сравнения препаратов:
Таблица 2. Лекарственные средства, применяемые при переломах ребра (ребер), грудины, лопатки (за исключением анестезиологического сопровождения):
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Местноанестезирующие препараты: | ||||
| 1 | Прокаин | Не более 15 мг/кг массы тела. | 1 раз при поступлении пациента в стационар | В |
| Опиоидные анальгетики | ||||
| 2 | Тримеперидин | Вводят в/в, в/м, п/к 1 мл при необходимости можно повторить через 12-24ч. Дозировка для детей: 0.1 — 0.5 мг/кг массы тела | 1-3 сут. | В |
| 3 | Трамадол | 50 мг – 1 мл из расчета 0,1 мл на 1 год жизни ребенка. вводится в/в, в/м, п/к из расчета детя до 12 лет — 1-2мг/кг массы, старше 12 лет — 50-100мг. | 1-3 сут. | А |
| Ненаркотические анальгетики | ||||
| 4 | Метамизол натрия | 2,0 мл из расчета 0,1 мл на 1 год жизни ребенка | 1-5 дней | С |
| 5 | Дифенгидрамин | 1,0 мл из расчета 0,1 мл на 1 год жизни ребенка | 1-5 дней | С |
| Нестероидные противовоспалительные средства | ||||
| 6 | Кеторолак | Вводится в/м 10-30 мг. | 1-5 дней | B |
Хирургическое вмешательство с антибиотикопрофилактикой, по показаниям, согласно приложения 1 к настоящему КП см. приложение 1:
Для профилактики послеоперационных воспалительных процессов применяются антибактериальные препараты. Антибиотикопрофилактика проводится перед операцией и продлевается на 5-7 дней.
· Цефазолин 1гр;
· Цефуроксим 750мг;
· Цефтриаксон 500 мг
из расчета 50 – 70 мг на кг веса.
Таблица сравнения препаратов:
Таблица 3. Лекарственные средства, применяемые при оперативном лечении переломов ребра (ребер), грудины, лопатки (за исключением анестезиологического сопровождения):
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Антибиотики | ||||
| 1 | Цефазолин | детям от 1 месяца и старше – 25-50 мг / кг / сутки, при тяжелых инфекциях — 100 мг / кг / сутки. | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более — дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции. | A |
| 2 | Цефуроксим | Дети с массой тела менее 40 кг: 30-100 мг/кг/сутки. | Вводится в/м, в/в за 30¬-60 минут до операции, при необходимости — повторное введение через 8 и 16 часов | А |
| 3 | Цефтриаксон | Дети старше 12 лет — 1-2 за 30-90 мин до операции, до 12 лет — 30-50 мг/кг | 1 раз за 30-60 минут до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин. | А |
− Другие виды лечения:
· Физиолечение;
· ЛФК;
− магнитотерапия (курс лечения составляет 5-10 процедур);
− УВЧ-терапия (курс лечения составляет 5-10 процедур);
− УФО-терапия (курс лечения составляет 5-10 процедур);
− лазеротерапия (курс лечения составляет 5-10 процедур);
Показания для консультации специалистов:
· консультация нейрохирурга – при повреждении нерва и сочетанной травме головного мозга;
· консультация хирурга – при сочетанной травме живота;
· консультация ангиохирурга – при сопутствующем повреждении сосудов;
· консультация уролога – при повреждении органов мочеполовой системы;
· консультация педиатра – при наличии сопутствующих заболеваний педиатрического профиля;
· консультация эндокринолога – при наличии сахарного диабета и зоба.
· консультация кардиохирурга – при повреждении перикарда, сердце.
Показания для перевода в отделение интенсивной терапии и реанимации:
· Угнетение сознания;
· Резкое нарушение жизненно важных функций (ЖВФ): гемодинамики, дыхания, глотания, вне зависимости от состояния сознания;
· Некупируемый эпилептический статус или повторные судорожные припадки
Индикаторы эффективности лечения.
· Устранение боли;
· Анатомическое сопоставление костных отломков ребра (ребер), грудины, лопатки.
Медицинская реабилитация
1. Название этапа медицинской реабилитации: ВТОРОЙ ЭТАП «РЕАБИЛИТАЦИЯ A» ПРОФИЛЬ «ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ» (ДЕТСКАЯ)
2. Цель реабилитации: полное или частичное восстановление нарушенных и (или) компенсация утраченных функций пораженного органа или системы; предупреждение, ранняя диагностика и коррекция возможных нарушений функций поврежденных органов или систем организма; предупреждение и снижение степени возможной инвалидности; улучшение качества жизни; сохранение работоспособности пациента; социальная интеграция пациента в общество.
3. Показания для медицинской реабилитации: в соответствии с международными критериями согласно Стандарту организации оказания медицинской реабилитации населению Республики Казахстан, утвержденной приказом Министра здравоохранения Республики Казахстан от 27.12.2014 года №759
| №п/п | Нозологическая форма (код по МКБ-Х) | Международные критерии (степень нарушения био-социальных функций и (или) степень тяжести заболевания) |
| 1 | После переломов костей конечностей: S22.2; S22.8; S22.9; S22.3; S42.1 | Индекс Barthel> 45 баллов. MRC- scale – от 2-3 баллов Индекс Карновского –40-60 баллов Гониометрия – менее 30% от нормы |
4. Противопоказания к медицинской реабилитации:
· часто повторяющиеся или обильные кровотечения различного происхождения, выраженная анемия с уровнем гемоглобина менее 80 г/л);
· частые генерализованные судороги различной этиологии;
· острые инфекционные заболевания до периода выздоровления;
· активная стадия всех форм туберкулеза (A 15.0–1; A 15.5; A 15.7–9);
· недостаточность функции дыхания более III степени (за исключением отделения пульмонологической реабилитации);
· фебрильная лихорадка или субфебрильная лихорадка неизвестного происхождения;
· наличие сложных сопутствующих заболеваний;
· заболевания в стадии декомпенсации, а именно, некорректируемые метаболические болезни (сахарный диабет, микседема, тиреотоксикоз и другие), функциональная недостаточность печени, поджелудочной железы III степени;
· заболевания, передающие половым путем (сифилис, гонорея, трихомоноз и другие);
· гнойные болезни кожи, заразные болезни кожи (чесотка, грибковые заболевания и другие);
· психологические заболевания с десоциализацией личности (F 00; F 02; F 03; F 05; F 10–F 29; F 60; F 63; F 65; F 72–F 73);
· осложненные нарушения ритма сердца, СН согласно IV ФК по классификации NYHA;
· различные гнойные (легочные) заболевания, при значительной интоксикации (J 85; J 86);
· острый остеомиелит;
· острый тромбоз глубоких вен;
· при наличии иных сопутствующих заболеваний, которые препятствуют активному участию в программе по реабилитации в течение 2-3 часов в день;
· резко выраженные необратимые нарушения опорно-двигательного аппарата при утрате способностей к самообслуживанию и передвижению;
· активность ревматического процесса 2 степени и выше, наличие гормональной терапии;
· нарушение функций тазовых органов;
· наличие послеоперационных гнойных осложнений;
· анкилозы и стойкие необратимые контрактуры.
5. Объемы медицинской реабилитации, предоставляемые в течение 10 рабочих дней:
5.1 Основные:
· лечебная физическая культура: активная кинезитерапия — 15 процедур; пассивная кинезотерапия, — 15 процедур; дифференцированный массаж — 10 процедур; механотерапия — 10 процедур;
· физиотерапия (не более 3 видов процедур в течение курса, согласно таблицы совместимости процедур): теплолечение (парафино- и озокеритолечение, пакетная тепло, грязелечение) — 10 процедур; светолечение (ультрафиолетовое и инфракрасное облучение, облучение поляризованным светом, лазерное воздействие) — 10 процедур; электролечение — 10 процедур; гидротерапия (ванны, души) — 10 процедур; магнитотерапия — 10 процедур; ультразвуковая терапия/ударно-волновая терапия — 10 процедур; вытяжение позвоночника — 10 процедур; лифодренаж — 10 процедур; рефлексотерапия (корпоральная акупунктура, магнитопунктура, лазеропунктура, вакуумпунктура) — 10 процедур;
· диетотерапия;
· артромот-терапия — 10 процедур.
5.2 Дополнительные:
· занятия по психотерапии (музыко-, арт — терапия) с целью выработки установки на активное участие в реабилитационном процессе, формирование взаимоотношений в детском коллективе, повышение самооценки, тренировки и развития образовательных и учебных навыков;
· фитотерапия- 10 процедур;
· кислородный коктейль — 10 процедур;
· слим-система — 10 процедур;
· кинезиотейпирование -10 процедур;
· БОС-терапия — 10 процедур.
5.3 Продолжительность медицинской реабилитации в зависимости от нозологий:
| №п/п | Нозологическая форма (код по МКБ-Х) | Международные критерии (степень нарушения БСФ и (или) степень тяжести заболевания) | Продолжительность/сроки реабилитации |
| 1 | После переломов костей конечностей: S22.2; S22.8; S22.9; S22.3; S42.1 | Индекс Barthel> 45 баллов. MRC- scale- от 2-3 баллов Индекс Карновского — 40-60 баллов Гониометрия — менее 30% от нормы | 24 дня |
6.Диагностические мероприятия:
6.1 Основные мероприятия:
· осмотр врача по медицинской реабилитологии и восстановительному лечению (оценка ортопедического статуса);
· оценка выраженности клинико-функциональных нарушений в динамике;
· оценка двигательного стереотипа, его динамической и статической составляющей в динамике.
6.2 Дополнительные мероприятия:
· психологическое тестирование/психодиагностика.
7. Консультации специалистов (показания и цель):
· консультация кардиолога – при болях в области сердца и наличии изменений на ЭКГ;
· консультация эндокринолога – при наличии сопутствующей эндокринной патологии;
· консультация психолога – при наличии изменений в психологическом статусе;
· консультация невролога – при выраженной неврологической патологии.
8. Индикаторы эффективности лечения:
Источник