- При искусственном дыхании способом каллистова
- При искусственном дыхании способом каллистова
- При искусственном дыхании способом каллистова
- Сердечно-легочная реанимация (СЛР)
- Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
- Оцените безопасность для себя, пострадавшего (пострадавших) и окружающих на месте происшествия
- Проверьте наличие сознания у пострадавшего
- Что делать при отсутствии признаков сознания
- Как определить наличие дыхания
- Что делать при отсутствии дыхания
- Что делать при отсутствии возможности привлечения помощника
- Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего
- Вдохи искусственного дыхания выполняются следующим образом:
- Выполнение искусственного дыхания методом «Рот-к-носу»
- Продолжите реанимационные мероприятия
- К основным ошибкам при выполнении реанимационных мероприятий относятся:
- При оказании первой помощи используются простейшие способы проверки наличия или отсутствия признаков жизни:
При искусственном дыхании способом каллистова
Т.А. Капитонова, И.С. Козлова
Основы медицинских знаний: пособие для сдачи экзамена
Капитонова Татьяна Александровна – кандидат педагогических наук; Козлова Ирина Сергеевна – соискатель ученой степени кафедры педагогики (СГУ им. Н.Г. Чернышевского)
Минздравсоцразвития России – Министерство здравоохранения и социального развития Российской Федерации
МЧС России – Министерство Российской Федерации по делам гражданской обороны, чрезвычайным ситуациям и ликвидации последствий стихийных бедствий
ОРВИ – острые респираторные вирусные инфекции
Сокращения единиц измерения
кал – калория (внесистемная единица количества теплоты)
кв. м – квадратный метр
мм рт. ст. – миллиметр ртутного столба
Сокращенные обозначения приставок для образования наименований кратных и дольных величин физических измерений
Тема 1. Здоровье детей школьного возраста
1.1. Анатомо-физиологические особенности детей дошкольного возраста
Данный период развития ребенка характеризуется его физическим и умственным возмужанием. Дети дошкольного возраста хорошо говорят на родном языке, вполне правильно употребляют склонения и спряжения. В этот период проявляется индивидуальность ребенка, его эмоции становятся более сдержанными.
Основными болезнями данного периода являются болезни дыхательной системы (особенно верхних дыхательных путей), а также инфекционные заболевания, поскольку дети постепенно входят в общество, начинают контактировать с большим количеством людей.
В этом возрасте происходят физиологические изменения: вначале рост ребенка замедляется до 4–6 см в год, а позднее ускоряется до 6–8 см. Прибавление в весе (в килограммах) выглядит так:
– в 5 лет – около 2;
Для данного периода развития ребенка характерны следующие анатомо-физиологические особенности.
1. Происходит утолщение кожных покровов, однако опасность переохлаждения или перегрева не исчезает.
2. Окостенение костной системы еще не завершилось. Скелет ребенка по форме похож на скелет взрослого человека, но еще не так крепок. В этом возрасте появляются такие болезни, как сколиоз, поэтому именно для данного возраста очень важен постоянный контроль над осанкой и распределением нагрузки на организм. Ребра ребенка принимают такое же положение, как и у взрослых; грудная клетка становится цилиндрической формы.
3. Для сердечно-сосудистой системы характерны снижение частоты пульса (85–90 ударов в минуту к 7 годам), постепенное повышение артериального давления (к 7 годам – 104/67 мм рт. ст.).
4. В возрасте 6–7 лет происходит ускорение роста – так называемое первое физиологическое вытяжение, в это же время проявляются различия в поведении мальчиков и девочек. Это связано с изменениями в эндокринной системе ребенка: щитовидной железы, надпочечников, гипофиза. Также происходит «подготовка» половых желез к периоду полового созревания.
5. В дошкольном возрасте улучшается работа иммунной системы ребенка, поэтому многие болезни протекают легче, чем ранее.
6. Для работы нервной системы в данном возрасте характерно закладывание основ интеллекта. Дети охотно запоминают стихи, с увлечением рисуют, сочиняют, переиначивая услышанные сказки. Также закладываются основные нормы морали и нравственности. Дети этого возраста любознательны: постоянно задают вопрос «почему?».
1.2. Анатомо-физиологические особенности детей младшего школьного возраста
К детям младшего школьного возраста относятся школьники от 7 до 11 лет. В этот период улучшаются память ребенка, координация движений. В связи с этими физиологическими особенностями у ребенка появляются возможности к обучению: письму, чтению, счету.
С началом учебы возникают и некоторые проблемы: ребенок меньше времени проводит на воздухе, изменяется и нарушается режим дня ребенка, в том числе и режим питания. Вследствие этого повышается вероятность таких заболеваний, как инфекционные, аллергические, сердечно-сосудистые, желудочно-кишечные. Также в данном возрасте велики вероятность и опасность детского травматизма.
К числу анатомо-физиологических особенностей детей младшего школьного возраста относятся следующие.
1. Стабилизируется скорость роста: рост ребенка в 8 лет составляет 130 см, в 11 лет – около 145 см.
2. Появляются некоторые скопления жировых клеток под кожей в области груди и живота, которые при отсутствии должного контроля могут привести к ожирению. Менее опасными
становятся переохлаждения и перегрев, так как заканчивается формирование потовых желез.
3. Увеличивается в размерах и укрепляется мышечная система ребенка. Теперь школьник становится физически более сильным и работоспособным. Его пальцам подвластна более тонкая работа: письмо, лепка.
4. Продолжаются рост и укрепление костей, однако окончательное окостенение еще не произошло, в связи с чем остается опасность искривления позвоночника вследствие неправильной осанки при чтении и письме. Грудная клетка все более активно участвует в дыхании, увеличивается ее объем. К 11 годам начинают проявляться отличия в строении скелета мальчиков и девочек: таз у девочек более широкий, имеется тенденция к расширению бедер.
5. Завершается формирование структуры легочной ткани, увеличивается диаметр воздухоносных путей (трахеи, бронхов). Увеличение слизистой оболочки перестает создавать серьезную опасность при заболеваниях дыхательной системы. Частота дыхания уменьшается в 10 лет до 20 раз в минуту.
6. В сердечно-сосудистой системе продолжается тенденция к уменьшению частоты пульса (с 5 до 11 лет уменьшается со 100 до 80 ударов в минуту) и увеличению артериального давления (110/70 мм рт. ст.).
7. Органы пищеварения и пищеварительные железы хорошо развиты, активно функционируют, процесс пищеварения практически не отличается от пищеварения взрослых. Частота опорожнения кишечника – 1–2 раза в день.
8. Строение почек и других органов мочевыделения почти как у взрослых. Постепенно нарастает суточное количество мочи.
9. Защитные силы организма развиты хорошо. Лабораторные показатели иммунной системы практически соответствуют аналогичным показателям взрослых.
10. Заканчивается развитие эндокринной системы. Появляются признаки полового созревания. У девочек в 9—10 лет округляются ягодицы, незначительно приподнимаются соски молочных желез, в 10–11 лет набухает грудная железа. У мальчиков в 10–11 лет начинается рост половых органов.
11. Развитие нервной системы характеризуется расширением аналитических возможностей, ребенок размышляет над своими поступками и поступками окружающих. Однако в поведении детей младшего школьного возраста еще много игровых элементов, они еще не способны к длительной сосредоточенности. Некоторые дети, особенно те из них, которые воспитывались без сверстников, замкнуты, с трудом приживаются в коллективе, что впоследствии может сказаться на их психическом типе характера.
1.3. Анатомо-физиологические особенности детей старшего школьного возраста
Дети старшего школьного возраста (от 12 до 18 лет) иначе именуются отроками, или подростками. Этот период жизни ребенка характеризуется резким изменением работы эндокринных желез. Для девочек это время быстрого полового созревания, для мальчиков – начала этого процесса. Данный период характеризуется завершением формирования личности ребенка.
Источник
При искусственном дыхании способом каллистова
Метод проведения ИВЛ способом «изо рта в рот» самый эффективный, однако, при оральном контакте возможна передача многих видов инфекции. Как предохранить себя от этого? Рекомендуется использование нескольких способов.
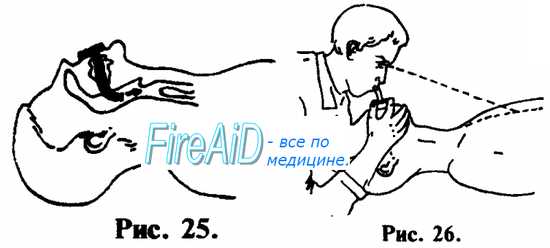
1. При возможности, лучше производите ИВЛ через S-образный воздуховод, или воздуховод любой другой конструкции (см. рис. 25, 26).
2. Если нет воздуховода, используйте прокладку из 2-х слоев марли, но не более. При 3—4 и более слоях марли, проведение ИВЛ будет затруднительно чисто физически. То же самое можно сказать и в отношении попыток производить ИВЛ, используя в качестве прокладки носовой платок или любую другую материю.
3. После проведения реанимационного пособия, включавшего в свой состав производство ИВЛ методом «рот в рот», хорошо прокашляйтесь и прополощите ротовую полость любым антисептическим раствором или, в крайнем случае, водой.
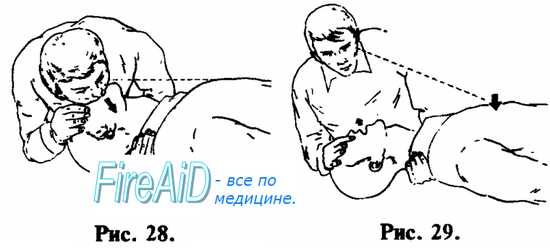
ИВЛ методом «изо рта в рот» осуществляется следующим образом. Оказывающий помощь одной рукой, помещенной на лбу пострадавшего, отгибает его голову назад, одновременно поддерживая ее другой рукой, подложенной под шею и затылок (см. рис. 27). Пальцами руки, расположенной на лбу, закрывают нос, чтобы не было утечки воздуха. Оказывающий помощь плотно охватывает своим ртом рот пострадавшего и производит выдох в его дыхательные пути. Критерий контроля эффективности — увеличение объема грудной клетки пострадавшего (см. рис. 28). После того, как грудная клетка расправилась, оказывающий помощь поворачивает свою голову в сторону и у больного происходит пассивный выдох (см. рис. 29). Интервалы дыхательных циклов должны быть в пределах физиологической нормы — не чаще 10—12 в 1 мин. (1 дыхательный цикл на 4—5 счетов). Объем выдыхаемого воздуха должен быть примерно на 50% больше обычного объема.
Если реаниматор действует в одиночку, отношение частоты сдавливаний грудной клетки к темпу ИВЛ должно составлять 15:2. В этих случаях проверяют пульс после завершения четырех циклов ИВЛ, а затем каждые 2—3 мин. Не стремитесь делать ИВЛ в режиме максимальных вдохов и выдохов в сочетании с большой частотой. Это чревато возникновением осложнений уже у реаниматора.
На фоне усиленной искусственной гипервентиляции, да еще в сочетании с естественным волнением за судьбу больного, может очень быстро развиться декомпенсированный дыхательный алкалоз с кратковременной потерей сознания, что создаст дополнительные трудности членам реанимационной бригады.
К проведению ИВЛ методом «изо рта в нос» прибегают в том случае, если нет возможности использовать вышеуказанный метод (например, при челюстно-лицевых травмах). Сразу следует отметить, что проводить ИВЛ данным способом более тяжело чисто физически. В основе этого лежат анатомические особенности верхних дыхательных путей (нос, носоглотка): они значительно уже просвета ротовой полости. Методика проведения данного пособия заключается в следующем. Оказывающий помощь одной рукой, расположенной на лбу пострадавшего, запрокидывает его голову назад, а другой рукой поднимает нижнюю челюсть вверх, закрывая рот (см. рис. 30). Дополнительно можно закрыть рот пострадавшего пальцами руки, поднимающей челюсть. Затем реаниматор охватывает нос пострадавшего своими губами и производит выдох (см. рис. 31). Оценка эффективности ИВЛ — см. выше.
При проведении ИВЛ у детей, учитывая небольшое расстояние между носом и ртом, следует сразу захватывать своими губами рот и нос пострадавшего, частота дыхания должна быть не менее 18—20 в 1 мин., с соответствующим уменьшением дыхательного обьема (ориентиром частоты дыхания и дыхательного объема могут служить величины нормы для конкретного возраста).
Предотвращению раздувания желудка при отсутствии интубации трахеи способствует поддержание дыхательных путей в открытом состоянии не только во время вдоха (медленное выполнение которого обеспечивает реаниматор), но и во время пассивного выдоха. Несмотря на это, раздувание желудка все же возможно, особенно если реаниматор один (в одиночку непрерывно поддерживать дыхательные пути в открытом состоянии невозможно).
В стремлении уменьшить растяжение желудка нельзя надавливать на область эпигастрия (это вызывает рвоту, если желудок наполнен). Вместо этого продолжают основные реанимационные мероприятия, уделяя особое внимание правильному проведению ИВЛ. Для проведения ИВЛ можно использовать дыхательный мех (мешок Амбу). Он улучшает физиологические параметры ИВЛ (пострадавший получает атмосферный воздух, не выдыхаемый; бесспорно, этот способ более гигиеничен). Трахеостомия ургентно не выполняется, т. к. даже самый высококлассный специалист быстрее, чем за 3 мин., ее не сделает.
Источник
При искусственном дыхании способом каллистова
При искусственной вентиляции легких способом Каллистова пострадавшего укладывают на живот с вытянутыми вперед руками, голову поворачивают набок, подклаДывая под нее одежду (одеяло). Носилочными лямками или связанными двумя-тремя брючными ремнями пострадавшего периодически (в ритме дыхания) поднимают на высоту до 10 см и опускают. При поднимании. пораженного в результате расправления его грудной клетки происходит вдох, при опускании вследствие ее сдавливания — выдох.
При внезапном прекращении сердечной деятельности, признаками которого является отсутствие пульса, сердцебиений, реакции зрачков на свет (зрачки расширены), немедленно приступают к непрямому массажу сердца: пострадавшего укладывают на спину, он должен лежать на твердой, жесткой поверхности. Встают с левой стороны от него и кладут свои ладони одну на другую на область нижней трети грудины. Энергичными ритмичными толчками 50—60 раз в минуту нажимают на грудину, после каждого толчка отпуская руки, чтобы дать возможность расправиться грудной клетке. Передняя стенка грудной клетки должна смещаться на глубину не менее 3—4 см.
Непрямой массаж сердца проводится в сочетании с искусственной вентиляцией легких (рис. 20, б). В этом случае помощь пораженному должны оказывать два или три человека. Первый производит непрямой массаж сердца, второй — искусственную вентиляцию легких способом «изо рта в рот», а третий поддерживает голову пораженного, находясь справа от него, и должен быть готов сменить одного из оказывающих помощь, чтобы искусственная вентиляция легких и непрямой массаж сердца осуществлялись непрерывно в течение нужного времени. Во время вдувания воздуха надавливать на грудную клетку нельзя. Эти мероприятия проводят попеременно: 4—5 надавливаний на грудную клетку (на выдохе), затем одно вдувание воздуха в легкие (вдох).
Искусственная вентиляция легких в сочетании с непрямым массажем сердца является простейшим способом реанимации (оживления) человека, находящегося в состоянии клинической смерти. При проведении искусственной вентиляции легких и непрямого массажа сердца лицам пожилого возраста следует помнить, что кости в таком возрасте более хрупкие, поэтому движения должны быть щадящими. Маленьким детям непрямой массаж производят путем надавливания в области грудины не ладонями, а пальцем.
Источник
Сердечно-легочная реанимация (СЛР)
Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Основные признаки жизни у пострадавшего
К основным признакам жизни относятся наличие сознания, самостоятельное дыхание и кровообращение. Они проверяются в ходе выполнения алгоритма сердечно-легочной реанимации.
Причины нарушения дыхания и кровообращения
Внезапная смерть (остановка дыхания и кровообращения) может быть вызвана заболеваниями (инфаркт миокарда, нарушения ритма сердца и др.) или внешним воздействием (травма, поражение электрическим током, утопление и др.). Вне зависимости от причин исчезновения признаков жизни сердечно-легочная реанимация проводится в соответствии с определенным алгоритмом, рекомендованным Российским Национальным Советом по реанимации и Европейским Советом по реанимации.
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста).
Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке.
Оцените безопасность для себя, пострадавшего (пострадавших) и окружающих на месте происшествия
На месте происшествия участнику оказания первой помощи следует оценить безопасность для себя, пострадавшего (пострадавших) и окружающих. После этого следует устранить угрожающие факторы или минимизировать риск собственного повреждения, риск для пострадавшего (пострадавших) и окружающих.
Проверьте наличие сознания у пострадавшего
Далее необходимо проверить наличие сознания у пострадавшего. Для проверки сознания необходимо аккуратно потормошить пострадавшего за плечи и громко спросить: «Что с Вами? Нужна ли Вам помощь?». Человек, находящийся в бессознательном состоянии, не сможет отреагировать и ответить на эти вопросы.
Что делать при отсутствии признаков сознания
При отсутствии признаков сознания следует определить наличие дыхания у пострадавшего. Для этого необходимо восстановить проходимость дыхательных путей у пострадавшего: одну руку положить на лоб пострадавшего, двумя пальцами другой взять за подбородок, запрокинуть голову, поднять подбородок и нижнюю челюсть. При подозрении на травму шейного отдела позвоночника запрокидывание следует выполнять максимально аккуратно и щадяще.
Как определить наличие дыхания
Для проверки дыхания следует наклониться щекой и ухом ко рту и носу пострадавшего и в течение 10 сек. попытаться услышать его дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки у пострадавшего. При отсутствии дыхания грудная клетка пострадавшего останется неподвижной, звуков его дыхания не будет слышно, выдыхаемый воздух изо рта и носа не будет ощущаться щекой. Отсутствие дыхания определяет необходимость вызова скорой медицинской помощи и проведения сердечно-легочной реанимации.
Что делать при отсутствии дыхания
При отсутствии дыхания у пострадавшего участнику оказания первой помощи следует организовать вызов скорой медицинской помощи. Для этого надо громко позвать на помощь, обращаясь к конкретному человеку, находящемуся рядом с местом происшествия и дать ему соответствующие указание. Указания следует давать кратко, понятно, информативно: «Человек не дышит. Вызывайте «скорую». Сообщите мне, что вызвали».
Что делать при отсутствии возможности привлечения помощника
При отсутствии возможности привлечения помощника, скорую медицинскую помощь следует вызвать самостоятельно (например, используя функцию громкой связи в телефоне). При вызове необходимо обязательно сообщить диспетчеру следующую информацию: место происшествия, что произошло; число пострадавших и что с ними; какая помощь оказывается. Телефонную трубку положить последним, после ответа диспетчера. Вызов скорой медицинской помощи и других специальных служб производится по телефону 112 (также может осуществляться по телефонам 01, 101; 02, 102; 03, 103 или региональным номерам).
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего, который должен располагаться лежа на спине на твердой ровной поверхности. При этом основание ладони одной руки участника оказания первой помощи помещается на середину грудной клетки пострадавшего, вторая рука помещается сверху первой, кисти рук берутся в замок, руки выпрямляются в локтевых суставах, плечи участника оказания первой помощи располагаются над пострадавшим так, чтобы давление осуществлялось перпендикулярно плоскости грудины. Давление руками на грудину пострадавшего выполняется весом туловища участника оказания первой помощи на глубину 5-6 см с частотой 100-120 в минуту. После 30 надавливаний руками на грудину пострадавшего необходимо осуществить искусственное дыхание методом «Рот-ко-рту». Для этого следует открыть дыхательные пути пострадавшего (запрокинуть голову, поднять подбородок), зажать его нос двумя пальцами, сделать два вдоха искусственного дыхания.
Вдохи искусственного дыхания выполняются следующим образом:
Необходимо сделать свой нормальный вдох, герметично обхватить своими губами рот пострадавшего и выполнить равномерный выдох в его дыхательные пути в течение 1 секунды, наблюдая за движением его грудной клетки. Ориентиром достаточного объема вдуваемого воздуха и эффективного вдоха искусственного дыхания является начало подъема грудной клетки, определяемое участником оказания первой помощи визуально. После этого, продолжая поддерживать проходимость дыхательных путей, необходимо дать пострадавшему совершить пассивный выдох, после чего повторить вдох искусственного дыхания вышеописанным образом. На 2 вдоха искусственного дыхания должно быть потрачено не более 10 секунд. Не следует делать более двух попыток вдохов искусственного дыхания в перерывах между давлениями руками на грудину пострадавшего. При этом рекомендуется использовать устройство для проведения искусственного дыхания из аптечки или укладки.
Выполнение искусственного дыхания методом «Рот-к-носу»
В случае невозможности выполнения искусственного дыхания методом «Рот-ко-рту» (например, повреждение губ пострадавшего), производится искусственное дыхание методом «Рот-к-носу». При этом техника выполнения отличается тем, что участник оказания первой помощи закрывает рот пострадавшему при запрокидывании головы и обхватывает своими губами нос пострадавшего.
Продолжите реанимационные мероприятия
Далее следует продолжить реанимационные мероприятия, чередуя 30 надавливаний на грудину с 2-мя вдохами искусственного дыхания.
К основным ошибкам при выполнении реанимационных мероприятий относятся:
нарушение последовательности мероприятий сердечно-легочной реанимации; неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания); неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха); неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания; время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
При оказании первой помощи используются простейшие способы проверки наличия или отсутствия признаков жизни:
Показания к прекращению СЛР
Реанимационные мероприятия продолжаются до прибытия скорой медицинской помощи или других специальных служб, сотрудники которых обязаны оказывать первую помощь, и распоряжения сотрудников этих служб о прекращении реанимации, либо до появления явных признаков жизни у пострадавшего (появления самостоятельного дыхания, возникновения кашля, произвольных движений).
В случае длительного проведения реанимационных мероприятий и возникновения физической усталости у участника оказания первой помощи необходимо привлечь помощника к осуществлению этих мероприятий. Большинство современных отечественных и зарубежных рекомендаций по проведению сердечно-легочной реанимации предусматривают смену ее участников примерно каждые 2 минуты, или спустя 5-6 циклов надавливаний и вдохов.
Реанимационные мероприятия могут не осуществляться пострадавшим с явными признаками нежизнеспособности (разложение или травма, несовместимая с жизнью), либо в случаях, когда отсутствие признаков жизни вызвано исходом длительно существующего неизлечимого заболевания (например, онкологического).
Источник