Глава 1 ваготомия. Виды и основные принципы исполнения
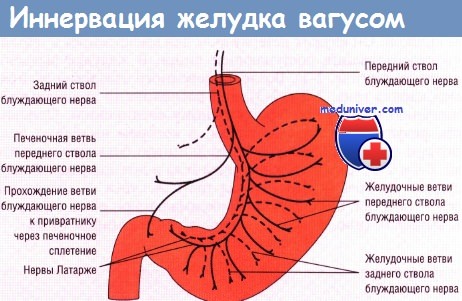
В настоящей главе мы остановимся на основных видах операций, связанных с пересечением блуждающих нервов (рис. 1) и применяемых при лечении заболеваний органов пищеварения. Вопросы патофизиологического обоснования применения ваготомии в хирургической гастроэнтерологии, равно как и исторические справки, касающиеся этой операции, не выносятся в отдельную главу, а освещаются в соответствующих разделах книги по мере изложения материала.
Стволовая поддиафрагмальная ваготомия
Техника стволовой поддиафрагмальной ваготомии разработана достаточно хорошо, и среди всех операций, связанных с пересечением блуждающих нервов, является наиболее простой. Именно стволовая ваготомия с разгружающими желудок операциями во многих странах, в частности в Великобритании, стала стандартным вмешательством при хронической язве двенадцатиперстной кишки [darkС.etal., 1985].
Нами, как и большинством хирургов, применяется верхний срединный разрез передней брюшной стенки. В отличие от некоторых авторов [WeinbergJ., 1963], мы не видим необходимости в косопоперечных доступах и не дополняем срединный разрез резекцией мечевидного отростка грудины [Griffithetal., 1963;
KraftR.,FryW., 1963]. Некоторые хирурги для удобства оперирования производят мобилизацию левой доли печени путем пересечения ее треугольной связки [Шалимов А. А., Саенко В. Ф., 1972;TannerN., 1966], однако необходимость в таком приеме возникает в каких-то отдельных случаях, чаще же всего бывает достаточно отодвинуть левую долю печени ретрактором. В затруднительных случаях мы пользуемся специально изготовленным зеркалом, которое отличается от стандартных ретракторов более широкой (96 см) и удлиненной (160 см) лопастью, а также изогнутостью его рабочего конца внутрь до угла 25° (рис. 2, а).
Брюшину и диафрагмально-пищеводную фасцию рассекают на протяжении 2—3 см в поперечном направлении на уровне их перехода с диафрагмы на пищевод. Для упрощения операции
Рис. LСхема ветвления блуждающих нервов в области малой кривизны желудка.
От переднего блуждающего нерва (а) отходят желудочные и печеночные ветви, от заднего (в) — желудочные н чревная ветви.
хирург ладонью левой руки оттягивает желудок вниз по ходу его малой кривизны, фиксируя одновременно пищевод с введенным в просвет толстым желудочным зондом между ногтевыми фалангами III и IV пальцев. Марлевым тупфером рассеченную брюшину и фасцию сдвигают кверху. Тем же тупфером как бы очищают боковые стенки пищевода, при этом становится хорошо видимым его мышечный слой, на котором располагается передний блуждающий нерв. Нерв, в отличие от пищевода, мало податлив на растяжение, и при смещении кардиального отдела желудка вниз и влево он в виде натянутой струны внедряется в стенку пищевода, образуя хорошо заметную борозду. Такой прием облегчает поиск не только основного, но и дополнительных стволов переднего блуждающего нерва. Нервный ствол выделяется с помощью диссектора или специального крючка (рис. 2, в), пересекается или иссекается на протяжении 2 см между зажимами. Для предотвращения регенерации нерва и профилактики кровотечения из сопровождающих его сосудов концы нерва перевязывают нитью из синтетических волокон.
Рис. 2. Инструменты, облегчающие выполнение стволовой под-диафрагмальной ваготомии.
а — ретрактор; б — шпатель; в — крючок для выделения блуждающего нерва.
Задний блуждающий нерв значительно толще переднего, он удобнее всего нащупывается IIIпальцем левой кисти в промежутке между пищеводом и правой ножкой диафрагмы непосредственно на аорте. В этом месте задний блуждающий нерв проходит на уровне правого контура пищевода, с ним не связан и отделен от него довольно плотным фасциальным листком. Иногда удобнее отодвинуть пищевод влево с помощью лопаточки Буяль-ского или специального шпателя (рис. 2,6). Нерв выделяют дис-сектором или ранее упоминавшимся крючком, пересекают и концы его перевязывают лигатурой. Во время выделения заднего блуждающего нерва во избежание повреждения стенки пищевода конец диссектора направляют в сторону правой ножки диафрагмы. С этой целью предложен даже щадящий метод выведения блуждающего нерва в более доступную и безопасную зону с помощью марлевых тупферов [Постолов П. М. и др.,
При поисках блуждающего нерва следует всячески избегать натяжения желудка по ходу его большой кривизны, так как в этом случае натягивается желудочно-селезеночная связка, что может привести к разрыву капсулы селезенки.
Операция под диафрагмой завершается ушиванием дефекта в диафрагмально-пищеводной фасции и брюшине. Некоторые авторы для предупреждения образования скользящей грыжи пищеводного отверстия диафрагмы и коррекции запирательной функции кардиального жома сшивают 2—3 швами ножки диафрагмы впереди или позади пищевода, другие моделируют угол Гиса или производят более сложные вмешательства в виде фундопликации по Ниссену. Этот вопрос специально рассматривается в гл. 4.
Стволовая ваготомия как первичная операция всегда сочетается с дренирующими вмешательствами на желудке или ан-трумэктомией.
При выполнении стволовой поддиафрагмальной ваготомии следует помнить о том, что передний блуждающий нерв на уровне абдоминального отдела пищевода проходит одним стволом лишь у 60—75 %, а задний — у 80—90 % больных. В остальных случаях эти нервы представлены здесь двумя и более стволами каждый [Иванов Н. М. и др., 1988; ScheininТ.,InbergM., 1966]. Оставление непересеченными дополнительных стволов блуждающего нерва может свести на нет результаты оперативного вмешательства.
Хирургической анатомии блуждающих нервов посвящено огромное число работ, и почти в каждом новом исследовании обнаруживаются неизвестные ранее особенности парасимпатической иннервации желудка. Число вариантов ветвления блуждающих нервов на уровне желудка и нижней трети пищевода уже в настоящее время не поддается учету, поэтому некоторые авторы предлагают дополнять пересечение основных и дополнительных стволов блуждающих нервов различными техническими ухищрениями, в частности скелетированием на протяжении 5—6 см абдоминального отдела пищевода и даже циркулярным пересечением мышечного его слоя на этом уровне [PierpontR.etal., 1967]. Что касается скелетирования пищевода, то в этом есть смысл, так как такой прием позволяет обнаружить и пересечь некоторые мелкие ветви блуждающего нерва и тем самым повысить эффективность операции. Циркулярное пересечение мышечного слоя пищевода—вмешательство опасное, а главное бесполезное, так как доказано, что даже полное пересечение пищевода под диафрагмой и разрушение околопищеводных тканей не устраняют вагальной стимуляции желудка. Раздражение блуждающего нерва на шее в этих случаях вызывает сокращение желудка (JeffepsonN.etal., 1967]. Гораздо важнее знать все те места в области кардиального отдела желудка и пищевода, где могут проходить дополнительные ветви блуждающего нерва. Такими местами являются клетчатка позади пищевода, где может проходить веточка заднего блуждающего нерва [Heden-stedtS., 1976], и пространство слева от пищевода, где иногда от заднего нерва отходит «криминальная» ветвьG.Grassi(1971), идущая к своду желудка. Кроме того, установлено, что в составе нервного сплетения, сопровождающего правую желудочно-саль-никовую артерию, проходят парасимпатические нервные волокна (Когут Б.М.и др., 1980]. Поэтому некоторые авторы [Кузин Н.М., 1987] для повышения эффективности стволовой ваготомии предлагают сочетать ее с мобилизацией желудка по большой кри
визне и пересечением правых желудочно-сальниковых сосудов. Существуют операционные тесты поиска’ и идентификации веточек блуждающего нерва, о чем пойдет речь в гл. 3.
Источник
Перечислите основные способы ваготомии
а) Показания для стволовой ваготомии:
— Относительные показания: осложненная дуоденальная язва или язва желудка II/III типа по классификации Джонсона в сочетании с пилоропластикой; рецидивная язва.
— Альтернативные операции: селективная ваготомия.
б) Предоперационная подготовка:
— Предоперационные исследования: в экстренной ситуации при прободной язве достаточно обзорной рентгенографии органов брюшной полости и ультразвукового исследования, в других ситуациях требуется эндоскопия.
— Подготовка пациента: назогастральный зонд.
в) Специфические риски, информированное согласие пациента:
— Рецидив язвы
— Повреждение пищевода (менее 1% случаев)
— Повреждение желудка
— Повреждение печени
— Нарушение опорожнения желудка (10% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при стволовой ваготомии. Верхнесрединная лапаротомия.
ж) Этапы стволовой ваготомии:
— Принцип
— Рассечение брюшины
— Проведение ленты вокруг пищевода и ваготомия
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Оба ствола блуждающего нерва обычно легко пальпируются в области пищеводного отверстия диафрагмы; левый ствол лежит более вентрально, а правый — более дорзально.
— Передний ствол блуждающего нерва обычно непосредственно прилежит к пищеводу (он может иметь несколько ветвей), задний ствол — одиночный и иногда находится на небольшом расстоянии от пищевода.
— Диафрагмальные вены могут проходить в непосредственной близости к пищеводному отверстию диафрагмы.
— Предупреждение: соблюдайте осторожность при мобилизации пищевода.
— Может потребоваться интубация пищевода толстым назога-стральным зондом.
— Рассекайте брюшину в области пищевода сразу над пищеводным отверстием, а не по жировой ткани, расположенной над пищеводно-желудочным переходом.
и) Меры при специфических осложнениях. При повреждении пищевода выполните ушивание рассасывающимися швами (2-0 PGA) и укройте его стенкой желудка в виде фундопликации.
к) Послеоперационный уход после стволовой ваготомии:
— Медицинский уход: удалите назогастральный зонд на 2-й или 3-й день, удалите дренажи на 4 день.
— Возобновление питания: маленькие глотки жидкости через 3-4 дня.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 2 недели.
л) Оперативная техника стволовой ваготомии:
— Принцип
— Рассечение брюшины
— Проведение ленты вокруг пищевода и ваготомия
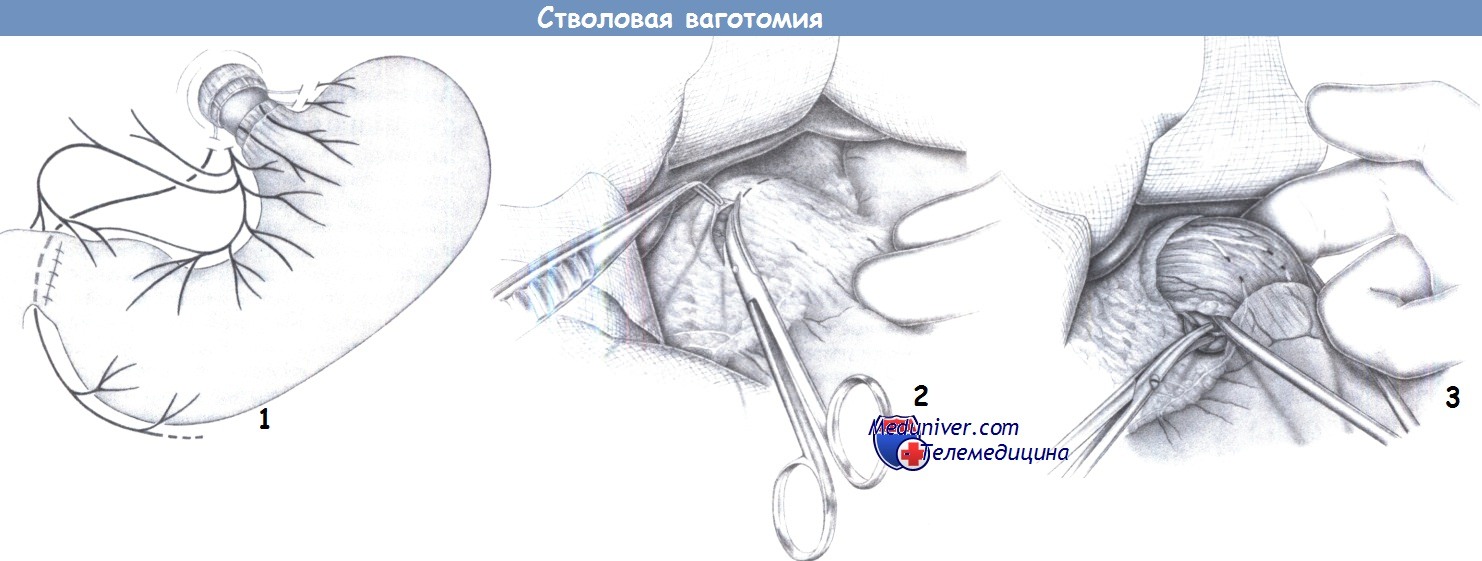
1. Принцип. Стволовая ваготомия включает пересечение всех ветвей блуждающего нерва на уровне пищеводно-желудочного перехода. Пилоропластика обязательна для компенсации нарушений опорожнения желудка вследствие стволовой ваготомии.
2. Рассечение брюшины. После верхнесрединной лапаротомии для обнажения терминального отдела пищевода покрывающая его брюшина рассекается ножницами.
3. Проведение ленты вокруг пищевода и ваготомия. После полного обнажения пищевод тупо мобилизуется, за него проводится указательный палец, а затем лента. Тракция желудка в каудальном направлении позволяет обнаружить стволы блуждающего нерва путем пальпации всей окружности пищевода.
Опыт показывает, что левая главная ветвь лежит у дорзального левого края пищевода, а правая ветвь — более вентрально справа. Однако, если блуждающий нерв на этом уровне уже разделен на несколько ветвей, то каждую ветвь нужно целенаправленно найти и пересечь отдельно.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Перечислите основные способы ваготомии
Проксимальная желудочная ваготомия известна под различными названиями, такими как парциальная ваготомия, суперселективная ваготомия, высокая селективная ваготомия, селективная проксимальная ваготомия и париетально-клеточная ваготомия. Во избежание путаницы в настоящее время эту операцию стали называть проксимальной желудочной ваготомией. Ее цель — достигнуть вагуснои денервации фундального отдела и тела желудка, для того чтобы: снизить секреторную активность париетальных клеток; мобилизовать нижние 5—6 см пищевода для облегчения полной ваготомии париетальных клеток; сохранить печеночную ветвь переднего и чревную ветвь заднего блуждающих нервов, что позволит избежать функциональных нарушений желчевыводящих путей, тонкого кишечника и проксимального отдела ободочной кишки; сохранить передний и задний нервы Latarjet располагающиеся вдоль малой кривизны желудка, а также их терминальные ветви, «воронью лапку», которые распространяются на переднюю и заднюю поверхность антрального отдела желудка.
Терминальные ветви, формирующие «воронью лапку», регулируют моторику пилороантрального отдела желудка. Если они сохраняются, нет необходимости выполнять дренирующую операцию.
Griffith и Harkins в 1957 г. произвели эту операцию в эксперименте на собаках с хорошими результатами, но людей они не оперировали. В 1967 г. Holle и Hart впервые выполнили эту операцию в клинике, дополнив ее пилоропластикой, которую Griffith и Harkins не считали необходимой для облегчения эвакуации содержимого из желудка. Amdrap и Jensen в Дании произвели эту операцию в 1970 г. в клинике, не дополняя ее пилоропластикой. Amdrup назвал эту операцию париетальноклеточной ваготомией. Johnston и Wilkinson в 1970 г. развили эту методику в Англии, назвав ее «высокоселекти вной ваготомией».
Выполнение проксимальной желудочной вагогомии требует от хирурга достаточных знаний анатомии дистального отдела пищевода и желудка, а также необходимости следовать основным принципам операции. Эта операция сложнее стволовой ваготомии.
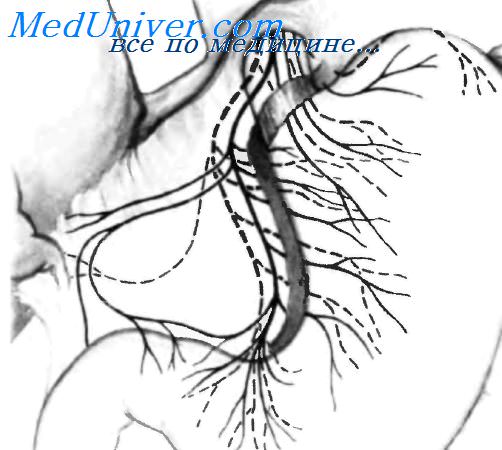
На схематическом рисунке зона затемнения указывает места пересечения ветвей блуждающего нерва при проксимальной желудочной ваготомии. Передний блуждающий нерв идет вдоль передней стенки абдоминального отдела пищевода и входит в желудочно-печеночную связку, где отдает одну или две (иногда три) печеночные ветви. На рисунке он показан непрерывной линией. Передний ствол блуждающего нерва затем идет вдоль малой кривизны, окаймляя ее на переднем листке желудочно-печеночной связки. Проходя вдоль малой кривизны, передний блуждающий нерв под прямым углом отдает множество коллатеральных ветвей для иннервации передней стенки малой кривизны желудка. Ниже места отхождения печеночной ветви этот нерв называется передним желудочным нервом Latarjet. Нерв Latarjet заканчивается тремя (иногда четырьмя) терминальными ветвями на передней стенке антрального отдела, где он напоминает воронью лапку.
Задний блуждающий нерв (пунктирная линия) спускается по задней стенке абдоминального отдела пищевода и входит в желудочно-печеночную связку, где отдает чревный нерв, и затем продолжается вдоль малой кривизны желудка, окаймляя ее на заднем листке желудочно-печеночной связки. После того как задний блуждающий нерв отдает чревную ветвь, он называется задним нервом Latarjet. По ходу малой кривизны задний нерв Latarjet отдает под прямым углом множество ветвей для иннервации задней стенки малой кривизны желудка. Задний нерв Latarjet заканчивается на задней стенке антрального отдела тремя ветвями, формируя заднюю воронью лапку. Многие коллатеральные ветви обоих нервов Latarjet идут с сосудистыми коллатералями левых желудочных и венечных сосудов, формируя нервно-сосудистые сплетения. На схеме оба нерва Latarjet изображены несколько отдаленными от малой кривизны, чтобы они не наслаивались на нее и чтобы лучше показать зону, где пересекаются желудочные коллатеральные нервы.
Абдоминальный разрез такой же, как при стволовой и селективной ваготомии.
Второй ассистент осуществляет тракцию большой кривизны желудка вниз и влево обеими руками. Для того чтобы тракция была более эффективной, полезно поместить зонд Levine по большой кривизне таким образом, чтобы его можно было захватить вместе с желудком.
Ассистент осуществляет тракцию, которая позволяет у пациентов с пониженным питанием обнаружить передний нерв Latarjet в виде тонкого белого тяжа, идущего вдоль желудочно-печеночной связки рядом с малой кривизной желудка. Иногда возможно также увидеть три или четыре терминальные ветви нерва Latarjet, которые распространяются на переднюю стенку антрального отдела желудка ниже угловой вырезки малой кривизны желудка, формируя уже известную воронью лапку. Важно представлять воображаемую линию, идущую от пищеводно-желудочного угла Гиса кугловой вырезке, которая расположена на 6-7 см проксимальнее привратника. У полных пациентов очень трудно найти нерв Latarjet. Коллатеральные ветви нерва Latarjet следует пересечь выше вороньей лапки так, чтобы не вызвать нарушения моторики антрального отдела и привратника. Желудочно-печеночную связку рассекают ножницами в бессосудистой зоне на уровне вырезки, для того чтобы ввести указательный передний пальцы левой руки и осуществить тракцию желудочно-печеночной связки вправо и, таким образом, отделить нерв Latarjet от малой кривизны желудка и облегчить пересечение коллатеральных желудочных ветвей.
Вместо тракции желудочно-печеночнои связки вправо указательным и средним пальцами можно испопьзовать следующий прием, дающий хорошие результаты. Рассечение желудочно-печеночнои связки и введение указательного и среднего пальцев в созданное отверстие осуществляют, как описано выше. Конец мягкого изогнутого зажима вводят между краем малой кривизны желудка выше терминальных ветвей нерва Latarjet и, помогая левым указательным и средним пальцами, — в малую сальниковую сумку.
Когда конец изогнутого зажима проведен в сальниковую сумку у края малой кривизны, его выводят через отверстие в желудочно-печеночнои связке, где захватывают им тонкую резиновую трубку, которую проводят в обратном направлении и выводят через небольшое отверстие у края малой кривизны.
Концы резиновой трубки захватывают зажимом, и осуществляют тракцию вправо для отделения нерва Latarjet от малой кривизны и облегчения перевязки и пересечения коллатеральных желудочных ветвей.
Источник