- Парентеральный путь введения лекарств
- Содержание
- Парентеральное введение [ править | править код ]
- Внутривенное введение [ править | править код ]
- Подкожное введение [ править | править код ]
- Внутримышечное введение [ править | править код ]
- Внутриартериальное введение [ править | править код ]
- Интратекальное введение [ править | править код ]
- Парентеральные пути введения лекарственных средств
- Способы введения лекарств
Парентеральный путь введения лекарств
Содержание
Парентеральное введение [ править | править код ]
Парентеральный дословно переводится как «минуя кишечник». Основные способы парентерального пути введения лекарственных средств — внутривенный, подкожный и внутримышечный. При п/к и в/м введении препараты всасываются путем простой диффузии по градиенту концентрации между местом введения и плазмой. Скорость диффузии зависит от площади диффузионной поверхности (эндотелий капилляров) и растворимости препарата в интерстициальной жидкости. Благодаря довольно крупным порам в мембране эндотелиальных клеток скорость диффузии не зависит от растворимости препарата в жирах. Более крупные молекулы (например, белки) поступают в системный кровоток медленнее, по лимфатическим сосудам.
При любом способе парентерального введения (за исключением внутриартериального) лекарственное средство, прежде чем достичь ткани-мишени, может элиминироваться легкими. Некоторые лекарственные средства (особенно слабые основания, которые в крови находятся преимущественно в неионизированной форме) накапливаются в легких благодаря своей высокой жирорастворимости. Кроме того, легкие задерживают введенные в/в твердые частицы и элиминируют летучие вещества.
Пути ведения лекарственных веществ и их распределение в организме
Внутривенное введение [ править | править код ]
При в/в введении препарат сразу и полностью поступает в системный кровоток. Это самый быстрый и точный способ введения лекарственных средств, позволяющий надежно регулировать их концентрацию. В некоторых случаях, например при вводной анестезии, дозу не определяют заранее, а подбирают в зависимости от реакции на препарат. Некоторые лекарственные средства, обладающие раздражающим действием, можно вводить только в/в, так как стенка сосудов менее чувствительна к ним. К тому же при медленном введении препарат успевает разбавиться кровью.
Наряду с достоинствами в/в введение имеет и свои недостатки. Быстрое повышение концентрации лекарственного средства в крови и ткани-мишени увеличивает риск побочных эффектов, поэтому препараты следует вводить медленно, тщательно наблюдая за больным. Если препарат введен по ошибке, исправить ее уже нельзя. Для многократного введения необходимо наладить надежный венозный доступ. В/в нельзя вводить масляные растворы и препараты, вызывающие осаждение растворенных в крови веществ или гемолиз.
Подкожное введение [ править | править код ]
Это распространенный способ введения лекарственных средств. Благодаря медленному, равномерному всасыванию обеспечивается длительный терапевтический эффект. Скорость всасывания можно регулировать, используя разные лекарственные формы (например, суспензия инсулина всасывается медленнее, чем раствор) или добавляя в раствор сосудосуживающие средства, замедляющие всасывание. Для введения некоторых гормональных средств успешно используют подкожные имплантаты, выделяющие препарат очень медленно, в течение нескольких недель или месяцев. П/к введение непригодно для лекарственных средств, которые обладают раздражающим действием и могут вызвать сильную боль и некроз тканей.
Внутримышечное введение [ править | править код ]
Водорастворимые лекарственные средства всасываются при в/м введении достаточно быстро. Скорость всасывания зависит от интенсивности кровотока в месте инъекции. Согревание и массаж в месте инъекции, а также физические упражнения усиливают всасывание. Так, если инсулин вводят в бедро, а не в плечо, бег может вызывать резкое падение уровня глюкозы плазмы за счет значительного увеличения кровотока в ногах. При инъекции в латеральную широкую мышцу бедра и дельтовидную мышцу водорастворимые препараты, как правило, всасываются быстрее, чем при инъекции в большую ягодичную мышцу. У женщин эта разница еще заметнее, так как у них более выражена подкожная клетчатка, которая довольно плохо кровоснабжается. При тяжелом ожирении и истощении скорость всасывания лекарственных средств после в/м и п/к введения меняется. Масляные растворы и другие препараты длительного действия для в/м введения (например, некоторые антибиотики) всасываются очень медленно и равномерно. Лекарственные средства, которые из-за раздражающего действия нельзя вводить п/к, зачастую пригодны для в/м введения.
Внутриартериальное введение [ править | править код ]
Этот способ используют в тех случаях, когда необходимо обеспечить высокую концентрацию лекарственного средства только в определенной ткани или органе (например, при лечении злокачественных новообразовании печени, головы и шеи). Иногда внутриартериально вводят рентгеноконтрастные средства. При внутриартериальном введении нужно соблюдать особую осторожность, а выполнять его должен опытный специалист. При внутриартериальном введении лекарственное средство попадает в системный кровоток, минуя легкие.
Интратекальное введение [ править | править код ]
Многие лекарственные средства медленно проникают через гематоэнцефалический барьер или вовсе не проходят через него. Поэтому в тех случаях, когда необходимо обеспечить быстрое воздействие на ЦНС (например, при спинномозговой анестезии, острых инфекциях ЦНС), препарат вводят непосредственно в субарахноидальное пространство спинного мозга. При опухолях головного мозга лекарственные вещества можно вводить в желудочки мозга.
Источник
Парентеральные пути введения лекарственных средств
К ним относятся все способы, при осуществлении которых лекарства попадают в кровь, минуя ЖКТ.
Подкожный путь введения ЛС обеспечивает хорошую биологическую фильтрацию их через мембраны клеток и капиллярной стенки. Поэтому этим путем можно вводить водные, масляные растворы. Лекарственное вещество при подкожном введении проходит следующий путь :
Подкожно-жировая клетчатка (лекарственные вещества быстрее всасываются из подкожной клетчатки передней стенки живота и плеча) кровь (лимфа) полая вена правые отделы сердца малый круг кровообращения левые отделы сердца аорта органы и ткани (лечебный эффект).
Преимущества подкожного пути введения :
более высокая скорость поступления лекарств в системный кровоток по сравнению с пероральным (10–15 мин.);
можно использовать ЛС белковой и пептидной природы;
возможно создание депо препарата, обеспечивающее длительное лечебное воздействие («Эспераль» — для лечения алкоголизма).
возможность внесения инфекции;
нельзя вводить вещества, обладающие раздражающим действием;
невозможность использовать при шоковых состояниях, так как нарушено периферическое кровообращение.
Внутримышечное введение — один из самых частых способов парентерального введения лекарств. Используют депо-препараты, масляные растворы. Лечебный эффект наступает через 10–30 мин. Наиболее быстро резорбция идет из дельтовидной мышцы плеча, чаще же в практике инъекции делают в наружный верхний квадрант ягодичной мышцы (она более объемна, что важно при многократных инъекциях). Всасывание можно ускорить наложением грелки.
Преимущества внутримышечного пути введения :
лекарство быстрее попадает в общий кровоток, так как мышцы кровоснабжаются лучше, чем подкожная клетчатка;
инъекция менее болезненна;
возможность применения ЛС с умеренным раздражающим действием.
большая опасность повреждения нервных стволов и крупных сосудов;
Внутривенное введение препаратов производят струйным или капельным способом. В вену вводят только водные, иногда спиртовые растворы с концентрацией спирта не более 30%. Данный способ обеспечивает быстрое появление лечебного эффекта, позволяет сразу прекратить введение препарата при развитии нежелательных реакций и осуществить точное дозирование лекарственного препарата. Внутривенный путь введения незаменим в экстренных ситуациях, когда жизни пациента угрожает опасность. Из периферических вен для введения лекарств наиболее часто используют локтевую вену (солидный диаметр, расположена поверхностно).
непосредственное поступление лекарственного вещества в кровь;
максимальная скорость наступления эффекта.
относительная сложность процедуры;
нельзя вводить масляные растворы, суспензии.
Внутриартериальное введение используется достаточно редко. Обычно этот способ используют для введения диагностических рентгеноконтрастных ЛС при ангиографии. Также этот способ введения применяют при необходимости достижения высоких концентраций препарата в каком-либо органе и избежания системного действия препарата. Для этой цели ЛС вводят непосредственно в артерию, кровоснабжающую данный орган (внутриартериальное введение цитостатика тиофосфамида в артерию, кровоснабжающую щитовидную железу, при раке).
возможность развития тромбоза;
некроз снабжаемой ткани (стенки артерий содержат значительные количества катехоламинов, которые при введении веществ с раздражающими свойствами могут освобождаться и вызвать стойкий спазм сосуда с некрозом ткани).
Внутрикостный путь введения (в большеберцовую кость, в грудину, пяточную кость) используют при невозможности внутривенного или внутримышечного введения. По скорости распределения вещества в организме этот путь приближается к внутривенному. Используется этот путь довольно редко (при обширных ожогах, у детей), весьма болезненный.
Субарахноидальный путь используют для введения в спинномозговой канал (на уровне LIII–LIV) местных анестетиков (спинномозговая анестезия), а также при химиотерапии менингита (вводят препараты, плохо проникающие через гемато-энцефалический барьер (ГЭБ)). Процедура относительно сложна технически.
Трансдермальный путь введения. Кожа в целом ведет себя как более или менее (в железах) мощная липидная мембрана. Гидрофильные вещества (сахара, ионы) не всасываются кожей и действуют поверхностно (это относится к большинству антисептических веществ, антибиотиков). Липофильные вещества (спирт, стероидные гормоны и др.) проникают пропорционально их растворимости в жирах, но медленно. Всасывание лекарств через поврежденную кожу (мацерация, пролежни, трещины, ожоги, механические повреждения) резко усиливается.
Следует принимать в расчет, что в разных участках тела кожный барьер неодинаково прочен и меняется с возрастом. У детей, особенно раннего возраста, кожа более тонкая и нежная, липидорастворимые вещества всасываются через нее гораздо легче и могут вызвать нежелательные общие реакции. Активное втирание способствует проникновению лекарства в глубокие слои кожи и его всасыванию.
Мази, наложенные на очаг острого воспаления, препятствуют оттоку экссудата, потоотделению, повышают местную температуру, расширяют сосуды дермального слоя кожи и обостряют воспаление подобно своеобразному компрессу. Поэтому жирные мази не применяются при остром воспалении и мокнущих процессах. Они показаны при хроническом воспалении, где оказывают рассасывающее действие.
Препараты, растворимые в воде, и суспензии (болтушки) практически не всасываются через неповрежденную кожу и оседают на ней после испарения жидкости, оказывая охлаждающий эффект. Именно такие формы предпочтительны при острых воспалительных процессах.
В настоящее время созданы специальные лекарственные формы — пластыри с нанесенными на них лекарственными средствами, так называемые трансдермальные транспортные системы (например, с нитроглицерином).
отсутствие пресистемной элиминации;
Недостаток способа : возможность развития дерматита.
Ингаляционнымпутем вводят следующие лекарственные формы :
газообразные вещества (летучие анестезирующие средства);
мелкодисперсные порошки (натрия кромогликат).
Данный способ введения обеспечивает как местное (адреномиметики), так и системное (средства для наркоза) действие. Ингаляции лекарств производят с помощью специальной аппаратуры (от простейших спрей-баллончиков для самостоятельного применения больным до стационарных аппаратов). Учитывая тесный контакт вдыхаемого воздуха с кровью, а также огромную альвеолярную поверхность, скорость резорбции лекарств очень высока. Ингаляторно не применяют лекарственные средства, обладающие раздражающими свойствами. Нужно помнить, что при ингаляциях вещества сразу поступают в левые отделы сердца через легочные вены, что создает условия для проявления кардиотоксического эффекта.
быстрое развитие эффекта;
возможность точного дозирования;
отсутствие пресистемной элиминации.
необходимость использования сложных технических устройств (наркозные аппараты);
Источник
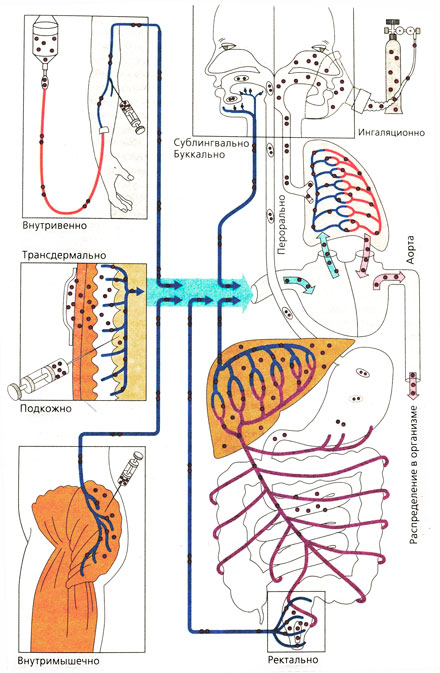
Способы введения лекарств
Что происходит с лекарством в организме? Зачем нужно такое количество лекарственных форм? Почему нельзя все выпускать в виде таблеток или, например, сиропов? Ответам на эти вопросы посвящена данная статья.
Биологическая доступность — отношение количества всосавшегося лекарственного вещества к общему количеству этого вещества, выделившегося из лекарственной формы. Иными словами, речь идет о том, какая часть таблетки (сиропа и т. д.) подействует.
Выделяются два способа введения лекарственных препаратов — энтеральный (через желудочно-кишечный тракт (ЖКТ)) и парентеральный (минуя ЖКТ).
К энтеральным способам относятся введение лекарства внутрь, под язык, за щеку, в прямую кишку. Рассмотрим их подробнее.
Несомненно, самый удобный для нас способ — пероральный прием (введение внутрь). Согласитесь, проглотить таблетку можно и в кино, и в магазине, и в самолете. Однако этот способ наименее эффективен с точки зрения биодоступности. Уже во рту, а особенно в желудке и кишечнике, лекарство подвергается воздействию различных неблагоприятных для него факторов: желудочного сока и ферментов. Лекарственные вещества частично адсорбируются пищей и могут просто выйти из организма, не оказав на него никакого воздействия. Если лекарство все же всосалось в кишечнике, оно попадает в печень, где обычно подвергается окислению или другим химическим превращениям. Таким образом, еще до попадания в кровоток лекарство может попросту исчезнуть.
Впрочем, не все так плохо. Существует целая категория препаратов — так называемые пролекарства. Они не оказывают никакого воздействия на организм, пока не подвергнутся в нем некоторым химическим превращениям.
Гораздо менее удобным, но зато более эффективным является ректальный способ введения лекарств (через прямую кишку в виде ректальных свечей — суппозиториев или клизм с лекарственными растворами). Всасываясь через геморроидальные вены, лекарственные вещества попадают сразу в кровь. Почти треть крови, поступающей от прямой кишки, через печень не проходит. Таким образом, ввести препарат ректально — это практически то же самое, что сделать инъекцию. Недостаток этого способа заключается лишь в небольшой поверхности всасывания и малой продолжительности контакта лекарственной формы с этой самой поверхностью. Поэтому при таком способе приема препаратов крайне важно соблюдать дозировку.
С точки зрения биодоступности эффективными также являются сублингвальный (под язык) и трансбуккальный (через слизистую щеки) способы введения лекарств. Благодаря большому количеству капилляров в слизистых щек и языка обеспечивается достаточно быстрое всасывание препаратов, которые при этом практически не подвергаются пресистемной элиминации. Именно поэтому некоторые сердечные препараты, от которых требуется быстрый эффект (например, нитроглицерин), не глотают, а закладывают под язык.
К парентеральным способам относятся подкожные, внутримышечные, внутривенные инъекции, а также введение препаратов непосредственно в органы и полости тела. Куда попадает лекарство при внутривенном введении? Сразу в кровь, а следовательно — максимальная биодоступность и эффективность. При подкожном и внутримышечном введении препаратов в соответствующем месте создается депо, из которого лекарство высвобождается постепенно. И все в этих парентеральных способах хорошо, кроме одного: чтобы соблюсти заповедь «Не навреди», нужно обладать хотя бы минимальными навыками осуществления таких манипуляций. Иначе в лучшем случае вас ожидают синяки от кровоизлияний в местах сквозного прокола сосудов, в худшем же — эмболия сосудов. Слово «эмболия» и звучит-то жутковато, а значение его еще страшнее. Если в шприце остался воздух и его случайно вкололи в вену — в ней появляется небольшой пузырек, который будет путешествовать по кровеносным сосудам до тех пор, пока не доберется до такого, через который не сможет проскочить. Как следствие, образуется закупорка сосуда. А если он окажется где-нибудь в районе мозга?
Есть еще один способ введения лекарственных препаратов, без которого картина была бы неполной, — введение через бронхи. Общая поверхность альвеол в легких — порядка 200 квадратных метров, что сравнимо с площадью теннисного корта. И весь этот «теннисный корт» впитывает лекарство. Последнее должно быть как можно лучше измельчено — диспергировано. Ведь чем меньше вдыхаемые частички, тем с большим количеством альвеол будет осуществляться контакт.
Нам привычны ингаляции и впрыскивания аэрозолей. У врачей есть еще одна возможность вводить лекарство через легкие (точнее, через бронхи, но это недалеко). Хотелось бы пожелать вам никогда с таким способом не сталкиваться. Его используют при реанимации больных с остановкой сердца или тяжелыми расстройствами сердечной деятельности. В бронхи вливают небольшие количества водных растворов лекарственных веществ, что в подобных случаях более эффективно, чем сделать инъекцию.
Интраназальный способ (закапывание в нос) тоже не лишен сюрпризов. Слизистая носа напрямую контактирует с обонятельной долей головного мозга, поэтому лекарства очень быстро попадают в спинномозговую жидкость и мозг. Данный способ используется для введения некоторых транквилизаторов, наркотических анальгетиков и средств общей анестезии. Более привычным является закапывание препаратов для лечения насморка (ринита). Их действие основано на сосудосуживающем эффекте. Следует помнить, что такие препараты нельзя применять длительно, так как к ним развивается привыкание, что требует приема более высоких доз, а это, в свою очередь, может привести к сужению крупных сосудов и повышению артериального давления или приступам стенокардии.
Трансдермальный способ (нанесение лекарства на кожу) обычно дает только местный эффект, однако некоторые вещества очень легко всасываются и создают в подкожной клетчатке депо, благодаря чему необходимая концентрация препарата в крови может поддерживаться в течение нескольких дней. Введение через кожу обеспечивается не только втиранием, но и накладыванием компрессов, а также принятием ванн с растворами лекарственных препаратов. На кожу также наносят раздражающие вещества, активирующие кровообращение и некоторые рефлекторные реакции.
Еще одним способом трансдермального введения лекарств является применение специальных пластырей. Они обеспечивают медленное поступление препарата в организм и могут использоваться в случае лечения высокоактивными веществами, употребляемыми в очень малых дозах, определенную концентрацию которых надо поддерживать постоянно.
После того как лекарство попадает в организм, в различных органах и тканях создается различная его концентрация. Так, концентрация вещества в печени и почках в среднем в 10 раз выше, чем в костях и жировой ткани. И дело не только в разной интенсивности кровотока. Равномерному распределению лекарств препятствуют различные тканевые барьеры — биологические мембраны, через которые вещества проникают неодинаково. Рассмотрим основные барьеры.
Гематоэнцефалический барьер (ГЭБ) — это особый механизм, который регулирует обмен веществ между кровью, спинномозговой жидкостью и мозгом. Он защищает мозг от чужеродных веществ, попадающих в кровь. Так, известно, что вещества, распадающиеся в растворах на ионы и (или) нерастворимые в жирах, через ГЭБ не проникают. Этот барьер самый мощный, и не зря. Ведь армия без главнокомандующего — это всего лишь кучка (в нашем случае органов). Организм ценен как работающее и взаимодействующее целое. Чтобы лекарство попало в мозг, его чаще всего вводят в спинномозговой канал.
Стенка капилляров в отличие от ГЭБ проницаема для большинства веществ. Характерной особенностью этого барьера является способность задерживать высокомолекулярные соединения (например, белок альбумин). Это дает возможность использовать последние в качестве заменителей плазмы. Они циркулируют в кровеносной системе и не могут проникать в ткани организма.
Высокой проницаемостью также обладает плацентарный барьер. Этот факт следует учитывать при выборе лекарств для беременных, так как многие препараты способны вызывать нарушения в развитии плода и даже его уродства (тератогенный эффект).
Источник




