- Что такое парентеральное введение лекарственных средств
- Преимущества парентерального способа введения
- Недостатки
- Алгоритм парентерального введения лекарственных средств
- Внутривенное введение
- Подкожное
- Внутримышечное
- Внутриартериальное
- Интратекальное
- Видео
- Парентеральный путь введения лекарств
- Содержание
- Парентеральное введение [ править | править код ]
- Внутривенное введение [ править | править код ]
- Подкожное введение [ править | править код ]
- Внутримышечное введение [ править | править код ]
- Внутриартериальное введение [ править | править код ]
- Интратекальное введение [ править | править код ]
Что такое парентеральное введение лекарственных средств
Существует несколько способов подачи в организм лекарственных препаратов. Парентеральное введение – это путь, при котором медикамент доставляется к тканям и органам, минуя пищеварительный тракт (дословный перевод термина «парентерально» означает «мимо кишечника»). К таким способам относятся все виды инъекций, включая инъекции большого объема, называемые инфузиями, и ингаляции.
Преимущества парентерального способа введения
Парентеральное введение лекарственных средств имеет ряд очевидных преимуществ перед пероральным применением аналогичных препаратов. К ним относятся следующие факторы:
- Становится возможным лечение пациентов, находящихся в бессознательном состоянии.
- Возможность оказания помощи пациентам при сильной рвоте и других нарушениях работы пищеварительной системы, когда существует риск отторжения препарата, принятого пероральным способом.
- Улучшение биодоступности активных компонентов лекарственных препаратов (повышение их усвояемости).
- Скорость наступления лечебного эффекта при парентеральном введении возрастает, что особенно важно при критических состояниях.
- Возможность легко достичь постоянных терапевтических концентраций компонентов препарата в крови.
- Доступно использование препаратов, которые плохо всасываются при прохождении через желудочно-кишечный тракт или оказывают на него раздражающее действие; соединений, разрушающихся под воздействием кислот и ферментов желудочного сока (например, адреналина или инсулина).
- Благодаря крупным порам в мембране эндотелиальных клеток скорость диффузии при некоторых типах парентерального введения не зависит от растворимости препарата в жирах.
- Усвояемость компонентов препарата не зависит от графика приема еды, воздействия желудочного сока, желчи, пищеварительных ферментов.
- Парентеральное питание организма является неотъемлемой частью терапии при тяжелых заболеваниях печени и почек.
Недостатки
Основными физиологическими осложнениями после проведенных процедур являются некрозы, абсцессы, индивидуальные аллергические реакции. Парентеральный путь введения лекарств производится медицинским персоналом. Качество и безопасность инъекций зависит от соблюдения норм стерилизации инструмента и дезинфекции рук, квалификации специалиста, выполнения правил и техник введения препаратов. При нарушении перечисленных требований на протяжении суток после процедуры введения может наблюдаться образование инфильтрата с сопутствующим воспалением.
Другим распространенным осложнением при нарушении техники выполнения инъекции является воздушная или масляная эмболия – попадание в кровеносный сосуд небольшого количества воздуха или масла. Это состояние может стать причиной некроза, спровоцировать тромбозы вен. Регулярные инъекции инсулина при сахарном диабете способствуют развитию инсулиновой липодистрофии – атрофии или гипертрофии кожной основы в местах постоянного введения препарата.
Используемый во время процедур нестерильный или некачественно обработанный инструмент может стать причиной инфицирования пациента тяжелым вирусным заболеванием (гепатитом, ВИЧ (вирусом иммунодефицита человека) и др.). Побочным эффектом инфузионного парентерального введения является эндофлебит – форма воспаления венозной стенки, которая развивается из-за повреждения внутренней оболочки вены или травмирования сосуда после катетеризации или продолжительного пребывания иглы в полости.
По статистике, сильные аллергические реакции на медикаментозный препарат, например, анафилактический шок, при парентеральных инъекциях развиваются чаще, чем после перорального приема. Поэтому строгим противопоказанием к данному способу введения медикаментозного препарата является непереносимость пациентом любого компонента его состава.
Парентеральный способ введения медикаментозных препаратов дифференцируют по местам, через которые лекарство попадает в системный кровоток. Инъекции в ткани проводят внутрикожно (диагностические), подкожно (раствор попадает в подкожные кровеносные сосуды), внутримышечно (препарат попадает в лимфатические и кровеносные сосуды в мышце), внутрикостно (инъекция проводится при невозможности внутривенного или внутримышечного введения).
Другой способ парентерального введения – непосредственно в сосуды (внутривенно, внутриартериально и в лимфатические сосуды). Последний вид инъекций показан в ситуациях, когда необходимо избежать прохождения препарата через печень и почки. В некоторых клинических случаях необходимо непосредственное введение лекарства в полости (брюшную, плевральную, суставную). Отдельными специальными видами парентерального введения являются:
- Интратекальный (субарахноидальный или эпидуральный) путь: через спинномозговую жидкость.
- Субконъюнктивальный путь: при местной терапии глазных заболеваний, через конъюнктиву глаза.
- Интраназальный путь: через носовую полость.
- Интратрахеальный (ингаляционный): методом вдыхания насыщенных лекарственными компонентами паров через ингалятор.
- Трансдермальный: проникновение компонентов препарата происходит через кожу.
Алгоритм парентерального введения лекарственных средств
Парентеральные инъекции разных видов проводят по определенным алгоритмам, которые обеспечивают безопасность и эффективность проводимых процедур. Эти правила включают в себя подготовку пациента, врача и необходимого инструментария, способ проведения укола, ряд завершающих мероприятий после окончания инъекции. Для разных лекарственных препаратов отличаются скорость и техника их введения.
Внутривенное введение
Подготовка к внутривенной инъекции включает в себя действия по выполнению санитарных правил – мытье и дезинфекция рук врача, стерилизация перчаток (по необходимости), осмотр ампулы препарата, сбор шприца, набор в него лекарственного раствора и помещение подготовленного инструмента в стерильный лоток. Затем производится подготовка к уколу пациента, заключающаяся в следующих действиях:
- Рука пациента укладывается на твердую неподвижную поверхность.
- Путем осмотра врач осуществляет выбор вены для укола.
- На среднюю треть плеча накладывается жгут, после чего пациенту необходимо три-четыре раза сжать и разжать кулак, чтобы вена стала хорошо видна и легко прощупывалась пальцами.
Внутривенный укол делается по четкому алгоритму, изменяется только скорость введения препарата. Последовательность производимых действий при данном виде парентеральной инъекции следующая:
- Смоченным спиртом ватным тампоном обрабатывается предполагаемая область укола и участки кожи, прилегающие к ней.
- С иглы шприца снимается колпачок, сам шприц берется в правую руку, указательным пальцем фиксируется канюля. Левой рукой обхватывается предплечье больного, большим пальцем натягивается кожа и придерживается вена. Перед введением иглы пациенту необходимо сжать кулак.
- Кожа и сосуд прокалываются под углом 15°, затем игла продвигается на 15 мм вперед. Левой рукой немного натягивается поршень, при этом в шприце должна появиться кровь (это означает, что игла находится внутри вены).
- Затем левой рукой снимается жгут, больной разжимает ладонь, и после еще одной проверки нахождения иглы в вене врач медленно нажимает на поршень до полного введения инъекционного раствора.
При проведении укола медицинский работник должен внимательно отслеживать изменения состояния пациента (бледность кожного покрова, головокружения и пр.). После инъекции игла быстро извлекается из вены, место прокола прижимается проспиртованным ватным шариком. Пациенту необходимо посидеть 7-10 минут с согнутой в локте рукой. После этого на месте укола не должно появляться крови.
Подкожное
Алгоритм подготовки к подкожному виду парентерального введения не отличается от внутривенного. Стерилизуются руки и инструменты (при необходимости), осматривается ампула, лекарственный раствор набирается в шприц. Обрабатывается спиртом место укола и прилегающий к нему кожный покров. Инъекцию проводят следующим образом:
- Левой рукой кожа собирается в складку.
- Игла вводится под углом 45°, в основании складки, под кожу, на глубину 15 мм.
- Пальцами руки, фиксировавшей кожную складку, медленно нажимается поршень шприца.
- После завершения введения препарата игла вынимается, к месту укола прикладывается проспиртованный ватный шарик.
Внутримышечное
Подготовка к внутримышечному парентеральному введению производится по аналогичному алгоритму. Пациент ложится на кушетку лицом вниз, для укола выбирается место на верхней части ягодичной мышцы. Оно обрабатывается спиртом. Инъекция проводится по следующим правилам:
- Шприц держится правой рукой, пальцами левой чуть растягивают кожу на месте будущего прокола.
- Резким движением игла вводится в ягодичную мышцу примерно на 2/3 ее длины, под углом 90°.
- Левой рукой проверяют попадание в мышцу – чуть натягивают поршень на себя, крови при этом быть не должно.
- Вводят препарат, место прокола стерилизуют проспиртованным ватным тампоном.
Внутриартериальное
Для выполнения внутриартериального укола выбираются артерии, располагающиеся близко к поверхности кожи – шейные, локтевых сгибов, подмышечная, лучевая или бедренная. Подготовка к инъекции выполняется по общим правилам. Точка введения определяется врачом в области наибольшей пульсации. Кожа и артерия прокалывается по тем же правилам, что и при внутривенном уколе, по направлению движения артериального потока. После окончания процедуры на место пункции на несколько минут накладывается давящая повязка.
Интратекальное
Парентеральное введение медицинских препаратов в спинномозговую жидкость является сложной и болезненной процедурой, при которой пациент лежит на боку, поджав ноги к животу и голову к грудной клетке. Место введения выбирается между позвонков поясничного отдела, оно не только обрабатывается антисептиком, но и обезболивается с применением местных анальгетических средств методом подкожной инъекции. Игла вводится непосредственно в позвоночный канал, после процедуры пациенту необходимо сохранять неподвижность на протяжении 20-30 минут.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
Парентеральный путь введения лекарств
Содержание
Парентеральное введение [ править | править код ]
Парентеральный дословно переводится как «минуя кишечник». Основные способы парентерального пути введения лекарственных средств — внутривенный, подкожный и внутримышечный. При п/к и в/м введении препараты всасываются путем простой диффузии по градиенту концентрации между местом введения и плазмой. Скорость диффузии зависит от площади диффузионной поверхности (эндотелий капилляров) и растворимости препарата в интерстициальной жидкости. Благодаря довольно крупным порам в мембране эндотелиальных клеток скорость диффузии не зависит от растворимости препарата в жирах. Более крупные молекулы (например, белки) поступают в системный кровоток медленнее, по лимфатическим сосудам.
При любом способе парентерального введения (за исключением внутриартериального) лекарственное средство, прежде чем достичь ткани-мишени, может элиминироваться легкими. Некоторые лекарственные средства (особенно слабые основания, которые в крови находятся преимущественно в неионизированной форме) накапливаются в легких благодаря своей высокой жирорастворимости. Кроме того, легкие задерживают введенные в/в твердые частицы и элиминируют летучие вещества.
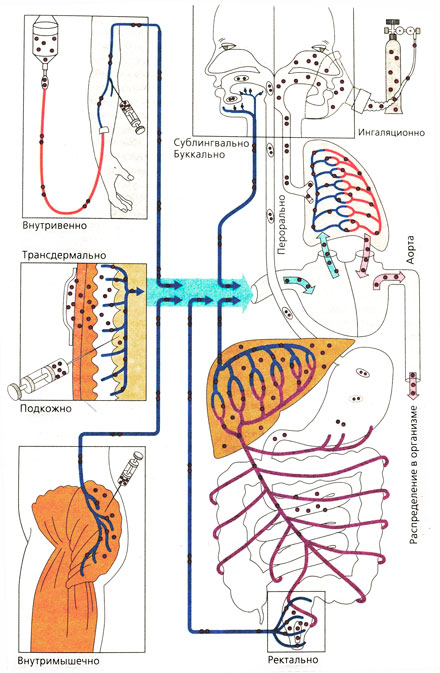
Пути ведения лекарственных веществ и их распределение в организме
Внутривенное введение [ править | править код ]
При в/в введении препарат сразу и полностью поступает в системный кровоток. Это самый быстрый и точный способ введения лекарственных средств, позволяющий надежно регулировать их концентрацию. В некоторых случаях, например при вводной анестезии, дозу не определяют заранее, а подбирают в зависимости от реакции на препарат. Некоторые лекарственные средства, обладающие раздражающим действием, можно вводить только в/в, так как стенка сосудов менее чувствительна к ним. К тому же при медленном введении препарат успевает разбавиться кровью.
Наряду с достоинствами в/в введение имеет и свои недостатки. Быстрое повышение концентрации лекарственного средства в крови и ткани-мишени увеличивает риск побочных эффектов, поэтому препараты следует вводить медленно, тщательно наблюдая за больным. Если препарат введен по ошибке, исправить ее уже нельзя. Для многократного введения необходимо наладить надежный венозный доступ. В/в нельзя вводить масляные растворы и препараты, вызывающие осаждение растворенных в крови веществ или гемолиз.
Подкожное введение [ править | править код ]
Это распространенный способ введения лекарственных средств. Благодаря медленному, равномерному всасыванию обеспечивается длительный терапевтический эффект. Скорость всасывания можно регулировать, используя разные лекарственные формы (например, суспензия инсулина всасывается медленнее, чем раствор) или добавляя в раствор сосудосуживающие средства, замедляющие всасывание. Для введения некоторых гормональных средств успешно используют подкожные имплантаты, выделяющие препарат очень медленно, в течение нескольких недель или месяцев. П/к введение непригодно для лекарственных средств, которые обладают раздражающим действием и могут вызвать сильную боль и некроз тканей.
Внутримышечное введение [ править | править код ]
Водорастворимые лекарственные средства всасываются при в/м введении достаточно быстро. Скорость всасывания зависит от интенсивности кровотока в месте инъекции. Согревание и массаж в месте инъекции, а также физические упражнения усиливают всасывание. Так, если инсулин вводят в бедро, а не в плечо, бег может вызывать резкое падение уровня глюкозы плазмы за счет значительного увеличения кровотока в ногах. При инъекции в латеральную широкую мышцу бедра и дельтовидную мышцу водорастворимые препараты, как правило, всасываются быстрее, чем при инъекции в большую ягодичную мышцу. У женщин эта разница еще заметнее, так как у них более выражена подкожная клетчатка, которая довольно плохо кровоснабжается. При тяжелом ожирении и истощении скорость всасывания лекарственных средств после в/м и п/к введения меняется. Масляные растворы и другие препараты длительного действия для в/м введения (например, некоторые антибиотики) всасываются очень медленно и равномерно. Лекарственные средства, которые из-за раздражающего действия нельзя вводить п/к, зачастую пригодны для в/м введения.
Внутриартериальное введение [ править | править код ]
Этот способ используют в тех случаях, когда необходимо обеспечить высокую концентрацию лекарственного средства только в определенной ткани или органе (например, при лечении злокачественных новообразовании печени, головы и шеи). Иногда внутриартериально вводят рентгеноконтрастные средства. При внутриартериальном введении нужно соблюдать особую осторожность, а выполнять его должен опытный специалист. При внутриартериальном введении лекарственное средство попадает в системный кровоток, минуя легкие.
Интратекальное введение [ править | править код ]
Многие лекарственные средства медленно проникают через гематоэнцефалический барьер или вовсе не проходят через него. Поэтому в тех случаях, когда необходимо обеспечить быстрое воздействие на ЦНС (например, при спинномозговой анестезии, острых инфекциях ЦНС), препарат вводят непосредственно в субарахноидальное пространство спинного мозга. При опухолях головного мозга лекарственные вещества можно вводить в желудочки мозга.
Источник