- Парентеральный путь введения лекарств
- Содержание
- Парентеральное введение [ править | править код ]
- Внутривенное введение [ править | править код ]
- Подкожное введение [ править | править код ]
- Внутримышечное введение [ править | править код ]
- Внутриартериальное введение [ править | править код ]
- Интратекальное введение [ править | править код ]
- Лекарственные препараты для парентерального питания
- Показания к применению
- Фармакологическое действие
- Классификация препаратов для парентерального питания
- Основы и особенности лечения препаратами для парентерального питания
- Парентеральные пути введения лекарственных средств
Парентеральный путь введения лекарств
Содержание
Парентеральное введение [ править | править код ]
Парентеральный дословно переводится как «минуя кишечник». Основные способы парентерального пути введения лекарственных средств — внутривенный, подкожный и внутримышечный. При п/к и в/м введении препараты всасываются путем простой диффузии по градиенту концентрации между местом введения и плазмой. Скорость диффузии зависит от площади диффузионной поверхности (эндотелий капилляров) и растворимости препарата в интерстициальной жидкости. Благодаря довольно крупным порам в мембране эндотелиальных клеток скорость диффузии не зависит от растворимости препарата в жирах. Более крупные молекулы (например, белки) поступают в системный кровоток медленнее, по лимфатическим сосудам.
При любом способе парентерального введения (за исключением внутриартериального) лекарственное средство, прежде чем достичь ткани-мишени, может элиминироваться легкими. Некоторые лекарственные средства (особенно слабые основания, которые в крови находятся преимущественно в неионизированной форме) накапливаются в легких благодаря своей высокой жирорастворимости. Кроме того, легкие задерживают введенные в/в твердые частицы и элиминируют летучие вещества.
Пути ведения лекарственных веществ и их распределение в организме
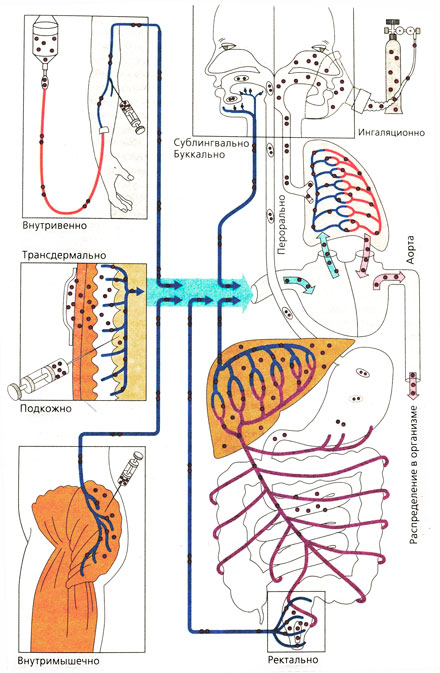
Внутривенное введение [ править | править код ]
При в/в введении препарат сразу и полностью поступает в системный кровоток. Это самый быстрый и точный способ введения лекарственных средств, позволяющий надежно регулировать их концентрацию. В некоторых случаях, например при вводной анестезии, дозу не определяют заранее, а подбирают в зависимости от реакции на препарат. Некоторые лекарственные средства, обладающие раздражающим действием, можно вводить только в/в, так как стенка сосудов менее чувствительна к ним. К тому же при медленном введении препарат успевает разбавиться кровью.
Наряду с достоинствами в/в введение имеет и свои недостатки. Быстрое повышение концентрации лекарственного средства в крови и ткани-мишени увеличивает риск побочных эффектов, поэтому препараты следует вводить медленно, тщательно наблюдая за больным. Если препарат введен по ошибке, исправить ее уже нельзя. Для многократного введения необходимо наладить надежный венозный доступ. В/в нельзя вводить масляные растворы и препараты, вызывающие осаждение растворенных в крови веществ или гемолиз.
Подкожное введение [ править | править код ]
Это распространенный способ введения лекарственных средств. Благодаря медленному, равномерному всасыванию обеспечивается длительный терапевтический эффект. Скорость всасывания можно регулировать, используя разные лекарственные формы (например, суспензия инсулина всасывается медленнее, чем раствор) или добавляя в раствор сосудосуживающие средства, замедляющие всасывание. Для введения некоторых гормональных средств успешно используют подкожные имплантаты, выделяющие препарат очень медленно, в течение нескольких недель или месяцев. П/к введение непригодно для лекарственных средств, которые обладают раздражающим действием и могут вызвать сильную боль и некроз тканей.
Внутримышечное введение [ править | править код ]
Водорастворимые лекарственные средства всасываются при в/м введении достаточно быстро. Скорость всасывания зависит от интенсивности кровотока в месте инъекции. Согревание и массаж в месте инъекции, а также физические упражнения усиливают всасывание. Так, если инсулин вводят в бедро, а не в плечо, бег может вызывать резкое падение уровня глюкозы плазмы за счет значительного увеличения кровотока в ногах. При инъекции в латеральную широкую мышцу бедра и дельтовидную мышцу водорастворимые препараты, как правило, всасываются быстрее, чем при инъекции в большую ягодичную мышцу. У женщин эта разница еще заметнее, так как у них более выражена подкожная клетчатка, которая довольно плохо кровоснабжается. При тяжелом ожирении и истощении скорость всасывания лекарственных средств после в/м и п/к введения меняется. Масляные растворы и другие препараты длительного действия для в/м введения (например, некоторые антибиотики) всасываются очень медленно и равномерно. Лекарственные средства, которые из-за раздражающего действия нельзя вводить п/к, зачастую пригодны для в/м введения.
Внутриартериальное введение [ править | править код ]
Этот способ используют в тех случаях, когда необходимо обеспечить высокую концентрацию лекарственного средства только в определенной ткани или органе (например, при лечении злокачественных новообразовании печени, головы и шеи). Иногда внутриартериально вводят рентгеноконтрастные средства. При внутриартериальном введении нужно соблюдать особую осторожность, а выполнять его должен опытный специалист. При внутриартериальном введении лекарственное средство попадает в системный кровоток, минуя легкие.
Интратекальное введение [ править | править код ]
Многие лекарственные средства медленно проникают через гематоэнцефалический барьер или вовсе не проходят через него. Поэтому в тех случаях, когда необходимо обеспечить быстрое воздействие на ЦНС (например, при спинномозговой анестезии, острых инфекциях ЦНС), препарат вводят непосредственно в субарахноидальное пространство спинного мозга. При опухолях головного мозга лекарственные вещества можно вводить в желудочки мозга.
Источник
Лекарственные препараты для парентерального питания
Препараты для парентерального питания – это группа лекарственных средств, которые вводятся внутривенно и заменяют традиционное питание у особых групп пациентов.
К главным компонентам пищи, которые обеспечивают основные, базовые потребности организма человека в питательных веществах, относят белки, жиры и углеводы. Кроме того, для нормального функционирования организм должен получать макро- и микроэлементы (натрий, калий, кальций, магний, железо, фосфор, йод, серу и т.д.), а также витамины.
В случаях, когда традиционное (энтеральное) питание или осложнено, или невозможно, используют парентеральное питание. Обычно препараты для парентерального питания применяют при патологиях желудочно-кишечного тракта, которые сопровождаются трудностями в переваривании и усвоении пищи.
Парентеральное питание бывает частичным и полным. Частичное парентеральное питание используется как вспомогательное в дополнение к традиционному приему пищи. В основном для частичного парентерального питания применяют препараты углеводов (глюкозу) и аминокислот. Полное парентеральное питание на 100% обеспечивает потребность организма в пище и практически полностью заменяет традиционное питание.
Препараты для парентерального питания представляют собой простые продукты переваривания основных компонентов пищи, в каком виде они обычно всасываются в кишечнике и усваиваются организмом человека: вместо белков в состав препаратов для парентерального питания входят аминокислоты, вместо сложных жиров и углеводов – триглицериды и глюкоза соответственно.
Показания к применению
Препараты для парентерального питания как источник энергии используют в случаях, когда традиционное питание невозможно или существенно ограничено – в основном, у пациентов с нарушением функции желудочно-кишечного тракта при язвенном колите, кишечной непроходимости, синдроме короткой кишки после удаления части кишечника (например, при опухоли, инфаркте кишечника).
Также препараты для парентерального питания применяют у недоношенных детей, у младенцев с врожденными дефектами и аномалиями желудочно-кишечного тракта.
Препараты аминокислот показаны при тяжелой печеночной недостаточности, печеночной энцефалопатии, печеночной коме.
Глюкозу дополнительно используют как растворитель для ряда лекарственных средств перед внутривенно капельным введением, при критической потере жидкости (дегидратации), во время операций, а также при различных отравлениях и критически низком уровне глюкозы в крови (гипогликемии).
Фармакологическое действие
Препараты для парентерального питания замещают традиционное питание, являются источником энергии для организма.
Аминокислоты и глюкоза дополнительно оказывают антитоксическое действие – обезвреживают отравляющие организм вещества (в частности, аммиак, который накапливается в организме при нарушениях функции печени).
Глюкоза дополнительно устраняет гипогликемию.
Классификация препаратов для парентерального питания
Препараты для парентерального питания классифицируют на:
- аминокислоты: комбинированные препараты, содержащие L-аргинин, L-лейцин, L-изолейцин, L-метионин, L-фенилаланин, L-аланин, L-пролин, L-валин, L-треонин, L-лизин, глицин, L-гистидин, L-серин, N-ацетил-L-тирозин, L-триптофан, N-ацетил-L-цистеин и т.д.;
- жировые эмульсии: препараты, масло соевое, триглицериды со средними цепями, очищенные яичные фосфолипиды, масло оливковое, рыбий жир;
- углеводы: глюкоза;
- комбинированные препараты: аминокислоты + электролиты, аминокислоты + жировые эмульсии + электролиты, аминокислоты + жировые эмульсии + углеводы + электролиты.
Основы и особенности лечения препаратами для парентерального питания
Препараты для парентерального питания вводятся обычно в условиях стационара под контролем медицинского персонала.
Препараты для парентерального питания вводят в крупные центральные вены с помощью катетера.
Препараты, содержащие аминокислоты и жировые эмульсии, запрещается использовать для разведения других лекарственных препаратов, поскольку существует риск микробного загрязнения растворов, развития потенциально опасных взаимодействий или же снижения эффективности лечения.
Препараты жировых эмульсий следует использовать только в комплексном парентеральном питании вместе с аминокислотами и углеводами, поскольку применение их в качестве единственного источника энергии может привести к сдвигу кислотно-основного равновесия крови и другим негативным последствиям.
При использовании полного парентерального питания необходим постоянный контроль состояния обмена веществ пациента – регулярное определение уровня глюкозы и электролитов (натрий, калий, хлориды) в крови, функционального состояния печени и водного баланса организма.
Источник
Парентеральные пути введения лекарственных средств
Парентеральное (минуя пищеварительный тракт) введение лекарственных средств осуществляется посредством инъекций.
Инъекция – введение лекарственных веществ с помощью специального нагнетания под давлением в различные среды организма. Инъекции можно выполнять в ткани (кожа, подкожная клетчатка, мышцы, кости), в сосуды (вены, артерии, лимфатические сосуды), в полости (брюшная, плевральная, полость сердца, перикарда, суставов), в субарахноидальное пространство (под мозговую оболочку), в параорбитальное пространство, используют также спинномозговое (эпидуральное и субарахноидальное) введение.
Инъекции незаменимы при оказании первой медицинской помощи, когда необходим быстрый эффект, при этом введению лекарственного препарата не препятствуют рвота, затруднение глотания, нежелание больного или его бессознательное состояние.
Быстрота действия и большая точность дозировки, исключение барьерной функции печени и, как следствие, поступление препарата в кровь в неизмененном виде, поддержание требуемой концентрации лекарственных веществ в крови — вот основные преимущества парентерального способа введения лекарственных средств.
Для инъекций используются шприцы и иглы. Инъекции выполняются шприцами различной вместимости — 1, 2, 5, 10, 20 миллилитров. В настоящее время широкое применение получили шприцы для одноразового использования, сделанные из пластмассы с апирогенными свойствами и стерилизованные в заводских условиях. Также применяют и так называемые безигольные инъекторы, которые позволяют ввести внутрикожно, подкожно и внутримышечно лекарственное вещество без применения игл. Действие безигольного инъектора основано на способности струи жидкости, поданной под определенным давлением, проникать через кожный покров. Данный метод широко применяют при проведении массовых вакцинаций.
Инъекционные иглы производятся из нержавеющей хромо-никелевой стали, один конец иглы косо срезан и заострен, а на другом конце закреплена канюля из латуни (пластмассы), которая плотно надевается на подигольный конус шприца. Иглы для внутрикожных, подкожных, внутримышечных, внутривенных инъекций существенно отличаются по длине, сечению, форме заточки и должны строго по назначению применяться. Игла для внутривенных инъекций имеет срез под углом, равным 45 градусам, так как при более тупом срезе затруднен прокол кожи, в связи с чем вена ускользает от иглы, а иглой с более острым срезом легко проколоть сразу и переднюю и заднюю стенку вены. Для подкожных и внутримышечных инъекций угол среза острее.
Внутрикожная инъекция — самая поверхностная, используется в диагностических целях для постановки туберкулиновой реакции Манту, различных аллергических проб, а также на начальном этапе проведения местной анестезии. Место выполнения внутрикожной инъекции — внутренняя поверхность предплечья. После дезинфекции данной области раствором антисептика (70% этиловый спирт, спиртовой раствор хлоргексидина биглюконата) конец иглы срезом вверх вводится под острым углом, почти параллельно коже, на небольшую глубину так, чтобы только скрылся ее просвет. При правильной технике ее выполнения на месте внутрикожной инъекции остается бугорок в виде «лимонной корочки».
Подкожная инъекция — более глубокая, ее выполняют на глубину 15 мм. С ее помощью вводят лекарственные вещества, которые хорошо всасываются в рыхлой подкожной клетчатке. Наиболее удобным местом для выполнения подкожных инъекций являются наружная поверхность плеча и бедра, подлопаточная область и передняя брюшную стенку (введение гепарина). Поверхность кожи, где собираются сделать инъекцию, дважды обрабатывают стерильными ватными шариками со спиртом, в начале большую зону, а затем — непосредственно место инъекции. Левой рукой кожа в месте инъекции берется в складку, правой рукой вводится игла под кожу в основание получившегося треугольника на глубину 10-15 мм под углом 45 градусов к коже, срезом вверх. После введения лекарственного вещества игла быстро извлекается, место укола вновь протирается спиртом и прижимается ватным шариком.
Следует помнить, что некоторые растворы (например, хлорид кальция, гипертонический раствор хлорида натрия) при подкожном введении вызывают некроз подкожной жировой клетчатки.
Внутримышечная инъекция выполняется в места, где достаточно хорошо развит мышечный слой: в верхне-наружный квадрант ягодицы, передненаружную поверхность бедра, подлопаточную область. При внутримышечном введении лекарственный препарат быстро проникает в кровь за счет большего, чем в подкожной клетчатке, количества сосудов и сокращения мышц.
Ягодичная область условно разделена на 4 квадранта. Внутримышечную инъекцию рекомендуется выполнять только в верхне-наружный квадрант, включающий в себя большую, среднюю и малую ягодичные мышцы. В верхне-внутренний и нижне-наружный квадранты инъекции делать нельзя, так как большую часть квадрантов занимают костные образования (соответственно крестец, головка бедренной кости), а мышечный слой здесь незначительный. В нижне-наружном квадранте проходит сосудисто-нервный пучок, в связи с этим внутримышечное введение лекарственных веществ в данной зоне не проводится.
Положение больного во время инъекции — лежа на животе или на боку. Кожа дважды обрабатывается ватным шариком, смоченным спиртом, в начале большая площадь верхне-наружного квадранта, затем непосредственно место инъекции. Кожа в области инъекции растягивается, и игла длиной 8-10 см с широким просветом перпендикулярно к ее поверхности быстро вводится в мышцу на глубину до 70-80 мм. Непосредственно до введения лекарственного вещества необходимо немного потянуть на себя поршень шприца и убедиться в том, что игла не попала в кровеносный сосуд. При отсутствии поступления крови в шприц раствор медленно вводится, после чего игла извлекается. С целью улучшения рассасывания лекарственного препарата рекомендуется провести легкий массаж места инъекции или положить теплую грелку.
Внутривенная инъекция чаще используется при оказании экстренной медицинской помощи. Внутривенные инъекции чаще всего производят с помощью венопункции (чрескожное введение иглы в вену), реже — с применением веносекции (оперативное вскрытие просвета вены). Данные манипуляции являются наиболее ответственными, поскольку концентрация лекарственных веществ в крови после внутривенного введения нарастает значительно быстрее, чем при использовании других способов введения медикаментозных препаратов; в то же время ошибки при выполнении внутривенных инъекций могут иметь для пациента очень серьезные последствия.
Венопункцию осуществляют с целью взятия крови на различные исследования и для кровопускания, для внутривенного введения лекарственных средств, переливания крови и кровезаменителей. Удобнее всего выполнять внутривенные инъекции в вены локтевого сгиба, в некоторых случаях используют поверхностные вены предплечья, кисти, подколенной зоны, височной области (у детей), иногда вены голени.
Выполняя внутривенную инъекцию, необходимо постоянно помнить, что препарат попадает сразу в кровь, и любая ошибка (нарушение асептики, передозировка препарата, попадание в вену воздуха, масляного препарата, ошибочное введение лекарственного средства) может стать для больного роковой.
Длина иглы для внутривенной инъекции 40 мм, внутренний диаметр — 0,8 мм, при этом срез иглы должен быть под углом 45 градусов, чтобы максимально уменьшить вероятность ранения или прокола противоположной стенки вены.
Во время венопункции больной сидит или лежит. Рука должна иметь твердую опору и лежать на столе или кушетке в положении максимального разгибания в локтевом суставе, для чего под локоть подкладывают клеенчатую подушку, а при кровопускании — и пеленку.
Очень большое значение для успеха венопункции имеет подготовка вены. Легче всего пунктировать хорошо наполненную кровью вену. Для этого за 1-3 минуты до пункции накладывают резиновый жгут в средней трети плеча и преграждают отток крови из вены, при этом пульс на лучевой артерии не должен изменяться. Жгут завязывают так, чтобы его свободные концы были направлены вверх, а петля вниз. При ослаблении пульса на лучевой артерии жгут следует немного распустить. В случае, если локтевая вена прощупывается плохо, кожа ниже жгута не приобретает цианотичную окраску, следует затянуть жгут потуже. Для большего наполнения вен больному предлагают несколько раз сжать и разжать кисть.
Перед венопункцией медицинская сестра выполняет гигиеническую дезинфекцию рук. Кожу локтевого сгиба больного она тщательно обрабатывает стерильной ватой, смоченной спиртом, до появления легкой гиперемии, движениями от периферии к центру, определяя наполнение сосудов кровью и выбирая наиболее наполненную и поверхностно расположенную вену. Место инъекции лучше выбирать в зонах бифуркационных разветвлений, так как в данной зоне вена наиболее фиксирована, особенно это касается пожилых пациентов с процессами склерозирования сосудистого русла.
Прокол вены можно выполнять в два этапа или одномоментно. Начинающим лучше пользоваться двухмоментным способом. Держа иглу правой рукой срезом вверх параллельно намеченной вене и под острым утлом к коже прокалывают только кожу — игла ляжет рядом с веной и параллельно ей, затем сбоку прокалывают саму вену; при этом создается ощущение попадания в пустоту. При нахождении иглы в вене из канюли появятся капельки крови, далее жгут снимают, а иглу продвигают на несколько миллиметров вперед по ходу сосуда. Присоединяют к игле шприц и медленно вводят лекарственный раствор, оставив в шприце 1-2 мл. Если игла уже соединена со шприцем, следует для контроля ее положения несколько раз потянуть поршень шприца на себя, при этом появление крови в шприце подтвердит правильное положение иглы. Одномоментный способ венопункции требует большого навыка. При этом кожу прокалывают над веной и одновременно с ней. Угол между иглой и кожей, острый в начале прокола, в процессе вхождения иглы уменьшается, а ее продвижение в вену после попадания совершается при продвижении иглы почти параллельно коже. Потягивая поршень по появлению крови в шприце, убеждаются о нахождении в вене, и, сняв жгут, вводят лекарственное вещество.
После завершения введения лекарственного препарата иглу быстро извлекают, вторично обрабатывают спиртом кожу места инъекции и прижимают к нему стерильный ватный шарик на 2-3 минуты или накладывают на данную область давящую повязку.
МЕТОДИКИ ЗАБОРА БИОЛОГИЧЕСКОГО
При инструктировании пациента о порядке взятия биологического материала на исследование необходимо давать указания внятно, доходчиво и неторопливо. Если больной затрудняется повторить их, следует сделать для него короткие заметки «на память» на листе бумаги. Необходимо убедить пациента, что только тщательное, скрупулезное следование правилам сбора материала для анализа является залогом правильного диагноза.
При заборе биологического материала следует соблюдать меры предосторожности. Необходимо избегать непосредственного контакта с биологическим материалом. Работать нужно только в резиновых перчатках, постараться не бить лабораторную посуду и не травмировать себя осколками стекла. Перед сливом в канализацию выделения пациентов нужно обеззараживать. Следует тщательно дезинфицировать лабораторную посуду, судно и мочеприемники, петли для забора кала и др.
При попадании выделений больного на обнаженные руки необходимо выполнить их гигиеническую дезинфекцию одним из применяемых в данном лечебно-профилактическом учреждении методов. Соблюдение этих правил позволит предотвратить передачу от пациентов различных инфекционных агентов, в том числе ВИЧ-инфекции.
В общем виде алгоритм забора, маркировки и транспортировки биологических материалов можно представить следующим образом:
— подготовить место работы с соблюдением правил асептики;
— выполнить гигиеническую дезинфекцию рук, надеть стерильные перчатки;
— взять достаточное количество биологического материла с соблюдением правил асептики, при этом не рекомендуется разговаривать, чихать, кашлять;
— поместить биологический материал в стерильный контейнер;
— прикрепить этикетку с указанием ФИО пациента, диагноза, отделения, палаты, даты и времени получения материала, цели исследования;
— правильно хранить и своевременно транспортировать биологический материал в лабораторию.
1. Взятие крови на клинический, биохимический, бактериологический, иммунологический анализы, а также на сахар производится утром натощак. Пробирка должна быть сухой, химически чистой, иметь притертую резиновую крышку. Запрещается производить забор крови без шприца, используя только одну иглу.
2. Общий анализ мочи: используется утренняя средняя порция мочи в количестве 100-200 мл после предварительного тщательного туалета наружных половых органов. Если необходимо установить источник возможных изменений в моче, применяют двух- или трехстаканную пробу (пациент утром мочится последовательно в три сосуда).
3. Проба Каковского-Аддиса: накануне больной мочится последний раз вечером, а на следующий день в 8.00 собирается вся моча (у женщин катетером) и сразу отправляется в лабораторию.
4. Проба Нечипоренко: используется только средняя одноразовая порция свежевыпущенной мочи.
5. Проба Зимницкого: используется для оценки концентрационной функции почек при обычном пищевом и питьевом режиме. Мочу собирают через каждые 3 часа в отдельную посуду, причем раздельно учитывают дневной (с 6.00 до 18.00) и ночной (с 18.00 до 6.00) диурез.
6. Анализ мочи на 17-кетостероиды: берется из суточного количества 200 мл мочи в 500 мл стерильную банку с полиэтиленовой крышкой. В направлении указывается суточное количество мочи.
7. Бактериологическое исследование мочи: стерильная пробирка заполняется средней порцией свежевыпущенной мочи в количестве 10 мл и направляется в бактериологическую лабораторию.
8. Лабораторное исследование кала: кал для исследования следует собирать утром после сна. Пациент опорожняет кишечник в чистое судно, затем небольшое количество кала шпателем кладет в чистую, сухую стеклянную банку, которая отправляется в лабораторию. Для исследования кала на яйца глистов необходимо брать кал в теплом виде из трех мест.
9. Взятие мазка из зева: стерильным ватным тампоном провести по дужкам и небным миндалинам, не касаясь слизистой рта и языка. Затем осторожно ввести стерильный тампон в пробирку, не касаясь ее стенок, пробирку промаркировать.
10. Взятие мазка из носа: легкими поступательно-вращательными движениями последовательно ввести стерильный ватный тампон в нижний носовой ход с одной, а затем с другой стороны. Далее поместить тампон в пробирку и ее промаркировать. Следует незамедлительно доставить пробирку в бактериологическую лабораторию.
11. Сбор мокроты на общий анализ: мокрота собирается утром натощак. Перед ее сбором пациенту необходимо почистить зубы и прополоскать полость рта кипяченой водой. Собрать мокроту необходимо после кашлевого толчка в плевательницу, закрыть крышкой и не позднее 1 часа после сбора доставить в лабораторию.
ПОДГОТОВКА БОЛЬНЫХ К РЕНТГЕНОЛОГИЧЕСКИМ,
ЭНДОСКОПИЧЕСКАИМ И УЛЬТРАЗВУКОВЫМ
Достоверность и результативность результатов дополнительных методов исследования в немалой степени зависит от качества подготовки пациентов к проведению данных методов исследования.
Рентгенологическое исследование желудка и двенадцатиперстной кишки играет важную роль в диагностике патологии верхних отделов желудочно-кишечного тракта. В настоящее время общепризнанной методикой является точка зрения, что пациенты с нормальной функцией желудочно-кишечного тракта не нуждаются в специальной подготовке к рентгенологическому исследованию желудка, которое выполняется натощак. Лишь в случае наличия у больного органического стеноза пилорического отдела желудка перед исследованием следует промыть желудок за 2-3 часа. Аналогичной является подготовка к проведению эндоскопического исследования желудка и двенадцатиперстной кишки. Плановую эзофагогастродуоденоскопию проводят утром натощак; экстренное исследование выполняют в любое время суток, при необходимости перед ЭФГДС осуществляют промывание желудка до «чистых» промывных вод.
Рентгенологическое и эндоскопическое исследование толстой кишки (соответственно, ирригоскопия и колоноскопия) являются ведущими методами диагностики заболеваний ободочной и прямой кишки и требуют тщательной подготовки дистального отдела желудочно-кишечного тракта. Классический способ подготовки толстой кишки к исследованию следующий. Накануне исследования пациенту дают перед обедом 30 г касторового масла, вечером дважды ставят очистительную клизму с интервалом в 1 час. Больной не ужинает. Утром снова ставят две очистительные клизмы.
В настоящее время все более широкое применение с целью подготовки ободочной кишки к исследованию (как и к операции) находят препараты «Дюфалак»и «Фортранс».
Накануне исследования больной должен соблюдать специальную «очищающую» бесшлаковую диету. Нельзя в течение всего дня употреблять в пищу мясные продукты, птицу, рыбу, крупы и каши, хлеб и макаронные изделия, овощи и фрукты в любом виде; разрешается в течение дня употреблять только прозрачные жидкости – минеральную воду, чай без сахара, прозрачный бульон.
При использовании препарата «Дюфалак» в 13 часов развести 100 мл препарата в 1-2 литрах воды, в течение последующих 4 часов выпить данную первую порцию. У больного должна появиться умеренная безболезненная диарея. В 19-20 часов 100 мл препарата «Дюфалак» развести в 1-2 литрах воды, также выпить эту порцию. Будет продолжаться умеренная безболезненная диарея, при этом выделяемая промывная жидкость постепенно должна становиться все более чистой и не иметь дополнительных признаков.
При использовании препарата «Фортранс» содержимое 4 пакетиков следует растворить в 1 литре воды каждый и размешать до полного растворения. Полученный раствор следует принимать в дозировке, равной 1 литр на 15-20 кг массы тела, что примерно соответствует 3-4 литрам. Раствор можно принять однократно, 4 литра днем накануне исследования, или поделить на 2 приема (2 литра накануне вечером и 2 литра утром), при этом прием препарата следует закончить за 3-4 часа до исследования.
Количество выпитой пациентом жидкости с учетом выпитого объема бульонов или соков не должно быть меньше 4 литров!
Ультразвуковое исследование (эхография) нашло широкое применение в диагностике заболеваний органов брюшной полости и забрюшинного пространства. Данное исследование проводят, как правило, утром натощак, подготовка сводится обычно к борьбе с метеоризмом, что достигается назначением перед УЗИ-исследованием упоминаемой выше диеты и применением активированного угля или карболена (по 0,5-1 г 3-4 раза в сутки).
ПЕРВАЯ И ДОВРАЧЕБНАЯ МЕДИЦИНСКАЯ ПОМОЩЬ
Источник