- Афакия глаза и способы её коррекции
- Коррекция афакии
- Афакия
- МКБ-10
- Общие сведения
- Причины афакии
- Симптомы афакии
- Диагностика афакии
- Лечение афакии
- Прогноз и профилактика афакии
- Афакия и ее лечение (коррекция)
- Причины возникновения и классификация
- Признаки афакии
- Диагностика
- Лечение афакии
- Прогноз при афакии и ее профилактика
Афакия глаза и способы её коррекции
Автор:
Фоменко Наталия Ивановна
Мед. портал:

Преломляющая сила — рефракция глаза, при афакии сильно изменена, зрение снижено, аккомодация утрачена. Для восстановления отсутствующих функций глаза, пациентам с афакией должна быть назначена адекватная оптическая коррекция.
Коррекция афакии
Для того, чтобы добиться высокой остроты зрения афакичного глаза, сегодня применяют три различных метода оптической коррекции: очки, контактны линзы или имплантацию искусственного хрусталика (ИОЛ).
Корригирующие стекла очков обеспечивают весьма высокую остроту зрения, даже в отсутствии хрусталика. Правда, они имеют несколько значимых недостатков. Так, отсутствие хрусталика делает необходимым применение очень сильных положительных стекол (обычно, +8,0…+17,0D, а иногда и выше), но при афакии, из-за отсутствия природной линзы глаза, зачастую развивается астигматизм. С учетом его, корригирующие стекла очков, должны иметь цилиндрический компонент, который еще более утяжеляет стекла, а также значительно усложняет технически процесс их изготовления. При этом, пациентам с афакией нужны обязательно две пары очков – одна, для близи, вторая, для дали.
Еще один серьезный недостаток, коррекции афакии очками – воздействие на зрительный анализатор сильных плюсовых стекол с развитием кольцевой скотомы. Кольцевая скотома характеризуется выпадением участка поля зрения и сопровождается весьма неприятным ощущением, которое в англоязычных источниках получило название «чертика из табакерки». Проявляется оно совершенно внезапным появлением объектов, до тех пор не видимых, в поле зрения больного. Конечно, это очень тягостно для человека, а иногда и опасно, особенно при переходе улицы с интенсивным движением транспорта.
Проблема, еще более усугубляется при односторонней афакии, когда ко всем перечисленным изъянам присоединяется анизейкония. Состояние анизейконии, характеризуется разной величиной ретинальных изображений в обоих глазах и сопровождается серьезным нарушением бинокулярного зрения. Размер ретинального изображения, как известно, тесно связан с положением его по отношению к сетчатке основной задней плоскости в оптической системе органа зрения. Из-за афакии, плоскость эта значительно смещена, а избежать разноразмерности изображений, попадающих на сетчатки глаз, возможно только при условии, что указанная плоскость совпадает с местом, главной задней плоскости здорового глаза. При наличии анезейконии, оптическая коррекция афакии не проводится, а назначаются соответствующие контактные линзы.
В последние годы, лечение афакии все чаще проводят при помощи имплантации в глаз прозрачной выпуклой искусственной линзы (ИОЛ), которая и берет на себя все функции хрусталика. Для расчета диоптрийной силы новой оптической системы глаза, специалист офтальмолог применяет специальные таблицы, номограммы и компьютерные программы.
К имплантации ИОЛ в случае афакии прибегают при ее двустороннем варианте и в случае, когда больной по ряду объективных причин не может пользоваться очками и контактными линзами.
К хирургическим методам лечения афакии, также относят и операцию кератофакии, при которой в роговицу больного вшивается диск, вытачиваемый из роговицы донора.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник
Афакия
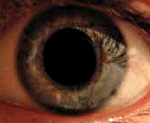
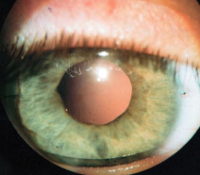
Афакия – это патологическое состояние органа зрения, для которого характерно отсутствие хрусталика в глазном яблоке. Клинически заболевание проявляется снижением остроты зрения, дрожанием радужной оболочки, утратой способности к аккомодации и астенопическими жалобами. Диагностика афакии включает в себя проведение визометрии, гониоскопии, биомикроскопии, офтальмоскопии, рефрактометрии и ультразвукового исследования глаза. Консервативная терапия заключается в коррекции афакии с помощью контактных линз и очков. Тактика хирургического лечения сводится к имплантации искусственного хрусталика (интраокулярной линзы) в афакичный глаз.
МКБ-10
Общие сведения
Афакия, или отсутствие хрусталика – это заболевание глаз врожденного или приобретенного генеза, которое сопровождается патологией рефракции, снижением остроты зрения и неспособностью к аккомодации. Врожденная афакия относится к числу орфанных заболеваний, частота ее развития в популяции изучена не достаточно. Вместе с тем, с каждым годом возрастает число послеоперационных афакий, являющихся следствием экстракции катаракты. Риск развития приобретенной формы заболевания резко возрастает в возрасте после 40. Прогнозируется увеличение численности приобретенных форм заболевания в экономически благополучных странах. На развитие как врожденной, так и приобретенной формы патологии не влияет расовая и половая принадлежность.
Причины афакии
Клиническая классификация афакии включает в себя врожденную и приобретенную формы заболевания. В офтальмологии выделяют две разновидности врожденной афакии: первичную (обусловлена аплазией хрусталика) и вторичную (развивается при внутриутробной резорбции хрусталика). В зависимости от распространенности отсутствие хрусталика бывает монокулярным (односторонним) и бинокулярным (двусторонним).
Ключевую роль в развитии врожденной афакии играет нарушение развития хрусталика на этапе эмбриогенеза. При первичной форме врожденного порока не происходит отделение хрусталикового пузырька от наружной эктодермы. За этот процесс в норме отвечают гены PAX6 и BMP4. В зависимости от степени снижения экспрессии данных генов на определенных этапах эмбрионального развития возможно формирование переднего лентиконуса, переднекапсульной катаракты и аномалии Петерса, сочетанной с отсутствием хрусталика. Экспериментальным путем доказано, что задержка развития структур глазного яблока на стадии роговично-хрусталикового контакта приводит к первичной форме врожденной афакии.
Причиной вторичной формы заболевания является идиопатическая абсорбция хрусталика, возникающая спонтанно. Одной из теорий ее развития принято считать самопроизвольную мутацию, что провоцирует нарушение формирования базальной мембраны, из которой в процессе эмбриогенеза должна формироваться капсула хрусталика.
В этиологии приобретенной афакии главную роль отводят хирургической экстракции катаракты, вывиху и подвывиху хрусталика. Также причинами данного заболевания могут выступать проникающие ранения и контузии глазного яблока.
Симптомы афакии
Специфическим симптомом афакии является иридодонез (дрожание радужки), который развивается при движении глаз. При обследовании у пациентов отмечается снижение остроты зрения и способности к аккомодации. В прогностическом плане наиболее неблагоприятной является односторонняя форма заболевания, так как клиническая картина осложняется анизейконией. Индуцированная органической патологией аномалия сопровождается различием в размере изображения на сетчатке глаз, вследствие чего резко ухудшается бинокулярное зрение.
Врожденная форма патологии характеризуется прогрессирующим снижением остроты зрения при относительной стабильности остальных клинических проявлений. Отсутствие своевременного лечения может стать причиной слепоты. Для послеоперационной формы афакии свойственна стадийность течения основного заболевания, которое послужило причиной проведения оперативного вмешательства по удалению хрусталика. Клиническая картина травматической афакии характеризуется прогрессирующим нарастанием симптоматики, ранними проявлениями которой являются интенсивный болевой синдром с нарастанием местного отека и прогредиентное снижение остроты зрения.
Из астенопических жалоб у пациентов с афакией отмечается появление тумана перед глазами, низкая способность к фиксации и двоение изображения. Неспецифическими проявлениями заболевания являются головная боль, общая слабость, повышенная раздражительность.
Врожденная форма афакии или удаление хрусталика в детском возрасте осложняется микрофтальмией. При полном отсутствии капсулы хрусталика стекловидное тело ограничено только пограничной мембраной. Это служит причиной формирования грыжи стекловидного тела. В случае разрыва пограничной мембраны содержимое стекловидного тела выходит в переднюю камеру глаза. В то же время контактная коррекция является провоцирующим фактором развития кератита, образования рубцов на роговице, в роговично-склеральной области и лимбе.
Диагностика афакии
Для постановки диагноза «афакия» целесообразным является проведение таких методов исследования, как визометрия, гониоскопия, биомикроскопия глаза, офтальмоскопия, рефрактометрия и УЗИ глаза. При помощи визометрии удается установить степень снижения остроты зрения. Данный метод исследования показан всем пациентам перед проведением коррекции. При гониоскопии наблюдается выраженное углубление передней камеры глаза. Проведение офтальмоскопии является необходимым для выявления сопутствующей патологии и выбора дальнейшей тактики лечения. Помимо рубцовых изменений в области сетчатки и хориоидеи, при афакии часто выявляется центральная хориоретинальная дистрофия сетчатки, частичная атрофия зрительного нерва и периферические хориоретинальные очаги.
Методика рефрактометрии при односторонней форме заболевания позволяет выявить снижение рефракции на 9,0 – 12,0 диоптрий на афакичном глазу. Гиперметропия определяется у детей после экстракции врожденной катаракты и в среднем составляет 10,0 – 13,0 диоптрий. Развитие микрофтальма при врожденной афакии также способствует дальнозоркости. Методом биомикроскопии не удается визуализировать оптический срез хрусталика. В редких случаях выявляются остатки капсулы. При исследовании фигурок Пуркинье-Сансона, отсутствует отражение от задней и передней поверхности хрусталика.
Лечение афакии
Коррекция афакии проводится при помощи очков, контактных и интраокулярных линз. Показанием к очковой коррекции зрения является двухсторонняя форма заболевания. При односторонней афакии очки рекомендованы только при непереносимости контактных методов коррекции. Выбор стекла для эмметропичного глаза затруднен, т. к. даже стекло в +10 диоптрий не сопоставимо с преломляющей силой хрусталика, которая равняется 19 диоптриям. Это обусловлено тем, что коэффициент преломления жидкости, которая окружает хрусталик, выше, чем воздушной среды, окружающей стекло.
Оптическая сила стеклянной линзы зависит от рефракции пациента. При гиперметропии необходимо подобрать очки с более сильной оптикой, чем при миопии. Нет необходимости в назначении методов коррекции зрения пациентам с высокой степенью миопии до удаления хрусталика. В связи с отсутствием способности к аккомодации пациенту следует назначить очки для работы на близком расстоянии на 3,0 диоптрий сильнее, чем для дальнего видения.
Контактная или интраокулярная коррекция зрения показаны пациентам с монокулярной афакией. Назначение очков пациентам с данной формой заболевания будет усугублять анизейконию. В ходе оперативного вмешательства (интраокулярной коррекции) проводится имплантация искусственной линзы с индивидуально подобранной оптической силой. Наиболее предпочтительным вариантом лечения является использование заднекамерных линз, т. к. локализируясь в месте расположения естественной линзы, они обеспечивают высокое качество зрения. Врожденную афакию при помощи данной методики можно корректировать только после достижения ребенком двухлетнего возраста.
Прогноз и профилактика афакии
Прогноз для жизни и трудоспособности при правильной коррекции афакии благоприятный. При отсутствии своевременного лечения высокий риск полной утраты зрения, что в последующем ведет к инвалидизации.
В офтальмологической практике специфические меры по профилактике врожденной афакии отсутствуют. Для предотвращения развития приобретенных форм заболевания необходимо проходить ежегодный осмотр у врача-офтальмолога. Это поможет своевременно диагностировать те заболевания, которые могут привести к оперативному удалению хрусталика. Лицам, находящимся в группе риска по получению травм глаза в связи с особенностями профессии, необходимо в рабочее время использовать защитные очки или маски.
Источник
Афакия и ее лечение (коррекция)
Афакия представляет собой патологическое состояние глаза, при котором естественный хрусталик в глазном яблоке отсутствует. Клинически аномалия проявляется астенопическими жалобами пациента, утратой аккомодационной способности, ухудшением зрения, дрожанием радужной оболочки. Для диагностики афакии проводят следующие исследования глаз: визометрию, рефрактометрию биомикроскопию, офтальмоскопию, гониоскопию и УЗИ глаза. Лечение (коррекция) афакии проводится консервативными и хирургическими методами. Консервативная терапия включает коррекцию патологии очками и контактными линзами. Хирургическое лечение — это имплантация в афакичный глаз специального искусственного хрусталика — интраокулярной линзы.
Причины возникновения и классификация
Клиническая классификация включает две формы патологии – врожденную афакию и приобретенную. Врожденная афакия – заболевание орфанного (редкого) типа с плохо изученной частотой возникновения в популяции. Приобретенная афакия, как правило, — патология, встречающаяся после хирургического вмешательства, обычно после экстракции катаракты. Риск приобретенной афакии резко возрастает у людей после 40 лет. И в экономически развитых странах уже прогнозируется рост численности данной формы патологии. Возникновение афакии (врожденной или приобретенной) никак не связано с половой или расовой принадлежностью.
Специалисты подразделяют врожденную афакию на две разновидности: первичную, возникающую из-за аплазии (отсутствия) хрусталика и вторичную, которая обусловлена внутриутробной его резорбцией (рассасыванием). В соответствии с локализацией аномалии, отсутствие хрусталика бывает односторонним (монокулярным) и двусторонним (бинокулярным).
Главной причиной врожденной афакии называют нарушение формирования хрусталика на эмбриональном этапе развития. При аплазии хрусталика, к примеру, отделения от наружной эктодермы хрусталикового пузырька не происходит. В норме ответственными за этот процесс являются PAX6 и BMP4 гены. В соответствии со степенью снижения их экспрессии, на определенных этапах развития эмбриона возможно возникновение переднего лентиконуса, переднекапсульной катаракты либо аномалии Петерса, которые сочетаются с отсутствием хрусталика. Существуют экспериментальные доказательства, что первичная форма врожденной афакии также может быть обусловлена задержкой развития структур глаза на этапе роговично-хрусталикового контакта.
Вторичная форма заболевания возникает при идиопатической спонтанной абсорбции хрусталика. По одной из гипотез, она развивается в процессе самопроизвольной мутации из-за нарушение построения базальной мембраны, которая в процессе эмбриогенеза формирует капсулу хрусталика.
Главной причиной приобретенной афакии являются хирургические операции, в частности, экстракция катаракты, а также вывих и подвывих хрусталика. Кроме того, патология может возникать из-за проникающего ранения либо контузии глаза.
Признаки афакии
Одним из типичных признаков афакии является дрожание радужки или иридодонез, обнаружить который можно при движении глаз. Обследование выявляет у пациентов снижение остроты зрения, потерю аккомодационной способности. Особенно неблагоприятной в плане прогноза считается односторонняя форма афакии, из-за того, что патология осложняется анизейконией (состояние, при котором зрачки здорового и пораженного глаза отличаются по размеру). Аномалия, индуцированная органической патологией, проявляется различным размером изображений на сетчатке одного и второго глаза, что становится причиной резкого ухудшения бинокулярного зрения.
При врожденной афакии наблюдается прогрессирующее снижение зрения и относительная стабильность прочих клинических симптомов. Отсутствие своевременного лечения способно привести пациента к слепоте.
Послеоперационная афакия отличается стадийностью течения основного заболевания, ставшего причиной хирургической операции по удалению хрусталика. При травматической афакии, в клинической картине определяется прогрессирующее нарастание симптоматики. Одним из ранних проявлений при этом является серьезный болевой синдром, сопровождающийся нарастанием местного отека и постепенным снижением остроты зрения.
К астенопическим жалобам пациентов с афакией можно отнести: туман перед глазами, двоение изображений, неспособность к фиксации. Иногда афакия сопровождается неспецифическими проявлениями. К ним можно отнести головную боль, высокую раздражительность, общую слабость.
Врожденная афакии, как и удаление хрусталика в раннем возрасте может осложниться микрофтальмией. Когда капсула хрусталика полностью отсутствует ограничением стекловидному телу служит только пограничная мембрана, что провоцирует развитие грыжи стекловидного тела. Если происходит разрыв пограничной мембраны, переднюю камеру глаза заполняет содержимое стекловидного тела. Применение контактной коррекции при афакии может стать провоцирующим образования рубцов роговицы фактором, а также развития кератита.
Диагностика
Кроме общего осмотра глаз, диагностика афакии требует проведения целого ряда специальных исследований органа зрения: биомикроскопии глаза, визометрии, гониоскопии, рефрактометрии, офтальмоскопии и УЗИ.
Визометрия показан всем пациентам, она выявляет степень ухудшения остроты зрения, что необходимо перед проведением коррекции. Проведение гониоскопии выявляет увеличение глубины передней камеры глаза. Офтальмоскопия позволяет обнаружить сопутствующие патологии и выбрать тактику дальнейшего лечения. Ведь наряду с рубцовыми изменениями сетчатки и хориоидеи, афакию часто сопровождает хориоретинальная дистрофия центральной области сетчатки, хориоретинальные очаги по периферии сетчатки и частичная атрофия зрительного нерва.
В случае односторонней афакии методика рефрактометрии дает возможность определять на глазу без хрусталика снижение рефракции на 9,0 – 12,0D. У детей после удаления врожденной катаракты возникает гиперметропия, в среднем составляющая 10,0 – 13,0 D. При врожденной афакии дальнозоркости способствует также возникновение микрофтальма.
Оптический срез хрусталика методом биомикроскопии визуализировать не удается. Не часто удается выявить лишь остатки капсулы. Отражение от передней и задней поверхностей хрусталика при тесте с фигурками Пуркинье-Сансона, отсутствует.
Лечение афакии
Афакию корригируют (исправляют), применяя очки, контактные линзы и искусственные хрусталики — интраокулярные линзы. Очковую коррекцию зрения, как правило, назначают при двусторонней форме заболевания. Очки при односторонней афакии применяют, только когда контактные методы коррекции пациентом не переносятся. Для нормально видящего глаза выбор стекла затруднен, ведь даже стекло силой +10 D с преломляющей силой хрусталика несопоставимо, так как последняя равняется 19 D. Это объясняется коэффициентом преломления жидкости, в окружении которой находится хрусталик, ведь он выше, чем коэффициент воздуха, окружающего стекло. Сила преломления стеклянной линзы напрямую связана с рефракцией пациента. В случае гиперметропии подбираются очки, имеющие более сильную оптику, чем в случае миопии. Если пациент до удаления хрусталика имел высокую степень миопии, после его удаления в средствах коррекции необходимости нет, однако из-за аккомодационной способности, пациенту необходимы очки для близкого расстояния сильнее на 3,0 D, чем для зрения вдаль.
Интраокулярная и контактная коррекция зрения назначается пациентам с афакией одного глаза, так как очки в этом случае станут усугублять анизейконию.
Интраокулярная коррекция выполняется в ходе хирургического вмешательства, когда пациенту имплантируется искусственный хрусталик с подобранной индивидуально оптической силой. При этом, заднекамерные линзы считаются наиболее предпочтительным вариантом лечения, т. к. они обеспечивают хорошее качество зрения, благодаря своей локализации в ложе естественного хрусталика. Данная методика подходит и для коррекции врожденной афакию, правда только по достижению ребенком возраста 2-х лет.
Прогноз при афакии и ее профилактика
При правильном методе коррекции афакии прогноз для жизни пациента и его трудоспособности благоприятный. Однако, если своевременное лечение отсутствует, высок риск утраты зрения полностью, что в последующем станет причиной инвалидизации.
Специфические меры способные предотвратить врожденную афакию, в офтальмологической практике отсутствуют. С целью предотвращения случаев приобретенной афакии следует ежегодно проходить офтальмологический осмотр, которые поможет своевременно диагностировать сложные заболевания приводящие к вынужденному хирургическому удалению хрусталика. Лицам, имеющим высокий риск получения травм глаза из-за особенностей профессиональной деятельности, обязательно использовать в работе средства защиты – маски и очки.
Источник