- Осложнения при мандибулярной анестезии аподактильным способом
- Техника проведения мандибулярной анестезии с помощью пальпации
- Аподактильная мандибулярная анестезия (общеизвестный метод)
- Аподактильная мандибулярная анестезия по А. Е. Верлоцкому
- Возможные ошибки введения иглы при мандибулярной анестезии
- Эффективная методика анестезии нижней челюсти
- Техника проведения мандибулярной анестезии
- Завершение процедуры анестезии
Осложнения при мандибулярной анестезии аподактильным способом
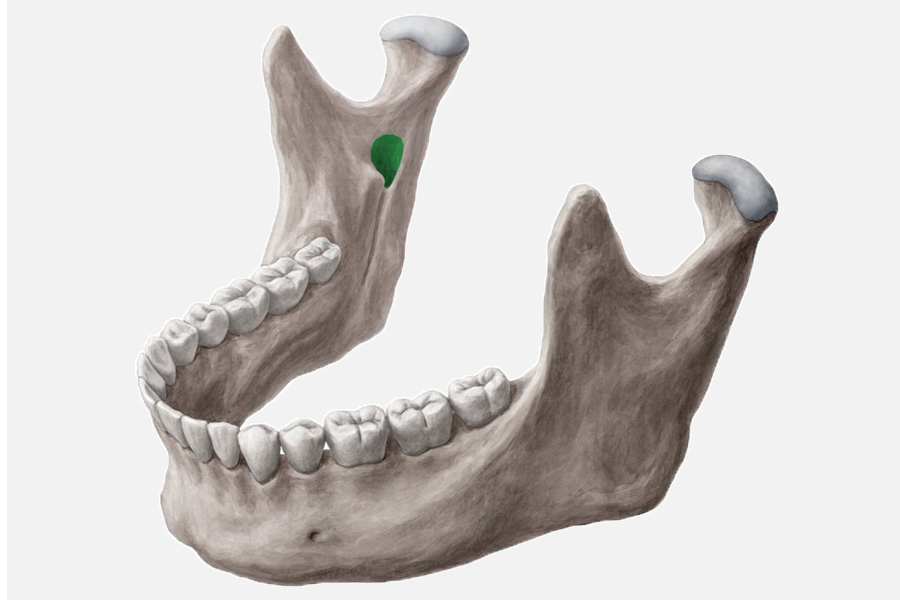
Целевой пункт — нижнечелюстное отверстие, через которое нижний альвеолярный нерв входит в канал, расположен на внутренней поверхности ветви нижней челюсти.
Местонахождение нижнечелюстного отверстия. Расстояние от краев нижней челюсти: от переднего края нижней челюсти — 15 мм, от заднего — 13 мм, от полулунной вырезки — 22 мм и от нижнего края нижней челюсти — 27 мм (рис. 93, А).
Рис. 93. Нижняя челюсть.
А — нижняя челюсть снаружи, несколько спереди и сверху (В. П.Воробьев, 1946): — суставной отросток; 2— венечный отросток; 3 — передний край ветви нижней челюсти; 4 — нижнечелюстное возвышение (торус); 5— височный гребешок; 6— позадимолярная ямка; 7 — нижнечелюстное отверстие; 8 — язычок нижней челюсти; 9 — подбородочное отверстие.
Б — ветвь нижней челюсти: 1 — нижнеальвеолярный нерв, 2 — внутренняя крыловидная мышца.
Высота расположения отверстия у взрослых отвечает уровню жевательной поверхности нижних моляров, у детей и людей преклонного возраста — немного ниже. Снизу и спереди нижнечелюстное отверстие прикрыто костным выступом (язычком нижней челюсти). В связи с этим обезболивающий раствор нужно вводить на 7-10 мм выше уровня отверстия, где нерв перед вхождением в нижнечелюстной канал проходит в костной желобинке, наполненной рыхлой клетчаткой и в которой хорошо распространяется анестетик.
ВЫВОД: чтобы подойти к целевому пункту, иглу нужно вколоть на 7-10 мм выше уровня жевательной поверхности нижних моляров (рис. 94, А).
Рис. 94. Положение иглы при мандибулярной анестезии. (Г.П. Рузин, М.П. Бурых, 2000)
А — на нижнечелюстной кости. Игла проходит на 7-10 мм выше жевательной поверхности нижних моляров, конец иглы находится в крыло-челюстном пространстве в костной желобинке (sulcus n. mandibularis). 1 — уровень жевательной поверхности нижних моляров; 2—язычок нижней челюсти; 3 — крыло-челюстное пространство.
Б — на вертикальном срезе.
В — на горизонтальном срезе препарата.
Инъекционный инструментарий (для всех видов внутриротовой мандибулярной и торусальной анестезии): карпульный или одноразовый пластмассовый шприц на 2 мл, игла длиной 41,5-50 мм.
Техника проведения мандибулярной анестезии с помощью пальпации
1. Пациент максимально широко открывает рот.
2. Палец фиксируют в позадимолярной ямке (см. рис. 95А, Б, В): при правосторонней мандибулярний анестезии — указательный палец левой руки, при левосторонней — большой палец. Укол справа и слева выполняют правой рукой. Сначала находят позадимолярную ямку. От венечного отростка к язычной стороне альвеолярного отростка нижней челюсти спускается костный тяж — височный гребешок, между передним краем нижней челюсти и височным гребешком размещено небольшое углубление треугольной формы — позадимолярная ямка. При широко открытом рте пациента пальцем находят передний край ветви нижней челюсти на уровне дистального края коронки третьего нижнего моляра (при его отсутствии сразу же за вторым моляром). Переместив палец немного ксредине, попадают в позадимолярную ямку. Палец фиксиpyют в позадимолярной ямке так, чтобы кончик ногтя прощупывал ее внутренний край (ножку височного гребешка) (рис. 95, А).
3. Шприц расположен на уровне премоляров противоположной стороны.
4. Иглу вкалывают возле края ногтя, к середине от ножки височного гребешка, на 7-10 мм выше жевательной поверхности третьего нижнего моляра.
5. Иглу продвигают кзади, на глубине 5-7 мм она достигает кости, вводят 0,3-0,5 мл анестетика, выключая язычный нерв.
6. Не теряя контакта с костью, продвигают иглу еще на 20-25 мм кзади, проводят аспирационную пробу, вводят 1,5-2 мл анестетика. Обезболивание наступает через 5—10 мин (рис. 95 Г).
Рис. 95. Внутриротовая мандибулярная анестезия с помощью пальпации. Палец опускается от внешнего края ветви нижней челюсти в позадимолярную ямку. А, Б, В — ощупывание переднего края ветви нижней челюсти; Г— шприц расположен на уровне премоляров противоположной стороны. Место укола на 10 мм выше жевательной поверхности третьего нижнего моляра
Примечание. Если в связи с анатомическими особенностями нижней челюсти при продвижении иглы теряется контакт с костью, шприц перемещают к резцам.
Предпосылкой успеха является то, что игла, достигнув кости, при ее продвижении на расстоянии 20-25 мм не должна терять контакт с ней. В момент введения анестетика кончик иглы должен обязательно касаться кости.
Анатомические особенности нижней челюсти. Ветвь нижней челюсти расположена не строго в сагиттальний плоскости, а несколько под углом к ней, при этом передний ее край находится ближе, а задний дальше от средней линии. Уровень наклона ветви челюсти у каждого пациента разный, поэтому, уколов иглу к кости на 5-7 мм, не всегда можно продвинуть ее к целевому пункту — костной желобинке над нижнечелюстным отверстием. В таком случае шприц перемещают к резцам, иглу продвигают на глубину 20-25 мм, не теряя контакта с костью, и достигают целевого пункта.
Аподактильная мандибулярная анестезия (общеизвестный метод)
При выполнении анестезии аподактильным способом основным ориентиром является крылочелюстная складка. Она расположена к середине от височного гребешка и может быть широкой, узкой или иметь обычный (средний) поперечный размер.
1. Пациент максимально широко открывает рот. Стоматологическим зеркалом, которое держат в левой руке, отодвигают угол рта и щеку ксредине.
Место укола: за нижними молярами видно крылочелюстную складку, латеральнее (за этой складкой) расположена желобинка, которую делят на три равные части и делают укол впереди от нее между верхней и средней третями ее длины на 10мм выше жевательной поверхности нижних моляров (рис. 96).
2. Шприц располагают на премолярах или на первом нижнем моляре, иглу направляют перпендикулярно к плоскости ветви нижней челюсти, для этого цилиндром шприца нужно отодвинуть угол рта кзади.
3. Иглу углубляют в мягкие ткани на 20-25 мм до упора ее кость. Проводят аспирационную пробу, вводят 1,5-2 мл анестетика. Обезболивание наступает через 5-10 мин.
Рис. 96. Аподактильная мандибулярная анестезия (Н. Evers,G. Haegerstam, 1990):
— стоматологическим зеркалом щека отведена в сторону;
— цилиндр шприца оттягивает угол рта кзади, шприц находится на уровне нижних моляров противоположной стороны;
— на канюле пометка со стороны острия иглы (срез иглы направлен к кости). НЕДОСТАТКИ: анестезия выполнена короткой иглой длиной 25 мм. В случае перелома иглы в участке канюли отломок сложно извлечь из мягких тканей (возможно прийдется применять оперативное вмешательство)
Аподактильная мандибулярная анестезия по А. Е. Верлоцкому
Выполняется аналогично предыдущей анестезии.
Место укола: внешний отдел крылочелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних моляров (при отсутствии моляров — на середине расстояния между задними концами альвеолярных отростков нижней и верхней челюстей). При значительной ширине крылочелюстной складки иглу вкалывают по ее середине. Если эта складка узкая и расположена вблизи слизистой оболочки щеки, иглу вкалывают во внутренний ее край (рис. 97).
Рис. 97. Аподактильная мандибулярная анестезия поА.Е. Верлоцкому (В.И. Заусаев с соавт., 1981)
Примечание: аподактильные способы мандибулярной анестезии в США и Европе распространены мало, поскольку стоматологи считают эту методику неточной.
Зона обезболивания при мандибулярной анестезии: все зубы соответствующей стороны челюсти, альвеолярный отросток, десны с вестибулярной и язычной стороны, слизистая оболочка дна полости рта, передние 2/3 языка, половина нижней губы, кожа подбородка на стороне анестезии. С вестибулярной стороны десны от середины второго премоляра к середине второго моляра иннервируются щечным нервом. Для их обезболивания нужно выключить щечный нерв или дополнительно ввести в переходную складку возле соответствующего зуба 0,3—0,5 мл анестетика. Обезболивание резцов и клыка неполное из-за анастомозов противоположной стороны (рис. 98 А).
Рис. 98. А — зона обезболивания при мандибулярной анестезии. Б —зона обезболивания при торусальной анестезии (объяснение в тексте)
Продолжительность анестезии: от 1,2-2 до 4-6 ч (при применении анестетика среднего действия (лидокаина) обезболивание длится в среднем 2 ч, при применении сильного анестетика (артикаина) — 4-6 ч.
Применение: при длительных, травматических вмешательствах (операциях) на зубах и в области альвеолярного отростка нижней челюсти, при воспалительных процессах (периостите, остеомиелите), при вмешательствах на нижних молярах.
ОСЛОЖНЕНИЯ:
1. Контрактура нижней челюсти. Возникает при введении некачественного обезболивающего раствора, при травмировании крылочелюстной мышцы (введение иглы медиальнее крылочелюстной складки, многоразовое, 2-5 раз, повторение анестезии с последующим травмированием мышцы, надкостницы и кости).
2. Повреждение сосудов с образованием гематомы, попадание анестетика в кровеносное русло, травмирование нижнеальвеолярного нерва.
3. Перелом иглы в участке канюли.
Предупреждение осложнений
Обязательное проведение аспирационной пробы. Не использовать некачественные (малоизвестных фирм) и короткие иглы, пользоваться иглами длиной 41,5—50 мм, тогда отломок иглы можно легко захватить инструментом (пинцетом, зажимом) и немедленно удалить из мягких тканей.
Возможные ошибки введения иглы при мандибулярной анестезии
1. После укола игла, пройдя 5-7 мм, упирается в кость. Это означает, что кончик ее коснулся костного выступа, не достигнув места входа нерва в нижнечелюстной канал. Если ввести сюда анестетик, болевую чувствительность утратит только слизистая оболочка преддверия дна полости рта и язык (обезболивание язычного нерва).
В этом случае необходимо слегка оттянуть иглу назад, отклонить цилиндр шприца кпереди (к резцам), направить иглу назад и немного вверх до упора в кость. Игла должна пройти путь в мягких тканях не менее 15—25 мм.
2. Возможен обратный вариант: игла входит в мягкие ткани на значительную глубину — 35-40 мм, не встречая кости.
Это означает, что: а) может случиться, что у пациента сильно развернуты углы нижней челюсти;
б) игла направлена неправильно — не строго с противоположной стороны и двигается параллельно ветви нижней челюсти, нигде не касаясь ее.
В таком случае нужно наполовину вытянуть иглу и отклонить цилиндр шприца кзади, максимально отодвинув противоположный угол рта, и закончить инъекцию.
Помните: обезболивающий эффект наступит только тогда, когда игла коснется кости, пройдя в мягких тканях расстояние 15-25 мм.
Когда Вы вводите анестетик в мягкие ткани (внутренняя крыловидная мышца), обезболивания не наступает.
Предложен ряд модификаций внутриротовой мандибулярной анестезии. Все они сводятся к тому, что нужно ввести обезболивающий раствор на внутренней поверхности ветви нижней челюсти, от нижнечелюстного возвышения к язычку нижней челюсти, где проходит нижний альвеолярный нерв (рис. 99).
Рис. 99. Расположение нижнего альвеолярного нерва на внутренней поверхности ветви нижней челюсти.
1 — положение иглы при торусальной анестезии; 2— положение иглы при мандибулярной анестезии; 3 — нижнеальвеолярный нерв. В участке 1-2 (между торусом и нижнечелюстным отверстием) нижний альвеолярный нерв находится на внутренней поверхности ветви нижней челюсти и его легко достичь. Если врач в пределах этой области введет анестетик, качественное обезболивание нижней челюсти обеспечено
Если врач в этом участке достигнет кончиком иглы кости и введет анестетик, качественное обезболивание нижней челюсти ему обеспечено (рис. 100).
Рис. 100. Распространение (диффузия) обезболивающего раствора при мандибулярной анестезии в рыхлой клетчатке крылочелюстного пространства
3. Выполнили инъекцию, наступила анестезия, но слизистая оболочка с вестибулярной стороны чувствительна (от середины второго премоляра к середине второго моляра). Это означает, что не обезболен щечный нерв. Проводим обезболивание щечного нерва или дополнительно проводим инфильтрационную анестезию в переходную складку в области соответствующих зубов.
Рекомендуем: начинающему врачу освоить более простые виды анестезии, при которых путь иглы прямой, например, торусальную анестезию.
Используемые материалы: Местное обезболивание в амбулаторной стоматологии. Кононенко Ю.Г., Рожко Н.М., Рузин Г.П.; 2-е издание, перераб. и доп. —Москва: — издательство ‘Книга плюс», 2004.
Источник
Эффективная методика анестезии нижней челюсти
- 15 марта 2021
- Просмотров: 12137
- Автор: Дмитрий Колесников
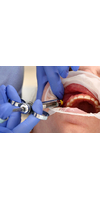
Многие начинающие стоматологи часто сталкиваются с проблемой анестезии нижней челюсти. У нее сложная анатомия, и затруднения при проведении анестезии заключаются в том, что мы не видим явных анатомических зон, в которые нужно делать инъекцию. С верхней челюстью все намного проще. Мы просто обезболиваем область зуба, который будем лечить. К сожалению, не у всех пациентов можно так сделать на нижней челюсти. У нее более плотная структура кости и прохождение анестетика из-за этого затруднено.
Есть пациенты с тонкой костью, которым достаточно только инфильтрационной анестезии. Но большинству приходится делать торусальную или интралигаментарную анестезию. Последний способ встречается реже, поскольку требует наличия специальной иглы и особой осторожности при проведении инъекции.
Техника проведения мандибулярной анестезии
Мы расскажем, как выполнить проводниковую анестезию на нижней челюсти, чтобы достигнуть 100% результата и комфортно работать с зубом, не вызывая неприятных ощущений у пациента.
Чтобы определить место инъекции, придется вспомнить анатомию нижней челюсти. Она имеет венечный и мыщелковый отростки. Между ними есть вырезка и отверстие, куда входит ветвь нерва. Именно туда нужно попасть иглой, чтобы «выключить» ту часть нерва, которая входит в тело нижней челюсти и иннервирует зубы.
Сперва нащупайте пальцем край венечного отростка. Это не всегда легко сделать, если у пациента, например, крупные жевательные мышцы. Чтобы лучше его прощупать, попросите пациента немного прикрыть рот. Мышцы расслабятся, и вы сможете отделить тело мышцы от венечного отростка.
Когда найдете отросток, немного продвиньте палец и нащупайте щечный гребень. Он хорошо прощупывается. Это тот ориентир, где находится точка укола.
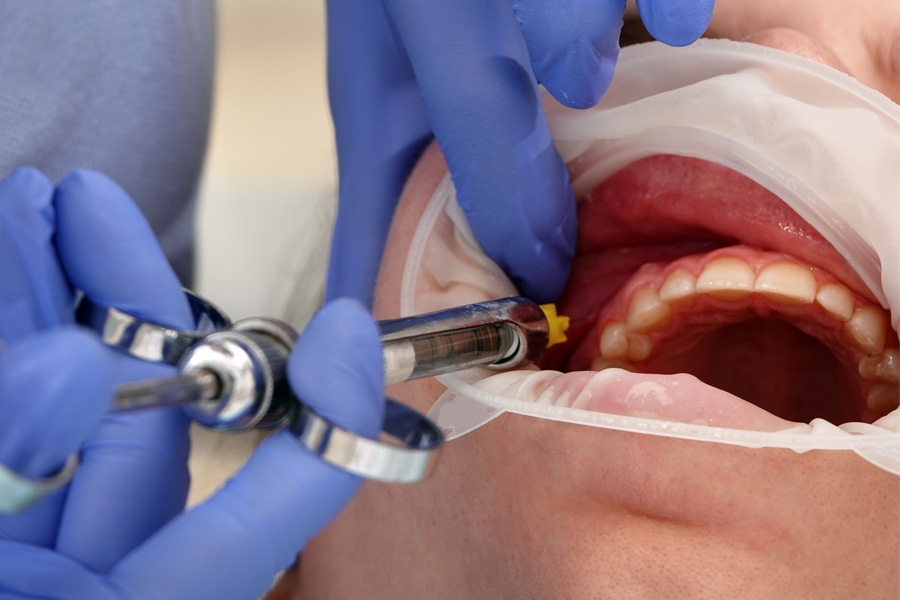
Удерживая палец с внутренней стороны, максимально оттягивая уголок рта карпульным шприцем, сделайте укол. При этом, пациенту нужно держать рот широко открытым, чтобы мышцы растянулись, игла легко прошла через них и не было ложного впечатления, что вы уперлись в кость.
Затем медленно вводите иглу до соприкасания с костью. Чтобы понять, уперлись ли вы в кость, можно слегка постучать по ней, тогда появится характерный звук.
После этого нужно выпустить примерно треть анестетика и сменить позицию иглы: отодвигая и снова вводя ее под разным углом, и так несколько раз. Это как бы «разливает» анестетик по всей поверхности между венечным и мыщелковым отростком.
Завершение процедуры анестезии
До конца карпулу вводить не нужно. Другие нервные ответвления в толще костной ткани, которые также иннервируют зубы и не попадают в зону действия анестезии, могут давать ту чувствительность, которая остается после обычной проводниковой анестезии.
Лучше сделайте дополнительно инфильтрационную анестезию в области зуба, не более 1/5 части от объема карпулы.
При правильной технике мандибулярной анестезии вы можете лечить несколько зубов подряд, а вашим пациентам будет безболезненно и комфортно.
Источник