- Нахождение первой петли тощей кишки по Губареву
- Определить начало тощей кишки способ губарева
- Топографо-анатомическое обоснование возникновения внутренних грыж брюшной полости.
- Вопрос № 57 Топография тонкой кишки. Метод Губарева для нахождения двенадцатиперстно-тощекишечного изгиба. Метод ревизии тонкой кишки.
- Определить начало тощей кишки способ губарева
Нахождение первой петли тощей кишки по Губареву
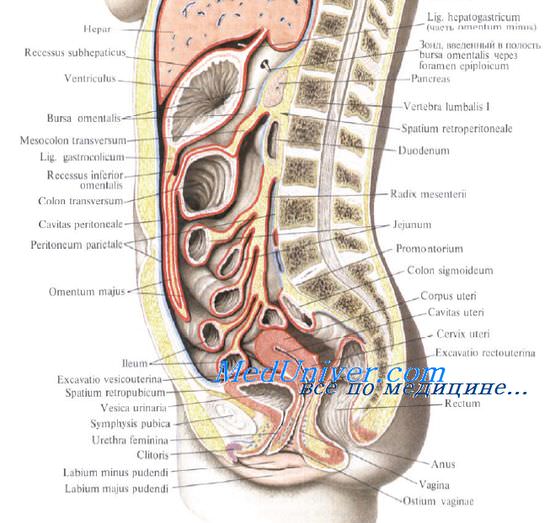
Для определения начальной части тощей кишки пользуются приёмом Губарева: левой рукой захватывают поперечную ободочную кишку (ПОК) с большим сальником, оттягивают их вперёд и вверх, правой рукой по натянутой брыжейке ПОК проникают к левой поверхности тела второго поясничного позвонка и захватывают петлю кишки, лежащую на его боковой поверхности. В том, что это начальный отдел тощей кишки можно убедиться обнаружив 12-перстно-тощий изгиб, где петля кишки фиксирована к задней стенке живота.
Кишечные швы
Кишечный шов – это способ соединения кишечной стенки. Он применяется как при операциях на кишечнике, так и на ряде других органов пищеварительной трубки: пищеводе, желудке, желчном пузыре и т.д. При наложении кишечного шва учитывается футлярный принцип строения стенок пищеварительного канала. Внутренний футляр состоит из слизистой оболочки и подслизистого слоя, наружный – из мышечной и серозной оболочек. Между мышечной оболочной и подслизистым слоем существует рыхлая связь, в результате чего два футляра могут смещаться по отношению друг к другу.
Степень смещения футляров уменьшается по направлению от пищевода к толстой кишке. С учетом этого на пищеводе вкол иглы делается несколько ближе к краю разреза, чем его выкол, а на желудке, наоборот, вкол делается у края разреза, а выкол – несколько отступя от края. На тонкой и толстой кишках шовная нить проводится строго перпендикулярно к краю разреза.
Кишечные швы подразделяются на чистые (без прошивания слизистой оболочки) и грязные (с прошиванием слизистой оболочки), узловые и непрерывные, одно- и многорядные.
Шов Ламбера (1826) – узловой однорядный серо-серозный. Вкол и выкол иглы производится на серозной поверхности каждой из сторон, причем игла проводится между серозной и мышечной оболочками. На 
Рис 79. Шов Ламбера.

Рис 80. Шов Пирогова

Рис 81. Шов Пирогова- Матешука.
Так как последние швы наложить и завязать внутрь просвета кишки невозможно, то заканчивают его наложением швов Пирогова. В связи с этим, обычно, такой кишечный шов называют швом Пирогова-Матешука.

Рис 82. Шов Альберта

Рис 83. Шов Шмидена.
Кисетный и полукисетный швы

Рис 84. а – кисетный шов; б – полукисетный шов.
При необходимости погружения культи большого диаметра одной нитью накладывают серозно-мышечные полукисетные швы: первой нитью на одну полуокружность кишки, а другой нитью – на другую полуокружность.
Z-образный шов (шов Русанова)

Рис 85. Шов Русанова
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Источник
Определить начало тощей кишки способ губарева
Тонкую кишку подразделяют на три отдела: двенадцатиперстную, тошую, jejunum, и подвздошную кишку, ileum. Топография двенадцатиперстной кишки, которая расположена как в верхнем этаже, так и в нижнем, рассмотрена выше.
Тощая и подвздошная кишки представляют собой части тонкой кишки, полностью расположенные в нижнем этаже брюшной полости.
Первую петлю тощей кишки необходимо уметь находить при ревизии брюшной полости, при многих операциях на желудке и тонкой кишке. Для определения flexura duodenojejunalis и начального отдела тощей кишки применяется способ А. П. Губарева.
По способу Губарева левой рукой захватывают большой сальник и поперечную ободочную кишку и поднимают их кверху так, чтобы натянулась и была видна нижняя поверхность брыжейки поперечной ободочной кишки. Правой рукой нащупывают позвоночник у основания mesocolon transversum (как правило, это тело II поясничного позвонка). Скользнув указательным пальцем по углу между натянутой брыжейкой и левой стороной позвоночника, сразу около него захватывают кишечную петлю. Если эта петля фиксирована к задней стенке живота, то это и есть flexura duodenojejunalis и начальная, первая петля тощей кишки.
Спереди петли тонкой кишки прикрывает в виде фартука большой сальник, свисающий с поперечной ободочной кишки. Длина тонкой кишки, измеренная на трупе, у мужчин равна почти 7 м. У живых людей тонкая кишка короче вследствие мышечного тонуса. Диаметр тонкой кишки уменьшается от начального отдела, где он колеблется от 3,5 до 4,8 см, к конечному, где он равен у места впадения в слепую кишку 2,0—2,7 см.
Петли тощей кишки, jejunum, лежат преимущественно слева и вверху, в пределах пупочной, левой боковой и частично левой паховой областей. Длина тощей кишки составляет примерно 2/5 общей длины тонкой кишки. В следующую за ней подвздошную кишку тощая переходит без резких границ.
Подвздошная кишка, ileum, расположена преимущественно в правой половине нижнего этажа брюшной полости, в пределах правой латеральной области живота, частично в пупочной и под-чревной области, а также в полости малого таза. Стенки ее тоньше, диаметр меньше, чем у тощей кишки. Поэтому обтурационная непроходимость и задержка инородных тел встречаются здесь чаще.
Источник
Топографо-анатомическое обоснование возникновения внутренних грыж брюшной полости.
Внутренними грыжами живота называют грыжи, образующиеся в результате попадания органов брюшной полости в брюшные карманы и складки, отверстия в брыжейках и связках, а также при проникновении внутренностей в соседние полости через дефекты в перегородках, разделяющих их. Внутренние грыжи локализуются в местах перехода одного отдела желудочно- кишечного тракта в другой: двенадцатиперстной кишки в тощую (двенадцатиперстно-тощекишечная ямка); подвздошной кишки в слепую (верхний и нижний подвздошно-кишечные карманы); в кармане позади слепой и сигмовидной кишок; между пластинками брыжейки тонкой и толстой кишок; в отверстиях брыжейки червеобразного отростка, желудочно-ободочной связки, серповидной связки печени; в карманах и отверстиях широкой маточной связки; сальниковом отверстии и прямокишечно-маточном углублении; в дефектах диафрагмы. Среди всех форм внутренних грыж живота чаще всего встречаются грыжа Трейтца; срединная грыжа и межсигмовидная.
Вопрос № 57 Топография тонкой кишки. Метод Губарева для нахождения двенадцатиперстно-тощекишечного изгиба. Метод ревизии тонкой кишки.
Тонкую кишку подразделяют на три отдела: двенадцатиперстную, тошую, jejunum, и подвздошную кишку, ileum. Топография двенадцатиперстной кишки, которая расположена как в верхнем этаже, так и в нижнем, рассмотрена выше.
Тощая и подвздошная кишки представляют собой части тонкой кишки, полностью расположенные в нижнем этаже брюшной полости.
Первую петлю тощей кишки необходимо уметь находить при ревизии брюшной полости, при многих операциях на желудке и тонкой кишке. Для определения flexura duodenojejunalis и начального отдела тощей кишки применяется способ А. П. Губарева.
По способу Губарева левой рукой захватывают большой сальник и поперечную ободочную кишку и поднимают их кверху так, чтобы натянулась и была видна нижняя поверхность брыжейки поперечной ободочной кишки. Правой рукой нащупывают позвоночник у основания mesocolon transversum (как правило, это тело II поясничного позвонка). Скользнув указательным пальцем по углу между натянутой брыжейкой и левой стороной позвоночника, сразу около него захватывают кишечную петлю. Если эта петля фиксирована к задней стенке живота, то это и есть flexura duodenojejunalis и начальная, первая петля тощей кишки.
Спереди петли тонкой кишки прикрывает в виде фартука большой сальник, свисающий с поперечной ободочной кишки. Длина тонкой кишки, измеренная на трупе, у мужчин равна почти 7 м. У живых людей тонкая кишка короче вследствие мышечного тонуса. Диаметр тонкой кишки уменьшается от начального отдела, где он колеблется от 3,5 до 4,8 см, к конечному, где он равен у места впадения в слепую кишку 2,0—2,7 см.
Петли тощей кишки, jejunum, лежат преимущественно слева и вверху, в пределах пупочной, левой боковой и частично левой паховой областей. Длина тощей кишки составляет примерно 2/5 общей длины тонкой кишки. В следующую за ней подвздошную кишку тощая переходит без резких границ.
Подвздошная кишка, ileum, расположена преимущественно в правой половине нижнего этажа брюшной полости, в пределах правой латеральной области живота, частично в пупочной и под-чревной области, а также в полости малого таза. Стенки ее тоньше, диаметр меньше, чем у тощей кишки. Поэтому обтурационная непроходимость и задержка инородных тел встречаются здесь чаще.
^ Основные отличия следующие толстой от тонкой кишки:
1. Диаметр толстой кишки больше, чем тонкой, причем он постепенно уменьшается в дистальном направлении.
2. Толстая кишка отличается от тонкой по цвету. Для толстой кишки характерен сероватый, пепельный оттенок, а для тонкой — розоватый, более яркий.
3. Продольные мышцы расположены в стенке толстой кишки неравномерно, а образуют три отдельные мышечные ленты, teniae coli, идущие вдоль кишки.
4. Стенка толстой кишки между мышечными лентами образует выпячивания — гаустры, haustrae coli, которые отделены друг от друга перехватами.
5. На поверхности брюшинного покрова толстой кишки имеются отростки серозной оболочки, которые носят название сальниковых отростков, appendices epiploicae (omentales).
Источник
Определить начало тощей кишки способ губарева
а) Эмбриогенез и врожденные мальформации. Тонкая кишка и правая половина ободочной кишки образуют эмбриональную срединную кишку, которая выбухает в пупочный канатик во время процесса ее выраженного удлинения, происходящего в период внутриутробного развития. Совершив затем поворот на 270° против часовой стрелки, эмбриональная кишка возвращается в брюшную полость. Часто во время этого процесса возникают ошибки, приводящие к появлению мальротаций различной степени выраженности, сопровождающиеся заворотом кишки или без такового. Они могут приводить к обструкции кишечника и ишемии, проявляясь у новорожденных или в более отдаленном временном промежутке.
У эмбриона омфаломезентериальный или желточный проток соединяет дистальные отделы тонкой кишки с желточным мешком. К рождению желточный проток обычно претерпевает атрофические изменения и исчезает; нарушение его инволюции приводит к возникновению дивертикула Меккеля, представляющего собой слепое выпячивание в дистальных отделах подвздошной кишки.
б) Макроскопическая анатомия. Тощая кишка начинается в области двенадцатиперстно-тощекишечного изгиба, который часто образует острый угол, т. к. область изгиба укреплена на подвешивающей связке Трейтца, являющейся продолжением правой ножки диафрагмы. Тощая кишка составляет около 40% всей тонкой кишки, и имеет длину 2-3 метра.
В норме тощая кишка располагается преимущественно в левом верхнем квадранте; ее можно отличить от подвздошной кишки по более толстой стенке, содержащей большое количество кровеносных сосудов. Циркулярные складки тощей кишки (круговые клапаны, складки Керкринга) толще и расположены теснее (4-7 на 2,5 см).
Подвздошная кишка составляет 60% тонкой кишки, расположенной дистально, в то же время, четкого разделения между тощей и подвздошной кишкой не существует. Подвздошная кишка располагается обычно в правой половине живота и таза. По сравнению с тощей киш -кой, стенка подвздошной кишки тоньше и содержит меньшее количество кровеносных сосудов, но имеет более заметные лимфоидные фолликулы в подслизистом слое.
Кровообращение в тонкой кишке целиком осуществляется верхней брыжеечной артерией и веной (ВБА, ВБВ). Тромбоз или эмболия ВБА приводит к ишемии тонкой кишки, однако окклюзию артерии бывает сложно обнаружить клинически или при лучевых методах исследования до тех пор, пока не разовьется явный инфаркт с наличием пневматоза стенки кишки. Окклюзия ВБВ приводит к более выраженному отеку кишки и брыжейки. При различных васкулитах с поражением протяженного сегмента кишки также происходит выраженный отек стенки кишки и дилятация просвета.
Отток лимфы начинается на уровне ворсинок (мелких выпячиваний слизистой оболочки), в которых находятся млечные капилляры-специализированные лимфатические сосуды, выполняющие функцию всасывания жира из просвета кишки. Через млечные капилляры млечный сок, содержащий большое количество липидов, попадает в регионарное лимфатическое сплетение в брыжейке, а затем, постепенно поступает в лимфатические узлы, кишечные лимфатические стволы, цистерну грудного протока и грудной лимфатический проток. Из грудного протока, липиды, полученные из пищи, напрямую попадают в кровоток -в левую подключичную вену. Лимфангиэктазия кишечника является результатом врожденной аномалии развития лимфатической системы либо обструкции лимфатических сосудов в тонкой кишке или брыжейке. В результате возникает нарушение абсорбции липидов из просвета кишки, что приводит к недостаточному питанию, хилезному асциту и другим осложнениям.
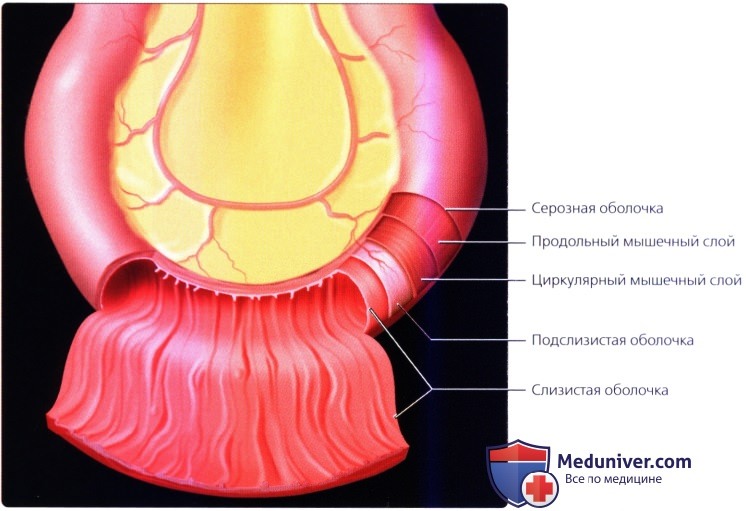
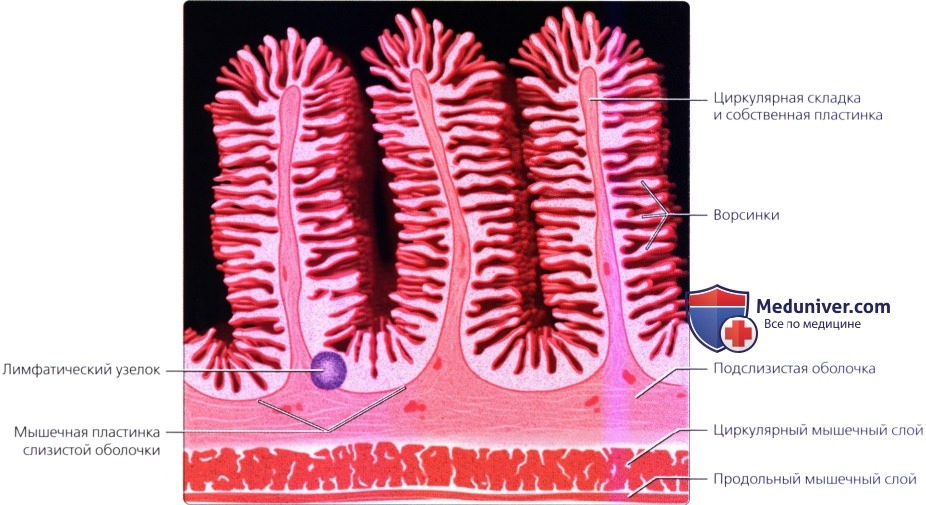
в) Анатомия. Стенка тонкой кишки состоит из пяти слоев. Самым внутренним слоем является слизистая оболочка, представляющая собой абсорбирующую поверхность кишки. Слизистая оболочка тощей кишки образует множество поперечных (циркулярных) складок, расположенных перпендикулярно длинной оси кишки. К другим слоям относятся подслизистый, циркулярный мышечный, продольный мышечный, а также серозная оболочка, представляющая собой листок брюшины, покрывающий кишку. Внутренняя мукозальная поверхность тощей кишки покрыта выбухающими ворсинками, которые представляют собой выросты слизистой оболочки. В подслизистой оболочке в рыхлой соединительной ткани располагается сеть капилляров, лимфатических сосудов, а также нервные сплетения (Мейснера).
Подвздошная кишка состоит из этих же пяти слоев, однако ее стенка тоньше, содержит меньшее количество кровеносных сосудов, а также имеет менее выраженные поперечные складки и ворсинки. Внешний вид складок тощей и подвздошной кишки может изменяться при различных патологических состояниях, заболеваниях, либо даже становиться полностью противоположным нормальному, как это наблюдается у некоторых пациентов, страдающих целиакией.
г) Вопросы лучевой диагностики. Обзорная рентгенография органов брюшной полости остается первичным методом исследования, имеющим значение в случаях, когда необходимо подтвердить или исключить обструкцию тонкой кишки, наличие свободного газа, расположенного интраперитонеально, а также конкрементов, несмотря на то, что КТ является более чувствительным и специфичным методом при исследовании заболеваний органов брюшной полости, тонкой кишки.
Роль рентгеновского исследования пассажа бариевой взвеси по тонкой кишке и «энтероклизмы» в значительной степени снизилась, т.к. КТ и МРТ, капсульные и традиционные эндоскопические исследования обладают большими преимуществами. Появление КТ- и МР-энтерографии в значительной степени увеличивает возможность диагностики специфических процессов, имеющих место при заболеваниях тонкой кишки, а также возможность уточнения их распределения, степени выраженности, наличия осложнений и т.д. КТ- и МР-энтерография становятся методами диагностики, используемыми для пациентов с известными либо подозреваемыми воспалительными изменениями, желудочно-кишечным кровотечением, ишемией кишечника, а также новообразованиями тонкой кишки. Энтерография подразумевает растяжение просвета тонкой кишки нейтральным контрастным веществом, болюсное внутривенное введение контраста, а также выполнение мультипланарных реформатированных изображений, особенно в корональной плоскости.
Более новые способы постобработки данных, полученных при КТ, такие как итеративная реконструкция, позволяют получать диагностические изображения, в значительной степени снизив при этом лучевую нагрузку, что является важным моментом, особенно при повторяющихся исследованиях, выполняемых детям с хроническими заболеваниями, такими как болезнь Крона. МРТ обладает дополнительным преимуществом в виде возможности выполнения последовательностей «в реальном времени», что может быть полезно в оценке перистальтики тонкой кишки.
д) Патологические изменения тонкой кишке. Практически во всех случаях острого поражения кишки происходит утолщение подслизистого слоя (утолщение складок). Этиологию поражения можно заподозрить на основании плотности подслизистого слоя, оцениваемой на КТ, что является существенным моментом в интерпретации результатов КТ в случаях заболеваний тонкой кишки.
Наличие газа в подслизистой оболочке (пневматоз) часто указывает на инфаркт кишки, однако существуют множество других «доброкачественных» (не ишемического характера и не столь тяжелых) причин, включая прием различных лекарственных препаратов и первичные интервенционные вмешательства (операции или эндоскопические процедуры). Анализ других изменений, выявляемых на КТ, например, наличие или отсутствие асцита, кишечной непроходимости, в сочетании с клиническими проявлениями, такими как сильная боль в животе и лактоацидоз, является критичным для точной диагностики.
При интрамуральном кровоизлиянии, причиной которого становится травма или нарушение свертываемости крови, в стенке кишки может обнаруживаться участок, имеющий плотность, большую, чем плотность мягких тканей. Наличие компонента мягкотканной плотности в подслизистой оболочке является наименее специфичным признаком, который может быть обусловлен большим количеством воспалительных и неопластических процессов.
Большинство острых поражений кишки воспалительного, инфекционного или ишемического характера проявляются отеком подслизистой основы, которая приобретает плотность, близкую к плотности воды. Обнаружение этого изменения является важным моментом при исключении неопластического процесса.
Плотность слизистой оболочки, соответствующая жиру, может быть нормальным изменением, особенно у пациентов, страдающих ожирением. Другие причины этого состояния включают в себя хронические «немые» воспалительные заболевания кишечника (в особенности, болезнь Крона), а также циторедуктивную терапию у пациентов со злокачественными опухолями крови.
В дополнение к определению характера утолщения подслизистого слоя стенки кишки, методы лучевой диагностики используются для уточнения локализации и распространенности заболевания тонкой кишки. Некоторые процессы ограничены небольшим участком (например, опухолевые), в то время как при других происходит поражение короткого сегмента (гематома стенки кишки) или протяженного сегмента (васкулиты, лучевой энтерит, некоторые варианты ишемического поражения), либо имеют место диффузные изменения («шоковый кишечник», тромбоз верхней брыжеечной артерии или вены). Если точная диагностика невозможна только на основании результатов методов визуализации, сочетание лучевых, лабораторных и клинических данных зачастую указывает на искомый патологический процесс.
Инвагинация, скорее, является признаком, а не заболеванием. В случаях инвагинации у взрослых пациентов, которая сопровождается наличием симптоматики, и является достаточно стойкой, чтобы быть обнаруженной при исследованиях с бариевой взвесью, она рассматривается преимущественно как состояние, обусловленное наличием причинного образования. Тем не менее, инвагинация, при которой не происходит обструкция и поражается только короткий сегмент тонкой кишки, часто наблюдаются на КТ, и редко обусловлена новообразованиями. В большинстве случаев кишка, в которой возникла инвагинация, не является патологически измененной, хотя некоторые внутренние заболевания, например, целиакия, или внешние процессы, такие как спаечная болезнь, могут быть связаны с преходящей инвагинацией.
Обструкция тонкой кишки встречается часто и обычно является результатом спаечной болезни (возникновение рубцовой ткани после первичного вмешательства на органах брюшной полости), в результате чего возникает сужение просвета кишки. Обструкцию тонкой кишки, причиной которой являются спайки, можно предположить при наличии резкого перехода между расширенным и спавшимся участками кишки наряду с ангуляцией просвета и/или складок тонкой кишки. Чаще всего обструкция является диагнозом исключения, и устанавливается, если доказано отсутствие внутренней или наружной грыжи, объемного образования, инвагинации.
Новообразования тонкой кишки являются относительно редкими или, по крайней мере, не так часто служит причиной обращения за медицинской помощью. Как и рак ободочной кишки, первичная карцинома тонкой кишки проявляется резким сужением просвета короткого участка кишки, что приводит к обструкции. Метастатические опухоли тонкой кишки выглядят также, однако чаще являются интрамуральными, множественными, реже вызывают обструкцию.
Специфическим признаком некоторых новообразований, включая ГИСО, лимфому и метастатическую меланому, является аневризматическое расширение просвета кишки как из-за опухолевой деструкции интрамурального нервного сплетения, так и в результате замещения стенки кишки опухолью с наличием центральной зоны кавитации. Выраженное расширение просвета тонкой кишки также может быть обусловлено послеоперационными изменениями (создание тонкокишечного анастомоза «бок в бок»), при этом интрамуральное объемное образование не определяется.
Карциноид является одной из наиболее частых опухолей тонкой кишки; диагноз карциноидной опухоли обычно выставляется клинически при наличии карциноидного синдрома, любо при обнаружении лучевых признаков метастатической болезни, в т.ч. объемных образований в брыжейке и печени.
Как и в случае других отделов ЖКТ, лучевые исследования все чаще применяются с целью оценки различных послеоперационных изменений анатомии кишечника. Рентгенологам важно хорошо ориентироваться в различных вариантах энтеростомии, энтерэктомии, анастомозирования, и даже операций по пересадке органов, чтобы иметь возможность распознать осложнения этих вмешательств и отличить их от ожидаемых послеоперационных изменений.
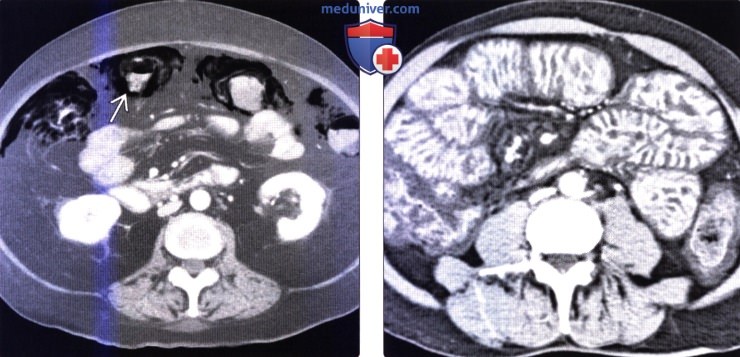
(Справа) На аксиальной КТ с контрастным усилением определяется диффузное утолщение стенки тонкой кишки с подслизистым отеком с плотностью, близкой к плотности воды, а также выраженное контрастное усиление слизистой оболочки у пациента с «шоковым кишечником» в результате травмы живота. 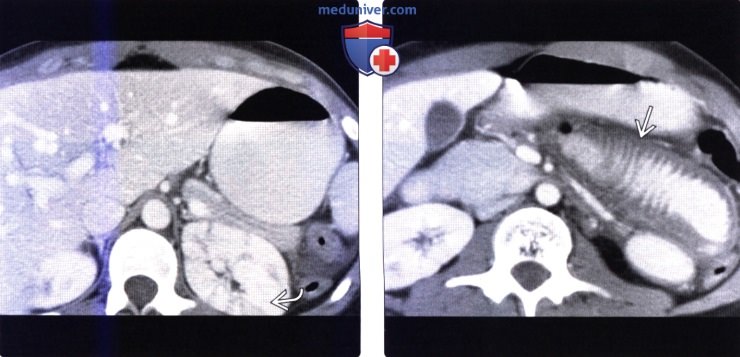
(Справа) На КТ в этом же случае определяется утолщение стенки протяженного сегмента тонкой кишки с наличием подслизистого отека, что, наряду с воспалительными изменениями почек либо признаками ишемии у молодой пациентки позволяет заподозрить васкулит в качестве причинного патологического процесса, что впоследствии и подтвердилось при биопсии почки. 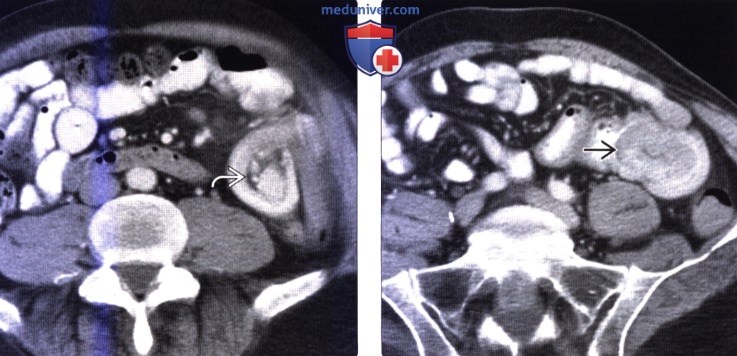
(Справа) На КТ в этом же случае определяется причина инвагинации — метастаз в стенке инвагината. 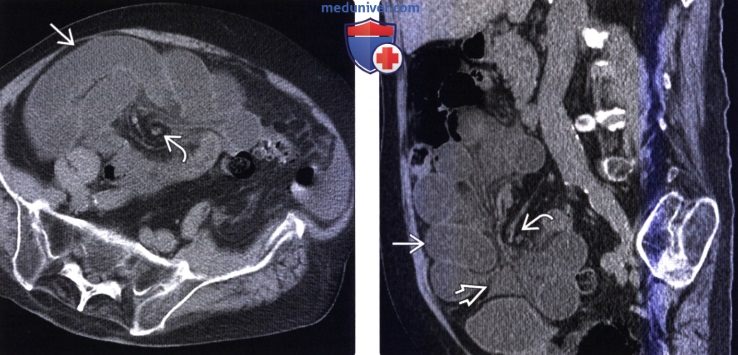
(Справа) На КТ-реконструкции визуализируются расширенные петли тонкой кишки в виде «шариков» на «веревочках», представляющих собой переполненные кровью брыжеечные сосуды, это классический признак тонкокишечной обструкции. Наличие жидкости между петлями кишки, отек брыжейки и нечеткость стенок тонкой кишки позволяет заподозрить ишемию. При операции подтвердилась обструкция тонкой кишки по типу «закрытой петли» и инфаркт. 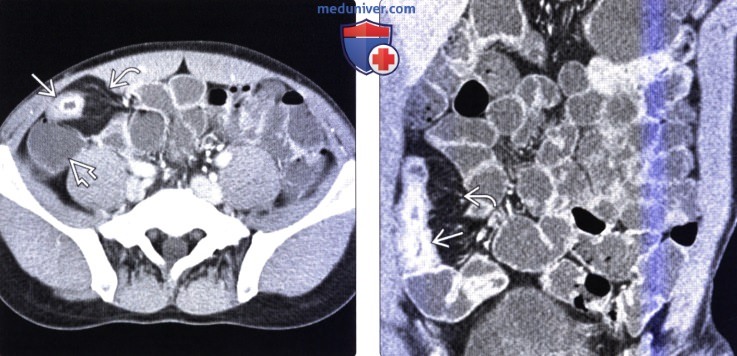
(Справа) На корональной КТ у этого же пациента определяется активное воспаление терминальных отделов подвздошной кишки, а также ограниченные участки фиброзно-жировой пролиферации, что является типичным признаком болезни Крона. 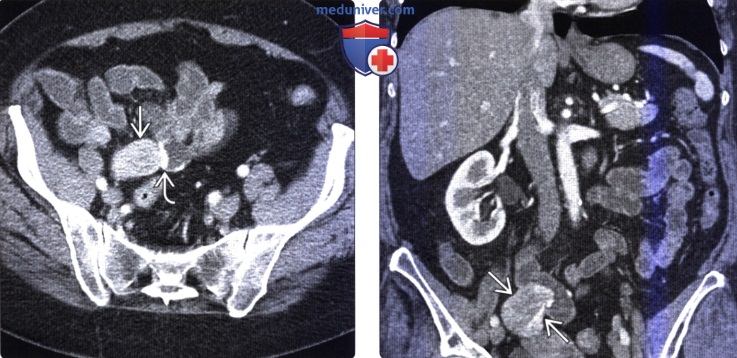
(Справа) На корональной КТ у этой же пациентки визуализируется гиперваскулярное объемное образование, в котором имеется внутрипросветный и экзофитный компонент, что типично для гастроинтестинальной стромальной опухоли, подтвержденной во время хирургического вмешательства.
е) Дифференциальная диагностика патологии тонкой кишки:
1. Множественные объемные образования или дефекты наполнения:
Частые:
• Пища, таблетки
• Лимфоидные фолликулы
• Паразитарные заболевания кишечника
Менее частые:
• Метастазы в кишечник и лимфома
• Интрамуральные доброкачественные опухоли кишечник
• Гамартомные полипозы
• Синдром Гарднера
• Семейный полипоз
2. Расширение петель тонкой кишки:
Частые:
• Простая спаечная обструкция тонкой кишки
• Обструкция тонкой кишки по типу «закрытой петли»
• Наружная грыжа
Менее часто:
• Метастазы по брюшине
• Склерозирующий перитонит
• Чрезбрыжеечная послеоперационная грыжа
• Околодвенадцатиперстная грыжа
• Другие внутренние грыжи
• Трансплантация
3. Аневризматическое расширение просвета тонкой кишки:
Частые:
• Лимфома
• Метастазы
• Межкишечный анастомоз
Менее частые:
• ГИСО тонкой кишки
• Обструкция тонкой кишки
• Дивертикулы
• Дивертикул Меккеля
Редкие, но важные:
• Дупликационная киста ЖКТ
4. Стеноз терминальных отделов подвздошной кишки:
Частые:
• Болезнь Крона
• Инфекционный энтерит
• Острый аппендицит
Менее частые:
• Внутрибрюшной абсцесс
• Рак слепой кишки
• Карциноидная опухоль
• Туберкулез
• Метастазы в кишечник и лимфома
• Лучевой энтерит
• Рак тонкой кишки
5. Ограниченное или диффузное утолщение стенки тонкой кишки:
Частые:
• Болезнь Крона
• Инфекционный энтерит
• Ишемический энтерит
• Кровоизлияние в стенку
• «Шоковый кишечник» (комплекс изменений, связанных с системной гипотензией)
• Портальная гипертензия
• Гипоальбуминемия
Менее частые:
• Лучевой энтерит
• Оппортунистические кишечные инфекции
• Васкулиты
• Метастазы в кишечник и лимфома
• Карциноидная опухоль
• Сосудистый отек кишечника
• Лимфангиэктазия кишечника
• Эндометриоз
• Реакция «трансплантат против хозяина»
6. Неравномерное диффузное утолщение складок тонкой кишки:
Частые:
• Целиакия
• Мальабсорбция
• Оппортунистические кишечные инфекции
• Портальная гипертензия, варикозное расширение вен
Менее частые:
• Ишемический энтерит
• Метастазы в кишечник и лимфома
Редкие, но важные:
• Лимфангиэктазия кишечника
• Болезнь Уиппла
• Эозинофильный гастроэнтерит
• Амилоидоз
• Мастоцитоз
• Тропическая спру
• Абеталипопротеинемия
• Макроглобулинемия Вальденстрема
7. Пневматоз тонкой или ободочной кишки:
Частые:
• Ишемический энтерит
• Ишемический колит
• Состояние после оперативных вмешательств
• Пневматоз, спровоцированный приемом лекарственных препаратов
• Состояние после эндоскопических процедур
• Псевдопневматоз (может имитировать истинный пневматоз)
• Изменения со стороны органов брюшной полости в результате баротравмы
• Астма
• Хроническая обструктивная болезнь легких
• Кистозный фиброз (муковисцидоз)
• Обструкция тонкой кишки
• Коллагеновые заболевания сосудов
• Некротический энтероколит
Менее частые:
• Кистозный пневматоз кишечника
• Повреждение кишечника
• Трансплантация тонкой кишки
• Воспалительная болезнь кишечника
• Токсический мегаколон
• Реакция «трансплантат против хозяина»
• Повреждение желудка и двенадцатиперстной кишки едкими веществами
• Газ в стенке резервуара, сформированного из подвздошной кишки
8. Скрытое желудочно-кишечное кровотечение:
Частые:
• Ангиэктазия кишечника
• Болезнь Крона
Менее частые:
• Метастазы в кишечник и лимфома
• Гастроинтестинальная стромальная опухоль
• Карциноидная опухоль
• Рак тонкой кишки
• Васкулиты
• Ишемический энтерит
• Дивертикул Меккеля
• Варикозное расширение вен брыжейки
• Доброкачественная интрамуральная опухоль кишечника
• Лучевой энтерит
9. Обструкция тонкой кишки:
Частые:
• Спайки
• Наружные грыжи
• Метастазы по брюшине
• Болезнь Крона
• Врожденный стеноз либо атрезия
• Мальротация, тяжи (Ледда)
• Кистозный фиброз (муковисцидоз)
Менее частые:
• Ятрогенное повреждение при интубации тонкой кишки
• Инвагинация
• Повреждение кишечника
• Карциноидная опухоль
• Чрезбрыжеечная послеоперационная грыжа
• Парадуоденальная грыжа
• Васкулиты
• Непроходимость тонкой кишки, обусловленная внедрением конкремента из билиарной системы
• Лучевой энтерит
• Рак тонкой кишки
• Ишемический энтерит
Редкие, но важные:
• Паразитарная болезнь кишечника
• Дивертикул Меккеля
Редактор: Искандер Милевски. Дата публикации: 7.2.2020
Источник