- Лечение гайморита мазью Вишневского в составе комплексной терапии
- О показаниях мази Вишневского
- Инструкция по применению при гайморите
- Показания и противопоказания
- Способ применения и дозы
- Побочные эффекты
- Гайморит и способы его лечения
- Применение мази Вишневского при гайморите
- Симптомы гайморита
- Побочные эффекты
- Руководство по лечению хронического синусита
- Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам?
Лечение гайморита мазью Вишневского в составе комплексной терапии
О показаниях мази Вишневского
Линимент по Вишневскому применяют при ранах, в том числе и гнойных, длительно незаживающих поражениях, воспалительных процессах. Препарат назначают как наружно, так и местно, с помощью турунд или тампонов.
Использование мази Вишневского в качестве средства для лечения заболеваний носа — скорее исключение из правил. И вызвано это в первую очередь непростыми органолептическими свойствами препарата. Турунды в нос с мазью Вишневского — это настоящее испытание, и если его можно перенести или вовсе отменить, врач непременно это сделает. Тем более, что неплохие репаранты, усиливающие заживление слизистой носа, существуют.
И все же, возможно, при послеоперационных состояниях или, например, тяжелом вазомоторном или атрофическом рините ЛОР-врач вынужден будет прибегнуть к такому назначению. Иногда способности мази Вишневского работать в гнойной среде используют при лечении гайморита. В таких случаях препарат наносят на туго свернутые из марли турунды, которые вставляют в каждый носовой ход на 15–20 минут 2–3 раза в день. Курс лечения, как правило, составляет 5–7 дней.
Советуем изучить: Риномарис — спрей для носа, который не похож на другие
Инструкция по применению при гайморите
Применение мази Вишневского для лечения воспаления гайморовых пазух не заменяет медикаментозной терапии. В подавляющем большинстве случаев устранить патологию способны только антибактериальные препараты. Использование бальзамического линимента наиболее актуально на стадии реабилитации для ускорения выздоровления.
Перед применением препарата носовые ходы необходимо тщательно промыть для выведения накопившейся слизи. Что можно использовать для проведения лечебной процедуры:
- небольшую спринцовку и 0,9 % изотонический раствор хлорида натрия;
- назальные спреи Аква Марис, Мореназол, Риносоль.
После промывания в носовые ходы вставляются турунды, смоченные в смеси растительных соков и мази Вишневского. При возникновении дискомфортных ощущений их следует вынуть, а нос промыть теплой кипяченой водой.
Показания и противопоказания
Бальзамический линимент не используется для лечения гайморита при обнаружении индивидуальной чувствительности к его ингредиентам. Препарат используется в различных отраслях медицины:
- в проктологии для лечения геморроидальных воспалившихся узлов и анальных трещин;
- в гинекологии для купирования инфекции при аднекситах, кольпитах, вульвовагинитах;
- в дерматологии в терапии кожных болезней.
В народной медицине наружное средство активно применяется для лечения угревой сыпи. Терапия гайморита мазью Вишневского позволяет быстро устранить симптомы заболевания. Это заложенность носа и отек слизистой оболочки, зуд, жжение, боль в переносице.
Способ применения и дозы
Длительность лечения гайморита бальзамическим линиментом зависит от степени повреждения слизистых оболочек. Продолжительность терапевтического курса варьируется от 3 до 5 дней. Согласно отзывам наилучшие способы использования мази Вишневского при гайморите — в виде густой смеси. Как приготовить и применять лекарство:
- смешать по 20 мл соков алоэ и цикламена;
- добавить 20 г бальзамического линимента;
- тщательно размешать до однородной консистенции;
- смочить турунды и вставить в носовые ходы на 15-20 минут.
Лечебную процедуру можно проводить 2-3 раза в день до полного исчезновения симптоматики. После удаления турунд, необходимо еще раз промыть полость носа солевыми растворами.
Побочные эффекты
Перед проведением терапии следует втереть в сгиб локтя каплю мази Вишневского. Если спустя час на коже не появились покраснения или высыпания, то побочные реакции не возникнут.
При наличии индивидуальной чувствительность могут появиться мелкие высыпания, усилиться отечность и (или) зуд.
Гайморит и способы его лечения
Гайморит — заболевание, сопровождающееся воспалительным процессом в верхнечелюстных придаточных пазухах. Его основными симптомами становятся трудности с дыханием, слизисто-гнойные выделения из носа. У человека возникают интенсивные боли в переносице и крыльях носа, отекают щеки и веки. При тяжелом течении патологии проявляется симптоматика общей интоксикации организма:
- температура поднимается выше субфебрильных значений (38-38,5°C);
- головные боли, головокружения, бессонница;
- приступы тошноты и рвоты, расстройство перистальтики;
- апатия, быстрая утомляемость, слабость.
При отсутствии своевременного врачебного вмешательства повышается вероятность развития тяжелых, часто необратимых нарушений. К ним относятся острый отит, менингит, абсцесс мозга, флегмона глазницы, остеомиелит.
Лечение гайморита мазью Вишневского позволяет уменьшить отек слизистой и восстановить нормальную вентиляцию пазух.
С этой целью врачи также назначают сосудосуживающие капли и спреи с ксилометазолином или нафазолином. При выявлении бактериальной инфекции в терапевтическую схему включаются антибиотики — макролиды или пенициллины. Для устранения гипертермии и болевого синдрома применяются нестероидные противовоспалительные средства. На начальной стадии гайморита лечение проводится только антисептическими растворами — Фурацилином или перманганатом калия. При безрезультативности консервативной терапии пациенту назначается хирургическая операция вскрытием гайморовых пазух.
Применение мази Вишневского при гайморите
Мазь Вишневского применяется для лечения гайморита в домашних условиях на начальных стадиях патологического процесса. Входящий в ее состав деготь способствует нормализации кровообращения в слизистых оболочках носовых ходов. Постепенно восполняется запас питательных и биологических веществ, необходимых для регенерации тканей. Бальзамический линимент нецелесообразно использовать в терапии гайморита в таких случаях:
- образование большого количества гноя в пазухах;
- возникновение сильного болевого синдрома;
- резкие температурные скачки и проблемы с пищеварением.
Такие патологические состояния требуют немедленного обращения за квалифицированной медицинской помощью. Мазь Вишневского наиболее эффективна в лечении хронического гайморита. Для него характерны незначительные болезные ощущения и слабая отечность.
Симптомы гайморита
Причинами, предрасполагающими к появлению гайморита, являются такие болезни, как ОРЗ, грипп, ринит, корь и прочее. Все эти заболевания инфекционного происхождения.
Простудные заболевания инфекционной этиологии — самая частая причина гайморита
Наибольшему риску развития патологии подвержены люди, которые не привыкли носить головной убор в течение холодного периода времени. Регулярное переохлаждение может способствовать тому, что заболевание со временем перейдет в хроническую форму.
Кроме того, люди, у которых по каким-то причинам искривлена носовая перегородка (результат травмы, врожденный дефект), также чаще подвержены этой патологии. Это обусловлено тем, что в гайморовых пазухах скапливаются бактерии, которые могут спровоцировать болезнь.
Существует еще и аллергическая форма данного заболевания, которой страдают, соответственно, аллергики.
К симптомам гайморита можно отнести следующие:
- чувство давления в области пазух;
- боль, ирадиирующая в периметр глазницы, лба, скул, висков, зубов, а также болезненность при прикосновении к лицевым стенкам пазух;
- заложенность носа;
- выделения, которые бывают светлые в результате катарального гайморита и зеленые кровянистые — гнойного;
- аллергический гайморит часто сопровождается зудом, чиханием, водянистыми выделениями;
- головная боль, особенно в районе лобной кости, которая усиливается при изменении положения головы.
- появляется чувство тяжести в переносице;
- отек нижних век;
- при острых формах может подняться температура до 38˚ и выше;
- ухудшение обонятельной функции;
- общая слабость, отсутствие аппетита, из-за постоянной заложенности носа плохой сон.
При своевременной диагностике и в результате правильного лечения гайморита выздоровление наступает по истечении 2 недель, реже 3-х.
[box type=»info» ]Осторожно! При неверных назначениях могут возникнуть риногенные осложнения.
Воспалительные заболевания околоносовых пазух способны привести к развитию патологий в соседних с ними областях (глазница, череп), так и в отдаленных (бронхи, легкие).[/box]
Методов и средств лечения данной патологии существует достаточно много, при запущенных формах вплоть до хирургического вмешательства (пункция или прокол пазух). Наряду с традиционными методами лечения, существуют и другие способы.
Далее будет рассказано, как можно применять мазь Вишневского при гайморите.
Побочные эффекты
Как применять мазь Вишневского при гайморите, чтобы получить желаемый эффект, понятно. Однако любое лекарственное средство имеет свои побочные действия, которые провоцируют дополнительные симптомы, в частности аллергическую реакцию.
Индивидуальную непереносимость может вызвать любой из компонентов, включенных в состав мази. В этом случае требуется немедленная отмена данного препарата.
[box type=»warning» ]Нужно также отметить, что алоэ, входящее в состав смеси с мазью Вишневского, обладает свойством стимулировать рост раковых клеток.[/box]
Источник
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
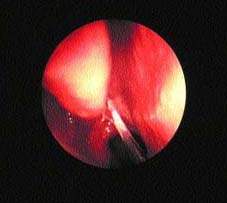 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
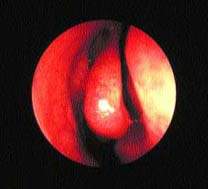 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
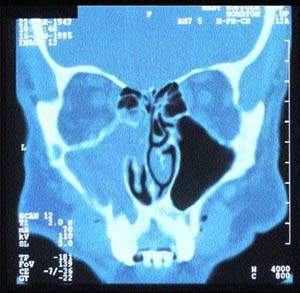 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
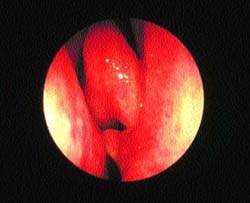 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Источник








