- Эффективная методика анестезии нижней челюсти
- Техника проведения мандибулярной анестезии
- Завершение процедуры анестезии
- Мандибулярная анестезия
- Сфера применения в стоматологии
- Техники проведения
- Пальпаторное введение
- Преимущества и недостатки
- Аподактильное введение
- Преимущества и недостатки аподактильного способа
- Подведем итог
- Мандибулярная анестезия, какие места обезболивает
- Внутриротовая методика
- Внеротовая методика
- Местное обезболивание в стоматологии
Эффективная методика анестезии нижней челюсти
- 15 марта 2021
- Просмотров: 12232
- Автор: Дмитрий Колесников
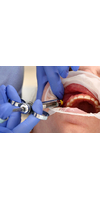
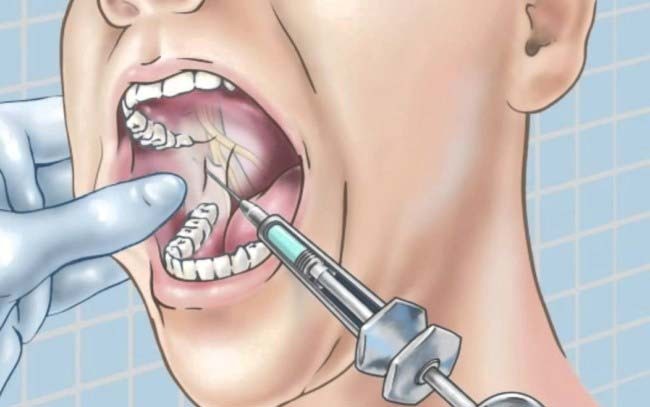
Многие начинающие стоматологи часто сталкиваются с проблемой анестезии нижней челюсти. У нее сложная анатомия, и затруднения при проведении анестезии заключаются в том, что мы не видим явных анатомических зон, в которые нужно делать инъекцию. С верхней челюстью все намного проще. Мы просто обезболиваем область зуба, который будем лечить. К сожалению, не у всех пациентов можно так сделать на нижней челюсти. У нее более плотная структура кости и прохождение анестетика из-за этого затруднено.
Есть пациенты с тонкой костью, которым достаточно только инфильтрационной анестезии. Но большинству приходится делать торусальную или интралигаментарную анестезию. Последний способ встречается реже, поскольку требует наличия специальной иглы и особой осторожности при проведении инъекции.
Техника проведения мандибулярной анестезии
Мы расскажем, как выполнить проводниковую анестезию на нижней челюсти, чтобы достигнуть 100% результата и комфортно работать с зубом, не вызывая неприятных ощущений у пациента.
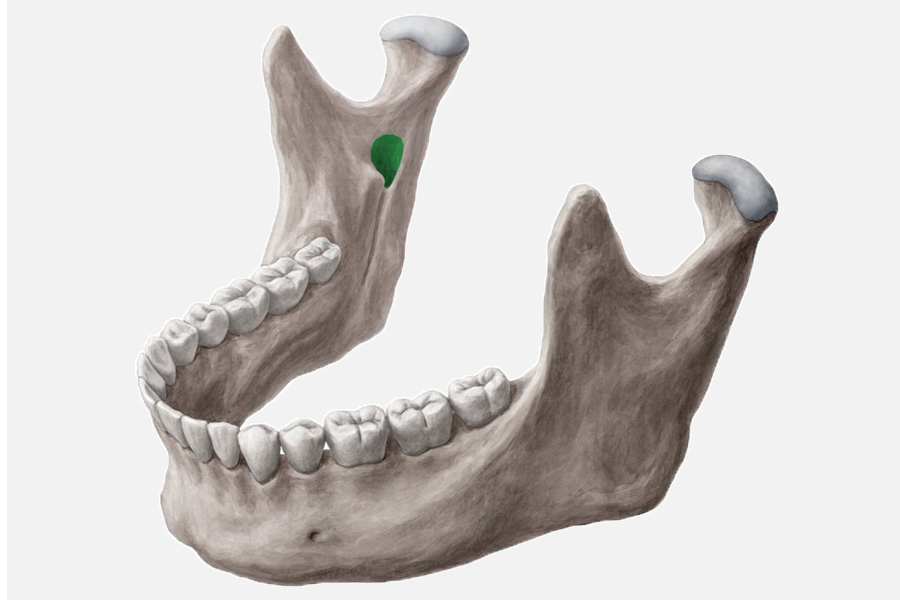
Чтобы определить место инъекции, придется вспомнить анатомию нижней челюсти. Она имеет венечный и мыщелковый отростки. Между ними есть вырезка и отверстие, куда входит ветвь нерва. Именно туда нужно попасть иглой, чтобы «выключить» ту часть нерва, которая входит в тело нижней челюсти и иннервирует зубы.
Сперва нащупайте пальцем край венечного отростка. Это не всегда легко сделать, если у пациента, например, крупные жевательные мышцы. Чтобы лучше его прощупать, попросите пациента немного прикрыть рот. Мышцы расслабятся, и вы сможете отделить тело мышцы от венечного отростка.
Когда найдете отросток, немного продвиньте палец и нащупайте щечный гребень. Он хорошо прощупывается. Это тот ориентир, где находится точка укола.
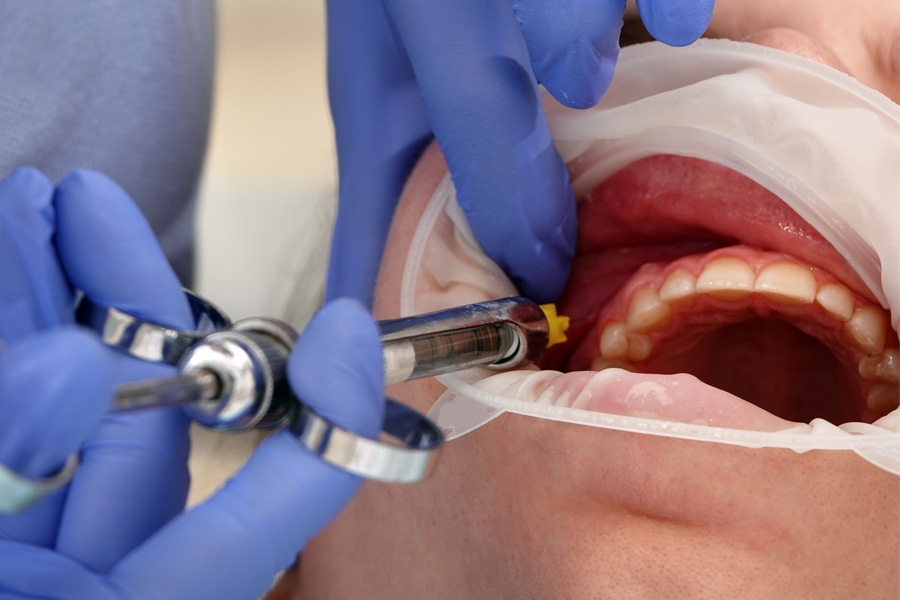
Удерживая палец с внутренней стороны, максимально оттягивая уголок рта карпульным шприцем, сделайте укол. При этом, пациенту нужно держать рот широко открытым, чтобы мышцы растянулись, игла легко прошла через них и не было ложного впечатления, что вы уперлись в кость.
Затем медленно вводите иглу до соприкасания с костью. Чтобы понять, уперлись ли вы в кость, можно слегка постучать по ней, тогда появится характерный звук.
После этого нужно выпустить примерно треть анестетика и сменить позицию иглы: отодвигая и снова вводя ее под разным углом, и так несколько раз. Это как бы «разливает» анестетик по всей поверхности между венечным и мыщелковым отростком.
Завершение процедуры анестезии
До конца карпулу вводить не нужно. Другие нервные ответвления в толще костной ткани, которые также иннервируют зубы и не попадают в зону действия анестезии, могут давать ту чувствительность, которая остается после обычной проводниковой анестезии.
Лучше сделайте дополнительно инфильтрационную анестезию в области зуба, не более 1/5 части от объема карпулы.
При правильной технике мандибулярной анестезии вы можете лечить несколько зубов подряд, а вашим пациентам будет безболезненно и комфортно.
Источник
Мандибулярная анестезия
Большинство стоматологических манипуляций проводятся местной анестезией. Она позволяет обеспечить комфорт как для пациента, так и для врача.
Мандибулярная анестезия – это проводниковое обезболивание, которое проводится для подвижной челюсти и позволяет снизить болевой порог язычного и нижнелуночкового нервов. Техника выполнения довольно сложная, а для получения качественного результата необходимо четкое представление анатомического строения зубочелюстной системы.
С помощью такой анестезии блокируется чувствительность следующих участков:
- половина единиц зубного ряда (со стороны введения);
- альвеолярная костная ткань;
- слизистая оболочка десен;
- половина губы;
- область под языком и кончик языка;
- кожа подбородка.
Сфера применения в стоматологии
Мандибулярная анестезия применяется перед проведением любых манипуляций, которые сопровождаются болевыми ощущениями:
- устранение кариозных полостей;
- лечение каналов корня;
- экстракция зубов, включая ретинированные;
- вскрытие очагов абсцесса для извлечения гноя;
- удаление секвесторов;
- иссечение капюшона слизистой во время прорезывания зубов;
- удаление кистозных образований и опухолей в области подвижной челюсти;
- наложение шин при переломах челюсти.
Техники проведения
Нижнечелюстная проводниковая анестезия может проводиться внутриротовым и внеротовым способами.
Внутриротовые техники введения:
- пальпаторная;
- аподактилная;
- апдактилный способ по А.Е. Верлоцкму.
- подскуловое введение в различных модификациях;
- введение под нижнюю челюсть;
- позадичелюстный способ введения.
Далее рассмотрим методы, которые чаще всего используются в стоматологической практике.
Пальпаторное введение
Перед введением проводится пальпация места проведения укола, что позволяет определить локализацию отверстия нижней челюсти. Это область, откуда выходит нижнечелюстный нерв.
Воздействие наступает спустя 10-15 минут и сохраняется на протяжении 2-3 часов.
После введения пациент ощущает онемение, холод и покалывание в половине, в которую вводился препарат.
Преимущества и недостатки
К плюсам стоит отнести:
- снижение риска осложнений за счет получения анатомических ориентиров по методу пальпации;
- устранение чувствительности наступает даже в сложных клинических случаях;
- продолжительное действие анестетика;
- полная блокировка половины челюсти, что позволяет обработать несколько зон во время одного приема.
Минусы тактильного метода:
- повышенная травматичность при несоблюдении техники;
- ощущение дискомфорта для пациента за счет полного онемения обезболенной половины челюсти;
- вероятность прикусывания слизистых до остановки действия вещества.
Аподактильное введение
Для реализации данного метода необходимо точное принятие во внимание анатомических особенностей. Локализация крыловидной складки подвижной челюсти, проходящей за молярами служит ориентиром для четкого определения места вхождения иглы.
Продолжительность действия анестезии точно такая же, как и при тактильном методе.
- Введение инъекции в медиальне окончание складки в месте, где граничит верхняя и средняя треть.
- Направленность иглы — перпендикулярно по отношению к кости.
- Цилиндр инъекционного механизма локализуется с противоположной стороны премоляров.
- Расстояние продвижения иглы до кости составляет полтора-два сантиметра. Здесь и вводится первая доза обезболивающего лекарства.
- Далее шприц переводится к резцам, а игла продвигается еще на два сантиметра.
- Проведение аспирационной пробы. Если результат пробы отрицательный, проводится введение оставшегося анестетика.
Область блокировки чувствительности и осложнения такие же, как при тактильном методе.
Преимущества и недостатки аподактильного способа
Плюсы и минусы рассмотренного метода практически не отличаются от предыдущего. Отличие заключается в повышенной вероятности развития осложнений, что связано с несоответствием места выхода нервного окончания с анатомическим строением крыловидной складки нижней челюсти.
Есть еще одна вариация выполнения аподоктильной нижнечелюстной анестезии (по технике Верлоцкого). Процедура проводится по аналогии с классическим методом, за исключением места укола. Введение по Верлоцкому подразумевает вхождение иглы по центру между молярами верхней и нижней челюсти.
Подведем итог
Мандибулярная анестезия, также известная как проводниковое нижнечелюстное обезболивание, считается самым распространенным методом стоматологического обезболивания. За счет высокой эффективности такого способа он может применяться в большинстве ситуаций, включая сложные клинические случаи. А продолжительное воздействие препарата обеспечивает беспрепятственное проведение любых манипуляций в требуемом объеме.
Источник
Мандибулярная анестезия, какие места обезболивает
Мандибулярная анестезия – это самый распространенный вид проводникового обезболивания нижней челюсти. Данная анестезия позволяет заблокировать нижний и язычный альвеолярные нервы в районе нижнечелюстного отверстия, что и приводит к отсутствию болевых ощущений во время стоматологических манипуляций.
Стоит отметить, что мандибулярная анестезия не гарантирует полного обезболивания всех зубов нижней челюсти. Это объясняется тем, что большие и малые коренные зубы нижней челюсти иннервируются ответвлениями щечного нерва, на который мандибулярная анестезия не распространяется. По этой причине для полного обезболивания следует провести инфильтрационную анестезию переходной складки у нужного зуба, чтобы полностью отключить все нервы данного участка.
Различается внутриротовая и внеротовая методики данной анестезии, которые, в свою очередь, также делятся на несколько методов.
Внутриротовая методика
Данная методика анестезии существует в двух вариантах – аподактильная, то есть без пальпации, и пальпаторная (соответственно, с пальпацией).
Техника проведения аподактильной мандибулярной анестезии
При использовании этой техники стоматолог ориентируется на крыловидно-нижнечелюстную складку.
- Первым делом пациент должен открыть рот как можно шире;
- Стоматолог устанавливает шприц с анестетиком с противоположной стороны напротив первого большого коренного зуба или малых коренных зубов;
- Укол должен быть произведен прямо в середину крыловидно-нижнечелюстной складки, в область латерального ската;
- Игла продвигается в кость до упора, а затем вводится примерно 2 миллилитра анестезирующего раствора;
- Затем шприц переводится на противоположную сторону нижней челюсти и располагается на уровне резцов;
- В этом положении игла продвигается на два сантиметра, и на этой глубине врач выпускает еще миллилитр местного анестезирующего раствора.
Техника проведения пальпаторной мандибулярной анестезии
- Первым делом стоматолог прощупывает височный гребешок, чтобы определить его местонахождение;
- Больной широко открывает рот, и врач ставит шприц с противоположной стороны на уровне первого моляра или премоляров;
- Иглу следует вводить на сантиметр выше жевательной поверхности последнего зуба в нижнем зубном ряду, внутри от височного гребешка;
- Игла вводится до конца, и затем в ткани выпускается миллилитр обезболивающего раствора;
- После шприц переводится на противоположную сторону челюсти и ставится над резцами. Игла вводится вглубь на два сантиметра, и в ткани выпускается остальной анестетик.
Внеротовая методика
Существует очень много внеротовых методов мандибулярной анестезии:
- Подскуловой способ:
- Анестезия по Уварову;
- Анестезия по Егорову;
- Анестезия по Берше-Дубову;
- Анестезия по Берше.
- Позадичелюстной способ;
- Поднижнечелюстной способ.
Все эти методики предполагают обезболивание нервов снаружи, то есть обезболивающее вводится не через ткани ротовой полости.
Источник
Местное обезболивание в стоматологии
Четверг, 24 Январь 2019
Любое вмешательство в полости рта является показанием к проведению местного обезболивания. На ежедневном приеме мной используются инъекционные и не инъекционные методы местной анестезии. Не инъекционная — аппликационная анестезия позволяет получить только поверхностное обезболивание мягких тканей; для этих целей применяют 10% раствор лидокаина и 10% раствор ксилонора — аэрозоль — экспозиции 1 -3 минуты: можно вводить анестетики путем электрофореза или применить 5-10% лидокаиновую мазь. Такая анестезия часто используется для рассечения капюшона, удаления гипертрофированного зубодесневого сосочка, парадонтозных и молочных зубов.
Инъекционный метод местного обезболивания подразумевает применение инфильтрационной и проводниковой анестезии. Существует несколько видов техники проведения инфильтрационной анестезии:
подслизистый, надпериостальный, подпериостальный, внутрипульпарный; наряду с этим могут быть использованы интрасептальная и интралигаментарная виды анестезией. Преимущественно применяю поднадкостничный вид инфильтрационной анестезии.
Для проводникового обезболивания применяю следующие виды анестезии:
На верхней челюсти:
1. Туберальная анестезия — внутриротовой и внеротовой ее способы.
2. Инфраорбитальная анестезия — внутриротовой и внеротовой способы.
3. Анестезия в области резцового и большого небного отверстий.
На верхней челюсти предпочитаю использовать в работе внеротовые виды проводниковой анестезии.
На нижней челюсти:
1. Мандибулярная анестезия — внутриротовой и внеротовой способы.
2. Торусальная анестезия.
3. Ментальная анестезия — внутри- и внеротовой методы.
Правильное применение хорошо действующего и переносимого местного анестетика должно защитить пациента от ожидаемых болей, но вместе с тем за счет этого мероприятия может так же сокращаться выделение эндогенных катехоламинов, вызывающих боль. У пациентов с сердечно- сосудистыми заболеваниями, такими как гипертония или инфаркт миокарда за счет соответствующей местной анестезии можно уменьшить риск сердечно-сосудистых осложнений. Кроме сердечно-сосудистых заболеваний особые требования к составу местного анестетика предъявляют легочные заболевания и аллергия, прежде всего аллергическая бронхиальная астма с повышенной восприимчивостью к сульфитам.
В настоящее время на ежедневном приеме широко применяются следующие препараты:
2. Лидокаин (и его производные — ксилонор, ксилестезин, ксилестезин- форте).
3. Артикаин (убестезин, убестезин-форте, септанест, ультракаин, ультракаин-форте, альфакаин).
4. Мепивакаин ( и его производные — мепивастезин, скандонест 2% и 3%, мепидонт),
Все они являются анестетиками амидного типа; анестетики эфирного типа (новокаин, дикаин) в настоящее время используем очень редко.
Сравнительное изучение фармакокинетики артикаина и лидокаина показало, что не наблюдается статически значимых различий в показаниях Смах и Тмах , тем не менее артикаин, инактивирующийся неспецифическими эстеразами крови и тканей, метаболизируется намного быстрее лидокаина, биотрансформация которого происходит в основном в печени. Эти данные свидетельствуют о том, что риск интоксикации артикаином значительно ниже, чем при использовании лидокаина, особенно при необходимости выполнения повторной инъекции во время проведении вмешательства. Артикаин является препаратом выбора в детской стоматологии из-за высокой эффективности и безопасности.
Местноанестезирующие препараты оказывают действие в месте введения и для усиления и пролонгирования эффекта их нередко сочетают с вазоконстрикторами. Однако, до настоящего времени вопрос об эффективности и безопасности сосудосуживающих препаратов остается дискутабельным, что свидетельствует о целесообразности дальнейшего изучения возможности снижения концентрации адреналина в растворах местных анестетиков.
Для пациентов с кардиоваскулярными факторами риска следует применять как можно более низкую дозу адреналина или полностью отказаться от добавления вазоконстрикторов. В таких случаях удобно применять мепивастезин.
Независимое вещество мепивакаин само уже обладает вазоконстрикторным действием, так что от добавления адреналина вполне можно отказаться. Препарат не содержит сульфитов и может применяться для пациентов с бронхиальной астмой и повышенной чувствительностью к сульфитам. Для мепивакаина характерно надежное анальгетическое действие и хорошая переносимость. Как и производные артикаина мепивакаин имеет короткий латентный период (длительность действия составляет от 20 до 90 минут), отличаясь тем самым от других местных анестетиков, не содержащих адреналин.
Обобщенные данные особенностей обезболивающего действия исследованных местноанестезирующих растворов представлены в таблице. Анализ этих данных позволяет считать, что эффективность средств на основе мепивакаина отличается не в значительной степени. Если соматическое состояние пациента позволяет применить средства, содержащие вазоконстриктор, то предпочтение целесообразно отдать местным анестетикам на основе артикаина, за исключением редких случаев аллергических реакций на артикаин.
При лечении пациентов с факторами анестезиологического риска, у большинства из которых имеются противопоказания для применения средств, содержащих вазоконстриктор и его консервант, применение 3% раствора мепивакаина без вазоконстриктора позволяет достигнуть достаточной степени обезболивания. При этом целесообразно учитывать лишь сравнительно непродолжительный период для проведения наиболее травматичных этапов стоматологического вмешательств. Кроме этого, можно рекомендовать использование премедикации у таких пациентов, что позволит не только потенцировать обезболивание, но и снизить риск развития общесоматических осложнений.
Обобщенные данные обезболивающего действия местноанестезирующих средств на основе мепивакаина в сравнении с 2% раствором лидокаина без вазоконстриктора. _________ _____________________________
Источник