- Старые дедовские методы лечения мастита у коров
- Субклиническая форма мастита, его диагностика
- Методы лечения мастита у коров
- Физические методы лечения мастита у коров
- Лечение мастита блокадами
- Мастит лактационный — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины мастита
- Симптомы лактационного мастита
- Когда следует обратиться к врачу
- Патогенез лактационного мастита
- Что происходит с грудью в период лактации
- Классификация и стадии развития лактационного мастита
- Стадии мастита
- Осложнения лактационного мастита
- Диагностика лактационного мастита
- Как отличить лактостаз от мастита
- Лечение лактационного мастита
- Какой врач лечит мастит
- Медикаментозное лечение
- Хирургическое лечение
- Можно ли кормить грудью при мастите
- Можно ли делать компрессы при мастите
- Прогноз. Профилактика
- Как правильно сцеживать молоко при мастите
Старые дедовские методы лечения мастита у коров
Конечно, эта болезнь в первую очередь, с ветеринарной точки зрения, может стать причиной заболевания людей и государственные врачи это обязаны контролировать. Из практики видно, что мастит возникает в первую очередь у животных со слабой резистентностью организма, нарушении правил машинного доения, условиях содержания
Микробы (стафилококки, стрептококки, и значительно реже кишечная палочка и др.) на много реже проникают по крови при эндометритах и энтеритах. А выделение данных микробов в молочной железе говорит о травмах и ранах сосков, нарушении работы и неисправность доильных аппаратов, и антисанитарные условия содержание животных.
Формы мастита у коровы с ветеринарной точки зрения:
— острый
— подострый
— хронический
— субклинический
Для начала разберем основные очаги возникновения мастита:
1. Удар или ушиб. Довольно распространенное явление при перевозке скота или его выгула. Через место поражения проникает патогенная микрофлора, в результате чего животное заболевает маститом.
2. Санитарное состояние скотомест и наличие подстилки. Грязь и влажность являются оптимальными условиями для размножения бактерий.
3. Вакуум в системе, исправность доильного оборудование. Высокий вакуум в молочной системе может привести к травмированию вымени, низкий – к недодою коров. Оба явления негативно сказываются на состоянии вымени животных.
Вакуум в доильных стаканах 2 – х тактных аппаратов должен быть 0,48 кг/см2 (360 мм.т.ст.), 3-х тактных – 0,54 кг/см2 (400 мм.рт.ст.).
4. Санитарное состояние доильного оборудования. Под этим пунктом я подразумеваю чистоту молочных шлангов, коллекторов, доильных стаканов, маститного бочка и прочей посуды. Нет микробов – нет инфекции. Поэтому требуете со своих слесарей по молочному оборудованию и операторов машинного доения качественной промывки оборудования.
5. Сосковая резина. Сосковая резина — единственная деталь в доильном аппарате, которая непосредственно контактирует с выменем животного.
Резина может стать источником инфекции соска и повышения бактериальной обсемененности молока. Молочный камень, образующийся на внутренней поверхности резины при неправильной эксплуатации (применение по истечении нормативных сроков, нарушение режимов мойки), является благоприятной средой обитания для патогенной микрофлоры.
Менять сосковую резину нужно после 2–2,5 тыс. ч доений или шести месяцев работы
6. Последствие эндометрита. Эндометрит – это воспаление слизистой оболочки матки, в основном после отела. А любой воспалительный процесс может вызвать побочные эффекты в организме, им может являться и мастит.
7. Отечность вымени из-за концентратов. Это довольно распространенная причина при процессе раздоя коров. Поэтому специалистам, которые завязаны на кормлении нужно быть предельны внимательными при авансированном кормлении. Если вы видите, что вымя коровы начинает отекать, нужно уменьшить дачу сильных кормов.
8. Сквозняк верный путь застудить вымя.
9. Неправильное и несвоевременное лечение. Бывают случаи, когда тот же ушиб вымени или рана соска в ходе халатного отношения ветеринарной службы перетекает в мастит.
10. Малоэффективные средства лечения мастита. Возникает в том случае, если ветеринарная служба не анализирует тот или иной лекарственный препарат.
11. Отсутствие правильной дезинфекции скотомест.
12. Кормление предрасполагающий фактор. По факту животному нужно съесть очень много некачественного корма. К примеру, до 10 кг некачественного жмыха
13. Неправильное доение. Обязательное сдаивание первых струек молока при начале доении.
Во-первых, этим действием вы способствуете выделению гормона окситоцина, во-вторых проверяете корову на наличие мастита.
Запрещается подмывать больных и здоровых коров одним и тем же полотенцем. Вообще я рекомендую использовать одноразовые салфетки. Так же недопустимо завоздушиваниие при доении, холостое доение (работа аппарата, когда в доли нет молока) и недодой коровы.
Тем самым теперь перед вами целая схема очагов возникновения мастита в стаде. Поэтому мой совет, если в вашем стаде заболевание маститом превышает 5% по стаду, проанализируйте все позиций описанные в данной статье. Наверняка одна из причин имеет место быть и в вашем хозяйстве.
Субклиническая форма мастита, его диагностика
Особое внимание для ветеринарных врачей необходимо обращать на субклинический мастит (скрытый). Больными субклиническим маститом считают тех коров, у которых не выражены клинические признаки заболевания, но в секрете вымени образуется огромное количество патогенной микрофлоры опасной для человека.
На основании этого государственные ветеринарные врачи перед выпиской ветеринарной справки Ф№4 обязательно проводят тесты молока на субклинический мастит (т.к. госвет служба после выписки документа несут персональную ответственность за качество продукта).
Последнее время мы используем для диагностики субклинического мастита такой препарат как Компомол М-Тест.
Методы лечения мастита у коров
На данный день разработано очень много современных препаратов и для лактирующих коров и для коров, которые находятся в запуске. Многие ветеринарные препараты стоят баснословных денег, в своем составе имеют пенициллин, окситетрациклин, стрептомицин.
А это всем известные антибиотики, которые не в коем случае не допускают своего попадания в молочное сырье.
Общие принципы лечения больных маститом коров:
В первую очередь необходимо тщательно следить за стадом, проверять и исследовать группы коров на субклинический мастит, чтобы не доводить до клинического.
Второе — клинический мастит при непрофессионализме специалиста может закончится атрофией молочной железы, реже индурацией и гангреной молочной железы.
В случае если наблюдается клиническая картина мастита у коровы, то в первую очередь пораженную долю необходимо доить в отдельную посуду через каждые 3-5 часов, секрет, полученный в обязательном порядке кипятят.
Многие ветеринарные врачи совершают огромную ошибку, когда переводят корову заболевшую маститом на одну или двух разовую дойку.
Это неправильно. При доение в организме коровы выделяется гормон окситоцин, который вызывает молокоотдачу. Наша задача вымыть (выгнать) затаившейся вирус в альвеолах вымени и снять отечность. Это достигается путем только многократных доек.
Животное отделяют по возможности от других животных. Лечение проводят с учетом формы, течения воспаления вымени, а также общего состояния организма, и причин вызвавшего данное заболевание.
Наиболее эффективное лечение маститов происходит в первые 1-3 дня заболевания.
Для зооветеринарной службы хозяйства важно проводить мониторинг массовости заболевания стада – по группам, возрасту животных и на основании этого уже можно смотреть на причинам заболевания (кормление, содержание, доильные установки, травмы вымени, инфекция)
Я не однократно утверждаю, что ветеринарная и зоотехническая службы должны работать в купе, а не перекидывать вину друг на друга по причинам возникновения мастита.
Физические методы лечения мастита у коров
Конкретно по физическим методам лечения могу сказать, что в первые сутки заболевания (острая форма) температура доли вымени повышена.
До введения лекарственных веществ в долю вымени можно использовать ХОЛОД (жидкая глина, смешанная с уксусом (3 ст. ложки уксуса на 1 литр воды)). Данная аппликация поддерживается в сыром, то есть в холодном состоянии 3-4 часа.
ТЕПЛО назначают при подостром и хроническом течении на 5 день при ослаблении воспалительной реакции.
Самый лучший на данный момент считаем парафинотерапия. На чистое и сухое вымя на носят широкой кистью парафин, расплавленный до температуры 45 градусов, а затем наносят несколько слоев парафина с большей температурой (75-80 градусов) а на верх вымя накладывают толстую клеенку и для удержания тепла.
МАССАЖ вымени проводим 1-2 раза в день, втирая вместе с тем разные мази и линименты.
НО! Самое главное необходимо знать, что при серозном мастите массажируют снизу вверх, при катаральном –сверху вниз, при гнойных, фибринозных и гемморагических маститах массаж запрещен!
Лечение мастита блокадами
Самыми эффективными методами в лечении маститов являются блокады
— Короткая новокаиновая блокада нервов вымени по Д.Д.Логинову. Используют 150 мл. 0.5% раствора новокаина с 300-500 тыс. ЕД пенициллина и стрептомицина.
— Блокада наружного срамного нерва по Б.А. Башкирову.
Данные блокады самые распространенные и использовать их может ветеринарный врач в любых условиях. Так же в период применения блокад можно назначить п/к инъекции гидрокартизона в зоне больной четверти вымени от 0.5 до 1 мл. и повторить через 2 дня.
Данные процедуры подходят как для лечения клинических, так и субклинических маститов. Но для субклинических маститов помимо блокад можно использовать антибиотики с малым сроком выделения их с молоком, в частности введение внутревыменные водные растворы пенициллина, эритромицина в дозе 50 – 100 тыс. ЕД, перед введением эритромицин растворяют в 10 мл. этилового спирта, а затем в 90 мл. дистиллированной воды.
Вообще данная тема довольно обширна и обо всем рассказать за раз не возможно, поэтому смело задавайте свои вопросы в комментариях. Без внимания мы их не оставим.
Источник
Мастит лактационный — симптомы и лечение
Что такое мастит лактационный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чеботарь Виктора Игоревича, хирурга со стажем в 7 лет.
Определение болезни. Причины заболевания
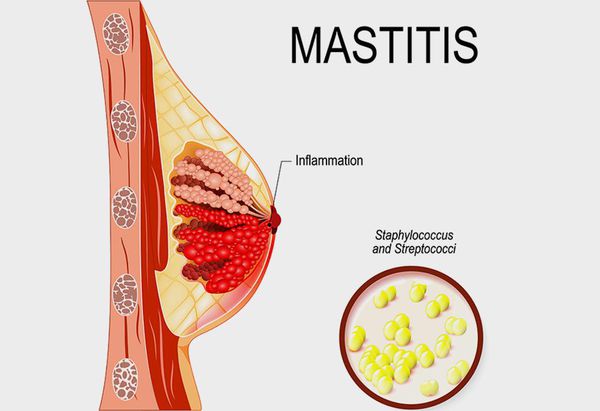
Маститом (устаревший термин — «грудница») называют любое воспаление ткани (паренхимы) молочной железы, а лактационным маститом — воспаление паренхимы молочной железы в период лактации, когда происходит биосинтез и выделение на поверхность сосков молока.
Это болезненное состояние чаще всего возникает в течение первых трёх месяцев после родов. При неправильном лечении оно может привести к преждевременному прекращению грудного вскармливания [10] .
Причины мастита
- Инфекции. Пусковым механизмом мастита у кормящей матери всегда является жизнедеятельность условно-патогенных бактерий, в норме колонизирующих поверхность кожи (в 98 % при исследовании высевается золотистый стафилококк) [1] . В литературе нередко упоминаются трещины и микротравмы сосков как входные ворота инфекции, и это справедливо — лактационный мастит часто начинает развиваться от предполагаемого места проникновения (в виде микротравмы/трещины). Однако так бывает не во всех случаях. Внутрипротоковая микрофлора молочной железы присутствует у кормящих и у некормящих женщин в любом возрасте, и ей не обязательно перемещаться в место будущего воспаления через микротравму. Если ворот инфекции как таковых нет, а лактация идёт, и мастит случился, то причиной является застой молока (лактостаз) и жизнедеятельность протоковой микрофлоры. Такой комплекс причин провоцирует до 85 % лактационных маститов [1] .
- Неправильное кормление. Развитию лактостаза могут способствовать задержки или пропуски кормления, неправильное прикладывание ребёнка к груди, прикладывание только к одной груди, травмы молочной железы и другие факторы [11] .
- Анатомические нарушения и системные факторы. Мастит может развиться из-за анатомических дефектов сосков, рубцов и мастопатии. Также болезнь может проявиться под влиянием системных факторов, нарушающих нормальный отток молока из молочных желёз: токсикоза, преждевременных родов и послеродовых осложнений.
Симптомы лактационного мастита
Первыми симптомами мастита и лактостаза является боль (масталгия) и/или внезапное появление очагового уплотнения в молочной железе в период кормления.
Механизм возникновения таких болезненных ощущений отличается от других болей. Это связано с особенностями чувствительной иннервации (связи с центральной нервной системой) молочных желёз, а именно с отсутствием в них болевых рецепторов.
Во время операций на молочной железе (тех, что выполняются под местной анестезией) в саму ткань даже не нужно вводить раствор анестетика. Он вводится только в кожу и капсулу железы, а саму железу пациентка чувствует слабо, даже если работать с паренхимой хирургическим инструментом. Отсюда вывод, что все болевые ощущения в груди связаны с воздействием на капсулу железы: механическим — при растяжении, химическим — после начала воспаления. Иными словами, боль может возникнуть, только когда лактостаз растягивает капсулу. Если этого не происходит, то и болевого синдрома может не быть.
При мастите груди боль также появляется из-за растяжения капсулы или из-за воздействия на неё агрессивных медиаторов воспаления.
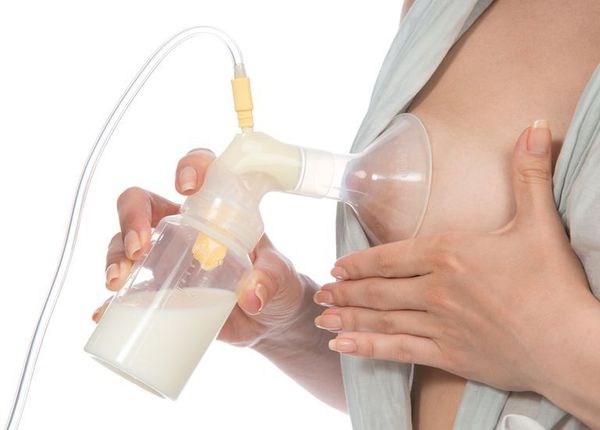
Болезненность и уплотнение в молочной железе могут сопровождаться повышением температуры тела за счёт действия продуктов распада бактерий, попадающих в кровоток. Само по себе это ещё не признак мастита. На данном этапе следует прекратить кормление ребёнка больной железой и попытаться сразу же провести мероприятия по сцеживанию молока: путём ручного массажа или с использованием специальной помпы-молокоотсоса.
Когда следует обратиться к врачу
Если интенсивное сцеживание не принесло облегчения в течение 2-3 дней или выраженный болевой синдром уже не позволяет работать с железой, следует обратиться к врачу. Задачей специалиста в первую очередь будет поставить верный диагноз: ещё лактостаз или уже мастит. Неразрешённый лактостаз на 3-4 сутки от начала заболевания чаще всего переходит в лактационный мастит. Если пациентка обнаружила покраснение кожи над участком уплотнения и/или болезненности, значит началось воспаление. В таком случае имеется больше клинических данных за начинающийся мастит [2] .
Патогенез лактационного мастита
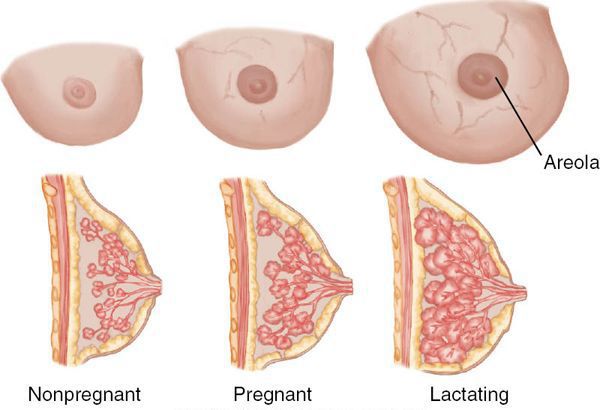
Что происходит с грудью в период лактации
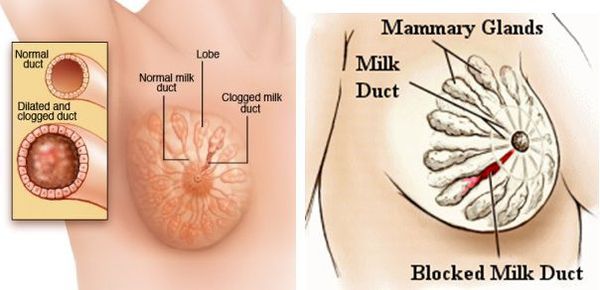
После родов в течение недели резко падает уровень эстрогенов и прогестерона, которые в период беременности стимулировали рост ткани железы, а именно протоков и прочей логистической инфраструктуры по выведению молока.
В то же время уровень пролактина (гормона, который вызывает и поддерживает образование молока) остаётся прежним и может даже возрастать. Таким образом, на имеющихся и отстроенных в железе до родов мощностях начинается активный синтез и выведение молока. Однако организм не всегда может точно сбалансировать его необходимое количество и суммарный просвет протоков в сосках. В таких случаях в отдельных альвеолах или протоках формируется застой: молоко накапливается и растягивает стенки альвеолы/протока. Так возникает лактостаз. Он не всегда превращается в мастит.
Анатомия и физиология молочных желёз при мастите:
При лактостазе сжимаются микрокапилляры соседней ткани. Это затрудняет локальное действие иммунных механизмов, которые и без того ослаблены на фоне общего падения иммунитета после родов. В этот момент на сцену патогенеза выходит населяющая протоки микрофлора — пресловутый стафилококк. И само молоко, и окружающие сдавленные ткани являются прекрасной беззащитной питательной средой для бактерий, поэтому их количество в точке лактостаза начинает расти в геометрической прогрессии.
Разумеется, иммунная система быстро распознаёт рост бактериальной нагрузки в указанном месте. Чтобы изолировать и уничтожить очаг, она активирует своё главное оружие — процесс воспаления. Однако при уничтожении бактерий клетки иммунной системы повреждают близлежащие ткани тела человека. В итоге кровоснабжение этих тканей нарушается и возникает микротромбоз капилляров.
Погибшие клетки образуют массу органики, которая вновь может быть использована оставшимися бактериями как питательная среда. Таким образом, в месте септического воспаления некоторые процессы замыкаются в порочный круг и могут завершиться не в пользу пациентки.
Классификация и стадии развития лактационного мастита
Имеющие прикладное значение классификации лактационного мастита (и мастита вообще) отражают следующие его параметры:
- форму течения;
- анатомическую локализацию, степень распространения очага воспаления и стадию воспалительного процесса.
По форме течения выделяют острый и хронический мастит. Острым лактационным маститом называют внезапно возникший в течение нескольких дней мастит с описанными выше симптомами.
Если в процессе лечения (или «нелечения») симптомы стихают, но не исчезают совсем, либо ненадолго проходят, а затем вновь появляются, то спустя шесть месяцев можно говорить о переходе в хроническую форму.
Хронический мастит создаёт целый ряд проблем. Он может спровоцировать формирование свища (патологического хода из очага воспаления на поверхность кожи с выделениями из него) или существенно затруднить скрининг новообразований молочной железы, а также в любой момент перейти в острый мастит.
Второй ряд характеристик удачно отображается с помощью отечественной классификации профессора Б.Л. Гуртового 1975 года [1] .
По характеру воспалительного процесса доктор выделял две формы лактационного мастита:
- негнойные — серозный и инфильтративный мастит;
- гнойные — абсцедирующий, инфильтративно-абсцедирующий, флегмонозный и гангренозный мастит.
Стадии мастита
Гнойные и негнойные формы, по сути, являются последовательными стадиями острого воспалительного процесса:
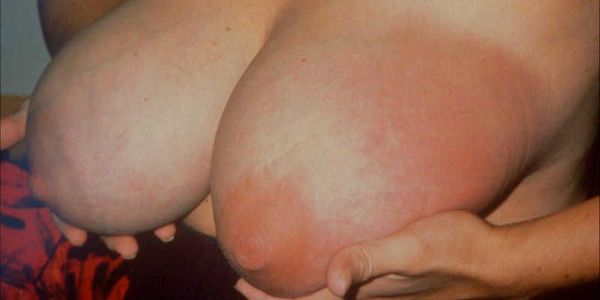
- Серозный мастит — протекает с болью в груди, локальным покраснением и уплотнением, может повышаться температура и возникать общее недомогание.
- Инфильтративный мастит — те же симптомы, только более выраженные, поражённая грудь становится горячей на ощупь.
- Гнойный мастит (обычно без лечения мастит приобретает гнойный характер на 3-4 день от начала воспалительного процесса):
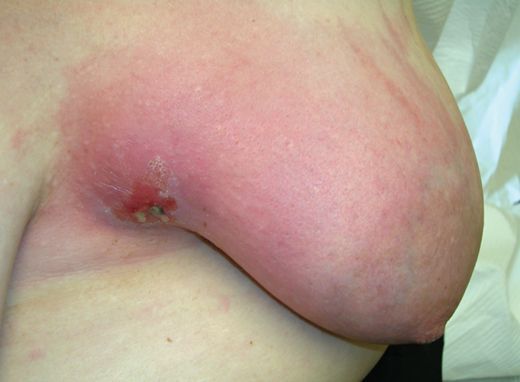
- инфильтративно-гнойный (диффузный, узловой) — все симптомы ярко выражены, уплотнение размягчается за счёт образования полости, заполненной гноем;
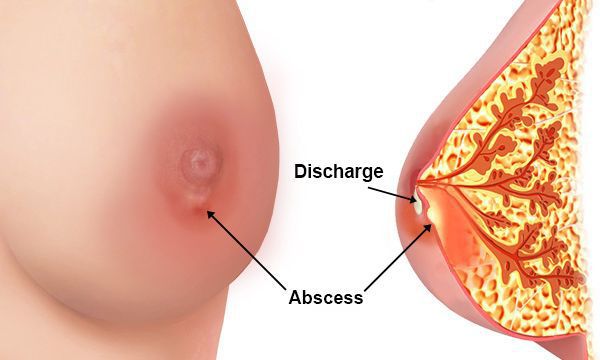
- абсцедирующий мастит — очаг воспаления отграничивается от здоровых тканей, и формируется абсцесс (полость, заполненная гноем);
- флегмонозный мастит — абсцесс прорывается, и инфекция распространяется на окружающие ткани;
- гангренозный мастит — запущенная стадия мастита, когда происходит омертвение поражённых инфекцией тканей молочной железы, может осложниться сепсисом.
По локализации воспалительного очага в рамках приведённой локализации различают:
- подкожный;
- субареолярный;
- интрамаммарный;
- ретромаммарный;
- тотальный.
При последнем варианте поражаются все отделы молочной железы.
Осложнения лактационного мастита
Без своевременного лечения к уплотнению, боли и покраснению кожи уже в обязательном порядке присоединится повышение температуры тела и выраженный асимметричный отёк железы.
Общее самочувствие больной будет ежедневно ухудшаться. Может появиться выделение гноя из соска поражённой железы, начнётся лимфаденит (воспаление лимфатических узлов) и лимфангиит (воспаление лимфатических сосудов) по путям оттока лимфы: в подмышечной, подключичной, надключичной, загрудинной областях тела.
При появлении таких грозных симптомов состояние пациентки может усугубляться стремительно. Это прямые предпосылки скорого сепсиса и септического шока, который может стать причиной смерти, поэтому срочное начало лечения с госпитализацией становится вопросом выживания.
В литературе описаны случаи перехода воспалительного процесса в плевральную полость (пиоторакс), либо в жировую клетчатку переднего средостения (анатомического пространства за грудиной) с развитием медиастинита — тяжелейшего состояния, требующего экстренной операции и длительной интенсивной терапии.
Запущенный мастит, а также мастит после хирургического лечения, может сопровождаться тромбофлебитом поверхностных вен торса (синдром Мондора). Возможно самопроизвольное вскрытие гнойника на поверхность кожи и его опорожнение с формированием длительно заживающего (или незаживающего) свища [4] .
Диагностика лактационного мастита
При постановке диагноза сложнее всего отличить лактостаз (предмастит) от начинающегося серозного мастита. Врач принимает решение на основании жалоб пациентки, сроков заболевания, результатов осмотра поражённого органа и результатов дополнительных исследований.
Как отличить лактостаз от мастита
Диагноз «лактостаз» правомерно установить при следующих симптомах:
- единственной жалобой является чувство тяжести, боль и наличие уплотнения;
- с начала заболевания прошло менее четырёх дней;
- кожа над зоной болезненности не изменена;
- отёк выражен незначительно или отсутствует;
- температура тела не достигает 38 °С;
- при исследовании крови не обнаруживается высокого лейкоцитоза и иных воспалительных изменений;
- по результатам УЗИ нет данных за абсцесс;
- общее состояние пациентки удовлетворительное.
В таком случае следует начать соответствующие лечебные мероприятия и тщательно наблюдать за эволюцией симптомов [5] .
Полное отсутствие отёка, уплотнения, покраснения кожи может навести на мысль о межрёберной невралгии или обострении герпетической инфекции как источнике болевого синдрома.
Для определения стадии процесса иногда необходимо выполнить пункцию: в условиях перевязочного кабинета стерильной иглой на шприце осуществляется прокол уплотнения с целью уточнить наличие гноя или иного содержимого. Если присутствуют яркие признаки гнойного процесса или деструктивные изменения молочной железы, то установка диагноза не вызывает затруднений.
При первичной диагностике лактостаза/лактационного мастита необходимо исключить наличие новообразований молочной железы или специфических возбудителей (сифилиса, туберкулёза, грибковых поражений, эхинококкоза и прочих) как инициаторов воспалительного процесса. Такие маститы имеют тенденцию к хроническому течению с периодическим обострением и постепенным разрушением окружающих тканей. К счастью, специфические маститы встречаются достаточно редко, обычно у лиц с нарушениями иммунитета.
Скрининг новообразований молочных желёз должен проводиться пациенткой регулярно путём самообследования и УЗИ молочных желёз до 40 лет с проведением регулярной маммографии не реже чем раз в два года после 40 лет.
Лечение лактационного мастита
Какой врач лечит мастит
Лечением мастита занимается врач-маммолог. В тяжёлых случаях может потребоваться помощь хирурга.
Медикаментозное лечение
Лечение лактостаза и лактационного мастита у женщин при разных клинических ситуациях не одинаково. После установки диагноза «лактостаз» выполняется инъекция спазмолитиков (например, «Дротаверина») для расслабления гладкой мускулатуры млечных протоков. При выраженном болевом синдроме проводится ретропекторальная блокада раствором местного анестетика («Новокаина») и назначение НПВС. Некоторые авторы [1] рекомендуют перед сцеживанием сделать инъекцию 0,5 мл «Окситоцина» или «Питуитрина». Затем выполняется сцеживание молока путём ручного массажа или с применением помпы.
При устранении лактостаза уплотнение в железе пропадает или уменьшается, как и болевой синдром. Если в течение 3-4 часов после сцеживания болевой синдром не уменьшился, то правомерно изменение диагноза на «серозный лактационный мастит». В этом случае необходимо выполнить пункцию очага, провести УЗИ, назначить обезболивающие препараты и начать эмпирическую антибиотикотерапию. При установке диагноза «мастит» грудное вскармливание прекращается [8] .
Существует ряд показаний для прекращения лактации:
- стремительное развитие воспалительного процесса;
- любой рецидив мастита;
- длительное хроническое течение мастита;
- инфильтративно-гнойный, абсцедирующий, флегмонозный и гангренозный маститы.
Чтобы прервать процесс синтеза молока, применяют ингибиторы секреции пролактина («Бромокриптин») [6] , антагонисты дофамина («Каберголин», «Перголид»). Немедикаментозные способы прекращения лактации (бинтование молочных желёз, ограничение питья, отказ от сцеживания) не рекомендуются при лечении мастита.
Хирургическое лечение
Показания для срочного хирургического лечения мастита: наличие гнойной полости, стремительного развития воспаления, начала деструктивных изменений в молочной железе. При этом вскрывается гнойная полость, удаляется гной и масса мертвых тканей, после чего пациентке требуются длительные перевязки и промывание инфицированных операционных ран. Также необходимо провести микробиологическое исследование характера раневой микрофлоры и её чувствительности к антибиотикам [4] .
В зависимости от тяжести состояния пациентки может проводиться инфузионная, детоксикационная, общеукрепляющая терапия. При развитии сепсиса или септического шока, медиастенита, воспаления в плевральной полости могут потребоваться дополнительные операции по дренированию соответствующих полостей и пространств. Лечение таких больных продолжается уже в палатах реанимации.
Можно ли кормить грудью при мастите
Кормить грудью при мастите можно и нужно, потому что адекватное опорожнение молочных желёз — это основной метод лечения заболевания.
Но важно! Перед началом медикаментозного лечения антибиотиками, обезболивающими и т. д. следует полностью прекратить грудное вскармливание, чтобы вместе с молоком в организм ребёнка не попали метаболиты лекарственных препаратов.
Можно ли делать компрессы при мастите
При мастите (не путать с лактостазом) противопоказаны тепловые процедуры. Можно делать аппликации с лекарственными препаратами, например Левомеколем, по назначению врача.
Народные методы лечения мастита мало эффективны. Без своевременного и адекватного лечения могут развиться опасные осложнения, например воспаление лимфоузлов и сепсис .
Прогноз. Профилактика
Прогноз при лактационном мастите, как правило, благоприятный при своевременном начале лечения. Лактостаз, а также серозные формы начинающегося лактационного мастита могут успешно курироваться без операции. Тяжёлые абсцедирующие и деструктивные запущенные формы маститов могут привести к инвалидности пациентки и даже к летальному исходу, не говоря уже об эстетических нарушениях и необходимости отсроченной хирургической реконструкции поражённой молочной железы [7] .
Профилактика лактационного мастита заключается в первую очередь в соблюдении правил гигиены:
- Необходим регулярный гигиенический душ для кормящей матери и купание для новорождённого. Также нужно тщательно мыть руки и грудь до и после каждого кормления.
- Уход за молочными железами: обязательна профилактика микротравм в виде обработки сосков ланолиновыми маслами, использование мягких откидных бюстов для кормящих, осторожное мытьё и высушивание хрупкой кожи на груди.
- Кормление ребёнка рекомендуется производить «по требованию», без соблюдения строгих графиков. При этом не следует придерживать молочные железы руками во избежание перегибов протоков железы.
- Оставшееся «лишнее» молоко следует сцеживать после каждого кормления. При появлении уплотнения в ткани железы рекомендуется при кормлении разворачивать малыша подбородком к уплотнению [1] .
- До родов следует обсудить с врачом возможность грудного вскармливания, так как существуют некоторые противопоказания.
- Необходимым элементом профилактики маститов является строгое соблюдение санитарного режима в родильных отделениях [9] .
Как правильно сцеживать молоко при мастите
При мастите нужно чаще прикладывать ребёнка к поражённой груди. Если молоко всё равно остаётся, можно доцедить аккуратно руками до чувства облегчения, не травмируя грудь (до последней капли сцеживать не нужно). На поражённую область молочной железы можно предварительно положить марлю, смоченную раствором магнезии — она расширяет протоки и облегчает отхождение молока.
За дополнение статьи благодарим Маргариту Торосян — маммолога-онколога, научного редактора портала « ПроБолезни » .
Источник