- Лечение уреаплазмы у мужчин
- Основные сведения:
- Что такое Уреаплазмоз у мужчин
- Факторы риска
- Механизм действия в организме
- Уреаплазма у мужчин: симптомы и лечение
- Последствия и осложнения уреаплазмоза у мужчин
- Диагностика уреаплазмоза
- Лечение уреаплазмы у мужчин
- Лечение уреаплазменной инфекции урогенитального тракта
- Методы диагностики
- Тетрациклины
- Макролиды, линкозамины, стрептограмины
- Фторхинолоны
Лечение уреаплазмы у мужчин

Mycoplasma hominis и Ureaplasma spp. – микроорганизмы, которые относятся к условно-патогенным. Они способны вызывать воспалительные заболевания органов малого таза (ВЗОМТ), а также осложнения во время беременности, во время и после родов. Название «уреаплазма» эти простейшие микроорганизмы получили вследствие их способности вырабатывать фермент, расщепляющий мочевину. Среди уреаплазм (Ureaplasma spp) выделяются два вида – Ureaplasma urealyticum и Ureaplasma parvum. Экспертами ВОЗ в 2006 г. U.urealyticum определена как потенциальный возбудитель уретритов у мужчин, и, возможно, ВЗОМТ у женщин.
Основные сведения:
Уреаплазма (Ureaplasma) — род бактерий, занимающий промежуточное положение между вирусами и одноклеточными микроорганизмами. Это условно-патогенная микрофлора, которая может вызывать воспаление слизистых оболочек половых органов и мочевых путей человека ii .
Условно-патогенная инфекция:
- обнаруживается у большинства здоровых людей. О распространенности микроорганизмов свидетельствуют показатели: эти бактерии выявляются у большинства людей (до 80%), при этом паталогическое течение обычно не более десяти процентов) iii
- детский возраст носителей не исключает вероятность выявления Ureaplasma
- может присутствовать не у всех, из числа тех, с кем носитель вступал в интимные отношения
- существуют трудности в полной элиминации из организма; после нескольких курсов антибактериальной терапии микробы могут обнаруживаться вновь.
Микроорганизмы данного рода были открыты в результате исследования учеными микрофлоры урогенитального тракта в шестидесятых годах прошлого века. Было выдвинуто предположение о том, что наличие Ureaplasma является одной из возможных причин развития воспалительных заболеваний в данной области. Потом интерес к открытию снизился из-за сложностей диагностики (малый размер бактерии и неспособность роста в питательной среде) и вновь проявился с появлением метода ПЦР (полимерная цепная реакция). Показанием к проведению лечения является наличие клинико-лабораторных признаков воспалительного процесса. Ранее при выявлении Ureaplasma spp. в количестве 10 в четвертой степени КОЕ (колоний образующих единиц) и больше назначали монотерапию антибиотиками, но на сегодняшний день этот стандарт изменился: в ряде случаев добавляют иммуномодуляторы, особенно если одного курса антибиотиков было недостаточно iv .
Что такое Уреаплазмоз у мужчин
Это воспалительное заболевание относится к инфекциям, преимущественно передающимся половым путем, при котором часто отсутствуют симптомы. В основном сопровождается расстройствами мочеиспускания, нарушениями половой деятельности, бесплодием. Диагностируется при помощи проведения лабораторного анализа соскоба с уретры. Лечение включает антибактериальные и симптоматические препараты, а также иммунокорректоры и иммуномодуляторы. Считается, что уреаплазмоз увеличивает вероятность заражения ВИЧ.
Факторы риска
Возбудителем этого заболевания является бактерия Ureaplasma двух разновидностей U. Parvum и U. Urealyticum. Распространителем инфекции чаще всего бывают больные с латентной формой патологии, при которой больной не ощущает симптомов. Передача от мужчины к женщине происходит во время интимного контакта. К основным факторам риска заразиться и заразить партнера относится: молодой возраст и раннее начало половой жизни, неразборчивость в связях, игнорирование барьерной контрацепции, наличие хронических воспалительных процессов мочеполовой системы, а также ослабление иммунитета, дефицит или переизбыток витаминов и нарушение обмена веществ.
Механизм действия в организме
Попав в организм, бактерия при помощи специфических белков прикрепляется к клеткам слизистой оболочки. Колонизация микроорганизмами усиливается, если местный иммунитет человека снижен. Под действием фермента, вырабатываемого бактериями, иммуноглобулин (белок, обладающий защитными свойствами) расщепляется 1 .
Способность микроорганизмов к образованию биопленок обусловливает их вирулентность и устойчивость к лечению антибактериальными средствами. Это свойство увеличивает предрасположенность к хроническому присутствию инфекции в организме.
Уреаплазма у мужчин: симптомы и лечение
У мужчин наблюдаются следующие проявления заболевания:
- слизистые или гнойные выделения из уретры
- зуд и жжение при мочеиспускании
- дискомфорт и боль во время полового акта
- частые позывы к мочеиспусканию
- болевые ощущения в промежности
- отек и покраснение наружного отверстия уретры
Эти и другие симптомы являются показанием к обследованию на ЗПП, в том числе, на Ureaplasma spp . Лабораторному обследованию подвергаются доноры спермы, пациенты, столкнувшиеся с диагнозом «бесплодие», женщины, пытающиеся забеременеть и имеющие в анамнезе прерывание беременности по медицинским показателям.
С момента заражения до проявления каких-либо симптомов может пройти двадцать один день и больше. Сложно точно определить время заражения, так как заболевание часто протекает бессимптомно. При проявлении болезни ощущается жжение, неприятные ощущения и боль при мочеиспускании, острая боль при половом акте.
Температура тела повышается до 38 ° С, больной испытывает слабость, чувствует озноб, частые позывы к мочеиспусканию, особенно по ночам, быстро эякулирует, в то же время снижается либидо. Выделений мало, они прозрачные и могут прекращаться сами по себе. В будущем болевые симптомы могут нарастать, больной может испытывать острую боль в промежности.
Последствия и осложнения уреаплазмоза у мужчин

Впервые уреаплазмоз ассоциировали с возможными причинами бесплодия у мужчин в 1967 году. В семенной жидкости у бесплодных мужчин этот возбудитель выделяется более чем 58% случаев, в то время, как у фертильных этот показатель не превышает 30% 3 . Уреаплазмы прикрепляются к сперматозоидам, тем самым мешая их созреванию, присутствие микроорганизмов снижает активность мужских половых клеток и разрушает их. При длительном течении заболевания снижается выработка секрета предстательной железы, который обеспечивает подвижность и жизнеспособность сперматозоидов.
Диагностика уреаплазмоза
Диагностирование и лечение у мужчин проводится урологами иногда венерологами. Для эффективного лечения пациента важно выявить его сексуальные контакты. Партнерам необходимо пройти исследование, особенно в случае незащищенного полового акта. Как правило после осмотра врач направляет на анализ. Чаще всего уреаплазма обнаруживается с помощью ПЦР (исследуется моча и соскоб из мочеиспускательного канала) 2 . В период обострений хронического нелеченного или острого уреаплазмоза общий клинический анализ крови имеет ряд особенностей: повышенное значение лейкоцитов, ускорение СОЭ и изменение биохимических показателей. При исследовании мазка из уретры и мочи также обнаруживается высокий уровень лейкоцитов. Для исключения инфекции, затрагивающей другие органы и системы, рекомендуется сделать ультразвуковое исследование почек, простаты, мочевого пузыря, мошонки.
Лечение уреаплазмы у мужчин
Во время курса лечения, длящегося около двух недель, запрещаются половые контакты, в дальнейшем партнерам рекомендуется прибегать к средствам барьерной контрацепции, как минимум до получения отрицательных результатов анализов. Партнеру целесообразно лечиться только после подтверждения вашего диагноза. Врачи обеспокоены тенденцией к снижению действия антибиотиков. Тогда как лечить уреаплазму у мужчин? – В первую очередь, схема строится, исходя из клинической картины, после определения чувствительности возбудителя к препарату.
Наиболее распространенными методами являются:
- Лекарства с тетрациклином, фторхинолонами и макролидами.
- Спазмолитики, анальгетики и нестероидные противовоспалительные препараты, а также лекарственные средства, способные поддержать иммунитет.
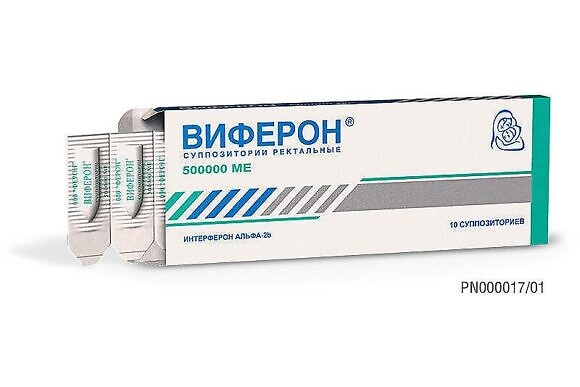
- В комплексном лечении может быть назначено лечение препаратом ВИФЕРОН
Суппозитории, который обладает противовирусным и иммуномодулирующим свойствами Иммуномодулирующие свойства интерферона альфа-2b, главного действующего вещества препарата, такие как усиление фагоцитарной активности макрофагов, увеличение специфической цитотоксичности лимфоцитов к клеткам-мишеням обусловливают его опосредованную антибактериальную активность.
Для лечения взрослых используется дозировка 500 000 МЕ, курс 5-10 дней.
- При сильном воспалении больные могут принимать антигистаминные препараты, которые пропишет врач. В схеме лечения допускается применение диуретиков, курс поливитаминных, минеральных комплексов.
Возможна лазеротерапия, озонотерапия, УВЧ, применение других физиотерапевтических методик. При хроническом течении укрепляющее действие на организм оказывают целебные грязи и ванны.
Рекомендуется ежедневная щадящая и, в то же время, тщательная интимная гигиена, использование гипоаллергенной косметики и запрет на длительные отёчные позиции, а также многочасовые перерывы между мочеиспусканием. Пациентам следует избегать переохлаждения, перегрева, стрессовых ситуаций.
В питании следует придерживаться диеты: отказаться от острой, соленой, жирной пищи, уксуса, а также газированных напитков и сладостей. Рекомендуется поддерживать питьевой режим с преобладанием чистой воды. Курить и употреблять алкоголь во время терапии противопоказано. Запрещено заниматься спортом до прекращения клинических проявлений заболевания v .
Справочно-информационный материал
Автор статьи
Врач общей практики
- Лечение уреаплазменной инфекции / Муниева С. Х., Касымов, О. И., Юнусова З. М., Камолова Т. Н. // Научно-практический журнал ТИППМК. – № 4. – 2014. – С. 110-111.
- Современная диагностика урогенитальных инфекций у мужчин с репродуктивными нарушениями / Саидов Б. И., Зоиров П. Т., Абдиева Д. Х. // Вестник Авиценны. – № 1 (62). – 2015. – С. 107-110.
- Ureaplasma spp in male infertility and its relationship with semen quality and seminal plasma components / Yun HengZhou, Hong XiaMa, Xiao XingShi, YangLiu // Journal of Microbiology, Immunology and Infection Volume 51, Issue 6, December 2018, Pages 778-783.
- Hadson MMT et al. (1998)
Источник
Лечение уреаплазменной инфекции урогенитального тракта
Уреаплазменную инфекцию лишь условно можно отнести к инфекциям, передаваемым половым путем. Дело в том, что возбудителем при этом является Ureaplasma urealyticum из семейства микоплазм, которые действительно могут обитать в половых путях и передават
Уреаплазменную инфекцию лишь условно можно отнести к инфекциям, передаваемым половым путем. Дело в том, что возбудителем при этом является Ureaplasma urealyticum из семейства микоплазм, которые действительно могут обитать в половых путях и передаваться при половых контактах. Однако роль уреаплазм, как и других микоплазм, за исключением M. genitalium, в возникновении воспалительной реакции достаточно неоднозначна, вследствие чего этот возбудитель большинство авторов, особенно за рубежом, относят к условно-патогенным. И в МКБ-10, международно признанном списке болезней, такого заболевания, как уреаплазмоз или уреаплазменная инфекция, не приведено. Между тем ряд исследователей приводят достаточно убедительные доказательства, свидетельствующие в пользу патогенности этой инфекции. Не так давно в Москве даже была защищена докторская диссертация, автор которой отстаивал именно эту точку зрения.
В 1954 г. Шепард впервые обнаружил U. urealyticum в выделениях, полученных от больного уретритом, и назвал их Т-микоплазмами (от английского слова tiny — крошечный). По своим размерам уреаплазмы являются одними из самых мелких представителей бактериальной флоры, выявляемой у человека, а по виду своей жизнедеятельности относятся к внутриклеточным паразитам.
Известны два биовара уреаплазм — Parvo и Т960, которые разделены на 14 сероваров. Последние достижения молекулярной биологии в исследовании ДНК и рибосомальной РНК уреаплазм позволили некоторым авторам (F. Kong et al., 2000) отказаться от классической классификации и разделить все уреаплазмы на два вида — Ureaplasma urealyticum (бывший биовар Т960) и Ureaplasma parvum (бывший биовар Parvo).
Как уже говорилось выше, вопрос о роли уреаплазм в этиологии и патогенезе заболеваний урогенитального тракта до сих пор не решен. Слишком уж широко они распространены, и слишком часто эти микроорганизмы выявляются у лиц, не имеющих клинической симптоматики. Авторы, относящие уреаплазмы к облигатным патогенам, считают, что они вызывают уретриты, цервициты, простатиты, послеродовые эндометриты, пиелонефриты, бесплодие, различную патологию беременности (хориоамниониты) и плода (легочную патологию). Другие исследователи полагают, что уреаплазмы являются частью условно-патогенной флоры урогенитального тракта и способны вызывать инфекционно-воспалительные заболевания мочеполовых органов только при определенных условиях (в частности, при недостаточности иммунитета) или при соответствующих микробных ассоциациях.
Показатели инфицированности урогенитального тракта уреаплазмами среди сексуально активного населения варьируют от 10 до 80%. Уреаплазмы, как правило, обнаруживают у людей, ведущих активную половую жизнь, а наиболее часто эти микроорганизмы выявляются у лиц, имеющих три и более половых партнеров. По данным F. Kong et al., у 81-87% больных выявляется Ureaplasma parvum и у 13-19% — Ureaplasma urealyticum. Клиническая картина воспалительного процесса, при котором обнаруживаются уреаплазмы, не имеет патогномоничных симптомов.
Авторы некоторых работ утверждают, что именно уреаплазмы зачастую являются причиной неблагоприятных исходов беременности, усугубляют риск преждевременных родов и летального исхода при рождении детей с очень низкой массой тела.
Вопрос о влиянии уреаплазм на репродуктивную функцию человека остается открытым. Между тем женское бесплодие может быть связано с воспалительными процессами в области половых органов, индуцированными уреаплазмами, приводящими к нарушению прохождения яйцеклетки в полость матки. Мужское бесплодие может быть обусловлено, во-первых, воспалительными процессами, а во-вторых — влиянием уреаплазм на сперматогенез. Адсорбция уреаплазм на поверхности сперматозоидов способна изменять их подвижность, морфологию и хромосомный аппарат.
Как и для большинства представителей условно-патогенной флоры, для уреаплазм выделяют ряд факторов, способствующих развитию инфекционно-воспалительных процессов. Наиболее важными из них являются иммунные нарушения, изменения гормонального статуса, массивность колонизации, ассоциации с другими бактериями. Все эти аспекты следует учитывать при выборе тактики ведения таких больных.
Методы диагностики
- Культуральное исследование на селективных средах. Такое исследование позволяет в течение 3 дней выделить культуру возбудителя и отделить уреаплазмы от других микоплазм. Материалами для исследования служат соскобы из урогенитального тракта и моча пациента. Метод позволяет определить чувствительность выделенных возбудителей к различным антибиотикам, что очень важно с учетом нередкой сегодня антибиотикорезистентности. Специфичность метода составляет 100%. Этот метод используется для одновременного выявления Mycoplasma hominis и Ureaplasma urealyticum.
- Обнаружение ДНК возбудителей методом ПЦР. Исследование позволяет в течение суток выявить возбудителя в соскобе из урогенитального тракта и определить его видовую принадлежность.
- Серологические тесты. Позволяют определять присутствие антигенов и специфических антител к ним в крови. Могут быть полезны при рецидивирующем течении болезни, при развитии осложнений и бесплодии.
Как и проблема патогенности уреаплазм, вопрос о необходимости элиминации этих возбудителей из урогенитального тракта также остается открытым. Чаще всего авторы предлагают принимать меры по элиминации этих микроорганизмов при наличии у человека инфекционно-воспалительного процесса в месте их обнаружения (уретрите, простатите, цервиците, вагините), а также при бесплодии, невынашивании беременности, воспалительных заболеваниях органов малого таза, хориоамнионите, послеродовых лихорадочных состояниях при наличии уреаплазм в мочеполовом тракте.
Этиотропное лечение уреаплазменной инфекции основывается на применении антибактериальных препаратов различных групп. Активность препаратов в отношении любой инфекции определяется по минимальной подавляющей концентрации (МПК) в исследованиях in vitro. Показатели МПК, как правило, коррелируют с результатами клинического излечения. Казалось бы, оптимальными препаратами должны являться антибиотики с наименьшей МПК, но при этом нельзя сбрасывать со счетов важность таких параметров, как биодоступность, способность к созданию высоких внутритканевых и внутриклеточных концентраций, переносимость и комплаентность лечения.
Уреаплазмы устойчивы к β-лактамным антибиотикам (пенициллинам и цефалоспоринам), из-за того что у них отсутствует клеточная стенка, и сульфаниламидам, так как эти микроорганизмы не синтезируют кислоту. При лечении уреаплазменной инфекции могут быть эффективны те антибактериальные агенты, которые воздействуют на синтез белка и ДНК, т. е. обладающие бактериостатическим действием. Это препараты тетрациклинового ряда, макролиды, фторхинолоны, аминогликозиды, левомицетин и некоторые другие (см. табл. 1).
Как видно из таблицы, доксициклин и кларитромицин отличаются наилучшими показателями МПК, кроме того, они высокоактивны в отношении уреаплазм. Другие препараты обладают избирательной активностью и их выбор определяется в зависимости от результатов микробиологических исследований.
Тетрациклины
Из антибиотиков тетрациклинового ряда наиболее удобны в применении доксициклин и миноциклин, поскольку они, в отличие от других препаратов этой группы, могут применяться 1-2 раза в день. В настоящее время миноциклин в РФ не зарегистрирован.
Согласно методическим рекомендациям 1998 г. и Федеральному руководству по использованию лекарственных средств, при уреаплазменной инфекции рекомендуется назначение доксициклина (юнидокс солютаб, вибрамицин, медомицин). Препарат назначают по 100 мг 2 раза в день в течение 7-14 дней. Обычно при первом приеме антибиотика дозу удваивают. По рекомендациям Американского центра по контролю и профилактике заболеваний (CDC), доксициклин, наравне с эритромицином и офлоксацином, является препаратом выбора при лечении негонококковых уретритов (НГУ). Менее удобен для пациента курс тетрациклина, который применяют по 500 мг 4 раза в день в течение 7-10 дней.
Доксициклин используют в виде двух солей, в зависимости от того, применяют антибиотик в капсулах или в виде порошка. В капсулах используют доксициклина гидрохлорид или хиклат. Порошок для приготовления других пероральных форм представляет собой моногидрат доксициклина. Использование соли моногидрата вместо гидрохлорида исключает возникновение эзофагитов. Наиболее удобной в применении является лекарственная форма солютаб.
Благодаря своим особым фармакокинетическим свойствам, доксициклин переносится гораздо лучше, чем тетрациклин.
Хорошие результаты были получены при назначении доксициклина женщинам, инфицированным различными микоплазмами (в том числе уреаплазмами) и страдающим бесплодием или привычным невынашиванием беременности. После санации от микоплазм в ряде случаев наступала беременность, которая заканчивалась нормальными родами в срок и без осложнений.
Необходимо, однако, отметить, что от 2 до 33% штаммов уреаплазм могут быть устойчивы к тетрациклину. К другим существенным недостаткам препаратов тетрациклинового ряда можно отнести противопоказания к их назначению беременным и детям до 8 лет, высокую частоту побочных реакций со стороны желудочно-кишечного тракта, а также фотосенсибилизацию кожи во время их применения.
Макролиды, линкозамины, стрептограмины
Из препаратов группы макролидов, азалидов, линкозаминов и стрептограминов наиболее предпочтительны кларитромицин, джозамицин, азитромицин, мидекамицин и эритромицин.
Как уже упоминалось выше, наилучшие показатели МПК из всех макролидных антибиотиков имеет кларитромицин, обладающий всеми преимуществами современных антибиотиков, относящихся к этому классу: хорошей переносимостью, небольшой частотой побочных реакций и высоким комплайенсом.
Кларитромицин (клабакс, клацид) назначают по 250 мг 2 раза в сутки, а в пролонгированной форме СР по 500 мг 1 раз в сутки, в течение 7-14 дней.
Джозамицин (вильпрафен) по 500 мг 3 раза в сутки в течение 7-14 дней.
Азитромицин (азитрал, сумамед, хемомицин) назначают по 250 мг 1 раз в сутки в течение 6 дней или по 1 г однократно.
Мидекамицин (макроен)- по 400 мг 3 раза в сутки в течение 7-14 дней.
Эритромицин (эритромицин, эрифлюид) по 500 мг 4 раза в сутки 7-14 дней.
Рокситромицин (роксид, рокситромицин, рулид) по 150 мг 2 раза в сутки 7-14 дней.
При приеме внутрь кларитромицин, в отличие от эритромицина, устойчив в кислой среде желудка, и поэтому назначается независимо от приема пищи. Этот параметр также положительно влияет на биодоступность препарата. Период выведения основного вещества составляет около 3,5-4,5 ч, его метаболитов — 7,5-8,5 ч. Это обусловливает быстрое, мощное и пролонгированное действие кларитромицина в сравнении с эритромицином. Важнейшим аспектом механизма действия кларитромицина, особенно актуальным — когда речь идет о лечении уреаплазменной инфекции, является его высокая способность к проникновению внутрь клеток. Препарат активно накапливается в лимфоцитах, лейкоцитах и макрофагах, в результате чего создается его высокая тканевая концентрация в пораженных органах. Абсолютная биодоступность составляет более 50%. Содержание в тканях обычно в несколько раз больше, чем в сыворотке. Кларитромицин является ингибитором повторного роста бактерий, что обусловливает выраженный постантибиотический эффект. До настоящего времени нет сообщений об устойчивости уреаплазм к кларитромицину.
Вследствие высокой МПК уреаплазмы практически устойчивы к линкозаминам — линкомицину и клиндамицину, а также к «старым» макролидам — олеандомицину и спирамицину.
Во время беременности нежелательно назначать азитромицин, рокситромицин, кларитромицин и мидекамицин. Для лечения беременных женщин с уреаплазменной инфекцией рекомендовано применять эритромицин внутрь по 500 мг каждые 6 ч в течение 7-10 дней. Показано, что после такого лечения уменьшаются угроза прерывания беременности, частота самопроизвольных абортов и явления многоводия.
Для лечения беременных рекомендован также джозамицин. Он обладает высокой эффективностью, не вызывая побочных реакций со стороны печени, не влияет на метаболизм других препаратов. При этом действие джозамицина на естественную бактериальную флору невелико.
При рождении детей, внутриутробно инфицированных уреаплазмами, также проводят терапию эритромицином. Предпочтительно внутривенное, капельное назначение препарата из расчета 20-40 мг на 1 кг массы тела.
Фторхинолоны
Все виды микоплазм высоко чувствительны к новым фторхинолонам, особенно офлоксацину. Его лидирующее положение в этой группе обусловлено широким антибактериальным спектром воздействия, высокой бактерицидной активностью, хорошими фармакокинетическими характеристиками (быстротой всасывания, высокими концентрациями препарата в тканях, клетках, биологических жидкостях), низкой токсичностью.
Офлоксацин (заноцин, офло, тарицин) назначают по 200 мг 2 раза в сутки в течение 7-10 дней, пефлоксацин — по 600 мг 1 раз в сутки в течение 7-10 дней, моксифлоксацин (авелокс) по 400 мг 1 раз в сутки в течение 10 дней.
Следует отметить, что исследования антибиотикочувствительности уреаплазм показывают частую их резистентность в клинической практике к офлоксацину и другим фторхинолонам.
Как и в случае с тетрациклинами, препараты этой группы нежелательно применять у беременных, они также вызывают фотосенсибилизацию.
Уреаплазмы среднечувствительны к аминогликозидам и левомицетину. Из аминогликозидов наиболее эффективен гентамицин, который назначают парентерально по 40 мг каждые 8 ч в течение 5 дней. Стрептомицин и канамицин при уреаплазменной инфекции практически неэффективны.
В последние годы как в нашей стране, так и за рубежом участились случаи выявления микоплазм, генетически резистентных к тетрациклину (до 40%), эритромицину, спирамицину (до 30%) и ципрофлоксацину.
Для выбора схемы адекватной терапии в конкретных случаях рекомендуется лабораторное определение чувствительности выделенных культур уреаплазм к различным антибиотикам. Однако многие авторы отмечают способность уреаплазм быстро приобретать устойчивость к антибактериальным препаратам при их пассировании in vitro. Следовательно, необходимо тестирование свежевыделенных от больных штаммов. Другая сложность состоит в том, что чувствительность к антибиотикам in vitro не обязательно коррелирует с положительным эффектом in vivo. Это может быть связано с фармакокинетикой препаратов. Анализ исследований, посвященных лечению уреаплазменной инфекции, показывает чрезвычайно большой разброс показателей эффективности различных антибиотиков — от 40 до 100%. В независимых исследованиях критерий эффективности того или иного антибиотика при уреаплазменной инфекции редко превышает 80%.
В ряде случаев этиотропная терапия может являться частью комбинированной терапии, в частности иммунотропной. В работе Hadson MMT et al. (1998) сообщается о важности иммунологического статуса больного при уреаплазменной инфекции. Так как антибиотики, активные в отношении уреаплазм, обладают бактериостатическим, а не бактерицидным действием, определяющую роль играет иммунный ответ больного. Использование иммунотропной терапии может быть особенно актуальным при неэффективности хотя бы одного курса противомикробного лечения.
Наши собственные исследования показали, что при выборе иммунотропной терапии особенно высокую эффективность демонстрировал препарат иммуномакс.
Этот препарат относится к группе иммуномодуляторов и показан для коррекции ослабленного иммунитета, лечения и профилактики вирусных и бактериальных инфекций.
Когда имеются показания для комбинированной терапии уреаплазменной инфекции, больным назначают антибиотик одновременно с внутримышечными инъекциями иммуномакса. Мы применяли одновременно с 10-дневным стандартным курсом антибактериальной терапии доксициклином или кларитромицином иммуномакс по 200 ЕД на 1- 3-й, 8- 10-й дни лечения. Инъекции выполняли 1 раз в сутки, на курс из 6 инъекций. У 20 из 23 (87%) больных при диагностике, проводившейся через 2 нед по окончании лечения и через 3 мес контрольного наблюдения, уреаплазм не выявлялось.
Суммируя вышеизложенное, можно констатировать, что при лечении больных уреаплазменной инфекцией из всех антибиотиков следует отдавать предпочтение доксициклину из группы тетрациклинов, кларитромицину из группы макролидов, джозамицину — при беременности.
Наиболее удачной комбинацией при резистентных к стандартной этиотропной терапии случаях уреаплазменной инфекции, а также при рецидивирующем течении этой инфекции является применение антибиотиков в сочетании с иммунотропным лечением, что позволяет добиться элиминации возбудителя и избежать рецидивов инфекции.
М. А. Гомберг, доктор медицинских наук
А. М. Соловьев, кандидат медицинских наук
ЦИКВИ, МГМСУ, Москва
Источник