- Консервативное лечение
- Что такое консервативное лечение?
- При каких заболеваниях применяется консервативное лечение?
- Консервативное лечение
- Что такое консервативное лечение?
- При каких заболеваниях применяется консервативное лечение?
- Общие принципы лечения артерий
- Консервативное лечение сосудов
- Хирургическое лечение сосудов
- Если Вам назначено консервативное лечение
- Консервативные способы лечения это
- Целевая аудитория методических рекомендаций SOSORT.
Консервативное лечение
Что такое консервативное лечение?
Консервативное лечение – это лечение, направленное на предотвращение ухудшения состояния здоровья человека в случае какого-либо заболевания; при этом считается, что у пациента либо наступит естественное выздоровление, либо прогрессирование болезни удастся замедлить настолько, что ему не потребуется дополнительного оперативного лечения.
В офтальмологии для проведения консервативного лечения используются внутривенные, внутримышечные инъекции, также субконъюнктивальные (введение лекарственного препарата под конъюнктиву, т.е слизистую, глаза), парабульбарные (введение лекарственного препарата в околоорбитальную клетчатку, т.е рядом с глазом), ретробульбарные инъекции (введение лекарственного препарата за задний полюс глаза в околоорбитальную клетчатку, т.е за глаз). Помимо перечисленных способов введений лекарственных средств, в офтальмологии применяются крылонебные блокады – введение смеси лекарственных препаратов в крылонебную ямку (щелевидное пространство в латеральных отделах черепа, сообщается со средней черепной ямкой, глазницей, полостью носа, ротовой полостью и наружным основанием черепа). Их применение позволяет накапливать лекарственные средства непосредственно в ближайшем лимфатическом регионе глаза, что в несколько раз улучшает эффект терапии. Применение крылонебных блокад оправдано при лечении дистрофий сетчатки, частичной атрофии зрительного нерва, хронических воспалительных процессах глаза и др.
При каких заболеваниях применяется консервативное лечение?
-окклюзия (тромбоз) центральной вены сетчатки (ЦВС) или ее ветвей;
-тапеторетинальная абиотрофия (пигментная абиотрофия);
-ишемическая нейропатия зрительного нерва;
-частичная атрофия зрительного нерва и др..
Источник
Консервативное лечение
Что такое консервативное лечение?
Консервативное лечение – это лечение, направленное на предотвращение ухудшения состояния здоровья человека в случае какого-либо заболевания; при этом считается, что у пациента либо наступит естественное выздоровление, либо прогрессирование болезни удастся замедлить настолько, что ему не потребуется дополнительного оперативного лечения.
В офтальмологии для проведения консервативного лечения используются внутривенные, внутримышечные инъекции, также субконъюнктивальные (введение лекарственного препарата под конъюнктиву, т.е слизистую, глаза), парабульбарные (введение лекарственного препарата в околоорбитальную клетчатку, т.е рядом с глазом), ретробульбарные инъекции (введение лекарственного препарата за задний полюс глаза в околоорбитальную клетчатку, т.е за глаз). Помимо перечисленных способов введений лекарственных средств, в офтальмологии применяются крылонебные блокады – введение смеси лекарственных препаратов в крылонебную ямку (щелевидное пространство в латеральных отделах черепа, сообщается со средней черепной ямкой, глазницей, полостью носа, ротовой полостью и наружным основанием черепа). Их применение позволяет накапливать лекарственные средства непосредственно в ближайшем лимфатическом регионе глаза, что в несколько раз улучшает эффект терапии. Применение крылонебных блокад оправдано при лечении дистрофий сетчатки, частичной атрофии зрительного нерва, хронических воспалительных процессах глаза и др.
При каких заболеваниях применяется консервативное лечение?
-окклюзия (тромбоз) центральной вены сетчатки (ЦВС) или ее ветвей;
-тапеторетинальная абиотрофия (пигментная абиотрофия);
-ишемическая нейропатия зрительного нерва;
-частичная атрофия зрительного нерва и др..
Источник
Общие принципы лечения артерий
Используйте навигацию по текущей странице
 Консервативное лечение сосудов
Консервативное лечение сосудов
Лечение основного заболевания. При облитерирующем атеросклерозе сосудов основой лечения является снижение вероятности образования новых сосудистых бляшек и роста уже существующих. Общепризнанным фактором риска атеросклероза является повышение уровня холестерина и липопротеидов низкой плотности. Это может быть связано с наследственной предрасположенностью и пищевыми привычками. Залогом успешного общего лечения атеросклероза является диета. Она подразумевает уменьшение потребления жирной пищи, замену животных жиров растительными, увеличение в рационе нежирной рыбы, кисло-молочных продуктов, блюд с чесноком. Считается полезным употребление небольшого количества красного вина и отказ от крепкого алкоголя. Лекарственные препараты для снижения уровня холестерина назначаются при значительном его уровне в крови. Эти препараты блокируют выработку холестерина печенью и уменьшают скорость прогрессирования атеросклероза. При облитерирующем эндартериите большое внимание уделяется отказу от курения, что предотвращает развитие гангрены и ампутации. Лекарственное лечение при эндартериите направлено на снижение интенсивности аутоимунного воспаления стенок сосудов. С этой целью назначаются гормональные препараты. При диабетической ангиопатии важным фактором лечения является компенсация сахарного диабета. Снижение массы тела улучшает течение всех сосудистых заболеваний.

Профилактика тромботических осложнений. Основной причиной развития таких сосудистых катастроф, как гангрена, инфаркт или инсульт, явлется тромбоз изменненных болезнью артерий. Для уменьшения риска образования тромбов чаще всего используются препараты, уменьшающие агрегацию тромбоцитов. Самый распространенный среди них — аспирин (тромбоасс, кардиомагнил, аспирин-кардио). Применять эти препараты необходимо пожизненно в дозе не менее 100 мг в сутки. Более эффективными являются препараты клопидогреля (плавикс, зилт), однако они дороже. При мерцательной аритмии для профилактики тромбоэмболий назначаются препараты, снижающие коагуляционную активность крови — антикоагулянты. К ним относятся варфарин, прадакса, низкомолекулярные гепарины.
Хирургическое лечение сосудов

Реконструктивные операции на сосудах. Целью таких вмешательств является обход закупоренного участка (шунтирование), либо его замещение (протезирование), либо удаление закупоривающей бляшки (эндартерэктомия). Шунтирование — наиболее распространенный вид операции. Смысл шунтирования заключается в соединении искусственной (сосудистый эксплантат) или собственной (вена) трубки с проходимым участком артерии. Далее эта трубка проводится к участку артерии ниже места закупорки и соединяется с проходимой артерией. Кровь беспрепятственно проходит к органу или конечности и питает их. Протезирование предполагает замену закупоренного участка такой же трубкой по прямой. Недостатком протезирования является исключение боковых ветвей, которые сохраняются при шунтировании, но кровоток идет по прямому естественному пути не встречая препятствий. Эндартерэктомия производится на ограниченном участке артерии. Открытым способом удаляется бляшка, а отверстие ушивается с заплатой или без. Эти операции часто проводятся на сонных артериях и глубокой артерии бедра. Недостатком эндартерэктомии является большая раневая поверхность в артерии и истончение стенки, преимуществом — отсутствие инородного материала и сохранение естественных условий кровотока.
Эндоваскулярные вмешательства. Эти операции проводятся через просвет сосуда. Смысл заключается в проведении специального проводника через закупоренный участок артерии в проходимый. После установки проводника по нему проводится специальный свернутый баллон. Затем баллон раздувается разрывая бляшки в просвете сосуда и восстанавливается проходимость (ангиопластика). Чтобы разорванные бляшки повторно не закупорили просвет к месту ангиопласти проводится специальная сетчатая металлическая конструкция, которая внедряется в стенку сосуда и укрепляет его. В ряде случаев, для улучшения функции восстановленного просвета вместо стента импланируется стент-графт или сосудистый протез с закрытыми сетками. Внутрипросветная ангиопластика и стентирование предпочтительны у ослабленных пациентов, так как вмешательство проводится под местной анестезией и непродолжительно. Однако реконструктивные операции дают лучшие отдаленные результаты. Иногда ангиопластика и стентирование являются методом выбора в труднодоступных артериях, где открытый доступ очень травматичен. В последнее время мы нередко используем гибридные операции, где наиболее опасные вмешательства выполняются эндоваскулярно, а восстановление оттока в нижележащих артериях делается открытым способом. Такой подход обеспечивает максимальную безопасность и эффективность.
Непрямые методы улучшения кровообращения. Ранее в отечественной сосудистой хирургии были распространены такие операции как поясничная симпатэктомия и реваскуляризирующая остеотрепанация. Симпатэктомия подразумевает удаление симпатических нервных узлов, что теоретически должно было расширить коллатеральные сосуды. Однако современные патофизиологические исследования доказали необоснованность таких предположений. При критической ишемии симпатэктомия вредна, так как расширяясь здоровые артерии обкрадывают кровоток у больных, углубляя ишемию. Потепление ноги после симпатэктомии обманчиво — ведь расширяются лишь мелкие кожные сосуды. Число ампутаций симпатэктомия не снижает. Другой не оправдавшей надежды операцией стала реваскуляризирующая остеотрепанация (РОТ). По замыслу разработчиков, высверливание отверстий в костях голени и бедра должно способствовать осту костной мозоли и развитию новых сосудов. На практике, у больных с критической ишемией развивался тяжелый остеомиелит, который доводил дело до гангрены и ампутации.
Современная сосудистая хирургия имеет потрясающие возможности в восстановлении кровообращения, однако нужно понимать, что все вмешательства лишь позволяют доставить кровь из точки А в точку Б. Лечение атеросклероза и других сосудистых заболеваний зависит от образа жизни и медикаментозной коррекции метаболических нарушений
Источник
Если Вам назначено консервативное лечение
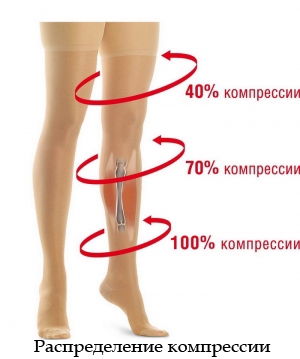
Бинтование конечностей эластическим бинтом сейчас уже не может считаться адекватной альтернативой компрессионному трикотажу. Бинт при ходьбе сбивается, повязка теряет свои компрессионные свойства. Поэтому применение бинта возможно только в крайних случаях.
Эластическая компрессия эффективна лишь при ее постоянном применении. Трикотаж следует надевать утром, не вставая с постели, или после 10-15 пребывания в положении лежа, если пациент встал без трикотажа. Снимать трикотаж следует вечером, перед сном.
Лекарственные препараты – венотоники (детралекс, флебодиа, антистакс, и др.) следует принимать курсами по 2 месяца 2 раза в год.

К сожалению, даже самое дисциплинированное следование рекомендациям не всегда обеспечивает полную остановку болезненных процессов в венозной системе. Поэтому всем пациентам, получающим консервативное лечение, необходимо не реже одного раза в год проходить обследование у флеболога.
Источник
Консервативные способы лечения это
SOSORT, организация выработавшая свои первые Методические рекомендации в 2005 году, осознала необходимость их пересмотра и повышения их научного качества.
Рекомендации планируются к обновлению научным обществом SOSORT в период между 2016 и 2021 гг.
SOSORT приглашает исследователей к сотрудничеству, а практикующих врачей – к участию в разработке надлежащих исследовательских стратегий, которые в дальнейшем позволят подтвердить либо опровергнуть настоящие рекомендации на основе более новых и доказательных данных.
В настоящие методические рекомендации внесены:
- общая информация об идиопатическом сколиозе (ИС);
- подходы к лечению сколиоза у разных пациентов, иллюстрированные практическими схемами;
- литература и рекомендации по оценке, корсетированию, физиотерапии, физиотерапевтическим специальным упражнениям (ФСУ) и другим аспектам лечения ИС.
Было выработано 65 рекомендаций, которые были разделены на следующие темы:
- корсетотерапия (20 рекомендаций),
- ФСУ по предотвращению развития сколиоза в период роста (8),
- ФСУ в период корсетотерапии и хирургического лечения (5),
- Прочие аспекты консервативного лечения (3),
- Респираторная функция и упражнения (3),
- Занятия спортом (6),
- Оценка результатов лечения (20).
Шкала уровней достоверности доказательств, используемая в настоящих Методических рекомендациях
Множественные рандомизированные контролируемые исследования либо систематические обзоры таких исследований
Одиночное рандомизированное контролируемое исследование
Множественные контролируемые нерандомизированные исследования либо систематические обзоры таких исследований
Консенсус SOSORT при уровне одобрения свыше 90%
Консенсус SOSORT при уровне одобрения от 70 до 89%
Уровни убедительности рекомендаций, приведенных в настоящих Методических рекомендациях
Предназначена для широкого использования в отношении всех пациентов с конкретной потребностью
Представляет значимость, но может использоваться в отношении не всех пациентов с конкретной потребностью
Менее значима, может применяться в добровольном порядке
Ни одна из рекомендаций не была отнесена к классу I доказательности; 2 рекомендации – к классу II; 7 – к классу III; 20 – к классу IV; в ходе процедуры согласования 26 был присвоен класс V и 10 был присвоен класс VI. 13 рекомендаций соответствовали уровню A доказательности, 49 – уровню B и 3 – уровню С; ни одна из рекомендаций не была отнесена к уровню D.
Целевая аудитория методических рекомендаций SOSORT.
Настоящими Методическими рекомендациями будут пользоваться все специалисты, проводящие консервативное лечение сколиоза; вместе с тем, рекомендации будут служить справочным материалом для пациентов.
Цель настоящих Методических рекомендаций состоит в том, чтобы предложить всем специалистам, проводящим консервативное лечение сколиоза, доказательный обновленный обзор фактических данных в данной области, а также ряд доказательных рекомендаций.
- Как осуществляется оценка состояния пациента?
- Какое консервативное лечение должно проводиться, и каким образом?
- Каким образом и когда должна применяться корсетотерапия?
- Каким образом и когда должны выполняться упражнения?
Общая информация об идиопатическом сколиозе
Сколиоз — собирательный термин, объединяющий разнородную группу состояний организма, выражающихся в изменениях формы и положения позвоночника, грудной клетки и туловища в целом.
На сегодняшний день известно, что сколиоз не ограничивается искривлениями позвоночника исключительно во фронтальной плоскости и может быть определен как «трехмерная торсионная деформация позвоночника и туловища»*: он вызывает боковое искривление во фронтальной плоскости, осевую ротацию в горизонтальной, а также нарушения нормальных изгибов в сагиттальной плоскости, кифоза и лордоза, чаще всего (но не всегда) приводя к их выпрямлению и образованию плоской спины.
*Grivas TB, Vasiliadis ES, Rodopoulos G: Aetiology of Idiopathic Scoliosis. What have we learned from school screening? Stud Health Technol Inform 2008, 140:240-244.
Общая информация об идиопатическом сколиозе

Термин «идиопатический сколиоз» был введен Кляйнбергом (1922) и применяется в отношении всех пациентов, у которых не представляется возможным выявить отдельное заболевание, вызывающее деформацию.
С этиопатогенетической точки зрения, деформация позвоночника, вызванная идиопатическим сколиозом,
может быть определена как признак синдрома с многофакторной этиологией*.
Общество изучения сколиоза (SRS) предполагает, что диагноз подтверждается при значении и угла по Коббу 10º или более и различимой осевой ротации.
*Nachemson A, Sahlstrand T: Etiologic factors in adolescent idiopathic scoliosis. Spine 1977, 1(2):176-184.
Burwell RG, Cole AA, Cook TA, Grivas TB, Kiel AW, Moulton A, Thirlwall AS, Upadhyay SS, Webb JK, Wemyss-Holden SA, et al:
Pathogenesis of idiopathic scoliosis. The Nottingham concept. Acta Orthop Belg 1992, 58(Suppl 1):33-58.
Эпидемиология

Подростковый идиопатический сколиоз с углом по Коббу 10º и более широко встречается у 0,93-12% населения*: в литературе чаще всего встречается значение 2-3%. Предполагается, что эпидемиология и соотношение по полу изменяется в зависимости от градуса.
Если угол по Коббу составляет от 10 до 20º, соотношение пораженных девочек и мальчиков практически равное (1,3:1), возрастая до 5,4:1 при величине угла от 20 до 30º и 7:1 при значении свыше 30º.
В случае если по завершении стадии роста величина угла превышает критический порог (большинство исследователей считают, что он составляет от 30 до 50º), повышается риск возникновения проблем со здоровьем во взрослой жизни, снижения качества жизни, косметической деформации, видимой инвалидности, болевых ощущений и прогрессирующих функциональных ограничений**.
*Rogala EJ, Drummond DS, Gurr J: Scoliosis: incidence and natural history. A prospective epidemiological study. J Bone Joint Surg Am 1978, 60(2):173-176. ** Lonstein JE: Scoliosis: surgical versus nonsurgical treatment. Clin Orthop Relat Res 2006, 443:248-259.
Естественное развитие
Идиопатический сколиоз (ИС) может развиваться в любой момент в детском и подростковом возрасте. Наиболее часты случаи возникновения в периоды скачков роста в возрасте от 6 до 24 месяцев, от 5 до 8 лет и от 11 до 14 лет*.
По завершении роста позвоночника потенциал развития идиопатического сколиоза значительно ниже. Данный феномен особенно отмечается при деформациях более 50º, в то время как риск прогрессирования начинает повышается при градусе искривления свыше 20º; менее серьезные искривления, вызванные идиопатическим сколиозом, зачастую остаются стабильными.
*Negrini S, Aulisa L, Ferraro C, Fraschini P, Masiero S, Simonazzi P, Tedeschi C, Venturin A: Italian guidelines on rehabilitation treatment of adolescents with scoliosis or other spinal deformities. Eura Medicophys 2005, 41(2):183-201.
Классификация ИС:
Возраст на момент диагноза (лет, месяцев)
Источник

 Консервативное лечение сосудов
Консервативное лечение сосудов







