- Алгоритм № 10 Проведение искусственной вентиляции легких с помощью мешка Амбу
- Искусственная вентиляция легких способами с помощью мешка амбу
- Манипуляция № 9
- Использование мешка Амбу для экстренной помощи
- Прием Геймлиха для детей в возрасте до одного года
- Прием Геймлиха для детей старше одного года
- Другие статьи раздела
- Ошибки респираторной поддержки
- Особенности организации ухода за больным на ИВЛ в домашних условиях
- Аппараты для инвазивной вентиляции легких (ИВЛ)
- Аппараты для неинвазивной вентиляции легких при СМА
- Откашливатель при СМА
- Аспиратор (отсасыватель) при СМА
- Использование мешка Амбу для ежедневных упражнений
- Использование мешка Амбу для откашливания
- Использование мешка Амбу для экстренной помощи
- Что такое мешок Амбу
- Как измеряют эффективность кислородной терапии?
- Респираторная поддержка детей со СМА во время болезни
- Уход за респираторным оборудованием
- Уход за аппаратом для неинвазивной вентиляции легких
- Внешние признаки нарушения дыхания у пациентов со СМА и основные методы их диагностики
- Все о масках для неинвазивной вентиляции легких (НИВЛ)
- Помощь в экстренной ситуации: что делать, если ребенок не дышит
- Санация дыхательных путей у больных СМА
- Дыхательные нарушения у больных СМА. Методы коррекции и профилактики респираторных проблем
Алгоритм № 10 Проведение искусственной вентиляции легких с помощью мешка Амбу
Показания к выполнению: осуществить искусственную вентиляцию легких во время клинической смерти с помощью мешка Амбу.
— обеспечить проходимость дыхательных путей
— проводить искусственную вентиляцию легких с помощью мешка Амбу
— осуществить дезинфекцию оснащения
— флакон с дез. раствором (3% перекись водорода)
— емкость с дезраствором
Подготовка к действиям
1. Потерпевший лежит на твердой поверхности
2. Предотвратить контакт с кровью и другими выделениями пострадавшего
Позаботиться о собственной безопасности
3. Одеть резиновые перчатки
4. Возьмите салфетку
5. Очистить верхние дыхательные пути потерпевшего от слизи, крови и т.д.
1. Наложение маски мешка Амбу на лицо
6. Встаньте рядом с грудной клеткой потерпевшего
7. Прижмите правой рукой лицевую маску мешка Амбу к области носа и рта потерпевшего:
Носовую часть маски- большим пальцем
Подбородную часть маски – указательным пальцем
Остальными пальцами выведите кпереди и кверху нижнюю челюсть
8. Запрокиньте одновременно голову потерпевшего основанием другой ладони назад
2. Проведение искусственной вентиляции легких
9. Обхватите левой рукой мешок Амбу
10. Сожмите мешок Амбу ладонью
Обеспечить вдувание воздуха
11. Следите, чтобы голова потерпевшего находилась в правильном положении
12. Делайте вдувания с частотою 12 раз в 1 мин
13. Поместите маску от мешка в емкость с дез. раствором
Позаботиться про инфекционную безопасность
14. Снимите рукавички
15. . Поместите рукавички в емкость с дез. раствором
Позаботиться о инфекционной безопасности
16. Вымойте и высушите руки.
Обеспечение проходимости дыхательных путей и осуществление искусственной вентиляции легких
методом «изо рта в рот и нос» одновременно и
с помощью мешка Амбу новорожденному
Показания к выполнению: обеспечить проходимость дыхательных путей и осуществлять искусственную вентиляцию легких методом «изо рта в рот и нос» одновременно и с помощью мешка Амбу новорожденному
— обеспечить проходимость дыхательных путей
— проводить искусственную вентиляцию легких методом «изо рта в рот и нос» одновременно и с помощью мешка Амбу
— осуществить дезинфекцию оснащения
— реанимационный стол с источником излучаемого тепла
Источник
Искусственная вентиляция легких способами с помощью мешка амбу
Метод проведения ИВЛ способом «изо рта в рот» самый эффективный, однако, при оральном контакте возможна передача многих видов инфекции. Как предохранить себя от этого? Рекомендуется использование нескольких способов.
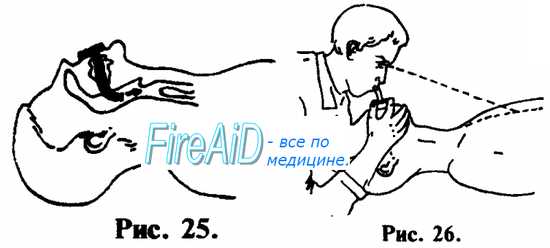
1. При возможности, лучше производите ИВЛ через S-образный воздуховод, или воздуховод любой другой конструкции (см. рис. 25, 26).
2. Если нет воздуховода, используйте прокладку из 2-х слоев марли, но не более. При 3—4 и более слоях марли, проведение ИВЛ будет затруднительно чисто физически. То же самое можно сказать и в отношении попыток производить ИВЛ, используя в качестве прокладки носовой платок или любую другую материю.
3. После проведения реанимационного пособия, включавшего в свой состав производство ИВЛ методом «рот в рот», хорошо прокашляйтесь и прополощите ротовую полость любым антисептическим раствором или, в крайнем случае, водой.
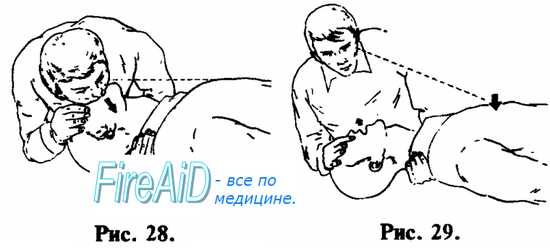
ИВЛ методом «изо рта в рот» осуществляется следующим образом. Оказывающий помощь одной рукой, помещенной на лбу пострадавшего, отгибает его голову назад, одновременно поддерживая ее другой рукой, подложенной под шею и затылок (см. рис. 27). Пальцами руки, расположенной на лбу, закрывают нос, чтобы не было утечки воздуха. Оказывающий помощь плотно охватывает своим ртом рот пострадавшего и производит выдох в его дыхательные пути. Критерий контроля эффективности — увеличение объема грудной клетки пострадавшего (см. рис. 28). После того, как грудная клетка расправилась, оказывающий помощь поворачивает свою голову в сторону и у больного происходит пассивный выдох (см. рис. 29). Интервалы дыхательных циклов должны быть в пределах физиологической нормы — не чаще 10—12 в 1 мин. (1 дыхательный цикл на 4—5 счетов). Объем выдыхаемого воздуха должен быть примерно на 50% больше обычного объема.
Если реаниматор действует в одиночку, отношение частоты сдавливаний грудной клетки к темпу ИВЛ должно составлять 15:2. В этих случаях проверяют пульс после завершения четырех циклов ИВЛ, а затем каждые 2—3 мин. Не стремитесь делать ИВЛ в режиме максимальных вдохов и выдохов в сочетании с большой частотой. Это чревато возникновением осложнений уже у реаниматора.
На фоне усиленной искусственной гипервентиляции, да еще в сочетании с естественным волнением за судьбу больного, может очень быстро развиться декомпенсированный дыхательный алкалоз с кратковременной потерей сознания, что создаст дополнительные трудности членам реанимационной бригады.
К проведению ИВЛ методом «изо рта в нос» прибегают в том случае, если нет возможности использовать вышеуказанный метод (например, при челюстно-лицевых травмах). Сразу следует отметить, что проводить ИВЛ данным способом более тяжело чисто физически. В основе этого лежат анатомические особенности верхних дыхательных путей (нос, носоглотка): они значительно уже просвета ротовой полости. Методика проведения данного пособия заключается в следующем. Оказывающий помощь одной рукой, расположенной на лбу пострадавшего, запрокидывает его голову назад, а другой рукой поднимает нижнюю челюсть вверх, закрывая рот (см. рис. 30). Дополнительно можно закрыть рот пострадавшего пальцами руки, поднимающей челюсть. Затем реаниматор охватывает нос пострадавшего своими губами и производит выдох (см. рис. 31). Оценка эффективности ИВЛ — см. выше.
При проведении ИВЛ у детей, учитывая небольшое расстояние между носом и ртом, следует сразу захватывать своими губами рот и нос пострадавшего, частота дыхания должна быть не менее 18—20 в 1 мин., с соответствующим уменьшением дыхательного обьема (ориентиром частоты дыхания и дыхательного объема могут служить величины нормы для конкретного возраста).
Предотвращению раздувания желудка при отсутствии интубации трахеи способствует поддержание дыхательных путей в открытом состоянии не только во время вдоха (медленное выполнение которого обеспечивает реаниматор), но и во время пассивного выдоха. Несмотря на это, раздувание желудка все же возможно, особенно если реаниматор один (в одиночку непрерывно поддерживать дыхательные пути в открытом состоянии невозможно).
В стремлении уменьшить растяжение желудка нельзя надавливать на область эпигастрия (это вызывает рвоту, если желудок наполнен). Вместо этого продолжают основные реанимационные мероприятия, уделяя особое внимание правильному проведению ИВЛ. Для проведения ИВЛ можно использовать дыхательный мех (мешок Амбу). Он улучшает физиологические параметры ИВЛ (пострадавший получает атмосферный воздух, не выдыхаемый; бесспорно, этот способ более гигиеничен). Трахеостомия ургентно не выполняется, т. к. даже самый высококлассный специалист быстрее, чем за 3 мин., ее не сделает.
Источник
Манипуляция № 9



«Проведение ИВЛ ручным дыхательным прибором (мешком АМБУ)»
Цель: устранение острого кислородного голодания организма.
Показания:внезапная остановка дыхания, в том числе в заражённой атмосфере – при надетом противогазе.
Противопоказания:констатация биологической смерти.
Оснащение:ручной дыхательный прибор (мешок АМБУ), противогаз, марлевые салфетки, валик из подручных средств.
Последовательность действий:
v В обычных условиях:
— уложить пострадавшего на твёрдую поверхность;
— двумя пальцами обёрнутыми салфетками очистить ротоглотку от слизи,
крови, рвотных масс, инородных тел;
— расстегнуть всё, что может стеснять дыхание;
— запрокинуть голову, подложив под лопатки валик из подручных средств;
— наложить маску на рот и нос пострадавшего, плотно прижимая её левой
рукой, и ей же поддерживать нижнюю челюсть за подбородок;
— другой рукой быстро сдавить мешок до расправления грудной клетки;
— после этого отпустить мешок, чтобы пострадавший мог выдохнуть, а мешок
заполнился новой порцией воздуха;
— сжатия производить 16-18 раз в минуту.
v В условиях заражённой атмосферы при надетом противогазе:
— к воздухозаборному патрубку мешка АМБУ присоединить противогазовую
коробку, к нагнетающему воздух патрубку – соединительную трубку;
— отвинтить от противогаза пострадавшего его коробку;
— вместо неё быстрее привинтить свободный конец соединительной трубки;
— сдавливать мешок, контролируя эффективность вентиляции лёгких – по
расправлению грудной клетки и её спаданию во время выдоха.
Осложнения:Невозможность очистить ротоглотку при надетом противогазе.
Источник
Использование мешка Амбу для экстренной помощи
В статье рассказывается о методах экстренной помощи при остановке дыхания у детей со спинальной мышечной атрофией.
Ребенок со СМА (особенно со СМА I) из-за слабости мышц, отвечающих за дыхание и глотание, может поперхнуться слюной, мокротой или соплями.
У детей со СМА бывает рефлюкс, когда пища поднимается из желудка наверх и может попасть в рот и оказаться в дыхательных путях. Кроме того, малыши могут взять в рот игрушку или маленький предмет, что также может привести к невозможности самостоятельно дышать. Эта ситуация требует экстренных мер по спасению человека.
Если вы видите, что ребенок задыхается, не способен говорить, внезапно становится синюшным, может потерять сознание, нужно срочно спасать ему жизнь. В такой ситуации ваше хладнокровие и способность правильно использовать мешок Амбу крайне важны.
Перед началом реанимации желательно вызвать скорую помощь. Сделайте это сами или попросите близких
Сердечно-легочную реанимацию с использованием мешка Амбу можно проводить по такой схеме:
| Дети (от 1 года до пубертатного периода | 2 вдоха (по 1 секунде) после каждых 30 компрессий грудной клетки с частотой 100–120/ в минуту | 2 вдоха (по 1 секунде) после каждых 15 компрессий грудной клетки с частотой 100–120/минуту | Небольшие вдохи (до поднятия грудной клетки) |
|---|---|---|---|