- Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
- Что такое ИВЛ?
- Показания к искусственной вентиляции легких
- Инвазивная вентиляция легких
- Кому и когда необходима инвазивная ИВЛ?
- Как работает аппарат инвазивной ИВЛ?
- Особенности оборудования для инвазивной вентиляции
- Неинвазивная вентиляция легких
- НИВЛ — что это?
- Когда применяется неинвазивная вентиляция легких?
- Инвазивный способ лечения что это
- Современные методы лечения кариеса зубов
- Неинвазивные методы лечения кариеса
- Инвазивные методы лечения кариеса зубов
- Инвазивный рак
- Какие виды инвазивного рака существуют
- Неспецифированные формы инвазивной онкологии
- Симптомы заболевания
- Когда обращаться к специалисту
- Стадии заболевания
- Инвазивный рак шейки матки как развивается болезнь
- Симптомы инвазивного рака матки
- Диагностирование рака
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
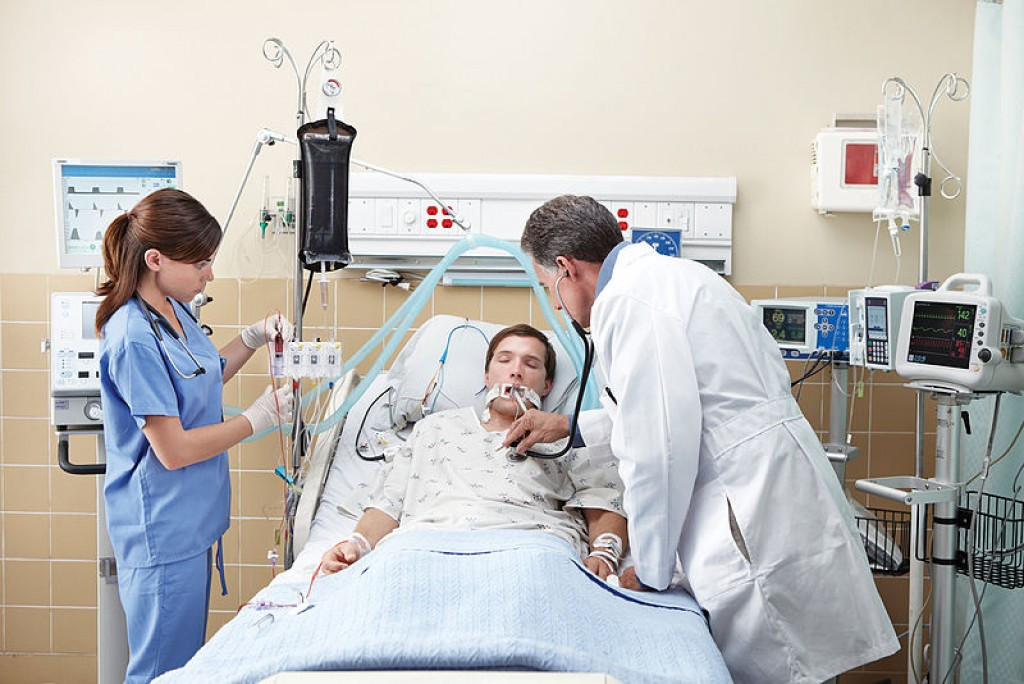
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
- хроническая обструктивная болезнь легких (ХОБЛ);
- муковисцидоз;
- пневмония;
- кардиогенный отек легких;
- рестриктивные патологии легких;
- боковой амиотрофический синдром;
- синдром ожирения-гиповентиляции;
- кифосколиоз;
- травмы грудной клетки;
- дыхательная недостаточность в послеоперационный период;
- дыхательные расстройства во время сна и т. д.
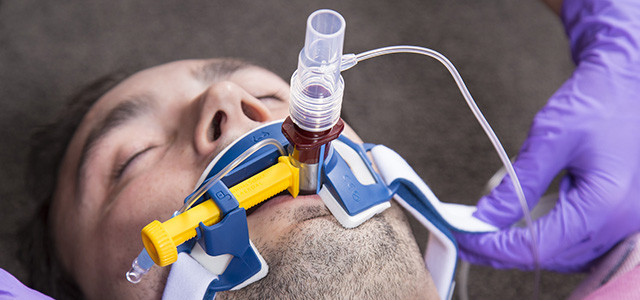
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
- отсутствие эффекта или непереносимость НИВЛ у пациента;
- повышенное слюнотечение или образование чрезмерного количества мокроты;
- экстренная госпитализация и необходимость немедленной интубации;
- состояние комы или нарушение сознания;
- вероятность остановки дыхания;
- наличие травмы и/или ожогов лица.
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
- Для краткосрочной ИВЛ эндотрахеальная трубка вводится в трахею больного через рот или нос. Для долгосрочной ИВЛ на шее пациента делается разрез, рассекается передняя стенка трахеи и непосредственно в ее просвет помещается трахеостомическая трубка.
- Через трубку в легкие подается дыхательная смесь. Риск утечки воздуха сведен к минимуму, поэтому больной гарантированно получает нужное количество кислорода.
- Состояние больного можно контролировать с помощью мониторов, на которых отображаются параметры дыхания, объем подаваемой воздушной смеси, сатурация, сердечная деятельность и др. данные.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
- Полностью берет на себя функцию дыхания, т.е. фактически дышит вместо пациента.
- Нуждается в регулярной проверке исправности всех клапанов, т.к. от работоспособности системы зависит жизнь больного.
- Процедура должна контролироваться врачом. Отлучение пациента от аппарата ИВЛ также предполагает участие специалиста.
- Используется с дополнительными аксессуарами – увлажнителями, откашливателями, запасными контурами, отсосами и т. д.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
- одышка в состоянии покоя;
- частота дыхания ЧД>25, участие в респираторном процессе вспомогательной дыхательной мускулатуры;
- гиперкапния (PaC02>45 и его стремительное нарастание);
- уровень Ph
Источник
Инвазивный способ лечения что это
В настоящее время, с учетом накопленного определенного опыта ведения пациентов с коронавирусной инфекцией, считается, что интубация трахеи и инвазивная вентиляция легких должны использоваться только в том случае, когда менее инвазивные методики лечения дыхательной недостаточности показали свою неэффективность. Нужно иметь в виду, что в условиях пандемии и массового поступления пациентов во многих учреждениях с ограниченными ресурсами обеспечение качества искусственной вентиляции легких станет сложной задачей. Это связано не только с малым количеством коек в отделениях интенсивной терапии, оснащенных дыхательными аппаратами, но также с проблемами, связанными с инфраструктурой, техобслуживанием оборудования, человеческими ресурсами и обучением. Примеры проблем: частая необходимость повторного использования одноразовых компонентов, плохой доступ к расходным материалам, включая тепло- и влагообменники, аспирационные катетеры, плохой доступ к запасным частям дыхательных аппаратов и так далее.
В настоящее время нет достаточной информации о наиболее подходящем времени для интубации гипоксических пациентов с тяжелым COVID-19, это также будет зависеть от местного потенциала для искусственной вентиляции легких. Считается, что у значительной части относительно молодых пациентов, гипоксемия (даже при сатурации менее 88%) достаточно хорошо переносится и не сопровождается тяжелым расстройством дыхания или истощением. Показания к интубации не должны основываться только на одной гипоксии, а скорее базироваться на расстройстве дыхания и общем состоянии пациента. Во время интубации могут генерироваться содержащие вирус аэрозоли, поэтому персонал должен использовать респираторы типа N95, FFP2, FFP3 или другие эквивалентного качества и принимать дополнительные меры предосторожности для снижения риска заражения. Интубацию предпочтительно выполнять с использованием ручного видеоларингоскопа, так как это позволяет увеличить расстояние между ртом пациента и лицом проводящего интубацию доктора. Однако в условиях с ограниченными ресурсами, как правило, видеоларингоскопия не будет доступна.
Инвазивная вентиляция легких может спасти жизни пациентам с тяжелым расстройством дыхания. Однако, на фоне тяжелого поражения легких, она также может усугубить или даже вызвать повреждение легких, включая баротравму, волюмотравму, ателектравму, биотравму и окситравму. В последние годы все меньше внимания уделяется применению более высоких PEEP для предотвращения ателектравмы. Искусственная вентиляция легких у пациентов с критическим COVID-19 отличается по некоторым важным аспектам от пациентов с другими причинами острого респираторного дистресс- синдрома (ОРДС). Важным отличием в легких, пораженных COVID-19, является сосуществование сильно пораженных участков легких, прилегающих к относительно незатронутым участкам. Пораженные участки с ателектазом не открываются или очень трудно открываются с помощью процедур открытия объема легких и использования более высокого PEEP. Непораженные участки остаются сохранными и, таким образом, подвержены риску перерастяжения из-за более высоких уровней PEEP. Таким образом, у этих пациентов стратегии предотвращения ателектравмы с применением более высоких уровней PEEP могут ухудшить состояние. Это аналогично предложенным индивидуальным стратегиями искусственной вентиляции легких в соответствии с фенотипами ОРДС, которые неоднократно описывались. Искусственная вентиляция легких должна быть направлена на предотвращение повреждений, вызванных респиратором, путем защиты неповрежденной ткани легкого.
Следуя этим принципам, рядом авторов предлагается ряд практических стратегий по искусственной вентиляции легких. Эти предложения могут измениться, когда со временем появятся больше данных об искусственной вентиляции легких пациентов с COVID-19. Рекомендуется применять стратегию малых дыхательных объемов с ограничением дыхательного объема до 6 мл/кг по идеальной массе тела. Также рекомендуется использовать невысокое PEEP — не более 10 см водного столба и быть осторожным при применении более высокого PEEP. Кроме этого, важным моментом является контроль давления на вдохе. Самый простой способ достижения более низкого инспираторного давления — это ограничение дыхательных объемов. Адекватное титрование PEEP также может оказать благотворный эффект на давление на вдохе. Следует еще раз подчеркнуть, что это предварительные рекомендации и они могут измениться по мере накопления информации о коронавирусной инфекции и методах ее лечения.
Очень важным моментом в обеспечении адекватной респираторной поддержки пациентов с коронавирусной инфекцией является использование положения пациента на животе (прон-позиции). Положение лежа на животе может улучшить оксигенацию пациента и поэтому нашло широкое применение у пациентов с коронавирусной инфекцией.
Источник
Современные методы лечения кариеса зубов
Кариес – не приговор. Сегодня совершенно не обязательно, что большая часть пораженного зуба будет просверлена бормашиной под анестезией. Ведь есть и другие способы лечения.
Неинвазивные методы лечения кариеса
Неинвазивное лечение – это процедуры, которые не требуют удаления пораженной части зуба. Они применяются только на ранних стадия развития кариеса, т.е. после появления черного пятна, если разрушение зуба затрагивает только эмаль.
- Фторирование. На зубную эмаль наносятся препараты с большим количеством фосфора, кальция и фтора. Средство убивает бактерии, вызывающие кариес, а также помогают восполнить минеральный состав эмали.
- ICON. Для обработки зуба используется специальная смесь и дезинфицирующих препаратов и смол. Способ позволяет убить кариозные бактерии и “заламинировать” проблемный участок. Зубы становятся крепче. Также убирается пигментация.
- Озонотерапия. Озон имеет дезинфицирующее свойство, поэтому способен на ранних стадиях остановить развитие кариеса. Обычно метод совмещается с другими для большей эффективности и возможности запечатать образовавшиеся бороздки.
- Воздушно-абразивный (пескоструйный метод). Обычно этот способ используется для профессиональной чистки зубов. На начальных этапах развития кариеса помогает очистить пораженную поверхность для последующего “запечатывания”.
Неинвазивные методы абсолютно безболезненны. Но если уже образовалась полость, то придется удалить пораженную часть и запломбировать ее. И для этого также есть современные методы.
Инвазивные методы лечения кариеса зубов
Срединный и глубокий кариес приводят к образованию полостей в зубе. Так как полости неравномерные и приводят к активному заражению здоровых тканей, их нужно полностью удалить. Обычно для этого используют бормашину. Но в последние годы стало популярно использование лазера.
Лазер может быть использован как неинвазивный метод лечения кариеса. Но для удаления пораженной области даже более эффективен. Поврежденные кариесом ткани содержат меньше воды и минеральных компонентов, поэтому они более “мягкие”. Лазер видит эту разницу и по-разному воздействует на здоровые и больные ткани. Поэтому в итоге лазерное препарирование помогает убрать только пораженные ткани, и полость для пломбирования получается намного меньше, чем при использовании бормашины.
Какой бы инвазивный метод не использовался, обязательный этап – пломбирование. Для этого используются прочные и безопасные материалы. Полость заполняется таким образом, чтобы максимально повторять рельеф здорового зуба до процедуры.
Ознакомиться с ценами на услуги можете у нас на сайте
Источник
Инвазивный рак
Независимо от вида и степени онкологии, следует отметить, что это крайне тяжелое заболевание. Причем его течение и развитие крайне сложно предугадать. Оно имеет определенные особенности.
«Инвазивный рак» – таким термином специалисты называют вид онкологии, при котором ткани, подвергшиеся мутации, распространяются за границы пораженной области на здоровые части тела. Начальная стадия инвазивного рака проявляется как развивающаяся опухоль. Этот процесс подразумевает проникновение измененных онкологией клеток в ткани на глубину до 6 мм за пределами пораженного участка.
Практика показывает, что больше всего шансов на эффективное лечение болезни наблюдается в момент стадии микроинвазии. Раковые опухоли имеют одинаковую природу происхождения с инвазивной карциномой.
Какие виды инвазивного рака существуют
Сегодня врачи-онкологи выделяют три разновидности инвазивного рака.
Первая. Карцинома протоковая. Данная патология возникает у женщин. Измененные клетки атакуют проток, по которому во время лактации течет молоко. Такой вид заболевания является наиболее распространенным и считается чрезвычайно опасным. Аномальные клетки в случае возникновения такой карциномы быстро проникают в лимфоток или системные кровотоки. Такая онкология проявляется в изменении формы женских сосков, приводя их деформации. Чаще всего с подобной проблемой сталкиваются женщины от 55 лет. Есть три стадии протокового карцинома:
- высокая, в таком случае строение ядра действующих аномальных клеток имеет идентичную форму. Такая степень считается наименее злокачественной;
- промежуточная степень, в этом случае клетки опухоли похожи на неинвазивный рак с малой злокачественностью;
- низкая, при такой форме клетки имеют большие различия, аномалия быстро распространяется, не только протку, но и по соседним структурам.
Вторая. Рак протоковый преинвазивный. В этой стадии патология еще не может распространяться на ткани других органов, однако есть высокий шанс того что рак перейдет в инвазивную форму.
Третья. Рак дальковый инвазивный. Такой вид онкологии развивается из частей клеточных желез. Этот вид заболевания встречается в 10-16% случаев. При таком раке возникает одна или несколько опухолей. Еще стоит отметить, что данный тип рака крайне сложно диагностируется, так как при его развитии нет внешних факторов указывающих на заболевание.
Неспецифированные формы инвазивной онкологии
Данная форма заболевания отличается тем, что ее сложно отнести к конкретному виду: пртоковой карциноме или дольковому раку. Сегодня специалисты выделяют следующие виды неспецифированного рака:
- вид медуллярный. Такой вид онкологии врачи считают менее инвазивным чем другие разновидности. Болезнь отличается тем, что довольно медленно проникает внутрь тканей, однако очень быстро распространяется по поверхности, увеличивая собственную структуру. Данная патология по статистике диагностируется в 10% случаев.
- опухоль протоковая инфильтрующая. Такая разновидность карциномы может быстро проникать в ткани и органы, давая метастазы. Примерно в 70% случаев инвазивныого рака молочной железы, инвазивного рака шейки матки, инвазивного рака неспецифического типа составляют именно такие образования.
- карцинома воспалительного типа. Данная патология проявляется как мастит, на груди возникает небольшое уплотнение, вокруг которого образуются красные пятна. Такой вариант болезни диагностируют у 10% пациентов.
- онкология Педжета. Этот вид рака поражает сосково-ареолярную область. Первые признаки болезни похожи на экзему (появляется воспаление, которое невозможно убрать простыми средствами). Место поражение очень зудит.
Общим свойством всех выше перечисленных патологий является их гормонозависомость. Рак имеет эстрогены и рецепторы, поэтому его можно эффективно лечить с помощью специальной гормональной терапии. Однако если болезнь изначально образовалась в предменопаузе, то это значит, что она не имеет рецепторов и нужно применять другие средства борьбы.
Специалисты считают, что при развитии инвазивного рака, медуллярный вид опухолей лучше подается терапии и лечению, чем дольковая карцинома, протоковый рак или онкология Педжета.
Симптомы заболевания
В зависимости от того, на какой стадии находится инвазивный рак молочной железы, или инвазивный рак неспецифического типа, их симптомы могут проявляться по-разному. До того момента пока рак не выходит за границы своей изначальной структуры многие женщины в принципе не обращают на него внимание. Некоторые могут жаловаться на дискомфорт в момент касания молочных желез. Признаки морфологического типа на ранних стадиях инвазивного рака диагностировать крайне сложно. Только после того как опухоль начнет расти, появятся явные симптомы в виде:
- боли в молочных железах;
- грудь может изменить форму;
- из сосков начинает выделяться кровянистая субстанция;
- на груди появляются шишки;
- грудь может покраснеть в одном месте и побледнеть в другом.
Когда обращаться к специалисту
Инвазивный рак, как понятно из всего вышесказанного, очень сложно определить на первых стадиях. Однако женщины должны знать при появлении первых симптомов им следует идти к специалисту.
Сегодня диагностировать инвазивный рак молочной железы или инвазивный рак неспецифического типа могут опытные специалисты онкоцентра София, который расположен в центре Москвы.
Стадии заболевания
Врачи выделяют несколько стадий инвазивного рака.
- Стадия развития инвазивной карциномы. В этот момент на теле или в конкретном органе появляется новообразование размером не больше 2 см. Образование не распространяет метастазы и не проникает в соседние органы, часто наблюдается при инвазивном раке шейки матки.
- На второй стадии инвазивного рака появившееся новообразование увеличивается в размерах до 5 см, опухоль локализирована в одном месте, метастаз на этом этапе не наблюдается.
- На третьей стадии опухоль становится еще больше. Теперь невозможно определить ее границы, возникают протоковые или дольковые образования, которые соединяются друг с другом, метастаз все еще нет.
- Четвертая стадия (самая тяжелая). Поражены не только конкретные органы, но и лимфоузлы. Метастазы проникают даже в отдаленные части организма и нарушают его работу.
Инвазивный рак шейки матки как развивается болезнь
Рак матки по статистике находится на втором месте по распространенности после рака молочных желез. Данное заболевание может иметь как неинвазивную так инвазивную форму. При этом переход от одного этапа болезни к другому может происходить очень долго.
В основном инвазивный рак шейки матки, как и инвазивный плоскоклеточный рак, встречается у женщин старше 40 лет. Фактором развития заболевания могут быть разные обстоятельства, в том числе он может развитья на фоне других болезней, например:
- ВИЧ и венерические инфекции;
- частая смена половых партнеров;
- половая жизнь в раннем возрасте;
- частые роды;
- применение гормональных препаратов.
Какая бы ни была причина возникновения инвазивного плоскоклеточного рака или другого типа онкологии в онкоцентре София всегда готовы помочь людям с их проблемами. Здесь проводят эффективное лечение инвазивного рака.
Симптомы инвазивного рака матки
Среди симптомов данного заболевания доктора отмечают следующие факторы:
- появление кровотечение в процессе полового акта;
- нестабильный менструальный цикл;
- сложно с мочеиспусканием;
- выделения водянистого типа.
Все эти признаки повод пойти к врачу. В онкоцентре София квалифицированные специалисты проведут необходимые обследования, применяя самое современное диагностическое оборудование. В случае выявления патологии здесь предложат лучшее лечение инвазивного рака. Также специалисты смогут сделать прогноз по инвазивному раку для конкретного пациента. Найти центр можно в центральном округе Москвы.
Диагностирование рака
Сегодня диагностирование онкологии находится на очень высоком уровне. Благодаря современным технологиям врачи могут выявлять болезнь на ранних стадиях и проводить терапию. Среди средств, которые применяют специалисты, следует отметить:
А также многие другие аппараты.
Онкоцентр София располагается в ЦАО Москвы по адресу: 2-й Тверской-Ямской переулок, дом 10, метро «Маяковская». Записаться на прием можно через форму обратной связи или по телефону +7 (495) 995-00-34.
Источник