- Профилактика имплантационной инфекции.
- Стерилизация шовного материала.
- 5. Пути передачи хирургической инфекции. Имплантационная инфекция. Ее профилактика. Виды шовного материала.
- Виды хирургической инфекции
- Виды шовного материала.
- Периимплантит — симптомы и лечение
- Определение болезни. Причины заболевания
- Общие факторы развития периимплантита:
- Местные факторы развития периимплантита:
- Симптомы периимплантита
- Патогенез периимплантита
- Классификация и стадии развития периимплантита
- Осложнения периимплантита
- Утрата имплантата
- Перелом имплантата
- Утрата костной ткани
- Диагностика периимплантита
- Лечение периимплантита
- Направленная костная регенерация
- Удаление имплантата
- Прогноз. Профилактика
Профилактика имплантационной инфекции.
Имплантация – внедрение, вживление в организм больного искусственных, чужеродных материалов и приспособлений с определённой лечебной целью.
Особенности профилактики имплантационной инфекции.
Профилактика имплантационной инфекции – обеспечение строжайшей стерильности всех предметов, внедряемых в организм больного. В отличие от контактного пути распространения инфекции, при имплантационном отмечают практически 100% контагиозность. Оставаясь в организме больного, где существуют благоприятные условия (температура, влажность, питательные вещества), микроорганизмы долго не погибают и часто начинают размножаться, вызывая нагноение. При этом внедрённое в организм инородное тело в последующем длительно поддерживает воспалительный процесс. В части случаев происходит инкапсуляция колоний микроорганизмов, которые не погибают и могут стать источником вспышки гнойного процесса через месяцы или годы. Таким образом, любое имплантированное тело- возможный источник так называемой дремлющей инфекции.
Источники имплантационной инфекции.
Что же хирурги оставляют в организме больного? Прежде всего шовный материал.
Дренажи — специальные трубочки, для оттока жидкостей, реже воздуха (плевральный дренаж) или предназначенные для введения лекарств (катетеры). Кроме шовного материала и дренажей, в организме больного остаются протезы клапанов сердца, сосудов, суставов и т. д., различные металлические конструкции (скобки, скрепки из шовных аппаратов, винты, спицы, шурупы пластинки для остеосинтеза), специальные приспособления (кава-фильтры, спирали, стенты и пр.), синтетическая сетка, гомофасция, а иногда и трансплантированные органы. Все имплантаты, безусловно, должны быть стерильны. Способ стерилизации зависит от того, из какого материала они выполнены и от того какая у них конструкция. Резиновые дренажи и катетеры можно стерилизовать в автоклаве или кипятить, некоторые изделия из пластмассы, а также из разнородных материалов следует стерилизовать с помощью химических методов. В тоже время основным, практически наиболее удобным и надёжным методом признана заводская стерилизация y-лучами. Основным вероятным источником имплантационной инфекции остаётся шовный материал.
Стерилизация шовного материала.
Виды шовного материала.
Шовный материал неоднороден, что связано с основными его функциями. Во время операции хирург для каждого конкретного шва выбирает самый подходящий вид нити. Существуют достаточное разнообразие видов шовного материала.
Шовный материал искусственного и естественного происхождения.
К шовному материалу естественного происхождения относят шёлк, хлопчатобумажную нить и кетгут. Шовный материал искусственного происхождения в настоящее время представлен количеством нитей, созданных из синтетических химических веществ: капрон, лавсан и пр.
Рассасывающийся и нерассасывающийся шовный материал.
Рассасывающие нити используют для сшивания быстро срастающихся тканей в тех случаях, когда не нужна высокая механическая прочность. Таким материалом сшивают мышцы, клетчатку, слизистые оболочки органов желудочно-кишечного тракта, жёлчных и мочевых путей. Позволяют избежать образования конкрементов. Классический пример –кетгут. Рассасываются в организме полностью через 2-3 нед. Удлинение сроков рассасывания достигают импрегнацией нитей металлами. В этом случае сроки рассасывания увеличиваются до 1-2 мес. К синтетическим . рассасывающимся материалам относят дексон, викрил, оксцилон- сроки рассасывания примерно те же, что и у хромированного кетгута, но они обладают повышенной прочностью. Все остальные (шёлк, капрон, лавсан, полиэстер, фторлон и пр.) – нерассасывающиеся, они остаются в организме на всю жизнь(кроме снимаемых кожных швов).
Шовный материал с различным строением нити.
Плетёный и кручёный — плетёный труднее изготавливать, но он более прочен. В последнее время успехи химии привели к возможности использования нити в виде моноволокна, обладающего высокой механической прочностью при малом диаметре. Мононити применяют при косметической хирургии и в микрохирургии, при операциях на сердце и сосудах.
Травматический и атравматический шовный материал.
В течение многих лет во время хирургической операции операционная сестра непосредственно вдевала соответствующую нить в разъёмное ушко хирургической иглы такой шовный материал называют травматическим. Нить в заводских условиях прочно соединяют с иглой. Это называется атравматический шовный материал. Он предназначен для наложения одного шва. Основное преимущество атравматического шовного материала – примерное соответствие диаметра нити диаметру иглы (при использовании травматического материала толщина нити значительно меньше диаметра ушка иглы), таким образом, нить практически полностью закрывает дефект в тканях после прохождения иглы.
Для удобства в работе всем нитям в зависимости от их толщины присвоены номера. Самая тонкая имеет номер №0, а самая толстая — №10. При общехирургических операциях обычно используют нити от №1 до №5. При выполнении сосудистых операций, особенно микрохирургических вмешательств, необходимы ещё более тонкие нити чем нить №0. Таким нитям стали присваивать № №1/0, 2/0 и т. д. Самая тонкая нить имеет №10/0. Следует отметить, что нити отличаются и по другим свойствам: одни лучше скользят и склонны к развязыванию, другие пружинят при натяжении и т.д. В последнее время получили распространение нити, обладающие антимикробной активностью за счёт введения в их состав антисептиков и антибиотиков. Несколько особняком стоят металлические скрепки, клеммы, клипсы, изготавливаемые из нержавеющей стали, титана, тантала и других сплавов. Этот вид шовного материала используют в специальных сшивающих аппаратах.
Способы стерилизации шовного материала.
В настоящее время основной способ стерилизации шовного материала – лучевая стерилизация в заводских условиях. Это в полной мере касается атравматического шовного материала: иглу с нитью помещают в герметичную упаковку, где указано всё об игле с нитью. Шовный материал стерилизуют, затем он в упаковке поступает в лечебные учреждения. Также можно стерилизовать и просто нити. Кроме того, отрезки нитей можно поместить в герметичные стеклянные ампулы со специальным антисептическим раствором, а катушки в специальные герметичные контейнеры с таким же раствором. Классические способы стерилизации шёлка и кетгута в настоящее время запрещены для использования из-за их длительности, сложности и не всегда достаточной эффективности.
Стерилизация конструкций, протезов, трансплантатов.
Способ стерилизации имплантатов целиком зависит от материала, из которого они изготовлены. Металлические конструкции для остеосинтеза стерилизуют вместе с металлическими нережущими инструментами в автоклаве или сухожаровом шкафу. Более сложные протезы, состоящие не только из металлических, но и из пластмассовых деталей, лучше стерилизовать химическими способами. В последнее время ведущие фирмы производители протезов выпускают их в герметичных упаковках, стерилизованных лучевым методом. Кроме различных конструкций и протезов, источником имплантационной инфекции могут стать аллогенные органы, изъятые из другого организма при операции трансплантации. Стерилизация трансплантатов невозможна, поэтому при заборе органов необходимо соблюдать строжайшую стерильность: операции забора органов выполняют с соблюдением тех же правил асептики, что и обычные хирургические вмешательства.
Источник
5. Пути передачи хирургической инфекции. Имплантационная инфекция. Ее профилактика. Виды шовного материала.
Под хирургической инфекциейпонимают внедрение, размножение и распространение патогенных гноеродных микроорганизмов, с последующим формированием гнойного очага в организме больного.
Виды хирургической инфекции
• Экзогенная инфекция— микроорганизмы попадают из окружающей среды внутрь организма человека через дыхательные пути, пищеварительный тракт, поврежденные кожу и слизистые и так далее.
• Эндогенная инфекция— подразумевает распространение микроорганизмов из внутреннего хронического «дремлющего» очага инфекции в самом организме через кровеносные и лимфатические пути.
Основные пути передачи
• Воздушно-капельный и воздушно-пылевой — перенос микроорганизмов с потоками воздуха внутри больничных помещений на частичках пыли, капельках различных жидкостей.
• Контактный — внесение возбудителей инфекции в организм человека через предметы непосредственно соприкасающиеся с больным, раневой поверхностью. Например, при использовании на перевязках или в операционной нестерильного материала и инструментария.
• Имплантанционный — это проникновение микроорганизмов или их спор находящихся на поверхности или в толще материальных субстратов при имплантации последних в организм человека. Например, с нестерильным шовным материалом или растворами для парентерального введения. • Инъекционный – при различных инъекциях
Имплантационная инфекция вызывается вводимыми в ткани чужеродными предметами: шовным материалом, протезами, металлическими конструкциями для остеосинтеза, лекарственными веществами, вводимыми нестерильными иглами и шприцами. Дает наиболее грозные осложнения в виде нагноений, сепсисов, остеомиелитов, заражений больного сывороточным гепатитом.
Профилактика имплантационной инфекции – обеспечение строжайшей стерильности всех предметов, внедряемых в организм больного. В отличие от контактного пути распространения инфекции, при имплантационном отмечают практически 100% контагиозность.
Виды шовного материала.
Шовный материал неоднороден, что связано с основными его функциями. Во время операции хирург для каждого конкретного шва выбирает самый подходящий вид нити. Существуют достаточное разнообразие видов шовного материала.
Шовный материал искусственного и естественного происхождения.
К шовному материалу естественного происхождения относят шёлк, хлопчатобумажную нить и кетгут. Шовный материал искусственного происхождения в настоящее время представлен количеством нитей, созданных из синтетических химических веществ: капрон, лавсан и пр.
Рассасывающийся и нерассасывающийся шовный материал.
Рассасывающие нити используют для сшивания быстро срастающихся тканей в тех случаях, когда не нужна высокая механическая прочность. Таким материалом сшивают мышцы, клетчатку, слизистые оболочки органов желудочно-кишечного тракта, жёлчных и мочевых путей. Позволяют избежать образования конкрементов. Классический пример –кетгут. Рассасываются в организме полностью через 2-3 нед. Удлинение сроков рассасывания достигают импрегнацией нитей металлами. В этом случае сроки рассасывания увеличиваются до 1-2 мес. К синтетическим . рассасывающимся материалам относят дексон, викрил, оксцилон- сроки рассасывания примерно те же, что и у хромированного кетгута, но они обладают повышенной прочностью. Все остальные (шёлк, капрон, лавсан, полиэстер, фторлон и пр.) – нерассасывающиеся, они остаются в организме на всю жизнь(кроме снимаемых кожных швов).
Химическая антисептика. Современные антисептики. Основные методы применения антисептических средств.
Химическая антисептика — уничтожение микроорганизмов в патологическом очаге или организме больного с помощью различных химических веществ.
Источник
Периимплантит — симптомы и лечение
Что такое периимплантит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Страндстрем Е. Б., стоматолога-имплантолога со стажем в 17 лет.
Определение болезни. Причины заболевания
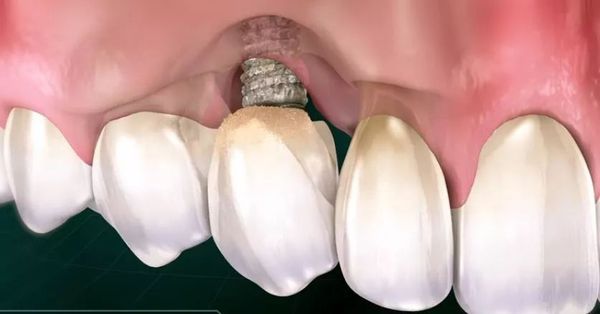
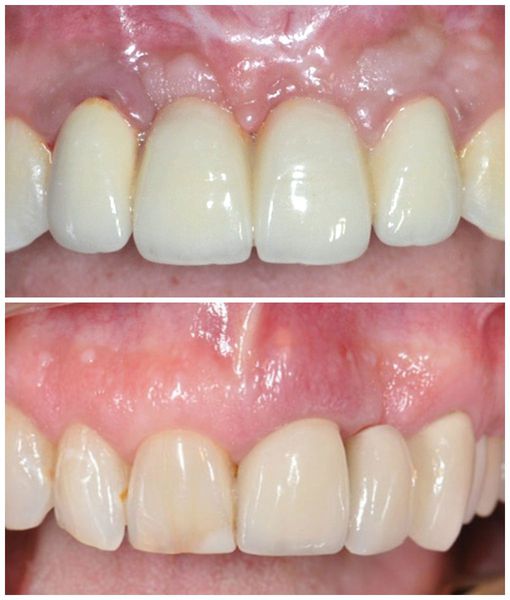
Периимплантит — это воспаление тканей, окружающих имплантат, которое приводит к прогрессирующей убыли костной ткани и потере имплантата.
Предшественником периимплантитя является мукозит — воспаление десны без нарушения целостности костной ткани. Он встречается почти у 80 % людей с имплантированными зубами. Если его своевременно не диагностировать и не лечить, воспалительный процесс может распространиться вдоль тела имплантата и привести к развитию периимплантита. Такие случаи встречаются не более чем в 5-15 % случаев [3] , а по данным других исследований — в 11-28 % [4] [5] [24] .
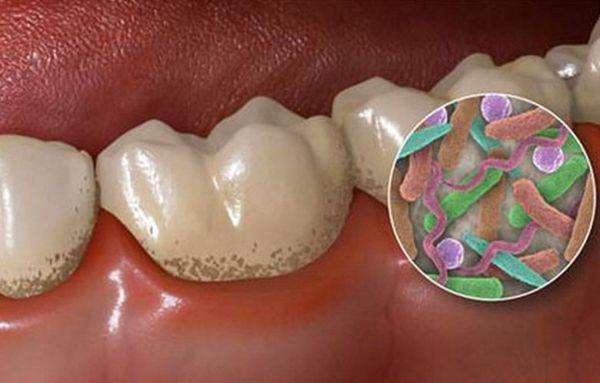
Основная причина появления периимплантита — инфекционные агенты, т. е. микроорганизмы, которые находятся в биоплёнке на поверхности имплантата. Их возникновению способствуют местные и общие факторы.
Общие факторы развития периимплантита:
1. Пародонтит в анамнезе. Как показывают исследования, риск развития периимплантита гораздо выше у тех, кто болел пародонтитом (23 %), чем у людей без него (7 %) [9] . Это связано с пародонтопатогенными бактериями, которые могут перенестись с зубов на имплантаты. Поэтому перед имплантацией необходимо пройти комплексное лечение пародонтита [11] .
Также развитие периимплантита после пародонтита может быть вызвано высокой концентрацией цитокинов — особых белков, которые повышают активность остеокластов — клеток костной ткани, способствующих её разрушению. Этот фактор является наследственным [6] [7] .
2. Общие соматические заболевания:
- Системные заболеваниях крови — лейкоз, агранулоцитоз, коагулопатия, анемия. Они являются абсолютным противопоказанием для имплантации.
- Сахарный диабет 1-го и2-готипа. Развитие периимплантита в этом случае зависит от тяжести заболевания, определить которую можно по уровню гликогемоглобина — содержанию сахара в крови за долгий период. Риск периимплантита возрастает, если уровень этого показателя выше 7 %. Однако на фоне поддерживающей терапии и соблюдения всех рекомендаций врача частота развития периимплантита остаётся средней, как и у людей без сахарного диабета [29] .
- Заболевания щитовидной железы — гипотиреоз (дефицит гормонов щитовидной железы). Также является противопоказанием для имплантации [12] .
- Аутоиммунные заболевания — красная волчанка, склеродермия (заболевания соединительной ткани).
3. Факторы окружающей среды: курение, стресс, алкоголь. Курящие пациенты предрасположены к возникновению периимплантита в 3,5 раза выше, чем некурящие. В среднем за год они теряют до 0,16 мм кости вокруг имплантата [17] . Никотин, поступающий в кровь, вызывает спазм сосудов и ухудшает кровоснабжение, из-за чего снижается скорость и полноценность срастания костной ткани с поверхностью имплантата [20] .
4. Генетическая предрасположенность. По результатам исследования, проведённого в 2017 году, гетерозиготные мутации были выявлены у 82,8 % пациентов с периимплантитом, полные мутации — ещё у 9,1 % [8] .
5. Приём бисфосфонатов или препаратов, влияющих на метаболизм костной ткани. При лечении остеопороза и онкологических заболеваний пациентам довольно часто назначают препараты, угнетающие саморазрушение кости. Они влияют на процесс образования новой кости, в том числе и вокруг имплантата [11] .
Местные факторы развития периимплантита:
1. Инфекционный агент, образующий биоплёнку. Сразу после установки имплантата на поверхности образуется слой гликопротеинов слюны, который заселяется микрофлорой, что приводит к появлению бактериальной плёнки. Основными возбудителями заболевания считают пептострептококк (p. micros), палочку Плаута, грамотрицательные анаэробы, золотистый стафилококк и другие микроорганизмы. Все они присутствуют в полости рта, а также являются возбудителями пародонтита [19] .
2. Аутоиммунно-аутолитические реакции — саморазрушение костной ткани. Потеря кости в данном случае происходит за счёт изменения баланса в сторону остеорезорбции — рассасывания костной ткани [13] .
3. Недостаточная гигиена полости рта — приводит к быстрому росту количества бактерий, которые усугубляют процесс воспаления [2] .
4. Шероховатость конструкции под десной — увеличивает прилипание микроорганизмов к поверхности имплантата. Доказано, что чем более гладкой является поверхность, тем меньше микроорганизмов остаётся на ней [31] .
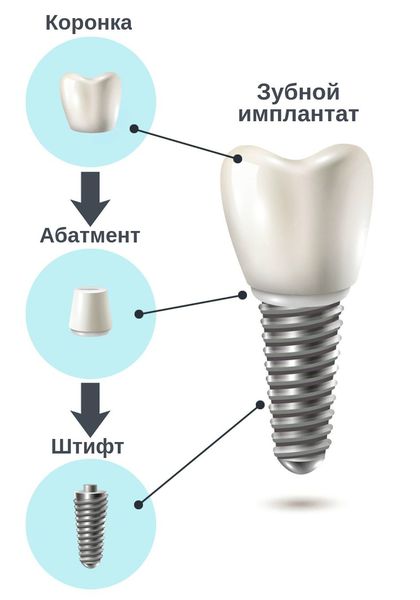
5. Несоответствие между штифтом и супраструктурой. Супраструктура состоит из абатмента (формирователя десны) и коронки. Она фиксируется сверху на штифт. Если эти структуры не соответствуют друг другу, на их стыке скапливаются микроорганизмы. Это приводит к попаданию бактерий в шахту имплантата и обсеменению микробами его внутренней поверхности [1] [10] .
6. Биомеханические осложнения — ослабление фиксации абатментов или винтов, нарушение цементной фиксации, остатки слепочного материала. Чатсо для фиксации коронки на абатменте используют цемент. Иногда он остаётся под десной и приводит к развитию периимплантита. Обнаружить это можно на рентген-снимке. После удаления цемента более чем в 2/3 случаев признаки периимплантита значительно уменьшаются или исчезают полностью [23] [25] .
7. Уровень соединения штифта с абатментом. Чем выше располагается это соединение, тем меньше риск развития периимплантита [27] .
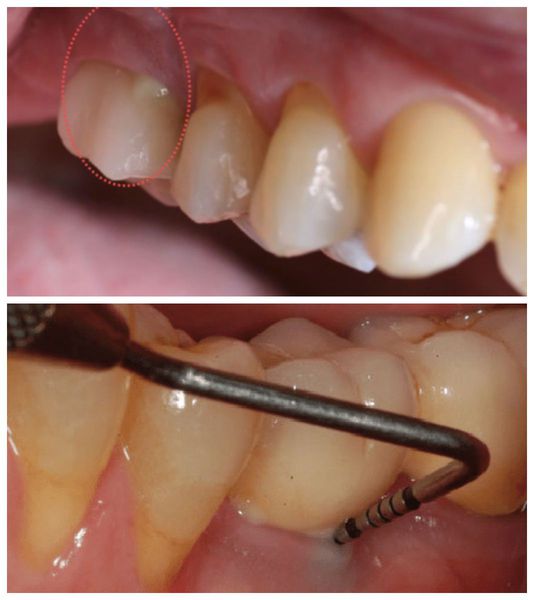
Симптомы периимплантита
Ранними симптомами периимплантита являются:
- гиперемия (покраснение) десны в области установленного имплантата — может указывать на ранее возникший мукозит — обратимое воспаление десны в области имплантата;
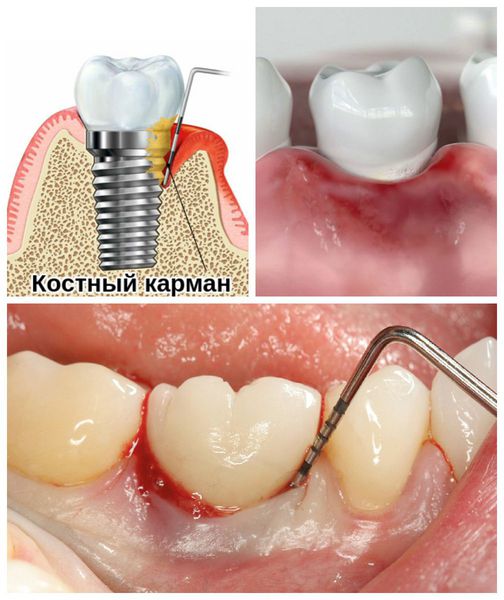
- образование патологического костного кармана, который можно обнаружить во время зондирования — исследования окружающих тканей с помощью зонда;
- кровотечение при зондировании патологического кармана.
На поздних этапах болезни к перечисленным симптомам присоединяются:
- увеличение глубины костного кармана в области имплантата и течение гноя в моменты обострения процесса;
- боль во время жевания и перкуссии (выстукивания) зуба в области коронки, установленной на имплантате;
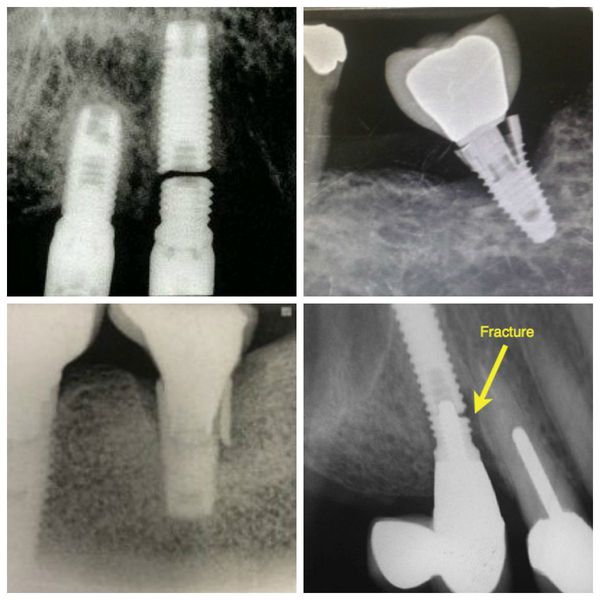
- подвижность имплантата и ортопедической конструкции, зафиксированной на нём — в дальнейшем может привести к перелому имплантата или его самопроизвольному выпадению [6] .
Патогенез периимплантита
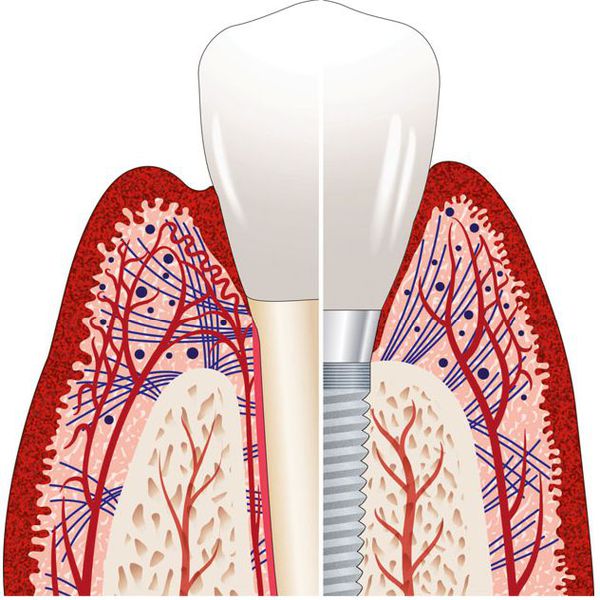
После установки имплантата его поверхность начинает постепенно «прирастать» к кости челюсти. Этот процесс называется остеоинтеграцией. Он продолжается в течение трёх месяцев. В итоге вокруг имплантата образуется плотная ламеллярная (вторичная) кость, способная выдерживать нагрузки.
Мягкие ткани прикрепляются к поверхности имплантата, формируя барьер. Однако, в отличие от перпендикулярно расположенного коллагенового связочного аппарата зуба (синие линии на рисунке), коллагеновые волокна в области шейки имплантата идут параллельно поверхности имплантата.
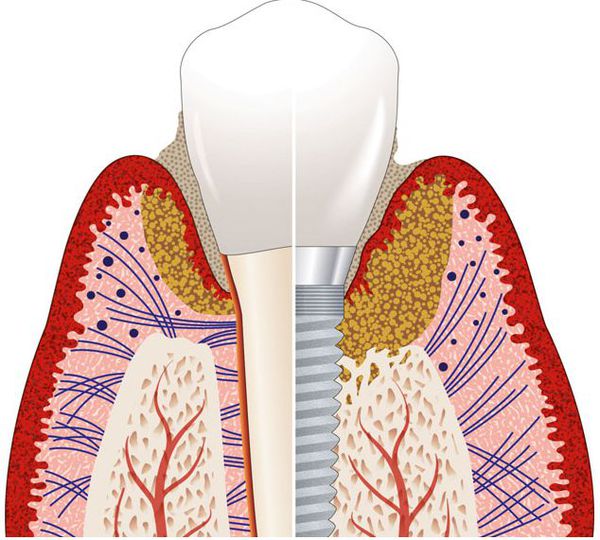
Воздействуюя на мягкие ткани, окружающие имплантат, колонии микроорганизмов приводят к их воспалению. Дальше процесс начинает развиваться так же, как и при пародонтите, но в связи с отсутствием перпендикулярно прикреплённого связочного аппарата, процесс не локализуется, а продолжает распространяться апикально — в сторону верхушки имплантата.
Воспалительный инфильтрат при периимплантите распространяется непосредственно на альвеолярную кость, тогда как при пародонтите он отделён от кости 1 мм слоем соединительной ткани [5] .
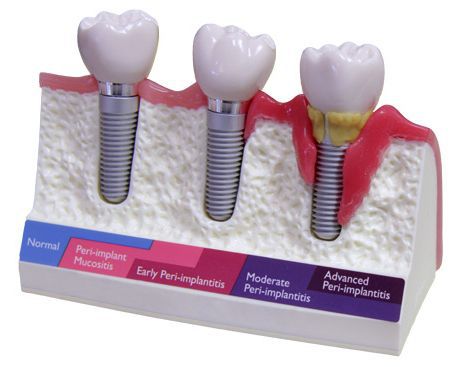
Классификация и стадии развития периимплантита
Классификация периимплантита основана на сопоставлении процента утраченной костной ткани и глубины поражения (по длине имплантата). Исходя из этого выделяют три степени тяжести заболевания [21] :
- Лёгкая — потеря менее 25 % кости от длины имплантата. Характеризуется появлением костного кармана в области имплантата, кровоточивостью при зондировании и гиперемией десны.
- Средняя — потеря 25-50 % кости от длины имплантата. На этом этапе процесс прогрессирует: увеличивается глубина кармана, сохраняется гипертрофия десны, начинает выделяться гной.
- Высокая — потеря больше 50 % кости от длины имплантата. Глубина кармана продолжает увеличиваться, возникает болезненность при пальпации (прощупывании), имплантат становится подвижным.
Основное отличие каждой последующей стадии периимплантита — увеличение глубины костного кармана. В зависимости от фазы процесса — ремиссии или обострения — будут присоединяться и остальные симптомы.
До потери костной ткани всегда возникает мукозит. Дальнейшее течение этого заболевания зависит от причин, вызвавших воспаление, и от принятых мер лечения: мукозит либо полностью купируется, либо переходит в периимплантит.
Осложнения периимплантита
Утрата имплантата
В ходе прогрессирующей потери кости вокруг имплантата наступает момент, когда сам имплантат становится подвижным. У пациента усиливаются болевые ощущения, из-за которых становится трудно жевать. В итоге имплантат приходится удалять.
Перелом имплантата
В отличие от зуба имплантат не обладает микроподвижностью. Это нормально. Однако в ходе заболевания он начинает двигаться, в связи с чем меняются окклюзионные контакты — места смыкания коронки с противоположным зубом на другой челюсти. Через какое-то время из-за неправильной нагрузки может произойти перелом имплантата [11] .
Утрата костной ткани
Хроническое воспаление вокруг имплантата приводит к разрушению кости, поддерживающей имплантат. Она замещается «мягкой» грануляционной тканью, которая не может обеспечить необходимую поддержку имплантату.
В зависимости от формы дефект кости может быть как одностеночным, так и многостеночным. Это влияет на прогноз и тактику дальнейшего лечения [16] .
Диагностика периимплантита
Предположить диагноз «периимплантит» можно по наличию очага разрушения кости на рентгенограмме и симптомам: кровоточивость во время чистки зубов, боль, покраснение и отёк десны в области имплантата, выделение гноя из десневой борозды [5] .
Алгоритм постановки диагноза при подозрении на периимплантит следующий:
- Определение индекса налёта — оценивается количество накопленного неокрашенного налёта.
- Определение индекса состояния слизистой вокруг имплантата.
- Определение индекса кровоточивости при зондировании.
- Оценка глубины зондирования, рецессии (опущения) десны в области имплантата и уровеня прикрепления периимплантатных тканей.
- Наличие гноетечения в области имплантата.
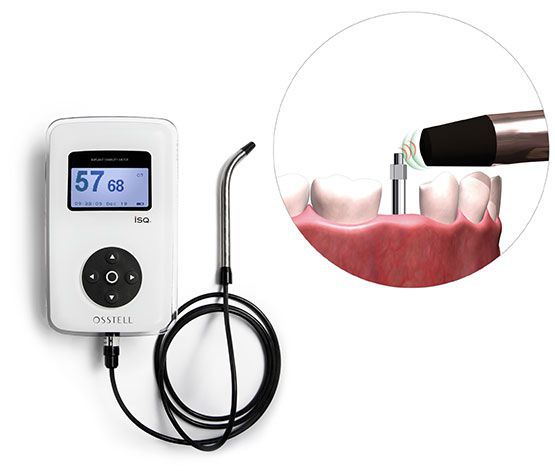
- Оценка подвижности имплантата — ручным методом или с помощью резонансно-спектрального анализа (как показано ниже на иллюстрации).
- Рентгенологическая диагностика:
- внутриротовая рентгенограмма (прицельный снимок) или ортопантомограмма (панорамный снимок) — позволяют выявить разрушение костной ткани в области имплантата;
- КТ или конусно-лучевая объёмная томография — позволяют оценить объём утраченной кости и наличие оставшихся костных стенок в зоне дефекта.
- Микробиологическая и молекулярно-генетическая диагностика — применяется как дополнительный метод исследования. Помогает решить вопрос о необходимости лечения антибиотиками и контролировать успешность лечения [11] .
Лечение периимплантита
Главная цель лечения — устранить бактериальную плёнку на поверхности имплантата и предотвратить дальнейшее прогрессирование болезни.
Лечение периимплантита может быть общим и местным. Общее лечение заключается в приёме системных антибиотиков для купирования острого воспаления в области имплантата. Оно проводится только в тяжёлых случаях — при выраженных симптомах периимплантита и сопутствующих заболеваниях [30] . Местное лечение бывает консервативным и хирургическим.
Консервативное лечение:
- Профессиональная гигиена полости рта и обучение пациента мануальным навыкам правильной чистки зубов.
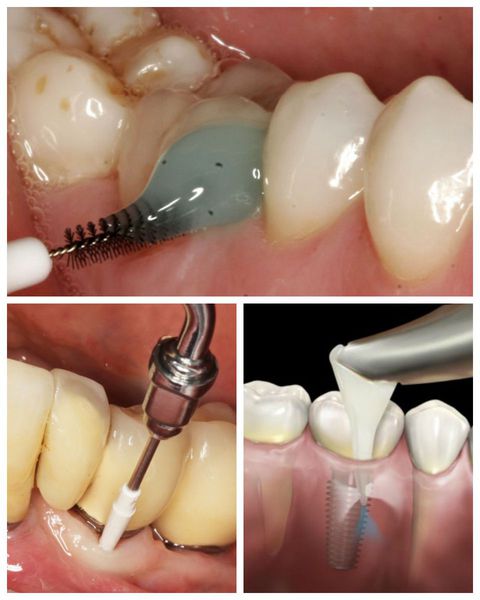
- Очищение поверхности имплантата — над- и поддесневой скейлинг:
- удаление грануляционной ткани с помощью пластиковой кюретки (специальной лопатки);
- полировка имплантата с помощью титановых ёршиков или специальных боров;
- пескоструйная обработка поверхности с использованием глицина или соды (Air-Flow);
- лазер (Er:YAG Laser);
- холодная плазма (Cold Plasma);
- GalvoSurge — обработка поверхности имплантата системой, которая активирует выработку ионов водорода, снимающих бактериальную плёнку [28] .
- Антибактериальная терапия — применение антисептиков (раствор хлоргексидина, мирамистин, триклозан) и антибиотиков местного действия (доксициклин, тетрациклин).
Хирургическое лечение подразделяется на два метода:
- регенерация костной ткани в области имплантата;
- удаление имплантата.
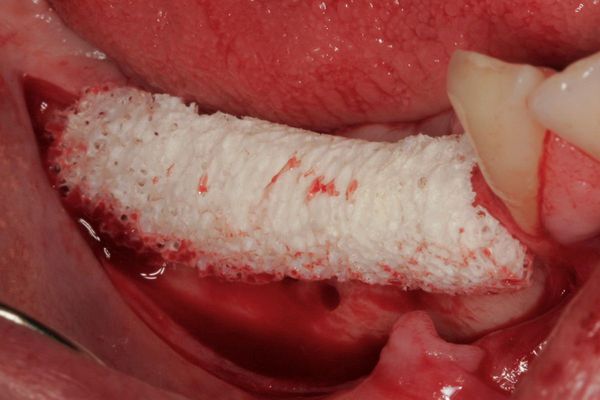
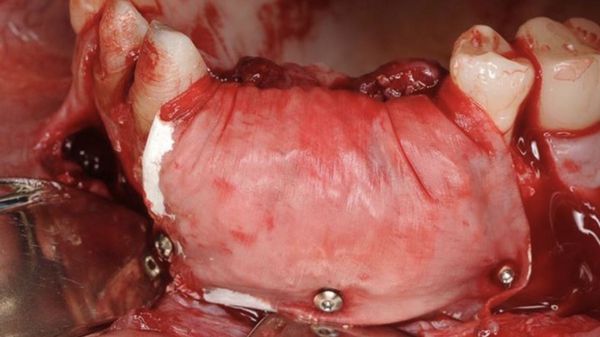
Направленная костная регенерация
Цель этого метода лечения — восстановить кость вокруг имплантата и добиться повторного срастания имплантата с костной тканью. Он предполагает введение в область дефекта ауто-, ксенокости и факторов роста в различных комбинациях.
Аутокость — это собственная кость пациента, которую получают во время операции. Она обладает потенциалом роста.
Ксенокость — это материал животного или растительного происхождения. Служит «базой» для замещения собственной костью.
В качестве факторов роста используются остеоиндукторы — морфогенетические протеины, которые выделяются при повреждении костной ткани и максимально стимулируют образование кости в области их введения [15] .
Перед проведением регенерации исключительно важно устранить причину периимплантита, удалить микрофлору и продукты распада бактериальной плёнки с поверхности имплантата [18] . Как показали исследования, ткани вокруг имплантатов с гладкой поверхностью лучше заживают после реконструкции, чем при умерено шероховатых имплантатах [14] .
Увеличение объёма костной ткани (аугментация) может проводиться в двух направлениях: горизонтальном и вертикальном. Выбор направления зависит от состояния дефекта.
Тактика горизонтальной аугментации:
- при трёхстеночном дефекте — пластика ксено- или аутокостью без разреза и отслаивания слизистой, немедленная нагрузка имплантата коронкой.
- при двухстеночном дефекте — пластика ауто- и ксенокостью в максимально ранние сроки, закрытие аугментата (фрагмента имплантата, на который крепят коронку) коллагеновой мембраной без фиксации коронки, закрытие имплантата под слизистой;
- при одностеночном дефекте — пластика дефекта с применением ауто- и ксенотрансплантата, закрытие аугментата коллагеновой мембраной, закрытие имплантата под слизистой.
Тактика вертикальной аугментации: использование ауто-, ксенографта и мембраны e-PTFE с обязательной фиксацией, применение факторов роста и полное закрытие имплантата под слизистой [16] .
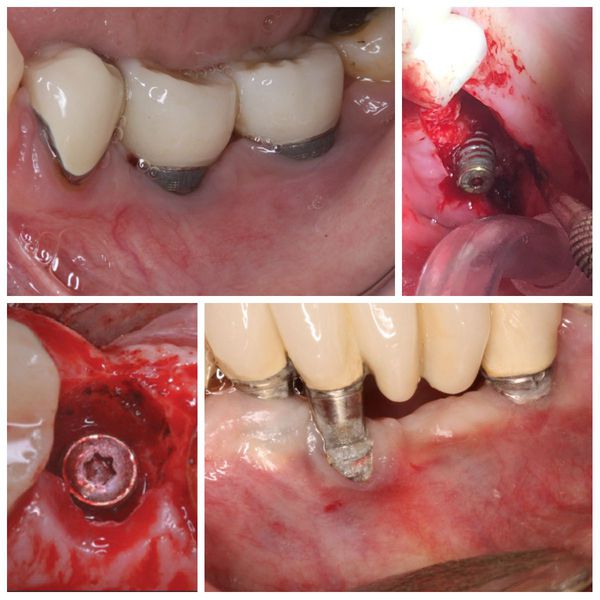
Удаление имплантата
Если лечение оказалось безуспешным и процесс разрушения кости продолжается (остались симптомы, открылись витки имплантата или он стал подвижным), рекомендуется удалить имплантат.
Тактика лечения может пойти по двум направлениям:
- Удаление имплантата с одномоментной повторной установкой (если сохраняется такая возможность). Для этого нужно учитывать объём оставшейся кости. Иногда установку нового имплантата можно сочетать с проведением направленной регенерации кости.
- Удаление с отсроченной установкой имплантата. Проводится после самостоятельного заживления дефекта кости или восстановления с применением ауто-и ксенотрасплантатов через 3-6 месяцев.
Выбор метода зависит от конкретного случая — истории болезни пациента, состояния полости рта (наличия или отсутствия пародонтита), навыков и предпочтений врача, а также желания самого пациента [26] .
Прогноз. Профилактика
Прогноз лечения периимплантита зависит от правильности выбора тактики лечения и сопутствующих заболеваний пациента. Затруднить повторное срастание имплантата с костью или спровоцировать быстрое прогрессирование инфекционного процесса в области имплантата могут следующие факторы:
- хронические заболевания, которые влияют на иммунную или гормональную систему — сахарный диабет, тиреоидит, системная красная волчанка, склеродермия, лейкоз, агранулоцитоз, коагулопатия, анемия, гепатиты, СПИД, сифилис;
- злокачественные опухоли, лучевая и химиотерапия большими дозами;
- вредные привычки — курение, алкоголизм, употребление наркотиков.
В случае отсутствия эффекта лечение прекращается. Принимается решение об удалении имплантата с его последующей заменой на новый либо отказом от проведения имплантации.
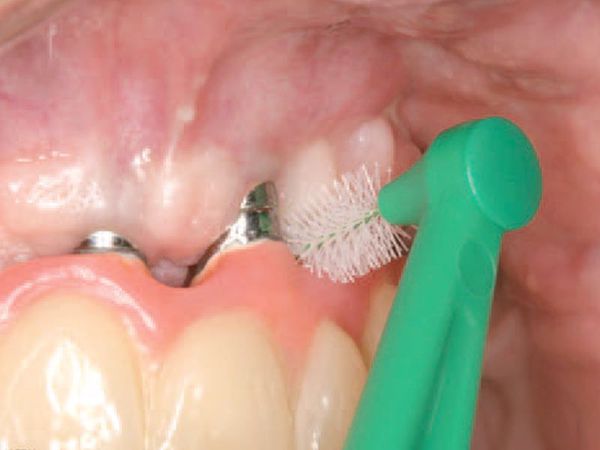
Для профилактики периимплантита необходимо тщательно выполнять все рекомендации, связанные с ежедневной гигиеной полости рта: правильно чистить зубы, использовать интердентальные зубные щётки, ирригатор.
Один раз в полгода рекомендуется посещать гигиениста для проведения профессиональной чистки зубов и коронок на имплантатах. Один раз в год в течение пяти лет пациент должен посещать хирурга-стоматолога для контроля периимплантаных тканей, в том числе и рентгенологического. После рентгенограмму можно проводить один раз в пять лет [6] .
В случае успешного выполнения всех рекомендаций периимплантит не рецидивирует. Повторные периимплантиты встречаются крайне редко, так как обычно врач и пациент учитывают и купируют все негативные факторы, которые привели к развитию этого процесса.
Источник