- Вирусные гепатиты: симптомы, пути заражения, лечение и профилактика
- Вирусный гепатит — симптомы и лечение
- Определение болезни. Причины заболевания
- Эпидемиология
- Симптомы вирусного гепатита
- Патогенез вирусного гепатита
- Образование и обмен билирубина в норме
- Патология обмена билирубина при вирусных гепатитах
- Общие патогенетические механизмы в печени при гепатитах
- Классификация и стадии развития вирусного гепатита
- Осложнения вирусного гепатита
- Диагностика вирусного гепатита
- Лабораторная диагностика
- Дифференциальная диагностика
- Лечение вирусного гепатита
- Прогноз. Профилактика
Вирусные гепатиты: симптомы, пути заражения, лечение и профилактика
Вирусные гепатиты — распространенные и опасные инфекционные заболевания печени.
Из всех форм вирусных гепатитов гепатит А является наиболее распространенным. От момента заражения до появления первых признаков болезни проходит от 7 до 50 дней. Чаще всего начало заболевания сопровождается подъемом температуры и может напоминать грипп. Большинство случаев завершается спонтанным выздоровлением и не требует активного лечения. При тяжелом течении назначают капельницы, устраняющие токсическое действие вируса на печень.
Вирус гепатита В передается половым путем, при инъекциях нестерильными шприцами у наркоманов, от матери — плоду. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезенки. Также может быть потемнение мочи и обесцвечивание кала.
Гепатит С — наиболее тяжелая форма вирусного гепатита, которую называют еще посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери — плоду. Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени.
Хроническое течение развивается примерно у 70-80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом.
Гепатит D — «болезнь‑спутник», осложняющая течение гепатита B.
Гепатит E похож на гепатит A, но начинается постепенно и опаснее для беременных.
Последний в семействе гепатитов, гепатит G, похож на C, но менее опасен.
Пути заражения
Вирусы гепатита попадают в организм человека двумя основными способами. Больной человек может выделять вирус с фекалиями, после чего тот с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально‑оральным. Он характерен для вирусов гепатита А и Е. Таким образом, гепатит А и гепатит Е возникают в основном из‑за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения. Этим объясняется наибольшая распространенность этих вирусов в малоразвитых странах.
Второй путь заражения — контакт человека с инфицированной кровью. Он характерен для вирусов гепатитов В, С, D, G. Наибольшую опасность, ввиду распространенности и тяжелых последствий заражения, представляют вирусы гепатитов В и С.
Ситуации, при которых чаще всего происходит заражение:
— переливание донорской крови. Во всем мире в среднем 0,01-2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов
— использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С, D, G. Это самый распространенный путь заражения среди наркоманов;
— вирусы B, С, D, G могут передаваться при половом контакте. Чаще всего половым путем передается гепатит В. Считается, что вероятность заражения гепатитом С у супругов мала.
Путь заражения от матери к ребенку (врачи называют его «вертикальный») наблюдается не так часто. Риск повышается, если женщина имеет активную форму вируса или в последние месяцы беременности перенесла острый гепатит. Вероятность заражения плода резко увеличивается, если мать, кроме вируса гепатита, имеет ВИЧ‑инфекцию. С молоком матери вирус гепатита не передается. Вирусы гепатитов В, С D, G передаются при нанесении татуировки, иглоукалывании, прокалывании ушей нестерильными иглами. В 40% случаев источник заражения остается неизвестным.
Симптомы
От момента заражения до появления первых признаков болезни проходит разное время: от 2-4 недель при гепатите А, до 2-4 и даже 6 месяцев при гепатите В. По истечении этого периода, во время которого вирус размножается и адаптируется в организме, болезнь начинает проявлять себя.
Сначала, до появления желтухи, гепатит напоминает грипп и начинается с повышения температуры, головной боли, общего недомогания, ломоты в теле, как при гепатите А. При гепатитах B и С начало, как правило, более постепенное, без резкого подъема температуры. Так, вирус гепатита В проявляет себя незначительной температурой, болью в суставах, иногда высыпаниями.
Начальные проявления гепатита С могут ограничиться слабостью и снижением аппетита. Через несколько дней картина начинает меняться: пропадает аппетит, появляются боли в правом подреберье, тошнота, рвота, темнеет моча и обесцвечивается кал. Врачи фиксируют увеличение печени и реже — селезенки. В крови обнаруживаются характерные для гепатитов изменения: специфические маркеры вирусов, увеличивается билирубин, печеночные пробы увеличиваются в 8-10 раз.
Обычно после появления желтухи состояние больных улучшается. Однако этого не происходит при гепатите С, а также у хронических алкоголиков и наркоманов, независимо от вида вируса, вызывающего заболевание, из‑за интоксикации организма. У остальных же больных постепенно, в течение нескольких недель, происходит обратное развитие симптомов. Так протекают острые формы вирусных гепатитов.
Клиническое течение гепатитов может быть разной степени тяжести: легкая, среднетяжелая и тяжелая формы. Есть еще и четвертая, фульминантная, то есть молниеносная форма. Это самая тяжелая разновидность гепатита, при которой развивается массивный некроз печени, заканчивается обычно смертью больного.
Наибольшую опасность представляет хроническое течение гепатитов. Хронизация характерна только для гепатитов B, C, D. Наиболее характерными признаками хронических гепатитов являются недомогание и усиливающаяся к концу дня повышенная утомляемость, невозможность выполнять прежние физические нагрузки. На далеко зашедшей стадии хронического вирусного гепатита обнаруживаются желтуха, потемнение мочи, кожный зуд, кровоточивость, похудание, увеличение печени и селезенки, сосудистые звездочки.
Лечение
Длительность гепатита А составляет в среднем 1 месяц.
Специального противовирусного лечения при этом заболевании не требуется. Лечение включает в себя: базисную терапию, постельный режим, соблюдение диеты. При наличии показаний назначается дезинтоксикационная терапия (внутривенно или перорально), симптоматическая терапия. Обычно рекомендуют избегать употребления алкоголя, который, как ядовитое вещество, может ослабить и без того поврежденную печень.
Острый вирусный гепатит В с выраженными клиническими симптомами заканчивается выздоровлением более чем в 80% случаев. У больных, перенесших безжелтушную и субклиническую формы, гепатит В часто хронизируется. Хронический гепатит приводит со временем к развитию цирроза и рака печени. Полного излечения хронического гепатита В практически не наступает, но можно добиться благоприятного течения заболевания при условии выполнения определенных рекомендаций, касающихся режима труда и отдыха, питания, психоэмоциональных нагрузок, а также при приеме препаратов, улучшающих обменные процессы в клетках печени.
В обязательном порядке проводится базисная терапия. Противовирусное лечение назначается и проводится под строгим контролем врача и в тех случаях, когда имеются показания. К противовирусному лечению относятся препараты группы интерферонов. Лечение проводится длительно. Иногда бывают необходимы повторные курсы терапии.
Гепатит C — наиболее серьезный вид гепатита. Развитие хронической формы наблюдается как минимум у каждого седьмого заболевшего. У этих больных высок риск развития цирроза и рака печени. Основой всех схем лечения является интерферон‑альфа. Механизм действия этого препарата заключается в предотвращении инфицирования новых клеток печени (гепатоцитов). Применение интерферона не может гарантировать полного выздоровления, однако, лечение им предотвращает развитие цирроза или рака печени.
Гепатит D протекает только на фоне гепатита B. Лечение гепатита D должно проводиться в стационаре. Требуется как базисная, так и противовирусная терапия.
Гепатит E не лечат, так как организм человека достаточно силен, чтобы избавиться от вируса без помощи лечения. Через месяц‑полтора наступает полное выздоровление. Иногда доктора назначают симптоматическую терапию для устранения головной боли, тошноты и других неприятных симптомов.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печеночная кома, и если нарушение в работе желчевыводящих путей поддается терапии, то печеночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80% случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D. Печеночная кома наступает из‑за массивного омертвения (некроза) клеток печени. Продукты распада печеночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.
Хронический гепатит опасен тем, что отсутствие адекватного лечения нередко приводит к циррозу, а иногда и раку печени.
Самое тяжелое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный.
Профилактика
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила.
Не следует употреблять некипяченую воду, всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов. Так можно предотвратить заражение гепатитом А.
В целом, необходимо избегать контакта с биологическим жидкостями других людей. Для предохранения от гепатитов В и С — в первую очередь с кровью. В микроскопических количествах кровь может остаться на бритвах, зубных щетках, ножницах для ногтей. Не стоит делить эти предметы с другими людьми. Нельзя делать пирсинг и татуировки нестерильными приборами. Необходимо принимать меры предосторожности при сексе.
© Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Тамбовской области , 2021
Если Вы не нашли необходимую информацию, попробуйте
зайти на наш старый сайт
Разработка и продвижение сайта – FMF
Почтовый адрес:
392000, г. Тамбов, ул. Б. Васильева, д. 5
Источник
Вирусный гепатит — симптомы и лечение
Что такое вирусный гепатит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Вирусные гепатиты — группа острых и хронических вирусных заболеваний печени, которые вызываются вирусами гепатитов. Эти вирусы становятся причиной воспаления печени, исходом которого может быть как полное выздоровление, так и развитие фиброза (цирроза), гепатоцеллюлярной карциномы (рака печени) и смерть.
Стоит разграничивать истинно вирусные гепатиты (т. е. вызываемые вирусами, которые в основном поражают печень) и вирусные инфекции, при которых повреждение печени (как правило, умеренное) является одним из проявлений, но не основным. Это возможно, например, при аденовирусной или герпетической инфекции, геморрагических лихорадках, краснухе и др.
Классификация этиологических агентов вирусных гепатитов:
- Генетический материал представлен рибонуклеиновой кислотой (РНК): вирусы гепатита А, С, Е, F, G.
- Генетический материал представлен дезоксирибонуклеиновой кислотой (ДНК): вирусы гепатита В, D, TTV, SEN.
На сегодняшний день не вызывает сомнения роль вирусов гепатитов А, В, С, D, Е в повреждении печени человека. Остальная группа вирусов с той или иной частотой выявляется в разных популяциях, однако связать их с какой-либо явной значимой патологией печени пока не представляется возможным.
Вирус гепатита А вызывает только острый гепатит, вирус гепатита Е — в основном острый гепатит (редко хронические формы). Вирусы гепатитов В, С и D вызывают как острые формы, так и плавный их переход в хроническое течение различной степени активности. Острый гепатит В становится хроническим у 90 % новорождённых и только у 5-8 % взрослых пациентов [13] . Острый гепатит С переходит в хроническую форму примерно у 75 % пациентов [14] . Стоит отметить, что свыше 50 % людей не знают о своей болезни из-за длительного бессимптомного течения.
Вирусы гепатитов достаточно разнородны по строению и устойчивости в окружающей среде. Например, вирус гепатита А обладает хорошей живучестью вне организма человека, вирус гепатита Е менее приспособлен к жизни, гепатит С наиболее слабый в этом отношении, а вот вирус гепатита В чрезвычайно устойчив [1] [2] [7] [8] [12] .
Эпидемиология
Вирусные гепатиты представлены на всех континентах. Ими могут заразиться люди любого возраста. Заболеваемость в мировых масштабах огромна и охватывает не менее 500 млн человек.
- Вирусные гепатиты А и Е:
- фекально-оральный (99 % случаев заражения): водный, пищевой, контактно-бытовой пути;
- парентеральный (кровоконтактный) — редко при переливании крови;
- половой (орально-анальный контакт).
- Вирусные гепатиты В, С, D:
- парентеральный — не менее 60 % случаев;
- вертикальный (от матери — плоду);
- половой (не менее 30 % случаев) [1][4][5][8][11] .
Симптомы вирусного гепатита
Подавляющее большинство случаев вирусных гепатитов протекает бессимптомно или малосимптомно (незначительная и непродолжительная вялость, слабость, снижение аппетита, тяжесть в животе). Как правило, они не выявляются на ранних этапах, не регистрируются и часто диагностируются случайно, например, при обследовании перед плановой госпитализацией, постановке на учёт по беременности, обследовании у гастроэнтеролога по поводу патологии кишечника и др.
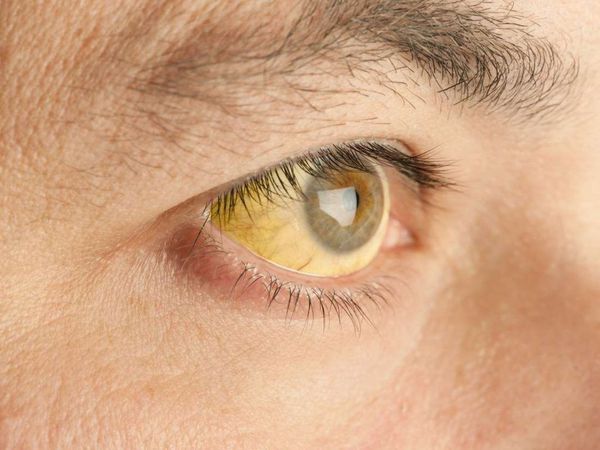
В тех случаях, когда заболевание протекает в манифестной форме (как в острый период, так и при обострении/декомпенсации хронического процесса) симптомы, как правило, достаточно скудные. В первую очередь обращают на себя внимание пожелтение склер и кожных покровов, потемнение мочи и осветление кала.
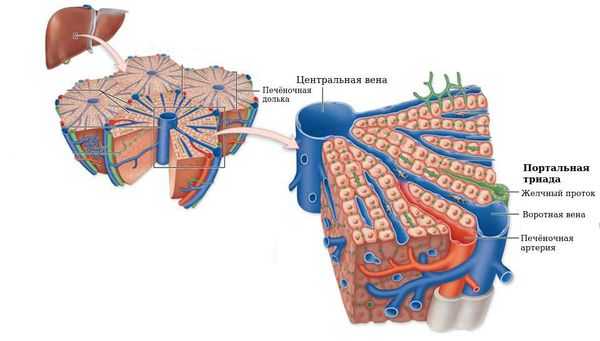
Больные ощущают слабость, снижение работоспособности, умеренный дискомфорт и тяжесть в правом подреберье, тошноту, отсутствие аппетита, послабление стула, иногда возможны уртикарные высыпания на теле (красная зудящая сыпь в виде мелких волдырей — крапивница). Возможно увеличение размеров печени, реже — селезёнки, увеличение лимфоузлов, окружающих портальную триаду.
В более тяжёлых случаях (тяжёлое острое течение и декомпенсация цирротической стадии гепатита) наблюдаются повышенная кровоточивость, зуд кожи, похудание, печёночный запах изо рта. Развивается печёночная энцефалопатия, которая характеризуется дезорганизацией высшей нервной деятельности (тремор конечностей, заторможенность, отсутствие концентрации внимания, сопор и кома в тяжёлых случаях). Возникает накопление жидкости в брюшной полости (асцит) [1] [3] [6] [9] [10] .
Степени тяжести при вирусных гепатитах.
Патогенез вирусного гепатита
Детальный патогенез каждого вида вирусного гепатита целесообразно рассмотреть в отдельных статьях. Достаточно понимать варианты нормального функционирования печени и общие механизмы её патологии.
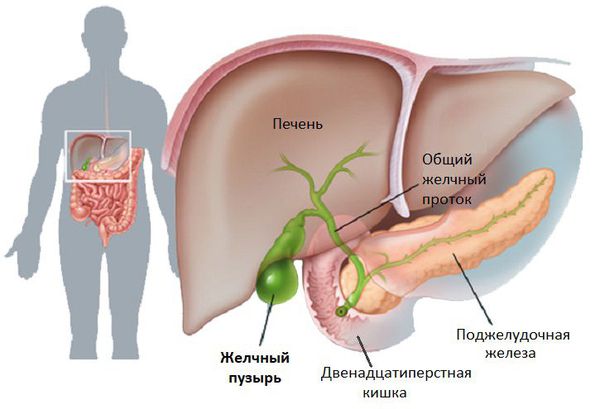
Образование и обмен билирубина в норме
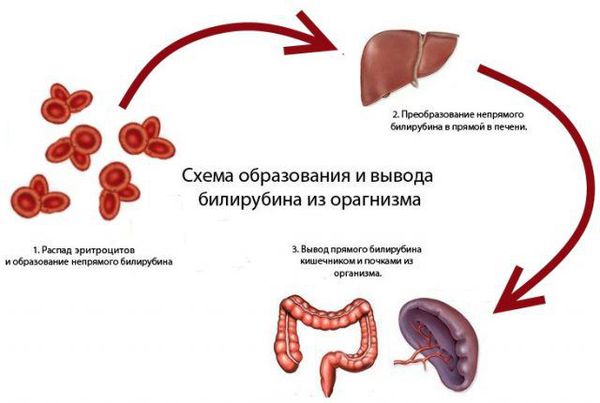
Билирубин — продукт превращения гемоглобина (Hb), своеобразный «отход», который должен быть удалён из организма. Он образуется в основном из Hb, который освобождается из эритроцитов (срок жизни 120 дней). Разрушение гемоглобина и образование билирубина происходит в клетках системы фагоцитирующих мононуклеаров:
- клетках Высоковича — Купфера, которые осуществляют захват и переработку старых нефункциональных клеток крови печени;
- селезёночных фагоцитах — клетках иммунной системы, которые защищают организм путём поглощения вредных чужеродных частиц или погибающих клеток.
Краткая схема образования билирубина выглядит так:
Эритроциты (в селезёнке) — Гемоглобин (в селезёнке) — Вердоглобин (продукт ферментативного окисления небелковой части гемоглобина, образующийся в клетках системы макрофагов) — Биливердин (промежуточный продукт распада гемоглобина).
Этапы образования и выведения билирубина:
- Первая фаза: образование свободного (непрямого) билирубина в селезёнке и гепатоцитах (клетках ткани печени).
- Вторая фаза: его поступление в кровь и перенос альбуминами (простыми растворимыми в воде белками) в гепатоциты.
- Третья фаза: связывание свободного билирубина с глюкуроновой кислотой в гепатоцитах (образование связанного, или прямого, билирубина).
- Четвёртая фаза: выделение прямого билирубина гепатоцитами в составе желчи в желчный капилляр.
- Пятая фаза: попадание билирубина-диглюкоронида (прямого билирубина) в двенадцатиперстную кишку в виде желчи.
Билирубин-диглюкоронид может проходить двоякую трансформацию:
- В толстом кишечнике он преобразуется в стеркобилиноген — вещество, создаваемое с помощью толстокишечных бактерий. Стеркобилиноген имеет жёлтый цвет и далее выделяется с калом в виде стеркобилина (обеспечивает нормальный коричневый цвет кала).
- В тонком кишечнике превращается в уробилиноген — бесцветный продукт восстановления билирубина, формирующийся под действием тонкокишечных бактерий. Он выводится через почки с мочой в виде уробилина, а также поступает по системе воротной вены в печень с последующим разрушением.
Патология обмена билирубина при вирусных гепатитах
Поражение гепатоцитов приводит к ослаблению захвата свободного билирубина и нарушению процесса присоединения к нему глюкуроновой кислоты (3 фаза). Как следствие, в крови повышается содержание свободного билирубина. Нарушение транспортировки связанного билирубина в желчный капилляр (4 фаза) приводит к повышению связанного билирубина в крови. В то же время наблюдается внутрипечёночный холестаз, т. е. в крови повышается уровень как свободного билирубина, так и связанного, причём последнего больше (кожа желтеет).
Из крови в мочу проникает связанный билирубин (моча приобретает тёмный цвет) и желчные кислоты, которые понижают поверхностное натяжение мочи и заставляют её легко вспениваться. В кишечник связанного билирубина поступает мало — кал обесцвечивается. Из-за внутрипечёночного холестаза и нарушения секреции желчи в кишечник попадает мало желчи. Так как желчь необходима для переваривания жирной пищи и усвоения жирорастворимых витаминов, из-за её недостатка в кале остаётся много жира (стеаторея), нарушается всасывание витамина К. Из-за низкого уровня витамина К снижается синтез протромбина в печени, в результате ухудшается свёртываемость крови.
Общие патогенетические механизмы в печени при гепатитах
Синдром цитолиза (цитолитический синдром) — совокупность признаков, свидетельствующих о нарушении работы печени вследствие нарушения целостности клеток печени и выхода печёночных ферментов в кровь. Степень подъёма активности аминотрансфераз (ферментов, которые отражают функциональность печени человека) говорит о выраженности цитолитического синдрома, но не указывает прямо на глубину нарушения функции органа.
Существует эмпирический коэффициент де Ритиса — АсАТ/АлАТ. Он отражает соотношение активности сывороточных АСТ (аспартатаминотрансфераза) и АЛТ (аланинаминотрансфераза). Коэффициент де Ритиса ориентировочно указывает на преимущественное поражение того или иного паренхиматозного органа. При гепатитах его значение менее чем 1,33. У здорового человека он в пределах 0,91-1,75.
Синдром холестаза характеризуется нарушением оттока желчи. Она задерживается во внутрипечёночных желчных ходах, в результате чего ткани печени отекают и набухают. Происходит накопление в крови билирубина, холестерина, β-липопротеидов и щелочной фосфатазы. Также характерно появление холемии — патологического синдрома, характеризующегося накоплением в крови желчных кислот. В норме содержание кислот в крови составляет 5-25 мМ/литр. Если их количество увеличивается, развивается холемия, которая сопровождается зудом, расчёсами, поражением центральной нервной системы (ЦНС) и окрашиванием кожи посредством желчи (80 % желчные кислоты + билирубин).
Мезенхимально-воспалительный синдром — поражение паренхимы печени, соединительнотканной стромы, ретикулоэндотелия. Клинически выражается увеличением печени и селезёнки, повышением температуры тела, острофазовых показателей, а также уровня аутоантител, тимоловой пробы, β и γ протеинов.
Синдром иммунодепрессивного воздействия (вторичный иммунодефицит) — временное или постоянное угнетение иммунной системы, развивающееся под влиянием определённых химических и физических воздействий на организм, а также вследствие некоторых инфекционных процессов.
Синдром дискинезии желчевыводящих путей — нарушение их моторики. Может возникнуть из-за изменения иннервации желчевыводящих путей за счёт относительного преобладания тонуса блуждающего или симпатического нерва.
Печёночно-клеточная недостаточность — патологический процесс, при котором происходит массовая гибель клеток печени. Для данного состояния характерно снижение альбуминов (проявляется отёчным синдромом) и снижение протромбина (проявляется вялостью, утомляемостью, тошнотой, рвотой, геморрагической сыпью) [2] [3] [5] [7] [9] .
Классификация и стадии развития вирусного гепатита
По клиническим проявлениям:
- Манифестные:
- Желтушные: 1) типичная форма гепатита (билирубин больше 40 мкмоль/л); 2) гепатит с холестатическим синдромом ( уменьшением поступления желчи в двенадцатиперстную кишку).
- Безжелтушные — нет клинических проявлений желтухи, но есть синдром общей инфекционной интоксикации.
- Бессимптомные (субклиническая форма) — нет клинических проявлений, только специфические маркеры и изменение биохимии крови.
- Инаппарантные — непроявленная инфекция без клинических признаков, без изменения биохимических показателей. Присутствуют только специфические маркеры.
По степени тяжести:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- крайне тяжёлая (фульминантная) — с явлениями острой печёночной недостаточности, которая отражает острый некроз гепатоцитов и сопровождается клиническими признаками печёночной энцефалопатии, не связанной с предшествующими хроническими заболеваниями печени.
По характеру течения:
- острое циклическое (до трёх месяцев);
- острое затяжное (до шести месяцев);
- хроническое (больше шести месяцев).
По степени активности:
- минимальной активности;
- незначительной активности (низкой);
- умеренной активности;
- высокой активности [2][5][6][8][9] .
Осложнения вирусного гепатита
Острая печёночная недостаточность (синдром острой печёночной энцефалопатии) при остром гепатите:
- Первая стадия (ОПЭ-1). Появляется слабость, неустойчивое настроение, пациенту не хочется двигаться, может быть прострация, плохой сон, тремор, печёночный запах изо рта, иногда тошнота, рвота, усиление желтушности кожи, уменьшение размеров печени, возможно появление возбуждения, агрессии.
- Вторая стадия (ОПЭ-2, прекома). Нарастает сопор (сильная заторможеннось), появляются судороги, дезориентация во времени и пространстве, выраженный тремор кистей, тахикардия, кровотечения и кровоизлияния, рвота «кофейной гущей», дёгтеобразный стул, уменьшение диуреза (объёма мочи).
- Третья стадия (ОПЭ-3, кома I). Утрата словесной адекватной реакции и реакции на стандартные раздражители, появление патологических рефлексов. Непроизвольные мочеиспускание и дефекация. Глотание сохранено, реакция на яркий свет слабая, повышение уровня билирубина в крови, геморрагии (кровоизлияния), кисло-сладкий печёночный запах изо рта, минимальное количество или отсутствие мочи.
- Четвёртая стадия (ОПЭ-4, кома II). Полная утрата реакции на раздражители, отсутствие рефлексов, симптом плавающих глазных яблок, зрачки расширены, на свет не реагируют, тремор заканчивается, глотание затруднено, наблюдается патологическое дыхание, пульс нитевидный, резкое увеличение уровня билирубина в крови.
Холецистохолангит — воспаление желчевыделительной системы. Появляются выраженные боли в правом подреберье, нарастают симптомы желтухи и зуд кожи.
Аутоиммунный гепатит (при гепатите А и С) — различные формы повреждения печени, возникающие в результате агрессии собственных иммунных клеток к гепатоцитам на фоне течения вирусного гепатита.
Гемолитико-уремический синдром у детей при гепатите А — гемолитическая анемия, тромбоцитопения (падение уровня тромбоцитов), острая почечная недостаточность (уменьшение диуреза, слабость, боли в животе, интоксикация, повышение креатинина крови).
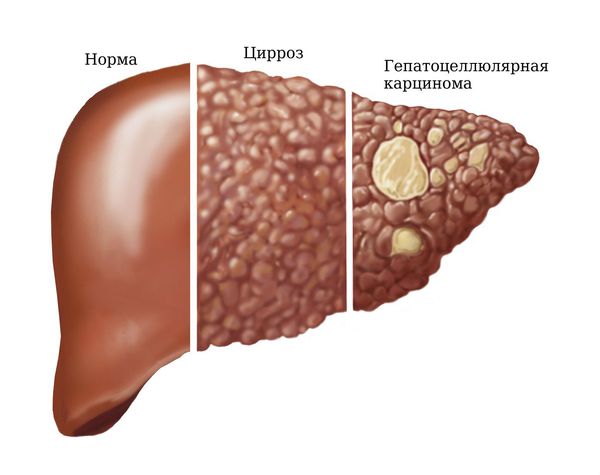
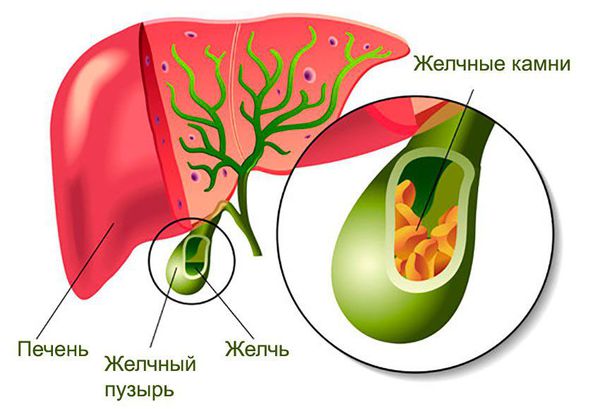
Цирроз печени — гибель клеток печени и их замещение соединительной тканью. Возникает в основном при хронических гепатитах В, С и D. В результате цирроза нарушается функционирование печени:
- повышается давление в портальной системе;
- расширяются вены пищевода, желудка и селезёнки;
- снижается количество белков, факторов свёртывания крови;
- ухудшается дезинтоксикационная функция;
- появляются отёки, асцит, кровотечения, похудание;
- ухудшается общее состояние, деятельность ЦНС.
Гепатоцеллюлярная карцинома — опухоль печёночной ткани. Может возникнуть в основном при хроническом гепатите В.
Криоглобулинемия — аутоиммунное поражение стенок сосудов, обусловленное накоплением в стенках мелкого и среднего калибров патологических белков. Это может привести к изъязвлению, некрозу и потере конечностей, фиброзу почек и лёгких.
Преждевременные роды и гибель плода. Характерно для гепатита Е.
Нейропатии — аутоиммунные поражения нервов, сопровождающиеся болями, нарушениями чувствительности, слабостью мыщц. Чаще появляется при гепатите Е.
Реактивные поражения внутренних органов (панкреатит, гломерулонефрит). Характерно появление боли в проекции поражённого органа, нарушение его функциональной активности, изменение специфических лабораторных показателей.
Резидуальные явления (постгепатитный синдром) — дискомфорт в правом подреберье, астения, увеличение размеров печени, горечь во рту [1] [4] [7] [8] [11] .
Диагностика вирусного гепатита
Лабораторная диагностика
Клинический анализ крови: количество лейкоцитов в норме или умеренно снижено, повышение уровня лимфоцитов, моноцитов и снижение нейтрофилов в периферической крови, снижение уровня тромбоцитов, сниженная или нормальная скорость оседания эритроцитов (СОЭ).
Биохимический анализ крови: повышение уровня общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ (в первую очередь) и АСТ, снижение индекса протромбина (ПТИ), повышение тимоловой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение гамма-глутаминтранспептидазы (ГГТП) и щелочной фосфатазы, альфафетопротеина.
Общий анализ мочи: появление гематурии (крови в моче), протеинурии (белка) и цилиндрурии (цилиндров).
Биохимический анализ мочи: появление уробилина и желчных пигментов за счёт прямого билирубина.
Некоторые клинико-лабораторные показатели при вирусных гепатитах
Протромбиновый индекс — это показатель, используемый при диагностике нарушений свёртывания крови на стадии превращения протромбина в тромбин. Отношение стандартного протромбинового времени к протромбиновому времени пациента выражается в процентах (%)
Серологические тесты — обнаружение в сыворотке крови (при необходимости в лейкоцитарной взвеси) маркеров вирусных гепатитов:
- специфических антител с помощью иммуноферментного анализа (ИФА);
- ДНК/РНК вирусов с помощью полимеразной цепной реакции (ПЦР):
- Маркеры гепатита А:
- антитела — Anti-HAV IgM, IgG;
- РНК вируса гепатита А — HAV RNA.
- Маркеры гепатита Б:
- антигены — HbsAg, HbeAg;
- антитела — Anti-Hbs, Anti-Hbe, Anti-Hbcor-total, Anti-Hbcor IgM, Anti-Hbcor IgG;
- ДНК вируса гепатита Б — HBV DNA.
- Маркеры гепатита С:
- антитела — Anti-HCV-total, Anti-HCV IgM, Anti-HCV (cor-1,cor-2, NS3, NS4, NS5);
- РНК вируса гепатита С — HCV RNA, генотипирование.
- Маркеры гепатита Д:
- антитела — Anti-HDV-total, Anti-HDV IgM;
- РНК вируса гепатита Д — HDV RNA.
- Маркеры гепатита Е:
- антитела — Anti-HЕV-total, Anti-HEV IgM, Anti-HEV IgG;
- РНК вируса гепатита Е — HEV RNA.
УЗИ органов брюшной полости: увеличение (или уменьшение) размеров печени с изменением структуры её ткани, увеличение лимфоузлов в воротах печени, увеличение селезёнки.
Фиброскан — измерение плотности ткани печени, уточнение степени фиброза по шкале Metavir.
Фиброгастродуоденоскопия — уточнение характера патологии пищевода, желудка и начального отдела двенадцатиперстной кишки [1] [2] [6] [7] [10] .
Дифференциальная диагностика
- Грипп: острое начало, выраженный синдром острой инфекционной интоксикации, трахеит, возникает в эпидемический сезон, определяется по результатам специфической серологической диагностики.
- Инфекционный мононуклеоз: более выраженный синдром общей инфекционной интоксикации, увеличение периферических лимфоузлов, тонзиллит (боли в горле). Необходимо оценить специфические изменения общей крови и провести серологические тесты.
- Жёлтая лихорадка: острое начало, высокая температура и лихорадка, гиперемия и отёчность лица, возможно временное улучшение, а затем ухудшение состояния.
- Лептоспироз: острое начало, высокая температура, частое поражение почек, выраженные боли в икроножных мышцах, изменения общей крови бактериального характера, результаты посевов.
- Псевдотуберкулёз: мезаденит (воспаление лимфоузлов брыжейки кишечника), терминальный илеит (воспаление подвздошной кишки), симптомы «носков» и «капюшона» (мелкоточечные высыпания на конечностях и верхней половине туловища), скарлатиноподобная сыпь, бактериальные изменения крови, наличие специфических серологических маркеров, результаты бактериальных посевов.
- Острые кишечные инфекции (ОКИ): острое начало, выраженный синдром поражения ЖКТ (энтерит, колит, высокая температура), положительные результаты ПЦР кала на возбудителей ОКИ.
- Листериоз: острое начало, высокая температура, увеличение периферических лимфоузлов, поражения железистой ткани ротоглотки, клиническая кровь бактериального характера, результаты ПЦР и посевов.
- Сепсис: гектическая (изнуряющая) лихорадка с высокими колебаниями, выраженные полиорганные поражения, результаты посевов крови.
- Амёбиаз: характерные симптомы поражения кишечника (стул с кровью типа «малинового желе»), эозинофилия крови (повышение числа эозинофилов), необходимо выявление возбудителя.
- Токсические поражения печени: связь с употреблением токсинов, отсутствие синдрома общей инфекционной интоксикации.
- Опухоли гепатобилиарной области: резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ, положительные онко-тесты.
- Желчнокаменная болезнь: типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований — УЗИ/КТ/МРТ [1][2][6][7][9] .
Лечение вирусного гепатита
При острых гепатитах лёгкой степени тяжести лечение можно проводить на дому (при наличии условий), среднетяжёлые и тяжёлые формы лечатся в стационаре.
При хронической патологии (вне значимого обострения) лечение проводится в амбулаторных условиях. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается диета № 5 по Певзнеру. Она подразумевает достаточное количества воды (более 1,5 л в сутки при остром гепатите, ограничение потребления жидкости при декомпенсации функции печени), исключение алкогольных и газированных напитков, жареной, копчёной, солёной, консервированной и острой пищи, приём поливитаминов.
При необходимости возможен приём сорбентов, гепатопротекторов, антиоксидантов, диуретиков, пробиотиков, гормональных средств, витаминов.
Этиотропная терапия (направленная на возбудителя) при остром течении гепатита не назначается, за исключением тяжёлых форм гепатита B. При хроническом течении болезни (гепатиты B, С, D, редко Е) возможно, и во многих случаях необходимо, назначение препаратов прямого противовирусного действия, приводящих к полному исчезновению вируса (гепатит С) или стойкому подавлению вирусного размножения (гепатит B, D) [1] [2] [6] [7] [11] .
Прогноз. Профилактика
Прогноз заболеваний, как правило, благоприятный при условии отсутствия тяжёлой сопутствующей патологии (декомпенсированного поражения почек, сердца, лёгких) и декомпенсации хронического гепатита (стойкого жизнеугрожающего поражения печени с тяжёлым прогрессирующим нарушением её функции).
При гепатитах А и Е пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер. При остром гепатите В самоизлечение наступает достаточно часто, при гепатите D редко, при гепатите С не более, чем в 10 % случаев.
Профилактика заражения включает специфические мероприятия и неспецифические, учитывая механизмы заражения.
Специфические — проведение иммунизации (профилактических прививок) против вирусного гепатита А, В и в некоторых случаях гепатита Е. Прививки от гепатита В обязательны для всего населения планеты, от гепатита А — рекомендуются для населения регионов с высоким риском заражения.
- При гепатитах А и Е:
- контроль за безопасностью и качеством питьевой воды (водоканализационное хозяйство);
- соблюдение гигиенических правил (мытьё рук перед едой);
- обследование декретированного контингента работников (пищевая промышленность).
- При гепатитах В, С, D:
- осуществление и контроль за соблюдением санитарно-эпидемиологических мер и правил в медицинских учреждениях (использование антисептиков и перчаток, стерилизация многоразового инструментария, обследование доноров и донорского материала, обследование госпитализирующихся и беременных);
- предупреждение полового и бытового путей передачи (использование презервативов, обучение и соблюдение правил личной гигиены);
- проведение противовирусной терапии [1][2][7][11][12] .
Источник