Что вы знаете о венепункции?
Что вы знаете о венепункции?
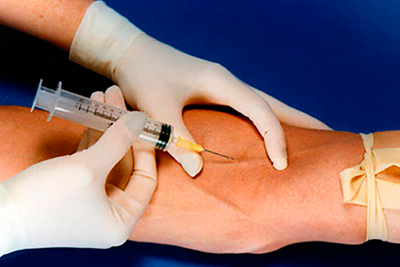
Ввод в вену осуществляется при помощи двух основных приемов: венесекция и венепункция. Пункцией вены называют ввод в вену лекарств путем прокола кожи и вены с помощью иглы. Используется для быстрого введения различных лекарств, препаратов и заменителей крови.
Обычно, венепункцию проводят для локтевой вены в локтевом сгибе. Место прокола обязательно обрабатывается антисептиком, например, спиртом.
Проводить манипуляцию можно в положении пациента сидя или лежа. Рука лежит в состоянии полного разгибания. Инъекцию проводит либо сам врач, либо, что бывает куда чаще — медсестра. Для внутривенного введения используют специально заготовленные, стерильные, прозрачные растворы. Проводить такие инъекции можно только имея большой опыт. Необходимо после набирания устранить все пузырьки воздуха. Даже небольшое количество воздуха способно вызвать воздушную эмболию и ТЭЛА, что может закончиться летальным исходом.
После прокола нужно убедиться, что игла попала непосредственно в вену. Для этого можно слегка подать раствор на себя. При попадании в вену в шприц поступит небольшое количество крови. Тогда можно спокойно нагнетать раствор. Попадание раствора в околососудистое пространство чревато серьезными осложнениями, например, некрозом кожи, подкожной клетчатки, фасции и мышц.
Чтобы ввести вещества низкой плотности используются иглы малого диаметра. Напротив, для введения вязких препаратов с высокой плотностью нужны иглы большого диаметра. Для многомоментных введений препаратов используют постановку специальных катетеров-канюль, которые позволяют обеспечить постоянный и простой доступ к вене.
Существует одномоментный и двухмоментный способы венепункции. Одномоментный сложнее, поэтому новичкам рекомендуется использовать двухмоментный. То есть, сначала прокалывать кожу, а потом уже сбоку прокалоть саму вену.
Источник
I. ПОДГОТОВКА К ПРОЦЕДУРЕ.



1. Объясните пациенту цель и ход предстоящей процедуры, получить согласие на ее проведение.
2. Выяснить нет ли аллергической реакции на действующие лекарственные вещества входящие в состав лекарственной формы.
3. Пациент занимает удобное положение открывая доступ к очагу.
4. Вымыть руки надеть перчатки
II. ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ.
1. Здоровую кожу вокруг очага обработать 2% салициловым спиртом.
2. На очаг повреждения нанести толстую каплю чистого ихтиола, а сверху тонкий слой ваты, который присыхает и не требует повязки.
3. Удаляется “лепёшка” тёплой водой.
III. ЗАВЕРШЕНИЕ ПРОЦЕДУРЫ.
4. Шпатель и перчатки проходят 4 этапа обработки.
9. ПРИМЕНЕНИЕ ПЛАСТЫРЕЙ.
Оснащение: 2 шпателя, пластырь, перчатки, цинковая паста.
I. ПОДГОТОВКА К ПРОЦЕДУРЕ.
1. Объяснить пациенту ход предстоящей процедуры, получить согласие на ее проведение.
2. Удобно разместить пациента, открыть доступ к пораженному участку.
3. Выяснить нет ли аллергической реакции на действующие лекарственные вещества входящие в состав пластыря.
4. Вымыть руки, надеть перчатки.
II. ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ.
1. На здоровую кожу вокруг очага нанести шпателем цинковую пасту, шириной до 1 см.
2. Пластырь нагреть на водяной бане до размягчения, перемешать, остудить до температуры 40С 0
3. При помощи шпателя, наложить на пораженный участок пластырь толстым слоем, равномерно распределить по очагу.
5. Остывая, пластырь плотно прилипает к коже и удерживается на ней.
6. Удаляют пластырь при помощи шпателя.
III. ЗАВЕРШЕНИЕ ПРОЦЕДУРЫ.
Шпатель и перчатки проходят 4 этапа обработки.
10. ОБРАБОТКА ОБУВИ ПРИ МИКОЗАХ СТОП.
Оснащение: вата, 25% раствор формалина, полиэтиленовый мешок, перчатки.
I. ПОДГОТОВКА К ПРОЦЕДУРЕ.
1. Уточнить у пациента понимание цели и хода предстоящей процедуры и получить его согласие.
II. ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ.
1. Для дезинфекции обуви в домашних условиях используют ватный тампон, обильно смоченный 25% раствором формалина, которым протирают стельку и внутреннюю поверхность обуви.
2. Затем обувь на 2 часа помещают в полиэтиленовый мешок, завязывают.
3. После чего проветривают до исчезновения запаха.
4. Х/б чулки и носки дезинфицируют кипячением в течение 10 минут.
III. ЗАВЕРШЕНИЕ ПРОЦЕДУРЫ.
1. Пакет и вата подлежат утилизации после дезинфекции (5% р-р хлорамина или 0,4% септодор форте на 1,5 часа)
ТЕХНИКА ДВУХМОМЕНТНОГО ВВЕДЕНИЯ
ДЮРАНТНЫХ АНТИБИОТИКОВ И СОЛЕЙ ТЯЖЁЛЫХ МЕТАЛЛОВ.
Оснащение: лекарственное средство, шприц, шарики, спирт, перчатки.
I. ПОДГОТОВКА К ПРОЦЕДУРЕ.
1. Объясните пациенту цель и ход предстоящей процедуры, получить согласие на ее проведение.
2. Выяснить нет ли аллергической реакции на действующие лекарственные вещества входящие в состав лекарственной формы.
3. Пациент занимает удобное положение открывая доступ к очагу.
4. Вымыть руки надеть перчатки
II. ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ.
1. Во избежании эмболии (в случае попадания препарата в кровеносный сосуд) препарат вводят в/м обязательно двухмоментно: смотрят не попали ли в сосуд, а затем вводят лекарство.
2. Соли тяжёлых металлов перед употреблением согревают в воде температуры 40-45 о С и тщательно взбалтывают содержимое до получения однородной взвеси.
III. ЗАВЕРШЕНИЕ ПРОЦЕДУРЫ.
1. Шприц и перчатки проходят 4 этапа обработки.
2. Ватные шарики поместить в ёмкость с 5% раствором хлорамина.
12. ВЗЯТИЕ КРОВИ НА РЕАКЦИЮ ВАССЕРМАНА.
Оснащение: пробирка, стерильный шприц и игла, 2 ватных шарика, 70% спирт, жгут, валик под руку.
I. ПОДГОТОВКА К ПРОЦЕДУРЕ.
1. Объяснить пациенту ход процедуры, получить согласие на ее проведение.
2. Усадить пациента на стул, подложить под руку, из которой будут брать кровь, валик.
3. Пациента предупреждают о небольшой боли в момент прокола кожи иглой.
4. Вымыть руки, надеть перчатки.
II. ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ.
1. Собирают шприц, готовят пробирку.
2. Накладывают жгут на нижнюю треть плеча, пережимая вены.
3. Разворачивают руку так, чтобы были видны локтевые вены.
4. Пациента просят несколько раз сжать и разжать кисть для лучшего нагнетания крови.

5. Пациент зажимает кулак, медработник протирает кожу первым ватным шариком, смоченном в 70% спиртом, обрабатывая широкое поле.
6. Затем протирает кожу вторым ватным шариком, смоченным 70% спиртом месте предполагаемого прокола.
7. Осторожно вводят иглу постепенно прокалывая кожу и стенку вен.
8. При попадании в вену, кровь под давлением начинает поступать в шприц.
9. Берут 4-5 мл. крови, после чего ослабляют жгут.
10. Извлекая иглу прижимают к месту укола ватку, смоченную 70% спиртом. Пациент сгибает руку в локтевом суставе и фиксирует ее так 2-5 минуты до полной остановки кровотечения.
11. Осторожно снять иглу со шприца, держа ее за канюлю.
12. По стенке аккуратно вылить кровь в пробирку.
13. Пробирку закрыть пробкой и оставить при комнатной температуре на 2 часа.
14. Направить кровь в серологическую лабораторию с направлением, в котором указывается: ФИО пациента, дата взятия крови, цели обследования, мед. учреждение.
III. ЗАВЕРШЕНИЕ ПРОЦЕДУРЫ.
Ватный шарик, шприц, иглу поместить в ёмкость с 5% раствором хлорамина на 1 час.
13. ВЗЯТИЕ МАЗКОВ НА ГОНОКОККИ
И ТРИХОМОНАДЫ У МУЖЧИН ИЗ УРЕТРЫ.
Оснащение: марлевая салфетка, перчатки, 2 предметных стекла, ложка Фолькмана.
I. ПОДГОТОВКА К ПРОЦЕДУРЕ.
1. Объяснить пациенту ход процедуры, получить согласие на ее проведение.
2. Подписать стекла: ФИО пациента, дата, цель.
3. Вымыть руки, надеть перчатки.
4. Пациент стоит обнажая головку полового члена.
5. Пациента предупреждаю о возникновении небольших неприятных ощущений во время проведения манипуляции.
6. Пациент должен быть предупрежден о ночном перерыве в мочеиспускании или дневной длительной задержки мочи (до 6-8 часов). Перед исследованием нельзя мочиться.
Источник
Способы введения лекарств
Что происходит с лекарством в организме? Зачем нужно такое количество лекарственных форм? Почему нельзя все выпускать в виде таблеток или, например, сиропов? Ответам на эти вопросы посвящена данная статья.
Биологическая доступность — отношение количества всосавшегося лекарственного вещества к общему количеству этого вещества, выделившегося из лекарственной формы. Иными словами, речь идет о том, какая часть таблетки (сиропа и т. д.) подействует.
Выделяются два способа введения лекарственных препаратов — энтеральный (через желудочно-кишечный тракт (ЖКТ)) и парентеральный (минуя ЖКТ).
К энтеральным способам относятся введение лекарства внутрь, под язык, за щеку, в прямую кишку. Рассмотрим их подробнее.
Несомненно, самый удобный для нас способ — пероральный прием (введение внутрь). Согласитесь, проглотить таблетку можно и в кино, и в магазине, и в самолете. Однако этот способ наименее эффективен с точки зрения биодоступности. Уже во рту, а особенно в желудке и кишечнике, лекарство подвергается воздействию различных неблагоприятных для него факторов: желудочного сока и ферментов. Лекарственные вещества частично адсорбируются пищей и могут просто выйти из организма, не оказав на него никакого воздействия. Если лекарство все же всосалось в кишечнике, оно попадает в печень, где обычно подвергается окислению или другим химическим превращениям. Таким образом, еще до попадания в кровоток лекарство может попросту исчезнуть.
Впрочем, не все так плохо. Существует целая категория препаратов — так называемые пролекарства. Они не оказывают никакого воздействия на организм, пока не подвергнутся в нем некоторым химическим превращениям.
Гораздо менее удобным, но зато более эффективным является ректальный способ введения лекарств (через прямую кишку в виде ректальных свечей — суппозиториев или клизм с лекарственными растворами). Всасываясь через геморроидальные вены, лекарственные вещества попадают сразу в кровь. Почти треть крови, поступающей от прямой кишки, через печень не проходит. Таким образом, ввести препарат ректально — это практически то же самое, что сделать инъекцию. Недостаток этого способа заключается лишь в небольшой поверхности всасывания и малой продолжительности контакта лекарственной формы с этой самой поверхностью. Поэтому при таком способе приема препаратов крайне важно соблюдать дозировку.
С точки зрения биодоступности эффективными также являются сублингвальный (под язык) и трансбуккальный (через слизистую щеки) способы введения лекарств. Благодаря большому количеству капилляров в слизистых щек и языка обеспечивается достаточно быстрое всасывание препаратов, которые при этом практически не подвергаются пресистемной элиминации. Именно поэтому некоторые сердечные препараты, от которых требуется быстрый эффект (например, нитроглицерин), не глотают, а закладывают под язык.
К парентеральным способам относятся подкожные, внутримышечные, внутривенные инъекции, а также введение препаратов непосредственно в органы и полости тела. Куда попадает лекарство при внутривенном введении? Сразу в кровь, а следовательно — максимальная биодоступность и эффективность. При подкожном и внутримышечном введении препаратов в соответствующем месте создается депо, из которого лекарство высвобождается постепенно. И все в этих парентеральных способах хорошо, кроме одного: чтобы соблюсти заповедь «Не навреди», нужно обладать хотя бы минимальными навыками осуществления таких манипуляций. Иначе в лучшем случае вас ожидают синяки от кровоизлияний в местах сквозного прокола сосудов, в худшем же — эмболия сосудов. Слово «эмболия» и звучит-то жутковато, а значение его еще страшнее. Если в шприце остался воздух и его случайно вкололи в вену — в ней появляется небольшой пузырек, который будет путешествовать по кровеносным сосудам до тех пор, пока не доберется до такого, через который не сможет проскочить. Как следствие, образуется закупорка сосуда. А если он окажется где-нибудь в районе мозга?
Есть еще один способ введения лекарственных препаратов, без которого картина была бы неполной, — введение через бронхи. Общая поверхность альвеол в легких — порядка 200 квадратных метров, что сравнимо с площадью теннисного корта. И весь этот «теннисный корт» впитывает лекарство. Последнее должно быть как можно лучше измельчено — диспергировано. Ведь чем меньше вдыхаемые частички, тем с большим количеством альвеол будет осуществляться контакт.
Нам привычны ингаляции и впрыскивания аэрозолей. У врачей есть еще одна возможность вводить лекарство через легкие (точнее, через бронхи, но это недалеко). Хотелось бы пожелать вам никогда с таким способом не сталкиваться. Его используют при реанимации больных с остановкой сердца или тяжелыми расстройствами сердечной деятельности. В бронхи вливают небольшие количества водных растворов лекарственных веществ, что в подобных случаях более эффективно, чем сделать инъекцию.
Интраназальный способ (закапывание в нос) тоже не лишен сюрпризов. Слизистая носа напрямую контактирует с обонятельной долей головного мозга, поэтому лекарства очень быстро попадают в спинномозговую жидкость и мозг. Данный способ используется для введения некоторых транквилизаторов, наркотических анальгетиков и средств общей анестезии. Более привычным является закапывание препаратов для лечения насморка (ринита). Их действие основано на сосудосуживающем эффекте. Следует помнить, что такие препараты нельзя применять длительно, так как к ним развивается привыкание, что требует приема более высоких доз, а это, в свою очередь, может привести к сужению крупных сосудов и повышению артериального давления или приступам стенокардии.
Трансдермальный способ (нанесение лекарства на кожу) обычно дает только местный эффект, однако некоторые вещества очень легко всасываются и создают в подкожной клетчатке депо, благодаря чему необходимая концентрация препарата в крови может поддерживаться в течение нескольких дней. Введение через кожу обеспечивается не только втиранием, но и накладыванием компрессов, а также принятием ванн с растворами лекарственных препаратов. На кожу также наносят раздражающие вещества, активирующие кровообращение и некоторые рефлекторные реакции.
Еще одним способом трансдермального введения лекарств является применение специальных пластырей. Они обеспечивают медленное поступление препарата в организм и могут использоваться в случае лечения высокоактивными веществами, употребляемыми в очень малых дозах, определенную концентрацию которых надо поддерживать постоянно.
После того как лекарство попадает в организм, в различных органах и тканях создается различная его концентрация. Так, концентрация вещества в печени и почках в среднем в 10 раз выше, чем в костях и жировой ткани. И дело не только в разной интенсивности кровотока. Равномерному распределению лекарств препятствуют различные тканевые барьеры — биологические мембраны, через которые вещества проникают неодинаково. Рассмотрим основные барьеры.
Гематоэнцефалический барьер (ГЭБ) — это особый механизм, который регулирует обмен веществ между кровью, спинномозговой жидкостью и мозгом. Он защищает мозг от чужеродных веществ, попадающих в кровь. Так, известно, что вещества, распадающиеся в растворах на ионы и (или) нерастворимые в жирах, через ГЭБ не проникают. Этот барьер самый мощный, и не зря. Ведь армия без главнокомандующего — это всего лишь кучка (в нашем случае органов). Организм ценен как работающее и взаимодействующее целое. Чтобы лекарство попало в мозг, его чаще всего вводят в спинномозговой канал.
Стенка капилляров в отличие от ГЭБ проницаема для большинства веществ. Характерной особенностью этого барьера является способность задерживать высокомолекулярные соединения (например, белок альбумин). Это дает возможность использовать последние в качестве заменителей плазмы. Они циркулируют в кровеносной системе и не могут проникать в ткани организма.
Высокой проницаемостью также обладает плацентарный барьер. Этот факт следует учитывать при выборе лекарств для беременных, так как многие препараты способны вызывать нарушения в развитии плода и даже его уродства (тератогенный эффект).
Источник